كل شيء عن أمراض القلب والأوعية الدموية. أمراض الجهاز القلبي الوعائي
تاريخ نشر المقال: 03/02/2017
تاريخ تحديث المقال: 18/12/2018
من هذه المقالة سوف تتعلم: ما هي أنواع أمراض القلب الموجودة (الخلقية والمكتسبة). أسبابها وأعراضها وطرق العلاج (الطبية والجراحية).
أمراض القلب والأوعية الدموية هي واحدة من الأسباب الرئيسية للوفاة. وتشير الإحصائيات الروسية إلى أن حوالي 55٪ من جميع المواطنين المتوفين كانوا يعانون من أمراض هذه المجموعة.
ولذلك فإن معرفة علامات أمراض القلب أمر مهم للجميع من أجل التعرف على المرض في الوقت المناسب وبدء العلاج على الفور.
من المهم بنفس القدر الخضوع لفحص وقائي من قبل طبيب القلب مرة واحدة على الأقل كل عامين، ومن سن 60 عامًا - كل عام.
قائمة أمراض القلب واسعة النطاق، وهي معروضة في المحتوى. من الأسهل علاجها إذا تم تشخيصها المرحلة الأولية. بعضها قابل للشفاء تمامًا، والبعض الآخر ليس كذلك، ولكن على أي حال، إذا بدأت العلاج في مرحلة مبكرة، فيمكنك تجنب المزيد من تطور الأمراض والمضاعفات وتقليل خطر الوفاة.
مرض القلب التاجي (CHD)
هذا هو علم الأمراض الذي لا يوجد فيه ما يكفي من إمدادات الدم إلى عضلة القلب. السبب هو تصلب الشرايين أو تجلط الدم في الشرايين التاجية.

تصنيف IHD
متلازمة الشريان التاجي الحادة تستحق الحديث عنها بشكل منفصل. أعراضه هي نوبة طويلة (أكثر من 15 دقيقة) من ألم في الصدر. لا يشير هذا المصطلح إلى مرض منفصل، ولكنه يستخدم عندما يكون من المستحيل التمييز بين احتشاء عضلة القلب واحتشاء عضلة القلب بناءً على الأعراض وتخطيط القلب. يتم إعطاء المريض تشخيصًا أوليًا لـ "متلازمة الشريان التاجي الحادة" ويبدأ على الفور العلاج المذيب للخثرة، وهو أمر ضروري لأي مرض شكل حادإهد. يتم التشخيص النهائي بعد اختبارات الدم لعلامات الاحتشاء: تروبونين القلب T وتروبونين القلب 1. إذا كانت مستوياتهما مرتفعة، فهذا يعني أن المريض يعاني من نخر عضلة القلب.
أعراض إهد
علامة الذبحة الصدرية هي هجمات الحرق والضغط على الألم خلف القص. في بعض الأحيان يشع الألم إلى الجهه اليسرى، في أجزاء مختلفة من الجسم: لوح الكتف، الكتف، الذراع، الرقبة، الفك. وفي كثير من الأحيان، يكون الألم موضعيًا في المنطقة الشرسوفية، لذلك قد يعتقد المرضى أن لديهم مشاكل في المعدة وليس في القلب.
مع الذبحة الصدرية المستقرة، يتم استفزاز الهجمات من خلال النشاط البدني. اعتمادا على الفئة الوظيفية للذبحة الصدرية (المشار إليها فيما يلي باسم FC)، يمكن أن يحدث الألم بسبب الإجهاد بدرجات متفاوتة.
| 1 إف سي | يتحمل المريض الأنشطة اليومية بشكل جيد، مثل المشي لمسافات طويلة، والركض الخفيف، وصعود السلالم، وما إلى ذلك. وتحدث نوبات الألم فقط أثناء النشاط البدني عالي الكثافة: الجري السريع، رفع الأثقال المتكرر، ممارسة الرياضة، إلخ. |
|---|---|
| 2 إف سي | قد تحدث النوبة بعد المشي لمسافة تزيد عن 0.5 كيلومتر (7-8 دقائق دون توقف) أو صعود السلالم أعلى من طابقين. |
| 3 إف سي | النشاط البدني للشخص محدود إلى حد كبير: المشي لمسافة 100-500 متر أو الصعود إلى الطابق الثاني يمكن أن يؤدي إلى نوبة. |
| 4 إف سي | يتم تشغيل الهجمات حتى من خلال أدنى نشاط بدني: المشي لمسافة أقل من 100 متر (على سبيل المثال، التحرك في جميع أنحاء المنزل). |

تختلف الذبحة الصدرية غير المستقرة عن الذبحة الصدرية المستقرة في أن الهجمات تصبح أكثر تكرارًا، وتبدأ في الظهور أثناء الراحة، ويمكن أن تستمر لفترة أطول - 10-30 دقيقة.
يتجلى تصلب القلب في ألم في الصدر، وضيق في التنفس، والتعب، والتورم، واضطرابات الإيقاع.
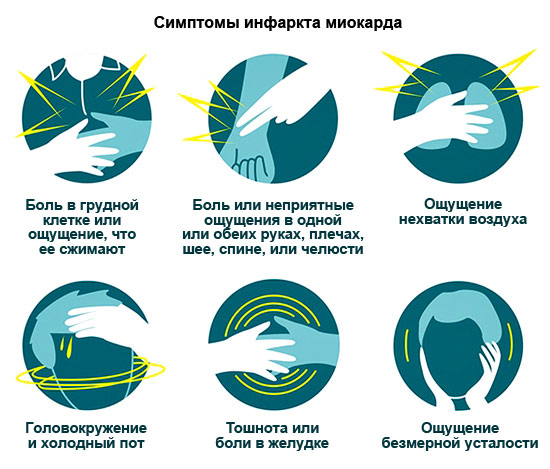
وبحسب الإحصائيات فإن حوالي 30٪ من المرضى يموتون بسبب مرض القلب هذا خلال 24 ساعة دون رؤية الطبيب. لذلك، ادرس بعناية جميع علامات MI من أجل استدعاء سيارة إسعاف في الوقت المناسب.
أعراض MI
| استمارة | علامات |
|---|---|
| أنجينال – الأكثر نموذجية | ألم ضاغط وحارق في الصدر، ينتشر أحيانًا إلى الكتف الأيسر والذراع وشفرات الكتف والجانب الأيسر من الوجه. يستمر الألم لمدة 15 دقيقة (أحيانًا حتى يوم واحد). غير قابل للإزالة بواسطة النتروجليسرين. المسكنات تضعفها مؤقتًا فقط. أعراض أخرى: ضيق في التنفس، وعدم انتظام ضربات القلب. |
| الربو | تتطور نوبة الربو القلبي بسبب فشل حاد في البطين الأيسر. العلامات الرئيسية: الشعور بالاختناق، قلة الهواء، الذعر. إضافية: زرقة الأغشية المخاطية والجلد، وتسارع ضربات القلب. |
| عدم انتظام ضربات القلب | ارتفاع معدل ضربات القلب، انخفاض ضغط الدم، الدوخة، احتمال الإغماء. |
| البطني | ألم في الجزء العلوي من البطن يمتد إلى لوحي الكتف، غثيان، قيء. في كثير من الأحيان حتى الأطباء يخلطون بينه وبين أمراض الجهاز الهضمي. |
| الأوعية الدموية الدماغية | دوخة أو إغماء، قيء، تنميل في الذراع أو الساق. بواسطة الصورة السريريةمثل هذا MI يشبه السكتة الدماغية. |
| بدون أعراض ظاهرة | شدة ومدة الألم هي نفسها كما هو الحال مع الألم الطبيعي. قد يكون هناك ضيق طفيف في التنفس. سمة مميزةالألم - قرص النتروجليسرين لا يساعد. |
علاج مرض الشريان التاجي
| الذبحة الصدرية المستقرة | تخفيف الهجوم - النتروجليسرين. العلاج طويل الأمد: الأسبرين، حاصرات بيتا، الستاتينات. مثبطات إيس. |
|---|---|
| الذبحة الصدرية غير المستقرة | رعاية الطوارئ: استدعاء سيارة الإسعاف في حالة حدوث نوبة أشد من المعتاد، وكذلك إعطاء المريض قرص أسبرين وقرص نتروجليسرين كل 5 دقائق 3 مرات. في المستشفى، سيتم إعطاء المريض مضادات الكالسيوم (فيراباميل، ديلتيازيم) والأسبرين. هذا الأخير سوف تحتاج إلى أن تؤخذ على أساس مستمر. |
| احتشاء عضلة القلب | مساعدة الطوارئ: اتصل بالطبيب على الفور، قرصين من الأسبرين والنتروجليسرين تحت اللسان (حتى 3 أقراص بفاصل 5 دقائق). عند الوصول، سيبدأ الأطباء على الفور هذا العلاج: حيث يقومون باستنشاق الأكسجين، وإعطاء محلول المورفين، إذا لم يخفف النتروجليسرين الألم، وإعطاء الهيبارين لتسييل الدم. مزيد من العلاج: تخفيف الآلام مع الوريدالنتروجليسرين أو المسكنات المخدرة. منع المزيد من نخر أنسجة عضلة القلب بمساعدة أدوية التخثر والنترات وحاصرات بيتا. الاستخدام المستمر للأسبرين. استعادة الدورة الدموية في القلب بمساعدة هذا العمليات الجراحية: رأب الأوعية التاجية، الدعامات، . |
| تصلب القلب | يوصف للمريض النترات، جليكوسيدات القلب، مثبطات الإنزيم المحول للأنجيوتنسين أو حاصرات بيتا، الأسبرين، مدرات البول. |

قصور القلب المزمن
هذه حالة تصيب القلب حيث لا يتمكن من ضخ الدم بشكل كامل إلى جميع أنحاء الجسم. والسبب هو أمراض القلب والأوعية الدموية (العيوب الخلقية أو المكتسبة، وأمراض القلب الإقفارية، والالتهابات، وتصلب الشرايين، وارتفاع ضغط الدم، وما إلى ذلك).

في روسيا، يعاني أكثر من 5 ملايين شخص من فرنك سويسري.
مراحل فشل القلب الاحتقاني وأعراضه:
- 1 – الأولي . هذا هو فشل بسيط في البطين الأيسر ولا يؤدي إلى اضطرابات الدورة الدموية (الدورة الدموية). لا توجد أعراض.
- المرحلة 2 أ. ضعف الدورة الدموية في إحدى الدوائر (عادة الدائرة الصغيرة)، تضخم البطين الأيسر. العلامات: ضيق في التنفس وخفقان مع مجهود بدني قليل، زرقة الأغشية المخاطية، سعال جاف، تورم في الساقين.
- المرحلة 2 ب. يتم انتهاك ديناميكا الدم في كلتا الدائرتين. غرف القلب تخضع للتضخم أو التوسع. العلامات: ضيق في التنفس أثناء الراحة، ألم مؤلم في الصدر، لون أزرق للأغشية المخاطية والجلد، عدم انتظام ضربات القلب، السعال، الربو القلبي، تورم الأطراف، البطن، تضخم الكبد.
- المرحلة 3. اضطرابات الدورة الدموية الشديدة. تغييرات لا رجعة فيها في القلب والرئتين والأوعية الدموية والكلى. تشتد حدة جميع العلامات المميزة للمرحلة 2ب، وتظهر أعراض الضرر اعضاء داخلية. العلاج لم يعد فعالا.

علاج
بادئ ذي بدء ، من الضروري علاج المرض الأساسي.
يتم أيضًا إجراء العلاج الدوائي للأعراض. يوصف للمريض:
- مثبطات الإنزيم المحول للأنجيوتنسين، حاصرات بيتا أو مضادات الألدوستيرون - لخفض ضغط الدم ومنع المزيد من تطور أمراض القلب.
- مدرات البول - للقضاء على الوذمة.
- جليكوسيدات القلب - لعلاج عدم انتظام ضربات القلب وتحسين أداء عضلة القلب.
عيوب الصمام
هناك نوعان نموذجيان من أمراض الصمامات: التضيق والقصور. مع التضيق، يضيق تجويف الصمام، مما يجعل من الصعب ضخ الدم. وفي حالة القصور، فإن الصمام، على العكس من ذلك، لا يغلق بالكامل، مما يؤدي إلى تدفق الدم في الاتجاه المعاكس.

في كثير من الأحيان، يتم الحصول على مثل هذه العيوب في صمام القلب. تظهر على خلفية الأمراض المزمنة (على سبيل المثال، أمراض القلب الإقفارية)، أو الالتهابات السابقة أو نمط الحياة السيئ.
الصمامات الأبهري والتاجي هي الأكثر عرضة للإصابة بالأمراض.
أعراض وعلاج أمراض الصمامات الأكثر شيوعاً:
| اسم | أعراض | علاج |
|---|---|---|
| تضيق الأبهر | في المرحلة الأولية لا توجد أعراض، لذلك من المهم جدًا إجراء فحوصات وقائية للقلب بانتظام. في مرحلة شديدة تظهر هجمات الذبحة الصدرية والإغماء أثناءها النشاط البدني، شحوب الجلد، انخفاض ضغط الدم الانقباضي. |
العلاج الدوائي للأعراض (بسبب عيوب الصمامات). استبدال الصمام. |
| فشل الصمام الأبهري | زيادة معدل ضربات القلب، ضيق في التنفس، الربو القلبي (نوبات الاختناق)، الإغماء، انخفاض ضغط الدم الانبساطي. | |
| تضيق تاجي | ضيق في التنفس، تضخم الكبد، انتفاخ البطن والأطراف، وأحياناً بحة في الصوت، ونادراً (في 10% من الحالات) ألم في القلب. | |
| قصور الصمام التاجي | ضيق في التنفس، سعال جاف، ربو قلبي، تورم في الساقين، ألم في المراق الأيمن، ألم في القلب. |
هبوط الصمام التاجي
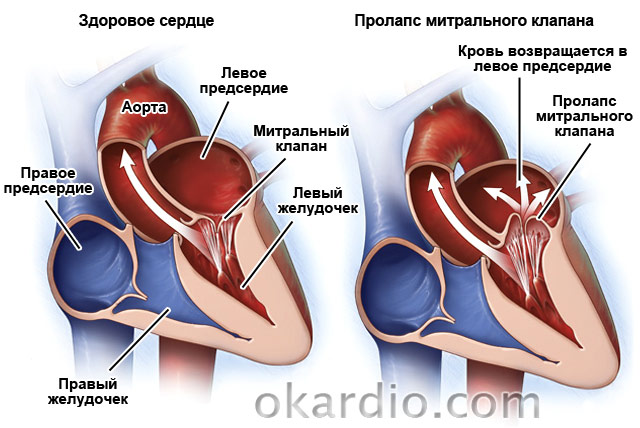
علم الأمراض الشائع الآخر هو. يحدث في 2.4% من السكان. هذا عيب خلقي حيث "تغوص" وريقات الصمام في الأذين الأيسر. وفي 30% من الحالات يكون بدون أعراض. في الـ 70٪ المتبقية من المرضى، يلاحظ الأطباء ضيقًا في التنفس، وألمًا في منطقة القلب، مصحوبًا بالغثيان والشعور بوجود "كتلة" في الحلق، وعدم انتظام ضربات القلب، والتعب، والدوخة، وارتفاع متكرر في درجة الحرارة إلى 37.2-37.4. .
قد لا يكون العلاج مطلوبًا إذا كان المرض بدون أعراض. إذا كان الخلل مصحوبًا بعدم انتظام ضربات القلب أو ألم في القلب، يتم وصف علاج الأعراض. في تغيير قوييمكن تصحيح الصمام جراحيا. وبما أن المرض يتقدم مع تقدم العمر، يحتاج المرضى إلى فحصهم من قبل طبيب القلب 1-2 مرات في السنة.
شذوذ إبشتاين

شذوذ إيبشتاين هو إزاحة وريقات الصمام ثلاثي الشرفات إلى البطين الأيمن. الأعراض: ضيق في التنفس، عدم انتظام دقات القلب الانتيابي، الإغماء، تورم الأوردة في الرقبة، تضخم الأذين الأيمن والجزء العلوي من البطين الأيمن.
لا يتم علاج الحالات التي لا تظهر عليها أعراض. إذا كانت الأعراض شديدة، يتم إجراء التصحيح الجراحي أو زرع الصمام.
عيوب القلب الخلقية
تشمل التشوهات الخلقية في بنية القلب ما يلي:
- عيب الحاجز الأذيني هو وجود اتصال بين الأذين الأيمن والأيسر.
- خلل حاجز بين البطينين– التواصل المرضي بين البطينين الأيمن والأيسر.
- مجمع آيزنمينجر هو عيب في الحاجز البطيني المرتفع، حيث ينزاح الشريان الأبهر إلى اليمين ويتصل في وقت واحد مع كلا البطينين (تموضع الأبهر الأبهري).
- القناة الشريانية السالكة - الاتصال بين الشريان الأورطي والشريان الرئوي، والذي يوجد عادة في المرحلة الجنينية من التطور، غير مغلق.
- رباعية فالو هي مزيج من أربعة عيوب: عيب الحاجز البطيني، تموضع الأبهر الأبهري، التضيق الشريان الرئويوتضخم البطين الأيمن.

عيوب القلب الخلقية - العلامات والعلاج:
| اسم | أعراض | علاج |
|---|---|---|
| عيب الحاجز الأذيني | مع وجود عيب بسيط، تبدأ العلامات بالظهور في منتصف العمر: بعد 40 عامًا. هذا هو ضيق في التنفس والضعف والتعب. مع مرور الوقت، يتطور قصور القلب المزمن مع جميع الأعراض المميزة. كلما كان العيب أكبر، كلما بدأت الأعراض في الظهور مبكرًا. | الإغلاق الجراحي للعيب. لا يحدث دائما. مؤشرات: عدم فعالية الدواء علاج الفرنك السويسري، متخلفة التطور الجسديفي الأطفال والمراهقين، زيادة ضغط الدم في الدائرة الرئوية، والإفرازات الشريانية الوريدية. موانع الاستعمال: تحويلة شريانية وريدي، فشل شديد في البطين الأيسر. |
| عيب الحاجز البطيني | إذا كان قطر العيب أقل من 1 سم (أو أقل من نصف قطر فتحة الأبهر)، فإن ضيق التنفس هو الوحيد المميز أثناء النشاط البدني المعتدل الشدة. إذا كان العيب أكبر من الحجم المحدد: ضيق في التنفس مع مجهود خفيف أو أثناء الراحة، ألم في القلب، سعال. |
الإغلاق الجراحي للعيب. |
| مجمع أيزنمينجر | الصورة السريرية: جلد مزرق، ضيق في التنفس، نفث الدم، علامات قصور القلب الاحتقاني. | الأدوية: حاصرات بيتا، مضادات الإندوثيلين. من الممكن إجراء عملية جراحية لإغلاق عيب الحاجز، وتصحيح أصل الأبهر، واستبدال الصمام الأبهري، ولكن غالبًا ما يموت المرضى أثناء الإجراء. متوسط مدةعمر المريض 30 سنة. |
| رباعية فالو | صبغة زرقاء للأغشية المخاطية والجلد، وتأخر النمو والتطور (الجسدي والفكري على حد سواء)، والنوبات، وانخفاض ضغط الدم، وأعراض قصور القلب. متوسط العمر المتوقع هو 12-15 سنة. 50% من المرضى يموتون قبل سن 3 سنوات. |
يشار إلى العلاج الجراحي لجميع المرضى دون استثناء. في مرحلة الطفولة المبكرة، يتم إجراء عملية جراحية لإنشاء مفاغرة بين الشرايين تحت الترقوة والشرايين الرئوية لتحسين الدورة الدموية في الرئتين. في عمر 3-7 سنوات من الممكن القيام به جراحة جذرية: التصحيح المتزامن لجميع الحالات الشاذة الأربعة. |
| القناة الشريانية السالكة | يمر وقت طويل بدون علامات طبيه. مع مرور الوقت، ضيق في التنفس و خفقان، شحوب أو لون أزرق للجلد، انخفاض ضغط الدم الانبساطي. | الإغلاق الجراحي للعيب. موصوفة لجميع المرضى، باستثناء أولئك الذين لديهم تحويلة من اليمين إلى اليسار. |
الأمراض الالتهابية
تصنيف:
- التهاب الشغاف – يؤثر على البطانة الداخلية للقلب، أي الصمامات.
- التهاب عضلة القلب – غشاء العضلات.
- التهاب التامور - كيس التامور.

يمكن أن يكون سببها الكائنات الحية الدقيقة (البكتيريا والفيروسات والفطريات)، وعمليات المناعة الذاتية (على سبيل المثال، الروماتيزم) أو المواد السامة.
يمكن أن يكون التهاب القلب أيضًا من مضاعفات أمراض أخرى:
- السل (التهاب الشغاف، التهاب التامور)؛
- الزهري (التهاب الشغاف) ؛
- الانفلونزا والتهاب الحلق (التهاب عضلة القلب).
انتبه لذلك واستشر الطبيب على الفور إذا كنت تشك في الإصابة بالأنفلونزا أو التهاب الحلق.
أعراض وعلاج الالتهاب
| اسم | أعراض | علاج |
|---|---|---|
| التهاب داخلى بالقلب | ارتفاع درجة الحرارة (38.5-39.5)، زيادة التعرق، عيوب الصمامات سريعة التطور (يتم اكتشافها عن طريق تخطيط صدى القلب)، نفخات القلب، تضخم الكبد والطحال، زيادة هشاشة الأوعية الدموية (يمكن رؤية النزيف تحت الأظافر وفي العينين)، سماكة أطراف الأصابع. | العلاج المضاد للبكتيريا لمدة 4-6 أسابيع، وزرع الصمامات. |
| التهاب عضل القلب | يمكن أن يحدث بعدة طرق: نوبات الألم في القلب. أعراض قصور القلب. أو مع عدم انتظام ضربات القلب خارج الانقباض وفوق البطيني. يمكن إجراء تشخيص دقيق بناءً على فحص الدم للإنزيمات الخاصة بالقلب والتروبونين وخلايا الدم البيضاء. | الراحة في الفراش، النظام الغذائي (رقم 10 مع تقييد الملح)، العلاج المضاد للبكتيريا والمضادة للالتهابات، علاج أعراض قصور القلب أو عدم انتظام ضربات القلب. |
| التهاب التامور | ألم في الصدر، وضيق في التنفس، وخفقان، وضعف، وسعال بدون بلغم، وثقل في المراق الأيمن. | الأدوية المضادة للالتهابات غير الستيرويدية والمضادات الحيوية في الحالات الشديدة - استئصال التامور الكلي أو الجزئي (إزالة جزء أو كل كيس التامور). |
اضطرابات الإيقاع
الأسباب: العصاب، السمنة، لا التغذية السليمة, داء عظمي غضروفي عنق الرحم، العادات السيئة، التسمم بالمخدرات أو الكحول أو المخدرات، مرض الشريان التاجي، اعتلال عضلة القلب، فشل القلب، متلازمات الإثارة البطينية المبكرة. هذه الأخيرة هي أمراض القلب التي توجد فيها مسارات نبضية إضافية بين الأذينين والبطينين. سوف تقرأ عن هذه الحالات الشاذة في جدول منفصل.
خصائص اضطرابات الإيقاع:
| اسم | وصف |
|---|---|
| عدم انتظام دقات القلب الجيبي | ضربات قلب سريعة (90-180 في الدقيقة) مع الحفاظ على الإيقاع الطبيعي والنمط الطبيعي لانتشار النبضات في جميع أنحاء القلب. |
| الرجفان الأذيني (الوميض) | انقباضات أذينية غير منضبطة وغير منتظمة ومتكررة (200-700 في الدقيقة). |
| الرجفان الأذيني | تقلصات إيقاعية للأذينين بتردد حوالي 300 في الدقيقة. |
| الرجفان البطيني | انقباضات فوضوية ومتكررة (200-300 في الدقيقة) وغير مكتملة في البطين. يؤدي عدم الانكماش الكامل إلى فشل الدورة الدموية الحاد والإغماء. |
| الرفرفة البطينية | تقلصات إيقاعية للبطينين بتردد 120-240 في الدقيقة. |
| عدم انتظام دقات القلب الانتيابي فوق البطيني (فوق البطيني). | هجمات ضربات القلب الإيقاعية السريعة (100-250 في الدقيقة) |
| خارج الانقباض | انقباضات عفوية خارجة عن الإيقاع. |
| اضطرابات التوصيل (الإحصار الجيبي الأذيني، الإحصار بين الأذينين، الإحصار الأذيني البطيني، إحصار فرع الحزمة) | تباطؤ إيقاع القلب بأكمله أو الغرف الفردية. |

متلازمات الإثارة المبكرة للبطينين:
| متلازمة WPW (متلازمة وولف-باركنسون-وايت) | متلازمة CLC (كليرك ليفي كريستسكو) |
|---|---|
| العلامات: عدم انتظام دقات القلب الانتيابي (الانتيابي) فوق البطيني أو البطيني (في 67٪ من المرضى). يصاحبه شعور بزيادة ضربات القلب، والدوخة، والإغماء في بعض الأحيان. | الأعراض: الميل إلى هجمات عدم انتظام دقات القلب فوق البطيني. وخلالها يشعر المريض بنبض قوي في القلب وقد يشعر بالدوار. |
| السبب: وجود حزمة كينت، وهو مسار غير طبيعي بين الأذين والبطين. | السبب: وجود حزمة جيمس بين الأذين والموصل الأذيني البطيني. |
| كلا المرضين خلقيان ونادران جدًا. | |
علاج اضطرابات الإيقاع
وهو يتألف من علاج المرض الأساسي، وتعديل النظام الغذائي ونمط الحياة. توصف أيضًا الأدوية المضادة لاضطراب النظم. العلاج الجذري لحالات عدم انتظام ضربات القلب الشديدة هو تركيب جهاز مزيل رجفان القلب، والذي "يضبط" إيقاع القلب ويمنع الرجفان البطيني أو الأذيني. في حالة اضطرابات التوصيل، من الممكن تحفيز القلب الكهربائي.

يمكن أن يكون علاج متلازمات الإثارة البطينية المبكرة عرضيًا (القضاء على النوبات بالأدوية) أو جذريًا (الاستئصال بالترددات الراديوية لمسار التوصيل غير الطبيعي).
اعتلال عضلة القلب
هذه هي أمراض عضلة القلب التي تسبب قصور القلب، ولا ترتبط بالعمليات الالتهابية أو أمراض الشرايين التاجية.
الأكثر شيوعا هي الضخامي و. يتميز الضخامي بنمو جدران البطين الأيسر والحاجز بين البطينين المتوسع - بزيادة في تجويف البطين الأيسر وأحيانًا البطين الأيمن. يتم تشخيص الحالة الأولى لدى 0.2% من السكان. يحدث عند الرياضيين ويمكن أن يسبب الموت القلبي المفاجئ. ولكن في هذه الحالة لا بد من تنفيذ دقيق تشخيص متباينبين اعتلال عضلة القلب الضخامي وتضخم القلب غير المرضي لدى الرياضيين.

الجهاز الدوري هو أحد الأجهزة المتكاملة في الجسم. عادة، فإنه يوفر على النحو الأمثل احتياجات إمدادات الدم للأعضاء والأنسجة. حيث يتم تحديد مستوى الدورة الدموية الجهازية من خلال:
- نشاط القلب
- نغمة الأوعية الدموية؛
- حالة الدم - حجم كتلته الإجمالية والدورة الدموية، وكذلك الخصائص الريولوجية.
يمكن أن تؤدي انتهاكات وظيفة القلب أو نغمة الأوعية الدموية أو التغيرات في نظام الدم إلى فشل الدورة الدموية - وهي حالة لا يلبي فيها الجهاز الدوري احتياجات الأنسجة والأعضاء لتوصيل الأكسجين والركائز الأيضية بالدم أيضًا مثل نقل ثاني أكسيد الكربون ومستقلباته من الأنسجة.
الأسباب الرئيسية لفشل الدورة الدموية:
- أمراض القلب.
- اضطرابات في لهجة جدران الأوعية الدموية.
- التغيرات في كتلة الدم المتداول و/أو خصائصه الريولوجية.
وفقا لشدة التطور وطبيعة الدورة الحادة و الفشل المزمنالدورة الدموية
فشل الدورة الدموية الحاد يتطور على مدى ساعات أو أيام. قد تكون الأسباب الأكثر شيوعًا هي:
- فشل قلبي حاد؛
- بعض أنواع عدم انتظام ضربات القلب.
- فقدان الدم الحاد.
فشل الدورة الدموية المزمن يتطور على مدى عدة أشهر أو سنوات وأسبابه هي:
- أمراض القلب الالتهابية المزمنة.
- تصلب القلب.
- عيوب القلب.
- ظروف فرط وانخفاض ضغط الدم.
- فقر دم.
بناءً على شدة علامات فشل الدورة الدموية، يتم تمييز 3 مراحل. في المرحلة الأولى، علامات فشل الدورة الدموية (ضيق في التنفس، خفقان، احتقان وريدي) غائبة أثناء الراحة ويتم اكتشافها فقط أثناء النشاط البدني. في المرحلة الثانية، يتم اكتشاف هذه العلامات وغيرها من علامات فشل الدورة الدموية أثناء الراحة وخاصة أثناء النشاط البدني. في المرحلة الثالثة، لوحظت اضطرابات كبيرة في نشاط القلب وديناميكية الدم أثناء الراحة، بالإضافة إلى تطور ضموري واضح و التغييرات الهيكليةفي الأعضاء والأنسجة.
أمراض نشاط القلب
الجزء الأكبر من مختلف العمليات المرضيةالتي تؤثر على القلب، هناك ثلاث مجموعات من الأشكال النموذجية للأمراض: قصور القلب التاجي وعدم انتظام ضربات القلب وقصور القلب .
1. قصور الشريان التاجي يتميز بزيادة طلب عضلة القلب على الأكسجين والركائز الأيضية عبر تدفقها عبر الشرايين التاجية.
أنواع قصور الشريان التاجي:
- اضطرابات عكسية (عابرة) في تدفق الدم التاجي. وتشمل هذه الذبحة الصدرية، التي تتميز بألم انضغاطي شديد في عظمة القص ناتج عن نقص تروية عضلة القلب؛
- توقف لا رجعة فيه لتدفق الدم أو انخفاض كبير على المدى الطويل في تدفق الدم عبر الشرايين التاجية، والذي ينتهي عادة باحتشاء عضلة القلب.
آليات تلف القلب في قصور الشريان التاجي.
نقص الأكسجين والركائز الأيضية في عضلة القلب أثناء قصور الشريان التاجي (الذبحة الصدرية واحتشاء عضلة القلب) يؤدي إلى تطور عدد من الآليات النموذجية الشائعة لتلف عضلة القلب:
- اضطراب في عمليات إمداد الطاقة إلى الخلايا العضلية القلبية.
- الأضرار التي لحقت الأغشية والإنزيمات.
- عدم توازن الأيونات والسائل.
- اضطراب في آليات تنظيم نشاط القلب.
التغييرات في الوظائف الرئيسية للقلب أثناء قصور الشريان التاجي تتكون في المقام الأول من انتهاكات لها نشاط مقلص، مؤشره هو انخفاض في السكتة الدماغية والنتاج القلبي.
2. عدم انتظام ضربات القلب - حالة مرضية ناجمة عن اضطرابات في ضربات القلب. وهي تتميز بالتغيرات في تواتر ودورية توليد نبضات الإثارة أو تسلسل إثارة الأذينين والبطينين. عدم انتظام ضربات القلب هو أحد مضاعفات العديد من أمراض القلب والأوعية الدموية. نظام الأوعية الدمويةو سبب رئيسيالموت المفاجئ بسبب أمراض القلب.
أنواع عدم انتظام ضربات القلب، مسبباتها والتسبب فيها. عدم انتظام ضربات القلب هو نتيجة لانتهاك واحد أو اثنين أو ثلاث خصائص أساسية لعضلة القلب: التلقائية والتوصيل والإثارة.
عدم انتظام ضربات القلب نتيجة لضعف التلقائية ، أي قدرة أنسجة القلب على توليد جهد الفعل ("الدافع الاستثاري"). تتجلى حالات عدم انتظام ضربات القلب هذه من خلال التغيرات في تواتر وانتظام توليد نبضات القلب ويمكن أن تظهر في شكل عدم انتظام دقات القلبو بطء القلب.
عدم انتظام ضربات القلب نتيجة لانتهاك قدرة خلايا القلب على إجراء دفعة الإثارة.
تتميز الأنواع التالية من اضطرابات التوصيل:
- تباطؤ أو عرقلة التوصيل.
- تسريع التنفيذ.
عدم انتظام ضربات القلب نتيجة لاضطرابات في استثارة أنسجة القلب.
الاهتياجية- خاصية الخلايا لإدراك عمل التحفيز والاستجابة له برد فعل مثير.
مثل عدم انتظام ضربات القلب تشمل extrasystole. عدم انتظام دقات القلب الانتيابي والرجفان (الخفقان) في الأذينين أو البطينين.
خارج الانقباض- اندفاع غير عادي سابق لأوانه يؤدي إلى انقباض القلب بأكمله أو أجزائه. في هذه الحالة، يتم انتهاك التسلسل الصحيح لانقباضات القلب.
عدم انتظام دقات القلب الانتيابي- زيادة انتيابية مفاجئة في تواتر نبضات الإيقاع الصحيح. في هذه الحالة، يتراوح تواتر النبضات خارج الرحم من 160 إلى 220 في الدقيقة.
الرجفان الأذيني أو البطيني يمثل غير منتظم وغير منظم النشاط الكهربائيالأذينين والبطينين، يرافقه توقف وظيفة الضخ الفعالة للقلب.
3. سكتة قلبية - متلازمة تتطور في العديد من الأمراض التي تصيب الأعضاء والأنسجة المختلفة. وفي الوقت نفسه، لا يوفر القلب احتياجاتهم من إمدادات الدم الكافية لوظيفتهم.
المسببات يرتبط فشل القلب بشكل رئيسي بمجموعتين من الأسباب: الضرر المباشر للقلب- الصدمة، والتهاب أغشية القلب، ونقص التروية لفترة طويلة، واحتشاء عضلة القلب، والأضرار السامة لعضلة القلب، وما إلى ذلك، أو الزائد الوظيفي للقلبنتيجة ل:
- زيادة حجم الدم المتدفق إلى القلب وزيادة الضغط في البطينين مع فرط حجم الدم وكثرة الحمر وعيوب القلب.
- المقاومة الناتجة لطرد الدم من البطينين إلى الشريان الأورطي والشريان الرئوي، والذي يحدث مع ارتفاع ضغط الدم الشرياني من أي أصل وبعض عيوب القلب.
أنواع قصور القلب (الرسم البياني 3).
وفقا للجزء المتأثر في الغالب من القلب:
- البطين الأيسرالذي يتطور نتيجة للتلف أو الحمل الزائد لعضلة القلب البطين الأيسر.
- البطين الأيمن، والذي عادة ما يكون نتيجة الحمل الزائد لعضلة القلب في البطين الأيمن، على سبيل المثال في أمراض الانسداد الرئوي المزمن - توسع القصبات، والربو القصبي، وانتفاخ الرئة، وتصلب الرئة، وما إلى ذلك.
حسب سرعة التطور:
- بَصِير (دقائق، ساعات). وهو نتيجة لإصابة في القلب، واحتشاء عضلة القلب الحاد، والانسداد الرئوي، وأزمة ارتفاع ضغط الدم، والتهاب عضلة القلب السمي الحاد، وما إلى ذلك.
- مزمن (الأشهر والسنوات). وهو نتيجة لارتفاع ضغط الدم الشرياني المزمن، وفشل الجهاز التنفسي المزمن، وفقر الدم لفترة طويلة، وعيوب القلب المزمنة.
انتهاكات وظيفة القلب وديناميكا الدم المركزية. يتجلى انخفاض في قوة وسرعة الانكماش، وكذلك استرخاء عضلة القلب في قصور القلب من خلال التغيرات في مؤشرات وظيفة القلب، وديناميكا الدم المركزية والمحيطية.
أهمها ما يلي:
- انخفاض في السكتة الدماغية والنتاج القلبي، الذي يتطور نتيجة لاكتئاب وظيفة انقباض عضلة القلب.
- زيادة في حجم الدم الانقباضي المتبقي في تجاويف بطينات القلب، وهو نتيجة للانقباض غير الكامل.
أمراض القلب والأوعية الدموية.
المخطط 3
- زيادة الضغط الانبساطي النهائي في بطينات القلب. ناجمة عن زيادة كمية الدم المتراكم في تجاويفها، وضعف استرخاء عضلة القلب، وتمدد تجاويف القلب بسبب زيادة حجم الدم الانبساطي النهائي فيها:
- زيادة في ضغط الدم في تلك الأوعية الوريدية وتجويف القلب حيث يدخل الدم إلى الأجزاء المصابة من القلب. وهكذا، مع قصور القلب في البطين الأيسر، يزداد الضغط في الأذين الأيسر والدورة الدموية الرئوية والبطين الأيمن. في قصور القلب في البطين الأيمن، يزداد الضغط في الأذين الأيمن وفي أوردة الدورة الدموية الجهازية:
- انخفاض في معدل الانقباض الانقباضي والاسترخاء الانبساطي لعضلة القلب. يتجلى بشكل رئيسي من خلال زيادة مدة التوتر متساوي القياس وانقباض القلب ككل.
أمراض القلب والأوعية الدموية
وتتكون مجموعة أمراض الجهاز القلبي الوعائي من أمراض شائعة مثل تصلب الشرايين وارتفاع ضغط الدم وأمراض القلب التاجية وأمراض القلب الالتهابية وعيوبها أيضًا. وكذلك أمراض الأوعية الدموية. في الوقت نفسه، يتميز تصلب الشرايين وارتفاع ضغط الدم وأمراض القلب التاجية (CHD) بأعلى معدلات الإصابة بالمرض والوفيات في جميع أنحاء العالم، على الرغم من أن هذه أمراض "صغيرة" نسبيًا ولم تكتسب أهميتها إلا في بداية القرن العشرين. I. V. أطلق عليها دافيدوفسكي اسم "أمراض الحضارة"، الناجمة عن عدم قدرة الشخص على التكيف مع التحضر سريع التقدم والتغيرات المرتبطة به في أنماط حياة الناس، وتأثيرات التوتر المستمر، والاضطرابات البيئية وغيرها من سمات "المجتمع المتحضر".
هناك الكثير من القواسم المشتركة بين المسببات والتسبب في تصلب الشرايين وارتفاع ضغط الدم. وفي الوقت نفسه، IHD. والذي: يعتبر الآن مرضًا مستقلاً، وهو في الأساس شكل قلبي من تصلب الشرايين وارتفاع ضغط الدم. ومع ذلك، يرجع ذلك إلى حقيقة أن معدل الوفيات الرئيسي يرتبط على وجه التحديد باحتشاء عضلة القلب، وهو جوهر IHD. وبموجب قرار منظمة الصحة العالمية، اكتسبت صفة وحدة تصنيف مستقلة.
تصلب الشرايين
تصلب الشرايين- مرض مزمن يصيب الشرايين الكبيرة والمتوسطة الحجم (النوع المرن والعضلي المرن) ويرتبط بشكل رئيسي باضطرابات التمثيل الغذائي للدهون والبروتين.
هذا المرض شائع للغاية في جميع أنحاء العالم، حيث توجد علامات تصلب الشرايين لدى جميع الأشخاص الذين تزيد أعمارهم عن 30-35 عامًا، على الرغم من ظهورها بدرجات متفاوتة. يتميز تصلب الشرايين بوجود رواسب بؤرية من الدهون والبروتينات في جدران الشرايين الكبيرة، والتي ينمو حولها النسيج الضام، مما يؤدي إلى تكوين لوحة تصلب الشرايين.
مسببات تصلب الشرايين لم يتم الكشف عنها بالكامل، على الرغم من أنه من المقبول عمومًا أن هذا مرض متعدد الأسباب ناتج عن مجموعة من التغيرات في استقلاب البروتين الدهني وتلف بطانة الأوعية الدموية للشرايين. قد تكون أسباب الاضطرابات الأيضية، وكذلك العوامل التي تلحق الضرر بالبطانة، مختلفة، ولكن الدراسات الوبائية واسعة النطاق لتصلب الشرايين مكنت من تحديد التأثيرات الأكثر أهمية، والتي تسمى عوامل الخطر .
وتشمل هذه:
- عمر،لأن الزيادة في وتيرة وشدة تصلب الشرايين مع تقدم العمر أمر لا شك فيه؛
- أرضية- يتطور المرض عند الرجال في وقت أبكر منه عند النساء، ويكون أكثر شدة، وتحدث المضاعفات في كثير من الأحيان؛
- الوراثة- إثبات وجود أشكال محددة وراثيا من المرض؛
- ارتفاع شحوم الدم(فرط كوليسترول الدم)- عامل خطر رئيسي بسبب غلبة البروتينات الدهنية منخفضة الكثافة في الدم على البروتينات الدهنية و كثافة عاليةوالذي يرتبط في المقام الأول بالعادات الغذائية؛
- ارتفاع ضغط الدم الشرياني مما يؤدي إلى زيادة نفاذية جدران الأوعية الدموية، بما في ذلك البروتينات الدهنية، وكذلك تلف البطانة الداخلية.
- المواقف العصيبة - عامل الخطر الأكثر أهمية، حيث أنها تؤدي إلى الضغوط النفسية والعاطفية، وهو سبب الاضطرابات تنظيم الغدد الصم العصبيةاستقلاب البروتين الدهني والاضطرابات الحركية الوعائية.
- التدخين- يتطور تصلب الشرايين لدى المدخنين بشكل أكثر كثافة ويحدث مرتين أكثر من غير المدخنين.
- العوامل الهرمونية،لأن معظم الهرمونات تؤثر على اضطرابات استقلاب البروتين الدهني، وهو ما يظهر بشكل خاص عندما السكرىوقصور الغدة الدرقية. وسائل منع الحمل عن طريق الفم قريبة من عوامل الخطر هذه، بشرط استخدامها لأكثر من 5 سنوات؛
- السمنة وقلة النشاط البدنيالمساهمة في تعطيل استقلاب البروتين الدهني وتراكم البروتينات الدهنية منخفضة الكثافة في الدم.
Patho- والتشكليتكون تصلب الشرايين من عدة مراحل (الشكل 47).
مرحلة ما قبل الدهون يتميز بظهور مجمعات البروتين الدهني في الطبقة الداخلية للشرايين بكميات لا يمكن رؤيتها بالعين المجردة ولا توجد لويحات تصلب الشرايين حتى الآن.
مرحلة داء الشحميات يعكس تراكم مجمعات البروتين الدهني في الطبقة الداخلية للأوعية الدموية، والتي تصبح مرئية على شكل بقع وخطوط دهنية اللون الأصفر. تحت المجهر، يتم تحديد كتل البروتين الدهني غير الهيكلي، والتي توجد حولها الخلايا البلعمية والخلايا الليفية والخلايا الليمفاوية.

أرز. 47. تصلب الشرايين في الشريان الأورطي، أ - البقع الدهنية والمشارب (تلطيخ السودان الثالث)؛ ب - لويحات ليفية مع تقرح. ج - لويحات ليفية. د - لويحات ليفية متقرحة وتكلس. د - لويحات ليفية وتقرح وتكلس وجلطات دموية.
مرحلة تصلب الدهون يتطور نتيجة لتكاثر النسيج الضام حول كتل وأشكال البروتين الدهني لوحة ليفية,الذي يبدأ في الارتفاع فوق سطح الطبقة الداخلية. فوق اللوحة، تصبح الطبقة الداخلية متصلبة - وتتشكل إطار اللوحة,والتي يمكن أن تصبح هيالينية. اللويحات الليفية هي الشكل الرئيسي للآفات الوعائية تصلب الشرايين. وهي تقع في الأماكن ذات التأثير الأعظم على الدورة الدموية على جدار الشرايين - في منطقة تفرع وثني الأوعية الدموية.
مرحلة الآفات المعقدة يشمل ثلاث عمليات: تصلب الشرايين والتقرح والتكلس.
يتميز تصلب الشرايين بتفكك كتل البروتين الدهني في وسط اللوحة مع تكوين مخلفات طرية غير متبلورة تحتوي على بقايا الكولاجين والألياف المرنة لجدار الوعاء الدموي وبلورات الكوليسترول والدهون المتصبنة والبروتينات المتخثرة. غالبًا ما تضمر البطانة الوسطى للسفينة الموجودة تحت اللويحة.
غالبًا ما يسبق التقرح نزيف في اللويحة. في هذه الحالة، يتمزق غطاء البلاك وتسقط الكتل العصيدية في تجويف الوعاء. اللويحة عبارة عن قرحة عصيدية مغطاة بكتل تخثرية.
التكلس يكمل التشكل من تصلب الشرايين
اللويحات وتتميز بترسب أملاح الكالسيوم فيها. يحدث تكلس أو تحجر البلاك الذي يكتسب كثافة صخرية.
مسار تصلب الشرايين تموجي. مع تقدم المرض، يزداد داء الشحم الباطني، ومع تراجع المرض، يزداد نمو النسيج الضام حول اللويحات وترسب أملاح الكالسيوم فيها.
الأشكال السريرية والمورفولوجية لتصلب الشرايين. تعتمد مظاهر تصلب الشرايين على الشرايين الكبيرة المصابة. بالنسبة للممارسة السريرية، فإن آفات تصلب الشرايين في الشريان الأورطي والشرايين التاجية للقلب وشرايين الدماغ وشرايين الأطراف، خاصة تلك المنخفضة منها، لها أهمية قصوى.
تصلب الشرايين في الشريان الأورطي- التوطين الأكثر شيوعا للتغيرات تصلب الشرايين، والتي تكون أكثر وضوحا هنا.
تتشكل اللويحات عادةً في المنطقة التي تنشأ فيها الأوعية الصغيرة من الشريان الأورطي. يكون القوس والشريان الأورطي البطني، حيث توجد اللويحات الكبيرة والصغيرة، أكثر تأثراً. عندما تصل اللويحات إلى مراحل التقرح والتكلّس العصيدي، تحدث اضطرابات في تدفق الدم في أماكنها وتتشكل خثرات جدارية. عندما تنفجر، تتحول إلى جلطات دموية، مما يؤدي إلى سد شرايين الطحال والكلى والأعضاء الأخرى، مما يسبب النوبات القلبية. تقرح لوحة تصلب الشرايين وتدمير الألياف المرنة لجدار الأبهر فيما يتعلق بهذا يمكن أن يساهم في تكوين تمدد الأوعية الدموية - نتوء كيسي لجدار الوعاء الدموي مملوء بالدم والكتل التخثرية. تمزق تمدد الأوعية الدموية يؤدي إلى السريع فقدان الدم بشكل كبيروالموت المفاجئ.
تصلب الشرايين في شرايين الدماغ، أو الشكل الدماغي، هو سمة من سمات المرضى المسنين وكبار السن. مع تضيق كبير في تجويف الشرايين بسبب لويحات تصلب الشرايين، يعاني الدماغ باستمرار مجاعة الأكسجين; وضمور تدريجيا. مثل هؤلاء المرضى يصابون بالخرف تصلب الشرايين. إذا كان تجويف أحد الشرايين الدماغية مسدودًا تمامًا بواسطة خثرة، احتشاء عضلة القلبمخ على شكل بؤر تليينها الرمادي. تصبح الشرايين الدماغية المتضررة من تصلب الشرايين هشة ويمكن أن تتمزق. يحدث نزيف - السكتة الدماغية النزفية, حيث تموت المنطقة المقابلة من أنسجة المخ. يعتمد مسار السكتة النزفية على موقعها وشدتها. إذا حدث نزيف في منطقة الجزء السفلي من البطين الرابع أو تكسر الدم المسكوب في البطينات الجانبية للدماغ، فتحدث الوفاة السريعة. في حالة الاحتشاء الإقفاري، وكذلك في حالة السكتات الدماغية النزفية الصغيرة التي لم تؤدي إلى وفاة المريض، فإن أنسجة المخ الميتة تتحلل تدريجياً ويتشكل مكانها تجويف يحتوي على سائل - كيس الدماغ. يصاحب الاحتشاء الإقفاري والسكتة الدماغية النزفية الاضطرابات العصبية. يصاب المرضى الناجون بالشلل، وغالبًا ما يعاني الكلام، وتظهر اضطرابات النطق الأخرى. عندما شارك
مع العلاج المناسب، من الممكن مع مرور الوقت استعادة بعض الوظائف المفقودة للجهاز العصبي المركزي.
يعد تصلب الشرايين في أوعية الأطراف السفلية أكثر شيوعًا أيضًا في الشيخوخة. عندما يتم تضييق تجويف شرايين الساقين أو القدمين بشكل كبير بسبب لويحات تصلب الشرايين، فإن أنسجة الأطراف السفلية تتعرض لنقص التروية. عندما يزداد الحمل على عضلات الأطراف، على سبيل المثال عند المشي، يظهر الألم فيها، ويضطر المرضى إلى التوقف. ويسمى هذا العرض العرج المتقطع . بالإضافة إلى ذلك، لوحظ درجات الحرارة الباردة وضمور أنسجة الأطراف. إذا تم إغلاق تجويف الشرايين المتضيقة تمامًا بواسطة لوحة أو خثرة أو صمة، يصاب المرضى بالغرغرينا تصلب الشرايين.
في الصورة السريرية لتصلب الشرايين، قد يكون تلف الشرايين الكلوية والأمعاء أكثر وضوحًا، لكن هذه الأشكال من المرض أقل شيوعًا.
مرض فرط التوتر
مرض فرط التوتر- مرض مزمن يتميز بزيادة طويلة الأمد ومستمرة في ضغط الدم (BP) - ضغط الدم الانقباضي فوق 140 ملم زئبق. فن. والانبساطي - أعلى من 90 ملم زئبق. فن.
يمرض الرجال إلى حد ما أكثر من النساء. يبدأ المرض عادةً في سن 35-45 عامًا ويتطور حتى عمر 55-58 عامًا، وبعد ذلك يستقر ضغط الدم غالبًا عند قيم مرتفعة. في بعض الأحيان، يحدث ارتفاع مستمر ومتزايد بسرعة في ضغط الدم لدى الشباب.
المسببات.
يعتمد ارتفاع ضغط الدم على مزيج من 3 عوامل:
- الإجهاد النفسي والعاطفي المزمن.
- خلل وراثي في أغشية الخلايا، مما يؤدي إلى تعطيل تبادل أيونات Ca 2+ وNa 2+؛
- خلل محدد وراثيا في الآلية الحجمية الكلوية لتنظيم ضغط الدم.
عوامل الخطر:
- العوامل الوراثية ليست موضع شك، لأن ارتفاع ضغط الدم غالبًا ما يكون عائليًا؛
- الإجهاد العاطفي المتكرر.
- النظام الغذائي مع ارتفاع استهلاك ملح الطعام.
- العوامل الهرمونية - زيادة التأثيرات الضاغطة لنظام الغدة النخامية، والإفراط في إطلاق الكاتيكولامينات وتفعيل نظام الرينين أنجيوتنسين.
- العامل الكلوي
- بدانة؛
- التدخين؛
- الخمول البدني، ونمط الحياة المستقرة.
Patho- والتشكل.
يتميز ارتفاع ضغط الدم بالتطور المرحلي.
تتميز المرحلة العابرة أو ما قبل السريرية بزيادات دورية في ضغط الدم. وهي ناجمة عن تشنج الشرايين، حيث يعاني جدار الوعاء الدموي نفسه من جوع الأكسجين، مما يسبب تغيرات تنكسية فيه. ونتيجة لذلك، تزداد نفاذية جدران الشرايين. وهي مشبعة ببلازما الدم (نزف البلازما)، والتي تمتد إلى ما وراء الأوعية الدموية، مما يسبب الوذمة المحيطة بالأوعية الدموية.
بعد تطبيع مستويات ضغط الدم واستعادة دوران الأوعية الدقيقة، تتم إزالة بلازما الدم من جدران الشرايين والمساحات المحيطة بالأوعية الدموية إلى الجهاز اللمفاوي، ويتم ترسيب بروتينات الدم التي دخلت جدران الأوعية الدموية مع البلازما. بسبب الزيادة المتكررة في الحمل على القلب، يتطور تضخم تعويضي معتدل في البطين الأيسر. إذا تم القضاء على الظروف المسببة للضغط النفسي والعاطفي في المرحلة العابرة وتم إجراء العلاج المناسب، فمن الممكن علاج ارتفاع ضغط الدم الأولي، لأنه في هذه المرحلة لا توجد حتى الآن تغييرات مورفولوجية لا رجعة فيها.
تتميز المرحلة الوعائية سريريًا بزيادة مستمرة في ضغط الدم. ويفسر ذلك الخلل العميق في نظام الأوعية الدموية وتغيراته المورفولوجية. يرتبط انتقال الزيادة العابرة في ضغط الدم إلى مستوى مستقر بعمل العديد من آليات الغدد الصم العصبية، ومن أهمها الانعكاس والكلى والأوعية الدموية والغشاء والغدد الصماء. تؤدي الزيادات المتكررة في ضغط الدم إلى انخفاض في حساسية مستقبلات الضغط في قوس الأبهر، والتي توفر عادة إضعاف نشاط الجهاز الكظري الودي وانخفاض ضغط الدم. إن تقوية تأثير هذا الجهاز التنظيمي وتشنج شرايين الكلى يحفز إنتاج إنزيم الرينين. وهذا الأخير يؤدي إلى تكوين أنجيوتنسين في بلازما الدم، مما يستقر ضغط الدم عند مستوى عال. بالإضافة إلى ذلك، يعزز الأنجيوتنسين تكوين وإطلاق القشرانيات المعدنية من قشرة الغدة الكظرية، مما يزيد من ضغط الدم ويساهم أيضًا في استقراره عند مستوى عالٍ.
تؤدي التشنجات المتكررة للشرايين مع زيادة التردد وزيادة البلازما وزيادة كمية كتل البروتين المترسبة في جدرانها إلى الهيالينية, أو تصلب الشرايين. تصبح جدران الشرايين أكثر كثافة، وتفقد مرونتها، ويزيد سمكها بشكل كبير، وبالتالي يتناقص تجويف الأوعية.
يؤدي ارتفاع ضغط الدم المستمر إلى زيادة الحمل على القلب بشكل كبير، مما يؤدي إلى تطور قصور القلب. تضخم تعويضي (الشكل 48، ب). وفي هذه الحالة يصل وزن القلب إلى 600-800 جرام، ويؤدي ارتفاع ضغط الدم المستمر إلى زيادة الحمل على الشرايين الكبيرة، مما يؤدي إلى ضمور الخلايا العضلية وفقدان الألياف المرنة لجدرانها مرونتها. بالاشتراك مع التغيرات في التركيب الكيميائي الحيوي للدم، وتراكم الكولسترول والبروتينات الجزيئية الكبيرة فيه، يتم إنشاء المتطلبات الأساسية لتطوير آفات تصلب الشرايين في الشرايين الكبيرة. علاوة على ذلك، فإن شدة هذه التغييرات أكبر بكثير مما هي عليه في تصلب الشرايين، والذي لا يصاحبه زيادة في ضغط الدم.
مرحلة تغيرات الأعضاء.
التغييرات في الأعضاء ثانوية. تعتمد شدتها، وكذلك المظاهر السريرية، على درجة الأضرار التي لحقت بالشرينات والشرايين، وكذلك على المضاعفات المرتبطة بهذه التغييرات. أساس التغيرات المزمنة في الأعضاء ليس الدورة الدموية، وزيادة جوع الأكسجين وتكييفها! هم تصلب الأعضاء مع انخفاض الوظيفة.
أثناء ارتفاع ضغط الدم، فمن الأهمية بمكان أزمة ارتفاع ضغط الدم أي زيادة حادة وطويلة في ضغط الدم بسبب تشنج الشرايين. أزمة ارتفاع ضغط الدمله تعبيره المورفولوجي الخاص: تشنج الشرايين، البلازما ونخر الفيبرينويد في جدرانها، ونزيف حول الأوعية الدموية. هذه التغيرات، التي تحدث في أعضاء مثل الدماغ والقلب والكلى، غالبا ما تؤدي إلى وفاة المرضى. يمكن أن تحدث الأزمة في أي مرحلة من مراحل تطور ارتفاع ضغط الدم. تميز الأزمات المتكررة المسار الخبيث للمرض، والذي يحدث عادة عند الشباب.
المضاعفات ارتفاع ضغط الدم، الذي يتجلى في التشنج، وتجلط الشرايين والشرايين، أو تمزقها، يؤدي إلى نوبات قلبية أو نزيف في الأعضاء، والتي عادة ما تكون سبب الوفاة.
الأشكال السريرية والمورفولوجية لارتفاع ضغط الدم.
اعتمادًا على مدى انتشار الضرر الذي يلحق بالجسم أو الأعضاء الأخرى ، يتم تمييز الأشكال السريرية والمورفولوجية لارتفاع ضغط الدم القلبية والدماغية والكلوية.
شكل القلب، مثل الشكل القلبي لتصلب الشرايين، هو الجوهر مرض الشريان التاجيأمراض القلب ويعتبر مرضا مستقلا.
شكل الدماغ أو الدماغ- أحد أكثر أشكال ارتفاع ضغط الدم شيوعًا.
وعادة ما يرتبط بتمزق الأوعية الدموية وتطور نزيف حاد في الدماغ (السكتة الدماغية النزفية) مثل ورم دموي (الشكل 48، أ). دائمًا ما يؤدي اختراق الدم إلى بطينات الدماغ إلى وفاة المريض. يمكن أن تحدث الاحتشاءات الدماغية الإقفارية أيضًا مع ارتفاع ضغط الدم، على الرغم من أنها أقل تكرارًا بكثير من تصلب الشرايين. ويرتبط تطورها مع تجلط الدم أو تشنج التغيرات تصلب الشرايين في الشرايين الدماغية الوسطى أو شرايين قاعدة الدماغ.
شكل الكلى. في المسار المزمن لارتفاع ضغط الدم، يتطور تصلب الكلية تصلب الشرايين، المرتبطة بالهيالين في الشرايين الواردة. يؤدي انخفاض تدفق الدم إلى ضمور وتحلل الكبيبات المقابلة. يتم تنفيذ وظيفتها عن طريق الكبيبات المحفوظة، والتي تخضع للتضخم.

أرز. 48. ارتفاع ضغط الدم. أ - نزيف في النصف الأيسر من الدماغ. ب - تضخم عضلة القلب في البطين الأيسر للقلب. ج - الكلية المتجعده الأولي (تصلب الشرايين الكلوية).

أرز. 49. تصلب الكلية تصلب الشرايين. الكبيبات الهيالينية (HK) والضمور (AK).
لذلك ، يأخذ سطح الكلى مظهرًا حبيبيًا: الكبيبات الزجاجية والضمور ، تغرق النيفرونات المتصلبة ، وتبرز الكبيبات المتضخمة فوق سطح الكلى (الشكل 48 ، ج ، 49). تدريجيًا، تبدأ العمليات المتصلبة في السيطرة وتتطور البراعم المتجعدة الأولية. وفي نفس الوقت يزداد الفشل الكلوي المزمن الذي ينتهي تبولن الدم.
ارتفاع ضغط الدم أعراض (ارتفاع ضغط الدم). ارتفاع ضغط الدم هو زيادة في ضغط الدم ذات طبيعة ثانوية - وهو أحد أعراض أمراض الكلى المختلفة والغدد الصماء والأوعية الدموية. إذا تم القضاء على المرض الأساسي، يختفي ارتفاع ضغط الدم أيضا. لذلك، بعد إزالة ورم الغدة الكظرية - ورم القواتم. يرافقه ارتفاع ضغط الدم الكبير، وضغط الدم طبيعي أيضا. لذلك، يجب التمييز بين ارتفاع ضغط الدم وارتفاع ضغط الدم الناتج عن الأعراض.
مرض القلب التاجي (CHD)
أمراض القلب الإقفارية أو التاجية هي مجموعة من الأمراض الناجمة عن القصور المطلق أو النسبي في الدورة الدموية التاجية، والذي يتجلى في التناقض بين حاجة عضلة القلب للأكسجين وإيصاله إلى عضلة القلب. في 95% من الحالات، يكون سبب مرض IHD هو تصلب الشرايين التاجية. إن IHD هو السبب الرئيسي للوفيات بين السكان. تم العثور على مرض IHD المخفي (قبل السريري) في 4-6٪ من الأشخاص الذين تزيد أعمارهم عن 35 عامًا. يتم تسجيل أكثر من 5 ملايين مريض في جميع أنحاء العالم كل عام. و ب ج و يموت منهم أكثر من 500 ألف . يمرض الرجال في وقت مبكر عن النساء، ولكن بعد 70 عامًا، يصاب الرجال والنساء بمرض التهاب الكبد الوبائي في كثير من الأحيان بالتساوي.
أشكال أمراض القلب التاجية. هناك 4 أشكال للمرض:
- الموت التاجي المفاجئ, تحدث بسبب السكتة القلبية لدى شخص لم يكن لديه أي شكاوى في القلب قبل 6 ساعات؛
- الذبحة الصدرية - شكل من أشكال أمراض القلب الإقفاريةتتميز بنوبات ألم في الصدر مع تغيرات في مخطط كهربية القلب ولكن دون ظهور إنزيمات مميزة في الدم.
- احتشاء عضلة القلب - نخر إقفاري بؤري حاد (الدورة الدموية) لعضلة القلب، يتطور نتيجة لانتهاك مفاجئ للدورة الدموية التاجية.
- تصلب القلب - مرض القلب الإقفاري المزمن (CHD)- نتيجة الذبحة الصدرية أو احتشاء عضلة القلب. بناءً على تصلب القلب، يمكن أن يتشكل تمدد الأوعية الدموية القلبية المزمن.
مسار مرض نقص تروية الدم يمكن أن تكون حادة ومزمنة. ولذلك، فإنها تسليط الضوء مرض القلب الإقفاري الحاد(الذبحة الصدرية، الموت التاجي المفاجئ، احتشاء عضلة القلب) و مرض القلب الإقفاري المزمن(تصلب القلب بجميع مظاهره).
عوامل الخطركما هو الحال بالنسبة لتصلب الشرايين وارتفاع ضغط الدم.
مسببات مرض IHDفي الأساس نفس مسببات تصلب الشرايين وارتفاع ضغط الدم. أكثر من 90% من مرضى الشريان التاجي يعانون من تضيق الشرايين التاجية مع درجة تضيق واحدة منها على الأقل تصل إلى 75% أو أعلى. في هذه الحالة، لا يمكن ضمان تدفق الدم بشكل كافٍ حتى لممارسة نشاط بدني بسيط.
التسبب في أشكال مختلفة من IHD
تطوير أنواع مختلفةيرتبط مرض القلب الإقفاري الحاد باضطراب حاد في الدورة الدموية التاجية، مما يؤدي إلى تلف إقفاري في عضلة القلب.
مدى هذه الأضرار يعتمد على مدة نقص التروية.
- تتميز الذبحة الصدرية بنقص تروية عضلة القلب القابل للعكس والمرتبط بتضيق الشريان التاجي وهي الشكل السريريجميع أنواع IHD. يتميز بنوبات من الألم الانضغاطي وحرقان في النصف الأيسر من الصدر مع تشعيع اليد اليسرىمنطقة الكتف والرقبة والفك السفلي. تحدث الهجمات أثناء المجهود البدني والضغط العاطفي وما إلى ذلك، ويتم إيقافها عن طريق تناول موسعات الأوعية الدموية. إذا حدثت الوفاة أثناء نوبة الذبحة الصدرية التي استمرت من 3 إلى 5 أو حتى 30 دقيقة، فلا يمكن اكتشاف التغيرات المورفولوجية في عضلة القلب إلا باستخدام تقنيات خاصة، حيث لا يتغير القلب بالعين المجردة.
- يرتبط الموت التاجي المفاجئ بحقيقة ذلك نقص التروية الحادفي عضلة القلب بالفعل بعد 5-10 دقائق من ظهور النوبة المواد المنشأ- المواد التي تسبب عدم الاستقرار الكهربائي للقلب وتخلق الظروف المسبقة للرجفان البطيني. عند تشريح جثث أولئك الذين ماتوا بسبب رجفان عضلة القلب، كان القلب مترهلًا، مع تضخم تجويف البطين الأيسر. تجزئة واضحة مجهريا ألياف عضلية.
- احتشاء عضلة القلب.
المسببات يرتبط احتشاء عضلة القلب الحاد بالتوقف المفاجئ لتدفق الدم التاجي إما بسبب انسداد الشريان التاجي بواسطة خثرة أو صمة، أو نتيجة للتشنج المطول في الشريان التاجي الناتج عن تصلب الشرايين.
طريقة تطور المرض يتم تحديد احتشاء عضلة القلب إلى حد كبير من خلال. أن التجويف المتبقي للشرايين التاجية الثلاثة يصل إجماليًا إلى 34٪ فقط من المتوسط الطبيعي، في حين يجب أن يكون "المجموع الحرج" لهذه التجويف 35٪ على الأقل، لأنه حتى ذلك الحين ينخفض إجمالي تدفق الدم في الشرايين التاجية إلى الحد الأدنى المقبول.
في ديناميات احتشاء عضلة القلب هناك 3 مراحل، تتميز كل منها بميزاتها المورفولوجية الخاصة.
المرحلة الإقفارية, أو مرحلة الحثل الإقفاري, يتطور في أول 18-24 ساعة بعد انسداد الشريان التاجي بالخثرة. التغيرات العيانية في عضلة القلب غير مرئية في هذه المرحلة. يكشف الفحص المجهري عن تغيرات ضمورية في ألياف العضلات في شكل تفتتها، وفقدان التشقق المستعرض، وذمة سدى عضلة القلب. يتم التعبير عن اضطرابات دوران الأوعية الدقيقة في شكل ركود وحمأة في الشعيرات الدموية والأوردة، وهناك نزيف سفلي. إنزيمات الجليكوجين والأكسدة والاختزال غائبة في المناطق الإقفارية. يكشف الفحص المجهري الإلكتروني لخلايا عضلة القلب من منطقة نقص تروية عضلة القلب عن تورم وتدمير الميتوكوندريا، واختفاء حبيبات الجليكوجين، وتورم الساركوبلازم، والانكماش الزائد للخيوط العضلية (الشكل 50). ترتبط هذه التغييرات بنقص الأكسجة وعدم توازن الكهارل وتوقف عملية التمثيل الغذائي في مناطق نقص تروية عضلة القلب. خلال هذه الفترة، في أجزاء عضلة القلب التي لا تتأثر بنقص التروية، تتطور اضطرابات دوران الأوعية الدقيقة والوذمة اللحمية.
الموت في المرحلة الإقفارية يحدث من صدمة قلبية، الرجفان البطيني أو السكتة القلبية (الانقباض).
مرحلة نخرية يتطور احتشاء عضلة القلب في نهاية اليوم الأول بعد نوبة الذبحة الصدرية. عند تشريح الجثة، غالبا ما يلاحظ التهاب التامور الليفي في منطقة الاحتشاء. يُظهر المقطع العرضي لعضلة القلب بوضوح بؤر نخر عضلة القلب الصفراء وغير المنتظمة الشكل، محاطة بشريط أحمر من الأوعية الدموية المفرطة والنزيف - احتشاء إقفاري مع حافة نزفية (الشكل 51). يكشف الفحص النسيجي عن بؤر نخر الأنسجة العضلية تقتصر على عضلة القلب غير المصابة ترسيم الحدود(حدود) خط، ممثلة بمنطقة تسلل الكريات البيض والأوعية الدموية المفرطة (الشكل 52).
خارج مناطق الاحتشاء، تتطور خلال هذه الفترة اضطرابات دوران الأوعية الدقيقة، والتغيرات التصنعية الواضحة في الخلايا العضلية القلبية، وتدمير العديد من الميتوكوندريا في وقت واحد مع زيادة عددها وحجمها.
مرحلة تنظيم احتشاء عضلة القلب يبدأ مباشرة بعد تطور النخر. تقوم الكريات البيض والبلاعم بتطهير المجال الالتهابي للكتل النخرية. تظهر الخلايا الليفية في منطقة ترسيم الحدود. إنتاج الكولاجين. يتم استبدال بؤرة النخر في البداية بالنسيج الحبيبي، الذي ينضج إلى نسيج ضام ليفي خشن خلال حوالي 4 أسابيع. يتم تنظيم احتشاء عضلة القلب، وتبقى ندبة في مكانها (انظر الشكل 30). يحدث تصلب القلب البؤري الكبير. خلال هذه الفترة، تخضع عضلة القلب حول الندبة وعضلة القلب في جميع أجزاء القلب الأخرى، وخاصة البطين الأيسر، لتضخم متجدد. هذا يسمح لك بتطبيع وظيفة القلب تدريجياً.
وهكذا، يستمر احتشاء عضلة القلب الحاد لمدة 4 أسابيع. إذا تعرض المريض خلال هذه الفترة لاحتشاء عضلة القلب الجديد، يطلق عليه اسم متكرر . إذا حدث احتشاء عضلة القلب الجديد بعد 4 أسابيع أو أكثر من الاحتشاء الأول، يطلق عليه اسم معاد .
المضاعفاتقد تحدث بالفعل في المرحلة النخرية. وهكذا تخضع منطقة النخر للانصهار - تلين عضلي ونتيجة لذلك قد يحدث تمزق في جدار عضلة القلب في منطقة الاحتشاء، مما يملأ تجويف التامور بالدم - دكاك القلب مما يؤدي إلى الموت المفاجئ.

أرز. 51. احتشاء عضلة القلب (المقاطع العرضية للقلب). 1- احتشاء عضلة القلب مع حافة نزفية الجدار الخلفيالبطين الايسر؛ 2 - انسداد الخثرة في الفرع النازل من الشريان التاجي الأيسر؛ 3- تمزق جدار القلب . في المخططات (أدناه): أ - منطقة الاحتشاء مظللة (السهم يوضح الفجوة)؛ ب - مستويات الشريحة مظللة.

أرز. 52. احتشاء عضلة القلب. منطقة نخر الأنسجة العضلية محاطة بخط ترسيم (DL). تتكون من الكريات البيض.
يمكن أن يؤدي تلين العضلات إلى انتفاخ جدار البطين وتشكيل تمدد الأوعية الدموية القلبي الحاد. إذا تمزق تمدد الأوعية الدموية، يحدث دكاك القلب أيضًا. إذا لم يتمزق تمدد الأوعية الدموية الحاد، تتشكل جلطات دموية في تجويفها، والتي يمكن أن تصبح مصدرًا للجلطات الدموية في أوعية الدماغ والطحال والكلى والشرايين التاجية نفسها. تدريجيا، في تمدد الأوعية الدموية القلبي الحاد، يتم استبدال جلطات الدم النسيج الضامومع ذلك، في التجويف الناتج من تمدد الأوعية الدموية، تستمر الكتل التخثرية أو تتشكل مرة أخرى. يصبح تمدد الأوعية الدموية مزمنًا. يمكن أن يكون مصدر الجلطات الدموية رواسب تجلطية على الشغاف في منطقة الاحتشاء. يمكن أن يحدث الموت في المرحلة النخرية أيضًا بسبب الرجفان البطيني للقلب.

أرز. 53. أمراض القلب الإقفارية المزمنة. أ - تصلب القلب البؤري الكبير بعد الاحتشاء (كما هو موضح بالسهم)؛ ب - تصلب القلب البؤري المنتشر (تظهر الندوب بالسهام).
النتائج. فشل قلبي حاديمكن أن تؤدي عضلة القلب إلى فشل القلب الحاد، وغالبًا ما يصاحب ذلك تطور الوذمة الرئوية وتورم مادة الدماغ. والنتيجة هي أيضًا تصلب القلب البؤري الكبير ومرض القلب الإقفاري المزمن.
4. أمراض القلب التاجية المزمنة
التعبير المورفولوجيأمراض القلب الإقفارية المزمنة هي:
- وضوحا تصلب الشرايين الصغيرة البؤرية.
- تصلب القلب الكبير البؤري بعد الاحتشاء.
- تمدد الأوعية الدموية القلبية المزمنة بالاشتراك مع تصلب الشرايين في الشرايين التاجية (الشكل 53). ويحدث ذلك عندما يبدأ النسيج الندبي الناتج، بعد احتشاء عضلة القلب الهائل، في الانتفاخ تحت ضغط الدم، ويصبح أرق، ويتشكل نتوء يشبه الكيس. بسبب دوامة الدم، تظهر جلطات الدم في تمدد الأوعية الدموية، والتي يمكن أن تصبح مصدرا للجلطات الدموية. تمدد الأوعية الدموية القلبية المزمن في معظم الحالات هو سبب زيادة قصور القلب المزمن.
كل هذه التغييرات مصحوبة بتضخم متجدد واضح في عضلة القلب.
سريريايتجلى مرض القلب الإقفاري المزمن في الذبحة الصدرية والتطور التدريجي لفشل القلب والأوعية الدموية المزمن، مما يؤدي إلى وفاة المريض. في أي مرحلة من مراحل مرض القلب الإقفاري المزمن، قد يحدث احتشاء عضلة القلب الحاد أو المتكرر.
الأسبابيحدث التهاب القلب بسبب الالتهابات والتسممات المختلفة. يمكن أن تؤثر العملية الالتهابية على أحد أغشية القلب أو جداره بالكامل. التهاب الشغاف - التهاب داخلى بالقلب التهاب عضلة القلب - التهاب عضل القلب، تامور - التهاب التامور والتهاب جميع أغشية القلب - التهاب البنكرياس .
التهاب داخلى بالقلب.
يمتد التهاب الشغاف عادة إلى جزء معين منه فقط، ويغطي إما صمامات القلب، أو أوتارها، أو جدران تجاويف القلب. مع التهاب الشغاف، لوحظ مجموعة من العمليات المميزة للالتهاب - التغيير، والنضح والانتشار. من الأهمية بمكان في العيادة التهاب الشغاف الصمامي . في كثير من الأحيان، يتأثر الصمام ذو الشرفين، إلى حد ما بشكل أقل في كثير من الأحيان - الصمام الأبهري، ونادرا ما يحدث التهاب صمامات النصف الأيمن من القلب. إما أن تتأثر الطبقات السطحية للصمام فقط، أو أنها تتأثر بالكامل إلى عمقها الكامل. في كثير من الأحيان، يؤدي تغيير الصمام إلى تقرحه وحتى ثقبه. عادة ما تتشكل كتل تخثرية في منطقة تدمير الصمام ( التهاب الشغاف الخثاري) على شكل ثآليل أو زوائد لحمية. تتكون التغييرات النضحية من تشبع الصمام ببلازما الدم وارتشاح الخلايا النضحية. وفي الوقت نفسه، يتضخم الصمام ويصبح أكثر سمكًا. وتنتهي المرحلة الإنتاجية من الالتهاب بالتصلب والسماكة والتشوه واندماج وريقات الصمام مما يؤدي إلى الإصابة بأمراض القلب.
يؤدي التهاب الشغاف إلى تعقيد مسار المرض الذي تطور فيه بشكل كبير، حيث تتأثر وظيفة القلب بشكل خطير. بالإضافة إلى ذلك، يمكن أن تصبح الرواسب الخثارية على الصمامات مصدرًا للجلطات الدموية.
النتيجة التهاب الشغاف الصماميهي عيوب القلب وفشل القلب.
التهاب عضل القلب.
عادة ما يؤدي التهاب عضلة القلب إلى تعقيد أمراض مختلفة، دون أن يكون مرضا مستقلا. في تطور التهاب عضلة القلب، من المهم إصابة عضلة القلب بالفيروسات والريكتسيا والبكتيريا التي تصل إلى عضلة القلب عبر مجرى الدم، أي عن طريق الدم. يحدث التهاب عضلة القلب بشكل حاد أو مزمن. اعتمادًا على غلبة مرحلة أو أخرى، يمكن أن يكون التهاب عضلة القلب بديلاً ونضحيًا ومنتجًا (متكاثرًا).
في المسار الحاد، يمكن أن يسبب التهاب عضلة القلب النضحي والمنتج قصور القلب الحاد. عندما تكون مزمنة، فإنها تؤدي إلى تصلب القلب المنتشر، والذي بدوره يمكن أن يؤدي إلى تطور قصور القلب المزمن.
التهاب التامور.
يحدث التهاب البطانة الخارجية للقلب كمضاعفات لأمراض أخرى ويحدث إما على شكل التهاب التامور اللاصق نضحي أو مزمن.
التهاب التامور نضحي اعتمادا على طبيعة الإفرازات، يمكن أن تكون مصلية، ليفية، قيحية، نزفية ومختلطة.
التهاب التامور المصلي يتميز بتراكم الإفرازات المصلية في تجويف التامور، والتي غالبًا ما تختفي دون أي عواقب خاصة في حالة وجود نتيجة إيجابية للمرض الأساسي.
التهاب التامور الليفي يتطور في كثير من الأحيان مع التسمم، على سبيل المثال مع بولينا، وكذلك مع احتشاء عضلة القلب والروماتيزم والسل وعدد من الأمراض الأخرى. تتراكم الإفرازات الليفية في تجويف التامور وتظهر حزم الفيبرين على شكل شعر ("القلب المشعر") على سطح أوراقها. عندما تنتظم الإفرازات الليفية، تتشكل التصاقات كثيفة بين طبقات التامور.
التهاب التامور قيحي غالبا ما يحدث كمضاعفات للعمليات الالتهابية في الأعضاء المجاورة - الرئتين، غشاء الجنب، المنصف، العقد الليمفاويةالمنصف، والذي ينتشر منه الالتهاب إلى التامور.
التهاب التامور النزفي يتطور عندما ينتشر السرطان إلى القلب.
يمكن أن تكون نتيجة التهاب التامور النضحي الحاد سكتة قلبية.
التهاب التامور اللاصق المزمن يتميز بالتهاب منتج نضحي، وغالبًا ما يتطور مع مرض السل والروماتيزم. في هذا النوع من التهاب التامور، لا تتحلل الإفرازات، ولكنها تخضع للتنظيم. ونتيجة لذلك، تتشكل التصاقات بين طبقات التامور، ثم يتضخم تجويف التامور ويصلب تمامًا. الضغط على القلب. في كثير من الأحيان تترسب أملاح الكالسيوم في النسيج الندبي ويتطور "القلب المدرع".
النتيجةمثل التهاب التامور هو قصور القلب المزمن.
عيوب القلب
عيوب القلب هي أمراض شائعة، وعادة ما تخضع فقط ل العلاج الجراحي. جوهر عيوب القلب هو التغيير في بنية أجزائه الفردية أو الأوعية الكبيرة الممتدة من القلب. ويرافق ذلك ضعف وظيفة القلب و اضطرابات عامةالدورة الدموية عيوب القلب يمكن أن تكون خلقية أو مكتسبة.
عتبات القلب الخلقية هي نتيجة لاضطرابات التطور الجنيني المرتبطة إما بالتغيرات الجينية في التطور الجنيني أو بالأمراض التي يعاني منها الجنين خلال هذه الفترة (الشكل 54). الأكثر شيوعًا بين هذه المجموعة من عيوب القلب هي الثقبة البيضوية الواضحة، والقناة الشريانية، والحاجز بين البطينين، ورباعية فالو.

أرز. 54. مخطط الأشكال الرئيسية لعيوب القلب الخلقية (حسب Ya. L. Rapoport). أ- العلاقة الطبيعية بين القلب والأوعية الكبيرة. Lp - الأذين الأيسر. LV - البطين الأيسر. روبية - الأذين الأيمن. RV - البطين الأيمن. أ - الشريان الأورطي. LA - الشريان الرئوي وفروعه. PV - الأوردة الرئوية. ب. القناة الشريانية السالكة بين الشريان الرئوي والشريان الأورطي (يُشار إلى اتجاه مرور الدم من الشريان الأورطي إلى الشريان الرئوي على طول القناة الشريانية بواسطة الأسهم). ب. عيب الحاجز البطيني. يمر الدم من البطين الأيسر جزئيًا إلى الأيمن (المشار إليه بالسهم). د. رباعية فالو. عيب في الجزء العلوي من الحاجز بين البطينين أسفل أصل الشريان الأورطي مباشرة. تضييق الجذع الرئوي عند خروجه من القلب. يخرج الشريان الأبهر من كلا البطينين في منطقة العيب بين البطينين، ويتلقى الدم الشرياني الوريدي المختلط (المشار إليه بالسهم). تضخم حاد في البطين الأيمن وزرقة عامة (زرقة).
عدم إغلاق النافذة البيضاوية. من خلال هذا الثقب في الحاجز بين الأذينين، يتدفق الدم من الأذين الأيسر إلى الأيمن، ثم إلى البطين الأيمن وإلى الدورة الدموية الرئوية. في هذه الحالة تمتلئ الأجزاء اليمنى من القلب بالدم، ومن أجل إخراجها من البطين الأيمن إلى الجذع الرئوي، من الضروري زيادة مستمرة في عمل عضلة القلب. ويؤدي ذلك إلى تضخم البطين الأيمن، مما يسمح للقلب بالتأقلم مع اضطرابات الدورة الدموية فيه لبعض الوقت. ومع ذلك، إذا لم يتم إغلاق النافذة البيضاوية جراحيا، فسوف يتطور تعويض عضلة القلب للقلب الأيمن. إذا كان العيب في الحاجز بين الأذينين كبيرًا جدًا، فيمكن أن يدخل الدم الوريدي من الأذين الأيمن، متجاوزًا الدورة الدموية الرئوية، إلى الأذين الأيسر ويختلط هنا بالدم الشرياني. ونتيجة لذلك، يدور الدم المختلط الفقير بالأكسجين في الدورة الدموية الجهازية. يصاب المريض بنقص الأكسجة وزرقة.
القناة الشريانية غير المكتملة (الشكل 54، أ، ب). في الجنين، لا تعمل الرئتان، وبالتالي يدخل الدم عبر القناة المهادية من الجذع الرئوي مباشرة إلى الشريان الأورطي، متجاوزًا الدورة الدموية الرئوية. عادة، تُغلق القناة الشريانية بعد 15-20 يومًا من ولادة الطفل. إذا لم يحدث هذا، فإن الدم من الشريان الأورطي، حيث يوجد ارتفاع في ضغط الدم، يدخل إلى الجذع الرئوي من خلال القناة البوتالية. تزداد كمية الدم وضغط الدم فيه، وفي الدورة الرئوية تزداد كمية الدم التي تدخل الجانب الأيسر من القلب. يزداد الحمل على عضلة القلب ويتطور تضخم البطين الأيسر والأذين الأيسر. تدريجيا، تتطور التغيرات المتصلبة في الرئتين، مما يساهم في زيادة الضغط في الدورة الدموية الرئوية. وهذا يجبر البطين الأيمن على العمل بشكل أكثر كثافة، مما يؤدي إلى تضخمه. مع التغيرات المتقدمة في الدورة الدموية الرئوية في الجذع الرئوي، قد يصبح الضغط أعلى منه في الشريان الأبهر، وفي هذه الحالة، يمر الدم الوريدي من الجذع الرئوي جزئيًا عبر القناة الشريانية إلى الشريان الأبهر. يدخل الدم المختلط إلى الدورة الدموية الجهازية، ويتطور لدى المريض نقص الأكسجة وزرقة.
عيب الحاجز البطيني. مع هذا العيب، يدخل الدم من البطين الأيسر إلى اليمين، مما يسبب الحمل الزائد والتضخم (الشكل 54، ج، د). في بعض الأحيان قد يكون الحاجز بين البطينين غائبًا تمامًا (قلب ثلاثي الغرف). مثل هذا العيب غير متوافق مع الحياة، على الرغم من أن الأطفال حديثي الولادة ذوي القلب المكون من ثلاث غرف يمكن أن يعيشوا لبعض الوقت.
رباعية فالو - عيب الحاجز البطيني، والذي يقترن مع تشوهات أخرى في نمو القلب: تضييق الجذع الرئوي، والشريان الأورطي الذي ينشأ من البطينين الأيسر والأيمن في وقت واحد ومع تضخم البطين الأيمن. يحدث هذا العيب في 40-50% من جميع عيوب القلب عند الأطفال حديثي الولادة. في حالة وجود عيب مثل رباعية فالو، يتدفق الدم من الجانب الأيمن من القلب إلى الجانب الأيسر. وفي الوقت نفسه، يدخل الدم إلى الدورة الدموية الرئوية كمية أقل من اللازم، ويدخل الدم المختلط إلى الدورة الدموية الجهازية. يصاب المريض بنقص الأكسجة وزرقة.
عيوب القلب المكتسبة في الغالبية العظمى من الحالات هي نتيجة الأمراض الالتهابيةالقلب وصماماته. السبب الأكثر شيوعا لعيوب القلب المكتسبة هو الروماتيزم، وأحيانا ترتبط بالتهاب الشغاف من مسببات مختلفة.
طريقة تطور المرض.
نتيجة للتغيرات الالتهابية والتصلب في الصمامات، تتشوه الصمامات وتصبح كثيفة وتفقد مرونتها ولا يمكنها إغلاق الفتحات الأذينية البطينية أو فم الشريان الأورطي والجذع الرئوي بشكل كامل. في هذه الحالة، يتم تشكيل عيب في القلب، والذي يمكن أن يكون له متغيرات مختلفة.
قصور الصماميتطور مع إغلاق غير كامل للفتحة الأذينية البطينية. إذا كانت الصمامات ثنائية الشرف أو ثلاثية الشرفات غير كافية، فإن الدم أثناء الانقباض لا يتدفق فقط إلى الشريان الأورطي أو الجذع الرئوي، ولكن أيضًا إلى الأذينين. إذا كان هناك قصور في الصمامات الأبهري أو الرئوي، فعند الانبساط، يتدفق الدم جزئيًا إلى بطينات القلب.
تضيق,أو تضييق الثقوببين الأذين والبطينين لا يتطور فقط مع التهاب وتصلب صمامات القلب، ولكن أيضًا مع الاندماج الجزئي لصماماتها. وفي هذه الحالة تصبح الفتحة الأذينية البطينية أو فم الشريان الرئوي أو فتحة مخروط الأبهر أصغر.
نائب ملتزميحدث مرض القلب عندما يكون هناك مزيج من تضيق الفتحة الأذينية البطينية وقصور الصمام. هذا هو النوع الأكثر شيوعًا من عيوب القلب المكتسبة. في حالة وجود عيب مشترك في الصمام ثنائي الشرف أو ثلاثي الشرفات، لا يمكن لحجم الدم المتزايد أثناء الانبساط أن يدخل البطين بدون جهد إضافيعضلة القلب في الأذين، وأثناء الانقباض يعود الدم جزئيًا من البطين إلى الأذين المملوء بالدم. من أجل منع التمدد الزائد لتجويف الأذين، وكذلك لضمان تدفق الحجم المطلوب من الدم إلى قاع الأوعية الدموية، تزداد قوة تقلص الأذين والبطين التعويضي لعضلة القلب، ونتيجة لذلك يتطور تضخمه. ومع ذلك، فإن التدفق المستمر للدم، على سبيل المثال، في الأذين الأيسر بسبب تضيق الفتحة الأذينية البطينية وقصور الصمام ذو الشرفين، يؤدي إلى حقيقة أن الدم من الأوردة الرئوية لا يمكن أن يتدفق بالكامل إلى الأذين الأيسر. يحدث ركود الدم في الدورة الدموية الرئوية، وهذا يجعل من الصعب تدفق الدم الوريدي من البطين الأيمن إلى الشريان الرئوي. للتغلب على ارتفاع ضغط الدم في الدورة الدموية الرئوية، تزداد قوة تقلص عضلة القلب في البطين الأيمن وتتضخم عضلة القلب أيضًا. النامية تعويضية(عمل) تضخم القلب.
النتيجةعيوب القلب المكتسبة، إذا لم يتم إزالة عيب الصمام جراحيا، هو قصور القلب المزمن وعدم المعاوضة القلبية، والذي يتطور خلال فترة زمنية معينة، وعادة ما يتم حسابها بالسنوات أو العقود.
أمراض الأوعية الدموية
أمراض الأوعية الدموية يمكن أن تكون خلقية أو مكتسبة.
أمراض الأوعية الدموية الخلقية
أمراض الأوعية الدموية الخلقية هي في طبيعة العيوب التنموية، ومن أهمها تمدد الأوعية الدموية الخلقية، وتضيق الشريان الأورطي، ونقص تنسج الشرايين ورتق الوريد.
تمدد الأوعية الدموية الخلقية- نتوءات بؤرية جدار الأوعية الدمويةناجم عن خلل في هيكلها والحمل الدورة الدموية.
تمدد الأوعية الدموية لها شكل تكوينات كيسية صغيرة، وأحيانا متعددة، يصل حجمها إلى 1.5 سم، ومن بينها تمدد الأوعية الدموية في الشرايين داخل المخ خطير بشكل خاص، لأن تمزقها يؤدي إلى نزيف تحت العنكبوتية أو داخل المخ. أسباب تمدد الأوعية الدموية هي الغياب الخلقي لخلايا العضلات الملساء في جدار الوعاء الدموي وخلل في الأغشية المرنة. ارتفاع ضغط الدم الشرياني يعزز تشكيل تمدد الأوعية الدموية.
تضيق في الشريان الأورطي - تضيق خلقي في الشريان الأبهر، وعادة ما يكون في المنطقة التي يدخل فيها القوس إلى الجزء النازل. ويتجلى الخلل في الارتفاع الحاد في ضغط الدم في الأطراف العلوية وانخفاضه في الأطراف السفلية مع ضعف النبض هناك. في هذه الحالة، يتطور تضخم النصف الأيسر من القلب والدورة الدموية الجانبية من خلال أنظمة الشرايين الصدرية الداخلية والشرايين الوربية.
نقص تنسج الشرايين يتميز بتخلف هذه الأوعية، بما في ذلك الشريان الأورطي، في حين أن نقص تنسج الشرايين التاجية قد يكون السبب وراء الموت القلبي المفاجئ.
رتق وريدي - عيب نمائي نادر يتمثل في غياب خلقي لأوردة معينة. والأكثر أهمية هو رتق الأوردة الكبدية، والذي يتجلى في اضطرابات شديدة في بنية ووظيفة الكبد (متلازمة بود تشياري).
أمراض الأوعية الدموية المكتسبة شائع جدا، وخاصة في تصلب الشرايين وارتفاع ضغط الدم. الأهمية السريريةلديهم أيضًا التهاب بطانة الشريان الطامس، وتمدد الأوعية الدموية المكتسب، والتهاب الأوعية الدموية.
طمس التهاب الشريان - مرض الشرايين، وخاصة في الأطراف السفلية، ويتميز بسماكة الطبقة الداخلية مع تضييق تجويف الأوعية حتى طمسها. تتجلى هذه الحالة في نقص الأكسجة الشديد والمتقدم في الأنسجة مما يؤدي إلى الغرغرينا. لم يتم تحديد سبب المرض، لكن التدخين وارتفاع ضغط الدم الشرياني هما من أهم عوامل الخطر. تلعب زيادة نشاط الجهاز الكظري الودي وعمليات المناعة الذاتية دورًا معينًا في التسبب في المعاناة.
تمدد الأوعية الدموية المكتسبة
تمدد الأوعية الدموية المكتسبة هو توسع موضعي في تجويف الأوعية الدموية بسبب التغيرات المرضية في جدار الأوعية الدموية. يمكن أن تكون على شكل حقيبة أو أسطوانية. قد تكون أسباب تمدد الأوعية الدموية هذه هي الأضرار التي لحقت بجدار الأوعية الدموية ذات طبيعة تصلب الشرايين أو الزهري أو الصدمة. تحدث تمدد الأوعية الدموية في أغلب الأحيان في الشريان الأورطي، وفي كثير من الأحيان في الشرايين الأخرى.
تمدد الأوعية الدموية تصلب الشرايين، كقاعدة عامة، فإنها تتطور في الشريان الأورطي المتضرر من عملية تصلب الشرايين مع غلبة التغييرات المعقدة، عادة بعد 65-75 سنة، في كثير من الأحيان عند الرجال. السبب هو تدمير الإطار العضلي المرن للبطانة القلبية للشريان الأورطي بواسطة لويحات عصيدية. موقع نموذجي- الأبهر البطني. تتشكل كتل تخثرية في تمدد الأوعية الدموية، وتعمل كمصدر للجلطات الدموية.
المضاعفات- تمزق تمدد الأوعية الدموية مع تطور النزيف المميت وكذلك الجلطات الدموية في شرايين الأطراف السفلية مع الغرغرينا اللاحقة.
تمدد الأوعية الدموية الزهري- نتيجة لالتهاب السحايا الزهري، الذي يتميز بتدمير الإطار العضلي المرن للقشرة الوسطى لجدار الأبهر، كقاعدة عامة، في منطقة القوس الصاعد وجزءه الصدري.
في كثير من الأحيان، يتم ملاحظة تمدد الأوعية الدموية عند الرجال ويمكن أن يصل قطرها إلى 15-20 سم. إذا استمر تمدد الأوعية الدموية لفترة طويلة، فإنه يضغط على أجسام الفقرات والأضلاع المجاورة، مما يؤدي إلى ضمورها. ترتبط الأعراض السريرية بضغط الأعضاء المجاورة وتظهر توقف التنفس، عسر البلع بسبب ضغط المريء، والسعال المستمر بسبب ضغط العصب الراجع، والألم، وتعويض القلب.
التهاب الأوعية الدموية- مجموعة كبيرة وغير متجانسة من أمراض الأوعية الدموية ذات الطبيعة الالتهابية.
يتميز التهاب الأوعية الدموية بتكوين ارتشاح في جدار الأوعية الدموية وفي الأنسجة المحيطة بالأوعية الدموية، وتلف البطانة وتقشرها، وفقدان قوة الأوعية الدموية واحتقان الدم في الفترة الحادة، وتصلب الجدار، وفي كثير من الأحيان طمس التجويف في الدورة المزمنة.
ينقسم التهاب الأوعية الدموية إلى النظامية،أو أساسي،و ثانوي.يشكل التهاب الأوعية الدموية الأولي مجموعة كبيرة من الأمراض، وهو واسع الانتشار وله معنى مستقل. يتطور التهاب الأوعية الدموية الثانوي في العديد من الأمراض وسيتم وصفه في الفصول ذات الصلة.
أمراض الوريدتتمثل بشكل رئيسي في التهاب الوريد - التهاب الأوردة، التهاب الوريد الخثاري - التهاب الوريد المعقد بسبب تجلط الدم، تجلط الدم - تجلط الأوردة دون التهابها السابق، و توسع الأوردةالأوردة
التهاب الوريد والتهاب الوريد الخثاري والتخثر الوريدي.
عادة ما يكون التهاب الوريد نتيجة لعدوى الجدار الوريدي، ويمكن أن يؤدي إلى تعقيد الحالة الحادة أمراض معدية. في بعض الأحيان يتطور الالتهاب الوريدي نتيجة لإصابة الوريد أو تلفه الكيميائي. عندما يلتهب الوريد، عادة ما تتضرر البطانة، مما يؤدي إلى فقدان وظيفتها في تحليل الفيبرين وتكوين جلطة دموية في هذه المنطقة. ينشأ التهاب الوريد الخثاري. ويتجلى في الألم وتورم الأنسجة البعيدة عن الانسداد وزرقة واحمرار الجلد. في الفترة الحادة، يمكن أن يكون التهاب الوريد الخثاري معقدًا بسبب الجلطات الدموية. مع مسار مزمن طويل، تخضع الكتل الخثارية للتنظيم، ومع ذلك، يمكن أن يسبب التهاب الوريد الخثاري وتجلط الدم في الأوردة الرئيسية التطور القروح الغذائية, عادة الأطراف السفلية.
الوريد- التوسع غير الطبيعي والتعرج والاستطالة في الأوردة التي تحدث في ظل ظروف زيادة الضغط الوريدي.
العامل المؤهب هو النقص الخلقي أو المكتسب للجدار الوريدي وترققه. في الوقت نفسه، تظهر البؤر التعويضية لتضخم خلايا العضلات الملساء والتصلب في مكان قريب. غالبًا ما تتأثر أوردة الأطراف السفلية والأوردة البواسير والأوردة القسم السفليالمريء مع انسداد فيها التدفق الوريدي. قد يكون لمناطق توسع الوريد شكل عقيدي يشبه تمدد الأوعية الدموية وعلى شكل مغزل. غالبًا ما يتم دمج الدوالي مع تجلط الأوردة.
توسع الأوردة- الشكل الأكثر شيوعا لعلم الأمراض الوريدية. ويحدث بشكل رئيسي عند النساء فوق سن 50 عامًا.
قد تترافق زيادة الضغط الوريدي مع النشاط المهنيونمط الحياة (الحمل، العمل أثناء الوقوف، حمل الأشياء الثقيلة، إلخ). تتأثر الأوردة السطحية بشكل رئيسي، ويتجلى المرض سريريا على شكل تورم في الأطراف، واضطرابات جلدية غذائية مع تطور التهاب الجلد والقرح.
الدوالي البواسير- أيضًا شكل شائع من علم الأمراض. العوامل المؤهبة هي الإمساك، والحمل، وأحيانًا ارتفاع ضغط الدم البابي.
تتطور الدوالي في الضفيرة البواسير السفلية مع تكوين العقد الخارجية أو في الضفيرة العلوية مع تكوين العقد الداخلية. عادة ما تتجلط العقد، وتنتفخ في تجويف الأمعاء، وتصاب، وتتعرض للالتهاب والتقرح مع تطور النزيف.
الدوالي في المريء يتطور مع ارتفاع ضغط الدم البابي، وعادة ما يرتبط بتليف الكبد، أو مع ضغط الورم على القناة البابية. يحدث هذا بسبب حقيقة أن أوردة المريء تنقل الدم من الجهاز البابي إلى الجهاز الأجوف. في الدوالي، يحدث ترقق الجدار والالتهاب وتشكيل التآكل. يؤدي تمزق جدار دوالي المريء إلى نزيف حاد، وغالبًا ما يكون مميتًا.
تحتل أمراض القلب والأوعية الدموية المركز الأول من حيث معدلات الإصابة بالمرض والوفيات في جميع دول العالم تقريبًا. ترجع هذه القيادة الحزينة إلى عوامل عديدة، بما في ذلك سوء التغذية، وسوء البيئة، وسوء نمط الحياة. ليس من قبيل الصدفة أن تسمى العديد من اضطرابات القلب والأوعية الدموية أمراض الحضارة.
يتم تمثيل نظام القلب والأوعية الدموية لدينا عن طريق القلب والأوعية الدموية. يبدو الأمر وكأنه حشو بدائي، لكنه صحيح.
يحتوي قلب الإنسان
- أربع غرف أو تجاويف - الأذين الأيمن والأيسر والبطينين
- نظام التوصيل الذي يضمن الإيقاع الطبيعي وتسلسل انقباضات القلب
- الغشاء الداخلي المبطن لتجويف القلب من الداخل - الشغاف
- صمامات القلب التي تفصل بين حجرات القلب وتمنع تدفق الدم إلى الخلف
- الطبقة العضلية الوسطى - عضلة القلب
- الطبقة الخارجية للقلب، التامور
- الشرايين القلبية (التاجية) التي تغذي أنسجة القلب.

يتم تمثيل نظام الأوعية الدموية بدائرتين من الدورة الدموية - الكبيرة والصغيرة. تزود الدائرة الكبيرة الأعضاء والأنسجة بالدم الشرياني بالأكسجين، وتزيل ثاني أكسيد الكربون.
يشمل نظام الأوعية الدموية الشرايين والأوردة ذات العيار الكبير أو المتوسط، والشرايين والأوردة الصغيرة (الشرينات والأوردة)، وكذلك الأوعية الدموية الصغيرة - الشعيرات الدموية.
في الشعيرات الدموية يتم تبادل الغازات بين الدم والأنسجة، ويتحول الدم الشرياني إلى دم وريدي.
يمكن أن يتأثر أي من الأجزاء المذكورة أعلاه من نظام القلب والأوعية الدموية. في أغلب الأحيان، تكمن الآليات المرضية التالية في أمراض القلب والأوعية الدموية:
- التشوهات الخلقية
- العمليات الالتهابية
- الالتهابات - البكتيرية والفيروسية والفطرية
- التغييرات في لهجة الأوعية الدموية
- شائعة اضطرابات التمثيل الغذائيمما يؤدي إلى تغيرات في توازن الأحماض والقلويات والكهارل
- تغيرات في تخثر الدم
- انسداد التجويف الوعائي.
في الغالبية الحالات السريريةويلاحظ مزيج من واحدة أو أكثر من الآليات المرضية.
الأمراض
ولم يتم بعد اعتماد تصنيف مناسب ومقبول أمراض القلب والأوعية الدموية. ويبدو أن هذا يرجع إلى تنوع أسباب ومظاهر هذه الأمراض.
التصنيف الدولي للأمراض (ICD) مرهق ومصمم للإحصائيات أكثر من حل المشكلات العملية.
ليس من المنطقي إدراج جميع الأمراض بالكامل - فهناك الكثير منها، ومعظمها نادر. ولكن تجدر الإشارة إلى بعض الانتهاكات:

نقص التروية هو انتهاك لإمدادات الدم إلى عضو معين، والتغيرات المرضية التي حدثت فيه لهذا السبب. يعتمد مرض IHD على صعوبة الدورة الدموية عبر الشرايين التاجية بسبب انسدادها باللويحات تصلب الشرايين والجلطات الدموية. يتجلى IHD من خلال الذبحة الصدرية. مع نقص التروية لفترات طويلة، تموت عضلة القلب - يتطور احتشاء عضلة القلب.

العلامة الرائدة هي زيادة في ضغط الدم بأكثر من 140/90 ملم. غ. فن. تعتمد قيمة ضغط الدم إلى حد كبير على حالة الأوعية الدموية الشريانية وحجم الدم المنتشر وعمل القلب. يتم تنظيم هذه الوظائف من خلال هياكل معينة في الدماغ وأعضاء جهاز الغدد الصماء. يتطور ارتفاع ضغط الدم عندما ينتهك هذا التنظيم، ويؤدي بدوره بمرور الوقت إلى تغييرات لا رجعة فيها في مختلف الأعضاء.
.

يمكن أن تعزى هذه الحالة بالكامل إلى كل من الأمراض العصبية والقلب والأوعية الدموية. يتأثر الدماغ ولكن السبب هو انتهاك الدورة الدموية عبر الأوعية الدماغية (الدماغية). يمكن أن يظهر هذا الاضطراب بطريقتين، وبالتالي يتم التمييز بين السكتات الدماغية النزفية والإقفارية.
في السكتة الدماغية، يتم حظر الوعاء بواسطة لوحة تصلب الشرايين، وبعد ذلك يتطور نقص التروية في المنطقة المقابلة من الدماغ. في السكتة الدماغية النزفية، يتدفق الدم إلى الدماغ بسبب تمزق سلامة الأوعية الدموية.
اضطرابات ضربات القلب (عدم انتظام ضربات القلب).

من أجل ضمان ديناميكا الدم على المستوى المناسب، يجب أن يتقلص القلب بتسلسل معين وتكرار - أولا، يقوم الأذين بطرد الدم إلى البطينين، ومن البطينين يدخل الأوعية الكبيرة - الشريان الأورطي والشريان الرئوي. ويتحقق ذلك عن طريق المرور الطبيعي للنبض العصبي من خلال نظام التوصيل في القلب.
يؤدي عدد من العوامل المرضية إلى حصار النبضات أو تكوين نبضات غير عادية غير طبيعية، مما يعيق انقباض عضلة القلب الطبيعي. هذا هو جوهر عدم انتظام ضربات القلب، وبعضها خطير ليس فقط على الصحة، ولكن أيضا على الحياة.

يمكن أن تكون خلقية ومكتسبة. في هذه الظروف، يتأثر جهاز الصمام في الغالب. على الرغم من أن بعض عيوب خلقيةبالإضافة إلى تلف الصمامات، فإنها تتجلى في عدم إغلاق الحاجز بين الأذينين والبطينين، وكذلك الاتصالات غير الطبيعية بين الشريان الأورطي والشريان الرئوي.
يمكن أن يتخذ تلف الصمامات شكل قصور، عندما لا تغلق اللوحات الصمامية بشكل كامل مع بعضها البعض، والتضيق - تضييق فتحة الصمام. وفي كل هذه الحالات تتعطل الدورة الدموية في جميع أجهزة الجسم.

يشير هذا المصطلح إلى مجموعة معقدة من التغيرات السلبية في القلب أثناء الروماتيزم. يحدث هذا المرض مع تلف معظم الأعضاء والهياكل التشريحية. لكن المفاصل والقلب يعانون أكثر من غيرهم. مع التهاب القلب الروماتيزمي، إلى جانب عيوب الصمام، يتطور التهاب عضلة القلب - التهاب عضلة القلب.
في التهاب عضلة القلب، تؤدي التغيرات الالتهابية في عضلة القلب إلى تثبيط انقباضها. ويتجلى ذلك من خلال انخفاض وظيفة ضخ القلب وتطور قصور القلب. في بعض الحالات، يتم تفاقم الوضع بسبب إضافة التهاب التامور - التهاب التامور.
يتم تمثيل التامور بغشاءين، بينهما مساحة تشبه الشق. في حالة التهاب التامور، يتراكم السائل في هذا الفضاء، مما يؤدي إلى تفاقم اضطرابات الدورة الدموية الموجودة.
الانسداد الرئوي (PE).

في عروق الأطراف السفلية، تؤدي بعض العمليات الالتهابية وركود الدم إلى تجلط الدم. بمرور الوقت، يمكن أن تنفصل جلطات الدم الناتجة. في هذه الحالة، تعمل الخثرة كصمة - وهي تكوين مرضي يسد تجويف الأوعية الدموية.
من خلال الوريد الأجوف السفلي، يتم إرسال الصمة الخثرية إلى الأذين الأيمن، وإلى البطين الأيمن، ومن هناك إلى الشريان الرئوي، الذي تتفرع فروعه إلى أنسجة الرئة.
تجدر الإشارة إلى أن تسمية الشريان الرئوي خاطئة، وذلك تكريمًا للتقليد عندما كانت تسمى جميع الأوعية التي تخرج من القلب بالشرايين. وهو في الواقع وريد، لأن الدم الوريدي يجري من خلاله.
الانسداد الكامل للجذع الرئيسي للشريان الرئوي بواسطة الصمة يعني الموت الفوري بنسبة 100٪. إن انسداد فروعها أمر صعب للغاية، ويصاحبه أيضًا مشاكل خطيرة في الدورة الدموية والجهاز التنفسي.

هذا هو أمراض القلب، ولكن بمشاركة أنسجة الرئة. تتطور الوذمة الرئوية بسبب قصور القلب، أو بشكل أكثر دقة، انخفاض انقباض البطين الأيسر.
يؤدي قصور القلب في البطين الأيسر إلى ركود الدم في الدورة الدموية الرئوية. وفي الوقت نفسه، يزداد الضغط في الأوعية الرئوية لدرجة أن بلازما الدم تتعرق في تجويف الحويصلات الرئوية.
يكون هذا الانصباب السائل رغويًا عند التنفس، وأحيانًا تخرج الرغوة من الفم. مثل PE، تعتبر الوذمة الرئوية حالة خطيرة للغاية وتتطلب اتخاذ تدابير طارئة للقضاء عليها.
.
زيادة المحتوىيؤدي الكوليسترول ذو الكثافة المنخفضة والمنخفضة جدًا إلى ترسبه على جدران الشرايين على شكل لويحات تصلب الشرايين. هذه اللويحات تسد تجويف الأوعية الدموية. في هذه الحالة، ينتهك تدفق الدم ويتطور نقص التروية في المناطق التشريحية المقابلة.

بعض العمليات المرضية، بما في ذلك نقص التروية والالتهاب، تكون معقدة بسبب موت ألياف عضلة القلب الفردية. يتم استبدال المناطق الميتة من عضلة القلب بنسيج ضام متصلب. وهذا يؤدي إلى انخفاض في انقباض عضلة القلب.
الشرطان الأخيران، تصلب الشرايين وتصلب القلب، ليسا مرضين مستقلين. هذه هي المتلازمات (مجمعات التغيرات والأعراض السلبية) التي تصاحب أمراض القلب والأوعية الدموية الأخرى. ويمكن أيضًا الجمع بين هذه الأمراض وتفاقم بعضها البعض.
على سبيل المثال، تصلب الشرايين التاجية هو السبب الرئيسي لمرض الشريان التاجي. نقص تروية عضلة القلب يمكن أن يؤدي إلى نوبة قلبية. وغالبًا ما تكون النوبة القلبية معقدة بسبب عدم انتظام ضربات القلب والوذمة الرئوية. مزيج من مختلف اضطرابات القلب والأوعية الدمويةغالبًا ما يشكل صديقًا شريرًا منغلقًا. إن كسر هذه الدائرة والخروج من المأزق لا يمكن تحقيقه إلا بمساعدة شاملة العلاج في الوقت المناسب.
نحن نحاول تقديم المعلومات الأكثر صلة ومفيدة لك ولصحتك.
 في حياة الإنسان المعاصر، هناك باستمرار عوامل تؤثر سلبًا على حالة الجهاز القلبي الوعائي.
في حياة الإنسان المعاصر، هناك باستمرار عوامل تؤثر سلبًا على حالة الجهاز القلبي الوعائي.
قلة الحركة والتوتر والعادات السيئة والإفراط في تناول الطعام - كل هذا يؤدي إلى ارتفاع ضغط الدم وفي شكل مزمن - لارتفاع ضغط الدم الشرياني (AH). يسبب هذا المرض تدهورًا ملحوظًا في الرفاهية وانخفاضًا في جودة الحياة، وغالبًا ما يصبح سببًا لنوبة قلبية أو سكتة دماغية.
ولذلك، من المهم التعرف على المرض في المراحل المبكرة، عندما تكون العملية لا تزال قابلة للعكس. والأفضل من ذلك، حاول تجنبه.
 مرض يصيب الإنسان ضغط دم مرتفع
، في الأوساط الطبية يسمى ارتفاع ضغط الدم.
مرض يصيب الإنسان ضغط دم مرتفع
، في الأوساط الطبية يسمى ارتفاع ضغط الدم.
ضغط الدم مستقر، يبدأ من 160/95.
يجب أن يتم تسجيله ثلاث مرات على الأقل خلال 15 يومًا.
المرض خطير، لأنه إذا ذهب ارتفاع ضغط الدم، هذا المرض، إلى حد بعيد، فإنه يمكن أن يسبب مضاعفات في شكل نوبة قلبية قاتلة، وفقدان الوعي والسكتة الدماغية.

أحد أمراض القلب الشائعة هو ضعف توصيل عضلة القلب. يمكنك أيضًا العثور على هذا المرض تحت اسم "كتلة القلب".
انها نسبية شائعوالتي يمكن أن تنتج عن مجموعة كاملة من الانحرافات والأمراض، لذلك يجب النظر فيها بالتفصيل.
ما هو عليه
لنكون أكثر دقة، اضطراب توصيل عضلة القلب ليس مرضًا/علم أمراض، بل مجموعة كاملة من الأمراض/الباثولوجيا.

تضخم الأذين الأيسر هو مرض يزداد فيه سمك البطين الأيسر للقلب، مما يؤدي إلى فقدان سطحه لمرونته.
إذا حدث ضغط حاجز القلب بشكل غير متساو، فقد تحدث أيضًا اضطرابات في عمل الصمامات الأبهري والتاجي للقلب.
اليوم، معيار تضخم هو سماكة عضلة القلب بمقدار 1.5 سم أو أكثر. هذا المرض هو السبب الرئيسي حاليا موت مبكرالرياضيين الشباب.

لماذا هذا المرض خطير؟
الشخص الذي يعاني من عدم انتظام ضربات القلب معرض لخطر الإصابة بالسكتة الدماغية واحتشاء عضلة القلب. ويرجع ذلك إلى حقيقة أنه أثناء عدم انتظام ضربات القلب ينقبض القلب بشكل غير صحيح، مما يؤدي إلى تكوين جلطات الدم.
ومع تدفق الدم، تنتقل هذه الجلطات إلى جميع أنحاء الجسم، وحيثما تعلق الجلطة، يحدث الانسداد ويمرض الشخص.
في الوقت الحاضر، تعد أمراض الجهاز القلبي الوعائي مشكلة شائعة جدًا بين الأشخاص من جميع الفئات العمرية. وتجدر الإشارة إلى أن الوفيات الناجمة عن هذه الأمراض تتزايد كل عام. تلعب العوامل المؤثرة على خلل الأعضاء دورًا كبيرًا في هذا.
ما هي المعايير المستخدمة لتصنيف مثل هذه الأمراض، وما هي الأعراض المصاحبة لها؟ كيف يتم علاج هذه الأمراض؟
ما هم؟
يتم تجميع جميع أمراض الجهاز القلبي الوعائي اعتمادًا على موقعها وطبيعة مسارها. ولذلك تنقسم الأمراض إلى الأنواع التالية:
- أمراض القلب (العضلات والصمامات)؛
- أمراض الأوعية الدموية(الشرايين والأوردة المحيطية وغيرها) ؛
- الأمراض العامة للنظام بأكمله.
يوجد أيضًا تصنيف لأمراض القلب والأوعية الدموية وفقًا لمسبباتها:
وبالإضافة إلى ذلك، فإن هذه الحالات المرضية يمكن أن تكون خلقية، أو يمكن أن تكون وراثية أو مكتسبة.
تختلف أمراض الأوعية الدموية والقلب في الأعراض والشدة.
قائمة أمراض عضلة القلب وصمامات القلب:

بالإضافة إلى ذلك، تشمل أمراض القلب اضطرابات الإيقاع: عدم انتظام ضربات القلب (عدم انتظام دقات القلب، بطء القلب)، كتلة القلب.
تشمل أمراض الأوعية الدموية ما يلي:

الأمراض الشائعة التي تصيب الجهاز القلبي الوعائي والتي تؤثر على نشاط هذه الأعضاء ككل هي:
- مرض مفرط التوتر.
- سكتة دماغية؛
- تصلب الشرايين؛
- تصلب القلب.
الأمراض المذكورة أعلاه تهدد الحياة للغاية وبالتالي تتطلب العلاج في الوقت المناسب.لتجنب مثل هذه الأمراض، من الضروري اتباع قواعد الوقاية من أمراض القلب والأوعية الدموية.
يستخدم العديد من قرائنا بنشاط الطريقة المعروفة المعتمدة على بذور وعصير القطيفة، التي اكتشفتها إيلينا ماليشيفا، لتقليل مستوى الكوليسترول في الجسم. ننصحك بالتعرف على هذه التقنية.
الخصائص العامة والعلاج
الأعراض الشائعة لأمراض القلب والأوعية الدموية هي:

من المهم أن نلاحظ أن علاج أمراض القلب والأوعية الدموية يتم من خلال نهج متكامل. ويشمل الاستقبال الأدوية, العلاجات الشعبية، إجراءات العلاج الطبيعي، العلاج الطبيعي.
كما تستخدم تمارين التنفس. لقد أثبت العلماء أن التنفس بالبكاء يعالج أمراض القلب والأوعية الدموية.
مرض نقص تروية
عادة ما يحدث هذا المرض عند البشر كبار السن. ويسمى هذا المرض أيضا مرض الشريان التاجيوذلك بسبب تأثر عضلة القلب بسبب ضعف الدورة الدموية في الشرايين التاجية. وغالبا ما يحدث دون أي أعراض.
 الأعراض أثناء النشاط البدني هي نفس أعراض الذبحة الصدرية:
الأعراض أثناء النشاط البدني هي نفس أعراض الذبحة الصدرية:
- الشعور بنقص الهواء.
- ألم في منتصف الصدر.
- سرعة النبض؛
- زيادة التعرق.
لتحسين الحالة والوقاية مضاعفات مختلفة، تم تعيين:

في الحالات الشديدة، يكون التدخل الجراحي ممكنًا - تطعيم مجازة الشريان التاجي، والدعامات.يوصى باتباع نظام غذائي خاص العلاج الطبيعي، إجراءات العلاج الطبيعي.
الذبحة الصدرية
يطلق عليه شعبيا الذبحة الصدرية. إنه نتيجة لتصلب الشرايين في الأوعية التاجية. في الذبحة الصدرية، هناك ألم خلف القص ذو طبيعة ضاغطة، يشع إلى الكتف و الطرف العلويمن الجانب الأيسر. كما يحدث أثناء الهجمات ضيق في التنفس وثقل في منطقة الصدر.
ردود الفعل من القارئ لدينا - فيكتوريا ميرنوفا
أنا لست معتادًا على الوثوق بأي معلومات، لكنني قررت التحقق وطلب طرد واحد. لاحظت تغيرات خلال أسبوع: توقف قلبي عن إزعاجي، وبدأت أشعر بالتحسن، وأصبح لدي القوة والطاقة. أظهرت الاختبارات انخفاضًا في نسبة الكوليسترول إلى المستوى الطبيعي. جربه أيضًا، وإذا كان أي شخص مهتمًا، فأسفل رابط المقال.
يتم تخفيف الهجوم بمساعدة النتروجليسرين ونظائره. للعلاج، يتم استخدام حاصرات بيتا (برينورم، أتين، أزيكتول، هيبريس، أتينولول)، إيزوسوربيتول ثنائي النترات (إيزولونغ، ديترات، سوربيدين، كارديكيت، إتيدينيز).
يوصف للمريض الأدوية التي تمنع قنوات الكالسيوم، وكذلك الأدوية التي تعمل على تحسين عمليات التمثيل الغذائي في عضلة القلب.
التهاب عضل القلب
مع التهاب عضلة القلب، تصبح عضلة القلب ملتهبة. يتم تسهيل هذا الالتهابات البكتيريةوالحساسية وضعف المناعة. ويتميز هذا المرض ألم حادالخامس منطقة الصدر، ضعف، ضيق في التنفس، عدم انتظام ضربات القلب، ارتفاع الحرارة. تشير الدراسات التي أجريت إلى زيادة حجم العضو.
إذا كان التهاب عضلة القلب معديًا، يتم استخدام العلاج بالمضادات الحيوية.يتم وصف أدوية أخرى من قبل أخصائي اعتمادًا على شدة المرض.
احتشاء عضلة القلب
يتميز المرض بموت أنسجة عضلة القلب. هذه الحالة خطيرة بشكل خاص على حياة الإنسان.
 الأعراض الرئيسية هي ألم في الصدر، وشحوب الجلد، وفقدان الوعي، وتغميق العينين.ولكن إذا اختفى الألم أثناء الذبحة الصدرية بعد تناول النتروجليسرين، فيمكن أن يزعجك أثناء نوبة قلبية حتى لعدة ساعات.
الأعراض الرئيسية هي ألم في الصدر، وشحوب الجلد، وفقدان الوعي، وتغميق العينين.ولكن إذا اختفى الألم أثناء الذبحة الصدرية بعد تناول النتروجليسرين، فيمكن أن يزعجك أثناء نوبة قلبية حتى لعدة ساعات.
إذا كانت هناك علامات علم الأمراض، فمن المستحسن التأكد من راحة المريض، ولهذا يتم وضعه على سطح مستو. هناك حاجة ماسة إلى دخول المستشفى للمريض. لذلك، دون تأخير، تحتاج إلى استدعاء سيارة إسعاف. يوصى بتناول كورفالول (ثلاثين قطرة).
مخاطرة نتيجة قاتلةخطير في الساعات الأولى من الحالة المرضية، لذلك يتم وضع المريض في العناية المركزة. يشمل العلاج استخدام الأدوية لخفض الضغط الوريدي وتطبيع نشاط القلب وتخفيف الألم.
تستمر أنشطة إعادة التأهيل لمدة تصل إلى ستة أشهر.
مرض قلبي
أمراض القلب - تشوهات في عضلة القلب والصمامات. هناك أنواع من هذا المرض:
- خلقي
- تم شراؤها.

عيب في القلب رباعية فالو
تظهر العيوب الخلقية بسبب عدم تكوين قلب الجنين بشكل صحيح في الرحم. الآفات المكتسبة هي أحد مضاعفات تصلب الشرايين والروماتيزم والزهري. تتنوع أعراض المرض وتعتمد على موقع العيوب:

تشمل عيوب القلب أيضًا الأنواع التالية من الأمراض: تضيق تاجي، مرض الأبهر، قصور الصمام التاجي، قصور ثلاثي الشرفات، تضيق الأبهر.
لمثل هذه الأمراض، يوصف العلاج الصيانة. ومن طرق العلاج الفعالة الطريقة الجراحية– في حالة التضيق يتم إجراء بضع الصوار، وفي حالة قصور الصمام يتم إجراء الأطراف الصناعية. في حالة وجود عيوب مجتمعة، يتم استبدال الصمام بالكامل بصمام اصطناعي.
تمدد الأوعية الدموية
تمدد الأوعية الدموية هو مرض يصيب جدران الأوعية الدموية عندما تتوسع منطقة معينة منها بشكل كبير. يحدث هذا غالبًا في أوعية الدماغ والشريان الأورطي وأوعية القلب. إذا تمزقت تمدد الأوعية الدموية في أوردة وشرايين القلب، يحدث الموت على الفور.

تعتمد الأعراض على مكان تمدد الوعاء الدموي، وأكثرها شيوعًا هو تمدد الأوعية الدموية الدماغية.المرض في الغالب بدون أعراض. ولكن عندما تصل المنطقة المصابة إلى حجم كبير أو على وشك التمزق، فإن مثل هذا المرض يشير إلى صداع شديد لا يمر خلال عدة أيام. ولذلك، فمن المهم استشارة الطبيب في الوقت المناسب لتجنب العواقب الوخيمة.
الطريقة الوحيدة للتخلص تمامًا من تمدد الأوعية الدموية هي الجراحة.
تصلب الشرايين
تؤثر هذه الحالة على الشرايين الموجودة في الأعضاء. ومن سمات المرض ترسب الكولسترول على جدران الأوعية الدموية، مما يؤدي إلى تضييق تجويفها، وبالتالي تعطل إمداد الدم. لويحات تصلب الشرايينقد تنفصل عن السفن. هذه الظاهرة يمكن أن تكون قاتلة.
يتم استخدام الستاتينات للعلاج، والتي تخفض نسبة الكوليسترول، وكذلك الأدوية التي تعمل على تحسين الدورة الدموية.
مرض فرط التوتر
السمة العامة لارتفاع ضغط الدم هي زيادة في ضغط الدم الانقباضي والانبساطي. الأعراض الرئيسية:

يهدف العلاج إلى خفض ضغط الدم والقضاء على أسباب هذه العملية. لذلك، توصف الأدوية الخافضة للضغط، على سبيل المثال، حاصرات بيتا (أتينولول، سوتالول، بيسبرولول).
بالإضافة إلى ذلك، تُستخدم مدرات البول لإزالة الكلور والصوديوم (كلورثاليدون، وإنداباميد، وفوروسيميد)، ومضادات البوتاسيوم لمنع حدوث اضطرابات في الأوعية الدموية للدماغ (أمبلوديبين، ونيموديبين، وفيراباميل).
أيضا، لارتفاع ضغط الدم، يوصف نظام غذائي خاص.
السكتة الدماغية هي حالة خطيرة تنتج عن ضعف الدورة الدموية في الدماغ. بسبب عدم كفاية التغذية، تبدأ أنسجة المخ في التلف، وتصبح الأوعية الدموية مسدودة أو ممزقة. في الطب، يتم تمييز الأنواع التالية من السكتات الدماغية:
- نزفية(تمزق الأوعية الدموية)؛
- إقفاري (انسداد).

أعراض السكتة الدماغية:
- صداع حاد
- التشنجات.
- الخمول.
- النعاس.
- فقدان الوعي؛
- استفراغ و غثيان.
 إذا لوحظت مثل هذه العلامات، يحتاج المريض العلاج العاجل في المستشفى. ولتقديم الإسعافات الأولية، يجب تزويده بوضعية الاستلقاء وتدفق الهواء وإزالة الملابس.
إذا لوحظت مثل هذه العلامات، يحتاج المريض العلاج العاجل في المستشفى. ولتقديم الإسعافات الأولية، يجب تزويده بوضعية الاستلقاء وتدفق الهواء وإزالة الملابس.
العلاج يعتمد على نوع علم الأمراض.لعلاج السكتة الدماغية النزفية، يتم استخدام طرق لخفض ضغط الدم ووقف النزيف في الدماغ أو الجمجمة. في الحالات الإقفارية، من الضروري استعادة الدورة الدموية في الدماغ.
بالإضافة إلى ذلك، توصف الأدوية للتحفيز العمليات الأيضية. يلعب العلاج بالأكسجين دورًا مهمًا. من المهم أن نلاحظ أن إعادة التأهيل بعد السكتة الدماغية هي عملية طويلة.
توسع الأوردة
الدوالي هي مرض يصاحبه ضعف في أداء تدفق الدم الوريدي وصمامات الأوعية الدموية. في معظم الأحيان، ينتشر علم الأمراض إلى عروق الأطراف السفلية.
 الأعراض التي تحدث مع الدوالي هي كما يلي:
الأعراض التي تحدث مع الدوالي هي كما يلي:
- تورم؛
- تغيير هوى جلدبالقرب من موقع الآفة.
- تشنجات العضلات (خاصة في الليل)؛
- متلازمة الألم
- الشعور بالثقل في الأطراف.
وينصح بارتداء جوارب ضاغطة وممارسة التمارين الرياضية للتخفيف من الحالة. يشمل العلاج من تعاطي المخدرات استخدام مقويات الأوردة والأدوية التي تعمل على تحسين تدفق الدم الوريدي ومضادات التخثر. في الحالات الشديدة، يتم استخدام الجراحة.
تتطلب أمراض القلب والأوعية الدموية العلاج في الوقت المناسب. لتجنب المضاعفات، يجب أن يكون العلاج شاملا ومنهجيا.
لمنع العمليات المرضية، التغذية السليمة والعلاج الطبيعي ضرورية. تعتبر تمارين التنفس فعالة في هذا الصدد، لأنه ثبت أن التنفس بالبكاء يعالج أمراض القلب والأوعية الدموية.
أمراض القلب والأوعية الدموية والاستعداد الوراثي
من بين الأسباب الرئيسية لأمراض القلب والأوعية الدموية عامل وراثي. تشمل هذه الأمراض ما يلي:

تشكل الأمراض الوراثية نسبة كبيرة من قائمة أمراض القلب والأوعية الدموية.
هل ما زلت تعتقد أنه من المستحيل التعافي تمامًا؟
هل تعاني منذ فترة طويلة من الصداع المستمر والصداع النصفي وضيق شديد في التنفس عند أدنى مجهود، وفوق كل هذا، ارتفاع ضغط الدم بشكل واضح؟ والآن أجب على السؤال: هل أنت راضٍ عن هذا؟ هل يمكن تحمل كل هذه الأعراض؟ كم من الوقت أهدرته بالفعل على العلاج غير الفعال؟
هل تعلم أن كل هذه الأعراض تشير إلى زيادة مستويات الكولسترول في جسمك؟ ولكن كل ما هو ضروري هو إعادة نسبة الكولسترول إلى وضعها الطبيعي. بعد كل شيء، من الأصح علاج أعراض المرض، ولكن المرض نفسه! هل توافق؟














