הכל על מחלות של מערכת הלב וכלי הדם. מחלות של מערכת הלב וכלי הדם
תאריך פרסום המאמר: 03/02/2017
תאריך עדכון המאמר: 18/12/2018
ממאמר זה תלמדו: אילו סוגי מחלות לב קיימות (מולדות ונרכשות). הסיבות, הסימפטומים ודרכי הטיפול שלהם (רפואיים וכירורגיים).
מחלות לב וכלי דם הן אחד מגורמי המוות המובילים. הסטטיסטיקה הרוסית מראה כי כ-55% מכלל האזרחים שנפטרו סבלו ממחלות של קבוצה זו.
לכן, הכרת הסימנים של פתולוגיות לב חשובה לכולם על מנת לזהות את המחלה בזמן ולהתחיל בטיפול באופן מיידי.
לא פחות חשוב לעבור בדיקה מונעת אצל קרדיולוג לפחות אחת לשנתיים, ומגיל 60 - כל שנה.
רשימת מחלות הלב היא נרחבת, היא מוצגת בתוכן. הם הרבה יותר קל לטפל אם הם מאובחנים שלב ראשוני. חלקם ניתנים לריפוי לחלוטין, אחרים אינם ניתנים לריפוי, אך בכל מקרה, אם מתחילים טיפול בשלב מוקדם, ניתן להימנע מהתפתחות נוספת של פתולוגיה, סיבוכים ולהפחית את הסיכון למוות.
מחלת לב כלילית (CHD)
זוהי פתולוגיה שבה אין אספקת דם מספקת לשריר הלב. הסיבה היא טרשת עורקים או פקקת של העורקים הכליליים.

סיווג של IHD
על תסמונת כלילית חריפה כדאי לדבר בנפרד. הסימפטום שלו הוא התקף ממושך (יותר מ-15 דקות) של כאבים בחזה. מונח זה אינו מציין מחלה נפרדת, אלא משמש כאשר אי אפשר להבחין בין אוטם שריר הלב לבין אוטם שריר הלב על סמך תסמינים ואק"ג. המטופל מקבל אבחנה מוקדמת של "תסמונת כלילית חריפה" ומיד מתחיל טיפול תרומבוליטי, הדרוש לכל צורה חריפה IHD. האבחנה הסופית מתבצעת לאחר בדיקות דם לאיתור סמני אוטם: טרופונין לבבי T וטרופונין לבבי 1. אם רמותיהם מוגברות, למטופל היה נמק שריר הלב.
תסמינים של IHD
סימן לתעוקת חזה הוא התקפות של כאב צריבה, לוחץ מאחורי עצם החזה. לפעמים הכאב מקרין ל צד שמאל, בחלקים שונים של הגוף: להב, כתף, זרוע, צוואר, לסת. לעתים רחוקות יותר, הכאב ממוקם באפיגסטריום, כך שהמטופלים עשויים לחשוב שיש להם בעיות בקיבה ולא בלב.
עם אנגינה יציבה, התקפות מעוררות על ידי פעילות גופנית. בהתאם לסוג התפקוד של אנגינה (להלן FC), כאב יכול להיגרם על ידי מתח בעוצמה משתנה.
| 1 FC | המטופל סובל היטב פעילויות יומיומיות, כגון הליכה ארוכה, ריצה קלה, טיפוס במדרגות ועוד. התקפי כאב מתרחשים רק במהלך פעילות גופנית בעצימות גבוהה: ריצה מהירה, הרמת משקל חוזרת, ספורט וכו'. |
|---|---|
| 2 FC | התקף עלול להתרחש לאחר הליכה של יותר מ-0.5 ק"מ (7-8 דקות ללא עצירה) או טיפוס במדרגות הגבוהות מ-2 קומות. |
| 3 FC | הפעילות הגופנית של אדם מוגבלת באופן משמעותי: הליכה של 100-500 מ' או טיפוס לקומה 2 יכולים לעורר התקף. |
| 4 FC | התקפות מופעלות אפילו על ידי הפעילות הגופנית הקלה ביותר: הליכה של פחות מ-100 מ' (לדוגמה, תנועה בבית). |

אנגינה לא יציבה שונה מאנגינה יציבה בכך שההתקפים הופכים תכופים יותר, מתחילים להופיע במנוחה ויכולים להימשך זמן רב יותר - 10-30 דקות.
קרדיווסקלרוזיס מתבטאת בכאבים בחזה, קוצר נשימה, עייפות, נפיחות והפרעות בקצב.
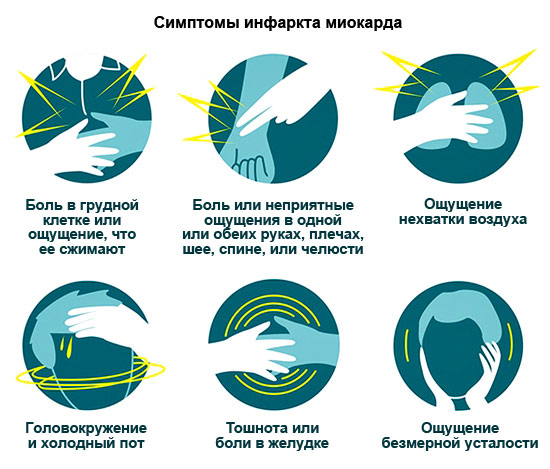
על פי הסטטיסטיקה, כ-30% מהחולים מתים ממחלת לב זו תוך 24 שעות מבלי לראות רופא. לכן, למד היטב את כל הסימנים של MI כדי להזעיק אמבולנס בזמן.
תסמינים של MI
| טופס | שלטים |
|---|---|
| Anginal - האופייני ביותר | כאב לוחץ, שורף בחזה, לפעמים מקרין לכתף שמאל, זרוע, להב, צד שמאל של הפנים. הכאב נמשך מ-15 דקות (לפעמים אפילו יום). לא ניתן להסרה על ידי ניטרוגליצרין. משככי כאבים רק מחלישים אותו באופן זמני. תסמינים נוספים: קוצר נשימה, הפרעות קצב. |
| חוֹלֶה קַצֶרֶת | מתפתח התקף של אסתמה לבבית, הנגרם מכשל חריף של החדר השמאלי. סימנים עיקריים: תחושת מחנק, חוסר אוויר, פאניקה. נוסף: ציאנוזה של הריריות והעור, פעימות לב מואצות. |
| אריתמי | דופק גבוה, לחץ דם נמוך, סחרחורת, התעלפות אפשרית. |
| בִּטנִי | כאבים בבטן העליונה המקרינים לשכמות, בחילות, הקאות. לעתים קרובות אפילו רופאים מבלבלים את זה בהתחלה עם מחלות מערכת העיכול. |
| כלי דם מוחיים | סחרחורת או עילפון, הקאות, חוסר תחושה ביד או ברגל. על ידי תמונה קלינית MI כזה דומה לשבץ איסכמי. |
| אסימפטומטי | עוצמת ומשך הכאב זהה לכאב רגיל. יכול להיות קוצר נשימה קל. תכונה ייחודיתכאב - טבלית ניטרוגליצרין לא עוזרת. |
טיפול במחלת עורקים כליליים
| אנגינה יציבה | הקלה בהתקף - ניטרוגליצרין. טיפול ארוך טווח: אספירין, חוסמי בטא, סטטינים, מעכבי ACE. |
|---|---|
| אנגינה לא יציבה | טיפול חירום: הזמינו אמבולנס אם מתרחש התקף בעוצמה גבוהה מהרגיל, וכן תנו למטופל טבלית אספירין וטבלית ניטרוגליצרין כל 5 דקות 3 פעמים. בבית החולים יינתנו למטופל אנטגוניסטים לסידן (וראפמיל, דילטיאזם) ואספירין. את האחרון יהיה צורך לקחת באופן שוטף. |
| אוטם שריר הלב | עזרה דחופה: התקשרו מיד לרופא, 2 טבליות אספירין, ניטרוגליצרין מתחת ללשון (עד 3 טבליות במרווח של 5 דקות). עם הגעתם, הרופאים יתחילו מיד בטיפול זה: הם ישאפו חמצן, יתנו תמיסת מורפיום, אם ניטרוגליצרין אינו מקל על הכאב, וינהלו הפרין כדי לדלל את הדם. טיפול נוסף: שיכוך כאבים עם מתן תוך ורידיניטרוגליצרין או משככי כאבים נרקוטיים; מניעת נמק נוסף של רקמת שריר הלב בעזרת תרומבליטים, חנקות וחוסמי בטא; שימוש מתמיד באספירין. שחזר את זרימת הדם בלב בעזרת כאלה פעולות כירורגיות: אנגיופלסטיקה כלילית, סטנטינג, . |
| קרדיווסקלרוזיס | למטופל רושמים חנקות, גליקוזידים לבביים, מעכבי ACE או חוסמי בטא, אספירין, משתנים. |

אי ספיקת לב כרונית
זהו מצב של הלב בו הוא אינו מסוגל לשאוב דם מלא בכל הגוף. הסיבה היא מחלות לב וכלי דם (פגמים מולדים או נרכשים, מחלת לב איסכמית, דלקת, טרשת עורקים, יתר לחץ דם ועוד).

ברוסיה, יותר מ-5 מיליון אנשים סובלים מ-CHF.
שלבי CHF והתסמינים שלהם:
- 1 - ראשוני. זהו אי ספיקת חדר שמאל קלה שאינה מובילה להפרעות המודינמיות (מחזוריות). אין תסמינים.
- שלב 2A. סירקולציה לקויה באחד המעגלים (בדרך כלל המעגל הקטן), הגדלה של החדר השמאלי. סימנים: קוצר נשימה ודפיקות לב עם מאמץ גופני מועט, ציאנוזה של הממברנות הריריות, שיעול יבש, נפיחות ברגליים.
- שלב ב'. ההמודינמיקה נפגעת בשני המעגלים. חדרי הלב עוברים היפרטרופיה או התרחבות. סימנים: קוצר נשימה במנוחה, כאבים כואבים בחזה, גוון כחול של הריריות והעור, הפרעות קצב, שיעול, אסטמה לבבית, נפיחות בגפיים, בטן, כבד מוגדל.
- שלב 3. הפרעות קשות במחזור הדם. שינויים בלתי הפיכים בלב, בריאות, כלי דם, כליות. כל הסימנים האופייניים לשלב 2B מתגברים, ומופיעים תסמינים של נזק איברים פנימיים. הטיפול אינו יעיל יותר.

יַחַס
קודם כל, יש צורך בטיפול במחלה הבסיסית.
כמו כן מתבצע טיפול תרופתי סימפטומטי. למטופל רושמים:
- מעכבי ACE, חוסמי בטא או אנטגוניסטים של אלדוסטרון - להורדת לחץ הדם ולמניעת התקדמות נוספת של מחלות לב.
- משתנים - להעלמת בצקות.
- גליקוזידים לבביים - לטיפול בהפרעות קצב ולשיפור ביצועי שריר הלב.
פגמים בשסתומים
ישנם שני סוגים אופייניים של פתולוגיות מסתמים: היצרות ואי ספיקה. עם היצרות, לומן השסתום מצטמצם, מה שמקשה על שאיבת הדם. במקרה של אי ספיקה, השסתום, להיפך, אינו נסגר לחלוטין, מה שמוביל ליציאת דם בכיוון ההפוך.

לעתים קרובות יותר, פגמים כאלה במסתמי הלב נרכשים. הם מופיעים על רקע מחלות כרוניות (לדוגמה, מחלת לב איסכמית), דלקות קודמות או אורח חיים לקוי.
מסתמי אבי העורקים והמיטרלי רגישים ביותר למחלות.
תסמינים וטיפול במחלות המסתם הנפוצות ביותר:
| שֵׁם | תסמינים | יַחַס |
|---|---|---|
| היצרות מסתם אאורטלי | בשלב הראשוני אין תסמינים ולכן חשוב מאוד לעבור באופן קבוע בדיקות לב מונעות. בשלב חמור, התקפי אנגינה פקטוריס מופיעים, מתעלפים במהלך פעילות גופנית, עור חיוור, לחץ דם סיסטולי נמוך. |
טיפול תרופתי בתסמינים (עקב פגמים במסתמים). החלפת שסתום. |
| כישלון שסתום אב העורקים | קצב לב מוגבר, קוצר נשימה, אסתמה לבבית (התקפי חנק), התעלפות, לחץ דם דיאסטולי נמוך. | |
| היצרות מיטראלית | קוצר נשימה, כבד מוגדל, נפיחות בבטן ובגפיים, לעיתים צרידות בקול, לעיתים רחוקות (ב-10% מהמקרים) כאבים בלב. | |
| אי ספיקת מסתם מיטרלי | קוצר נשימה, שיעול יבש, אסתמה לבבית, נפיחות ברגליים, כאבים בהיפוכונדריום הימני, כאבים כואבים בלב. |
צניחת שסתום מיטרלי
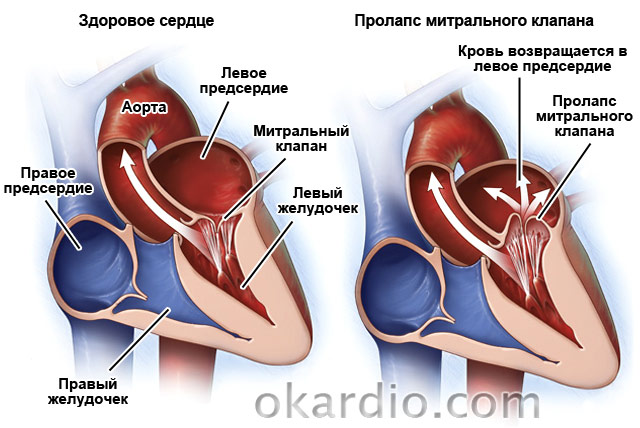
פתולוגיה נפוצה נוספת היא. מופיע ב-2.4% מהאוכלוסייה. זהו פגם מולד שבו עלי המסתם "שוקעים" באטריום השמאלי. ב-30% מהמקרים זה א-סימפטומטי. ב-70% הנותרים מהחולים, הרופאים מציינים קוצר נשימה, כאבים באזור הלב, המלווה בבחילות ותחושת "גוש" בגרון, הפרעות קצב, עייפות, סחרחורת ועליות תכופות בטמפרטורה ל-37.2-37.4. .
ייתכן שלא יהיה צורך בטיפול אם המחלה אינה סימפטומטית. אם הפגם מלווה בהפרעות קצב או כאבים בלב, נקבע טיפול סימפטומטי. בְּ שינוי חזקניתן לתקן את השסתום בניתוח. מכיוון שהמחלה מתקדמת עם הגיל, יש צורך בבדיקה אצל קרדיולוג 1-2 פעמים בשנה.
האנומליה של אבשטיין

האנומליה של אבשטיין היא תזוזה של עלי המסתם התלת-צדדי לתוך החדר הימני. תסמינים: קוצר נשימה, טכיקרדיה התקפית, התעלפות, נפיחות של הוורידים בצוואר, הגדלה של הפרוזדור הימני והחלק העליון של החדר הימני.
טיפול במקרים אסימפטומטיים אינו מתבצע. אם התסמינים חמורים, מתבצע תיקון כירורגי או השתלת מסתם.
מומי לב מולדים
אנומליות מולדות של מבנה הלב כוללות:
- פגם במחיצת פרוזדורים הוא נוכחות של תקשורת בין פרוזדורים ימין לשמאל.
- פְּגָם מחיצה בין חדרית- תקשורת פתולוגית בין החדר הימני והשמאלי.
- קומפלקס האייזנמנגר הינו פגם במחיצת חדרית בגובה רב, אבי העורקים נעקר ימינה ומתחבר בו-זמנית עם שני החדרים (דקסטרופוזיציה של אבי העורקים).
- פטנט ductus arteriosus - התקשורת בין אבי העורקים לעורק הריאתי, הנמצאת בדרך כלל בשלב ההתפתחות העוברית, אינה סגורה.
- טטרלוגיה של פאלוט היא שילוב של ארבעה פגמים: פגם במחיצה חדרית, דהייה של אבי העורקים, היצרות עורק ריאהוהיפרטרופיה של חדר ימין.

מומי לב מולדים - סימנים וטיפול:
| שֵׁם | תסמינים | יַחַס |
|---|---|---|
| פגם במחיצת פרוזדורים | עם פגם קטן, סימנים מתחילים להופיע בגיל העמידה: לאחר 40 שנה. זהו קוצר נשימה, חולשה, עייפות. עם הזמן מתפתחת אי ספיקת לב כרונית עם כל התסמינים האופייניים. ככל שהפגם גדול יותר, הסימפטומים מתחילים להופיע מוקדם יותר. | סגירה כירורגית של הפגם. לא תמיד קורה. אינדיקציות: חוסר יעילות של תרופות טיפול ב-CHF, פיגור התפתחות פיזיתבילדים ובני נוער, לחץ דם מוגבר במעגל הריאתי, הפרשות עורקיות. התוויות נגד: shunt venoarterial, כשל חמור של חדר שמאל. |
| פגם במחיצה חדרית | אם הקוטר של הפגם קטן מ-1 ס"מ (או פחות ממחצית קוטר פתח אבי העורקים), רק קוצר נשימה אופייני במהלך פעילות גופנית בעצימות בינונית. אם הפגם גדול מהגודל שצוין: קוצר נשימה במאמץ קל או במנוחה, כאבי לב, שיעול. |
סגירה כירורגית של הפגם. |
| מתחם אייזנמנגר | תמונה קלינית: עור כחלחל, קוצר נשימה, המופטיזיס, סימני CHF. | טיפול תרופתי: חוסמי בטא, אנטגוניסטים לאנדותלין. ניתוח לסגירת הפגם במחיצה, תיקון מקור אבי העורקים והחלפת מסתם אבי העורקים אפשרי, אך לעיתים קרובות חולים מתים במהלך ההליך. משך זמן ממוצעחיי המטופל הם 30 שנה. |
| הטטרולוגיה של פאלוט | גוון כחול של ריריות ועור, עיכוב בגדילה והתפתחות (הן פיזית והן אינטלקטואלית), התקפים, לחץ דם נמוך, תסמינים של אי ספיקת לב. תוחלת החיים הממוצעת היא 12-15 שנים. 50% מהחולים מתים לפני גיל 3 שנים. |
טיפול כירורגי מיועד לכל החולים ללא יוצא מן הכלל. בגיל הרך מבוצע ניתוח ליצירת אנסטומוזה בין העורקים התת-שפתיים והריאתיים לשיפור זרימת הדם בריאות. בגיל 3-7 אפשר לבצע ניתוח רדיקלי: תיקון בו זמנית של כל 4 החריגות. |
| פטנט ductus arteriosus | הרבה זמן עובר בלי סימנים קליניים. לאורך זמן, קוצר נשימה ו דפיקות לב, חיוורון או גוון כחול של העור, לחץ דם דיאסטולי נמוך. | סגירה כירורגית של הפגם. מיועד לכל החולים, למעט אלו שיש להם shunting מימין לשמאל. |
מחלות דלקתיות
מִיוּן:
- אנדוקרדיטיס - משפיעה על הציפוי הפנימי של הלב, על השסתומים.
- שריר הלב - קרום שריר.
- פריקרדיטיס - שק הפריקרד.

הם יכולים להיגרם על ידי מיקרואורגניזמים (חיידקים, וירוסים, פטריות), תהליכים אוטואימוניים (לדוגמה, שיגרון) או חומרים רעילים.
דלקת לב יכולה להיות גם סיבוכים של מחלות אחרות:
- שחפת (אנדוקרדיטיס, פריקרדיטיס);
- עגבת (אנדוקרדיטיס);
- שפעת, כאב גרון (דלקת שריר הלב).
שימו לב לכך והתייעצו מיד עם רופא אם אתם חושדים בשפעת או בכאב גרון.
תסמינים וטיפול בדלקת
| שֵׁם | תסמינים | יַחַס |
|---|---|---|
| דַלֶקֶת פְּנִים הַלֵב | טמפרטורה גבוהה (38.5-39.5), הזעה מוגברת, ליקויים במסתמים המתפתחים במהירות (מתגלים באמצעות אקו לב), אוושה בלב, כבד וטחול מוגדלים, שבריריות מוגברת של כלי דם (ניתן לראות שטפי דם מתחת לציפורניים ובעיניים), עיבוי קצות האצבעות. | טיפול אנטיבקטריאלי למשך 4-6 שבועות, השתלת מסתם. |
| דַלֶקֶת שְׁרִיר הַלֵב | זה יכול להתרחש בכמה דרכים: התקפי כאב בלב; תסמינים של אי ספיקת לב; או עם חוץ-סיסטולה והפרעות קצב על-חדריות. ניתן לבצע אבחנה מדויקת על סמך בדיקת דם לאנזימים ספציפיים ללב, טרופונינים וליקוציטים. | מנוחה במיטה, דיאטה (מס' 10 עם הגבלת מלח), טיפול אנטיבקטריאלי ואנטי דלקתי, טיפול סימפטומטי באי ספיקת לב או הפרעות קצב. |
| פריקרדיטיס | כאבים בחזה, קוצר נשימה, דפיקות לב, חולשה, שיעול ללא ליחה, כבדות בהיפוכונדריום הימני. | תרופות נוגדות דלקת לא סטרואידיות, אנטיביוטיקה, במקרים חמורים - כריתת פריקרדיאל תת-כולל או מלאה (הסרה של חלק או כל שק הפריקרד). |
הפרעות קצב
סיבות: נוירוזות, השמנת יתר, לא תזונה נכונה, אוסטאוכונדרוזיס צוואר הרחם, הרגלים רעים, שיכרון סמים, אלכוהול או סמים, מחלת עורקים כליליים, קרדיומיופתיה, אי ספיקת לב, תסמונות עירור חדרים מוקדמים. האחרונות הן מחלות לב שבהן יש מסלולי דחף נוספים בין הפרוזדורים והחדרים. על חריגות אלו תקרא בטבלה נפרדת.
מאפיינים של הפרעות קצב:
| שֵׁם | תיאור |
|---|---|
| טכיקרדיה סינוס | דופק מהיר (90-180 לדקה) תוך שמירה על הקצב התקין והדפוס הנורמלי של התפשטות הדחפים בכל הלב. |
| פרפור פרוזדורים (הבהוב) | התכווצויות פרוזדוריות לא מבוקרות, לא סדירות ותכופות (200-700 לדקה). |
| רפרוף פרוזדורים | התכווצויות קצביות של הפרוזדורים בתדירות של כ-300 לדקה. |
| פרפור חדרים | התכווצויות חדרים כאוטיות, תכופות (200-300 לדקה) ולא שלמות. חוסר התכווצות מלאה מעורר כשל חריף במחזור הדם והתעלפות. |
| רפרוף חדרי | התכווצויות קצביות של החדרים בתדירות של 120-240 לדקה. |
| טכיקרדיה על-חדרית פרוקסיסמלית (על-חדרית). | התקפות של דופק מהיר קצבי (100-250 לדקה) |
| Extrasystole | התכווצויות ספונטניות מתוך קצב. |
| הפרעות הולכה (חסימה סינואטריאלית, חסימה בין-אטריאלית, חסימה פרוזדורונית, חסימה ענפה) | האטת קצב הלב כולו או חדרים בודדים. |

תסמונות של עירור מוקדם של החדרים:
| תסמונת WPW (תסמונת וולף-פרקינסון-וויט) | תסמונת CLC (Clerc-Levy-Christesco) |
|---|---|
| סימנים: טכיקרדיה התקפית (התקפית) על-חדרית או חדרית (ב-67% מהחולים). מלווה בתחושת דופק מוגבר, סחרחורת ולעיתים עילפון. | תסמינים: נטייה להתקפים של טכיקרדיה על-חדרית. במהלכם, החולה חש דופק חזק ועלול לחוש סחרחורת. |
| סיבה: נוכחות של צרור של קנט, מסלול לא תקין בין הפרוזדור והחדר. | סיבה: נוכחות של צרור ג'יימס בין הפרוזדור לצומת האטrioventricular. |
| שתי המחלות הן מולדות ודי נדירות. | |
טיפול בהפרעות קצב
זה מורכב מטיפול במחלה הבסיסית, התאמת תזונה ואורח חיים. כמו כן נרשמות תרופות אנטי-אריתמיות. טיפול רדיקלי בהפרעות קצב קשות הוא התקנת דפיברילטור-קרדיוברטר, אשר "יקבע" את קצב הלב וימנע פרפור חדרים או פרוזדורים. במקרה של הפרעות הולכה, תיתכן גירוי לבבי חשמלי.

טיפול בתסמונות עירור חדרים מוקדמים יכול להיות סימפטומטי (חיסול התקפים באמצעות תרופות) או רדיקלי (אבלציה בתדר רדיו של מסלול ההולכה החריג).
קרדיומיופתיות
אלו הן מחלות שריר הלב הגורמות לאי ספיקת לב, שאינן קשורות לתהליכים דלקתיים או לפתולוגיות של העורקים הכליליים.
הנפוצים ביותר הם היפרטרופיים ו. היפרטרופיה מאופיינת בצמיחת דפנות החדר השמאלי והמחיצה הבין-חדרית, מורחבת - על ידי עלייה בחלל החדר השמאלי ולעיתים הימני. הראשון מאובחן ב-0.2% מהאוכלוסייה. מתרחש אצל ספורטאים ועלול לגרום למוות לב פתאומי. אבל במקרה זה יש צורך לבצע זהיר אבחנה מבדלתבין קרדיומיופתיה היפרטרופית להגדלת לב לא פתולוגית בספורטאים.

מערכת הדם היא אחת המערכות המשלבות בגוף. בדרך כלל, הוא מספק בצורה מיטבית את צורכי אספקת הדם של איברים ורקמות. איפה רמת מחזור הדם המערכתי נקבעת על ידי:
- פעילות הלב;
- צליל וסקולרי;
- מצב הדם - גודל המסה הכוללת והמסתובבת שלו, כמו גם תכונות ריאולוגיות.
הפרות של תפקוד הלב, טונוס כלי הדם או שינויים במערכת הדם עלולים להוביל לאי ספיקת מחזור הדם - מצב בו מערכת הדם אינה עונה על צורכי הרקמות והאיברים לאספקת חמצן ומצעים מטבוליים אליהם עם דם, שכן כמו גם הובלת פחמן דו חמצני ומטבוליטים מרקמות.
הגורמים העיקריים לכשל במחזור הדם:
- פתולוגיה של הלב;
- הפרעות בטון של דפנות כלי הדם;
- שינויים במסת הדם במחזור ו/או בתכונותיו הריאולוגיות.
לפי חומרת ההתפתחות ואופי הקורס, אקוטי ו כישלון כרונימחזור הדם
כשל חריף במחזור הדם מתפתח במשך שעות או ימים. הסיבות השכיחות ביותר עשויות להיות:
- אוטם שריר הלב חריף;
- סוגים מסוימים של הפרעות קצב;
- איבוד דם חריף.
כשל כרוני במחזור הדם מתפתח במשך מספר חודשים או שנים והגורמים לה הם:
- מחלות לב דלקתיות כרוניות;
- קרדיווסקלרוזיס;
- מומי לב;
- מצבים של יתר לחץ דם ולחץ דם גבוה;
- אֲנֶמִיָה.
בהתבסס על חומרת הסימנים של כשל במחזור הדם, נבדלים 3 שלבים. בשלב I, סימנים של כשל במחזור הדם (קוצר נשימה, דפיקות לב, גודש ורידי) נעדרים במנוחה ומתגלים רק במהלך פעילות גופנית. בשלב II מתגלים סימנים אלו ואחרים לכשל במחזור הדם הן במנוחה ובעיקר במהלך הפעילות הגופנית. בשלב III, נצפות הפרעות משמעותיות בפעילות הלב ובהמודינמיקה במנוחה, כמו גם התפתחות של דיסטרופי ומחלות בולטות. שינויים מבנייםבאיברים ורקמות.
פתולוגיה של פעילות הלב
עיקר השונות תהליכים פתולוגייםהמשפיעים על הלב, ישנן שלוש קבוצות של צורות טיפוסיות של פתולוגיה: אי ספיקה כלילית, הפרעות קצב ואי ספיקת לב .
1. אי ספיקה כלילית מאופיין בעודף של דרישת שריר הלב לחמצן ומצעים מטבוליים על פני זרימתם דרך העורקים הכליליים.
סוגי אי ספיקה כלילית:
- הפרעות הפיכות (חולפות) בזרימת הדם הכליליים; אלה כוללים אנגינה פקטוריס, המאופיינת בכאב דחיסה חמור בחזה הנובע מאיסכמיה בשריר הלב;
- הפסקה בלתי הפיכה של זרימת הדם או ירידה משמעותית לאורך זמן בזרימת הדם דרך העורקים הכליליים, שבדרך כלל מסתיימת באוטם שריר הלב.
מנגנונים של נזק ללב באי ספיקה כלילית.
חוסר חמצן ומצעים מטבוליים בשריר הלב במהלך אי ספיקה כלילית (אנגינה פקטוריס, אוטם שריר הלב) גורם להתפתחות של מספר מנגנונים נפוצים ואופייניים של נזק שריר הלב:
- הפרעה בתהליכי אספקת האנרגיה לקרדיומיוציטים;
- פגיעה בממברנות ובאנזימים שלהם;
- חוסר איזון של יונים ונוזל;
- הפרעה במנגנוני ויסות פעילות הלב.
שינויים בתפקודים העיקריים של הלב במהלך אי ספיקה כלילית מורכבים בעיקר בהפרות של פעילות התכווצות, אינדיקטור לכך הוא ירידה בשבץ ובתפוקת הלב.
2. הפרעות קצב - מצב פתולוגי הנגרם מהפרעות בקצב הלב. הם מאופיינים בשינויים בתדירות ובמחזוריות של יצירת דחפי עירור או רצף העירור של הפרוזדורים והחדרים. הפרעות קצב הן סיבוך של מחלות לב וכלי דם רבות. מערכת כלי הדםו סיבה מרכזיתמוות פתאומי עקב פתולוגיה לבבית.
סוגי הפרעות קצב, האטיולוגיה שלהם ופתוגנזה. הפרעות קצב הן תוצאה של הפרה של אחד, שניים או שלושה מאפיינים בסיסיים של שריר הלב: אוטומטיות, מוליכות ועוררות.
הפרעות קצב כתוצאה מפגיעה באוטומטיות, כלומר, היכולת של רקמת הלב ליצור פוטנציאל פעולה ("דחף מעורר"). הפרעות קצב אלו מתבטאות בשינויים בתדירות ובסדירות של יצירת הדחפים של הלב ויכולות להתבטא בצורה של טכיקרדיהו ברדיקרדיה.
הפרעות קצב נובעות מהפרה של יכולתם של תאי הלב לנהל דחף עירור.
ניתן להבחין בין הסוגים הבאים של הפרעות הולכה:
- האטה או חסימה של הולכה;
- האצת היישום.
הפרעות קצב כתוצאה מהפרעות בריגוש של רקמת הלב.
רְגִישׁוּת- התכונה של תאים לתפוס את פעולתו של גירוי ולהגיב אליו בתגובת עירור.
הפרעות קצב כאלה כוללות אקסטרסיסטולה. טכיקרדיה התקפית ופרפור (הבהוב) של הפרוזדורים או החדרים.
Extrasystole- דחף יוצא דופן בטרם עת הגורם להתכווצות של הלב כולו או חלקיו. במקרה זה, הרצף הנכון של התכווצויות הלב מופרע.
טכיקרדיה פרוקסימלית- עלייה התקפית, פתאומית בתדירות הדחפים של הקצב הנכון. במקרה זה, תדירות הדחפים החוץ רחמיים נעה בין 160 ל-220 לדקה.
פרפור פרוזדורים או חדרים מייצג לא סדיר, לא מסודר פעילות חשמליתפרוזדורים וחדרים, מלווה בהפסקת פעולת השאיבה האפקטיבית של הלב.
3. אִי סְפִיקַת הַלֵב - תסמונת המתפתחת במחלות רבות הפוגעות באיברים ורקמות שונות. יחד עם זאת, הלב אינו מספק את צורכיהם לאספקת דם המתאימה לתפקודם.
אֶטִיוֹלוֹגִיָה אי ספיקת לב קשורה בעיקר לשתי קבוצות של סיבות: נזק ישיר ללב- טראומה, דלקת של ממברנות הלב, איסכמיה ממושכת, אוטם שריר הלב, נזק רעיל לשריר הלב וכו', או עומס תפקודי של הלבכתוצאה:
- הגדלת נפח הדם הזורם ללב והגברת הלחץ בחדריו עם היפרוולמיה, פוליציטמיה, מומי לב;
- ההתנגדות הנובעת להוצאת דם מהחדרים לאבי העורקים ולעורק הריאתי, המופיעה עם יתר לחץ דם עורקי מכל מוצא וכמה מומי לב.
סוגי אי ספיקת לב (תרשים 3).
לפי החלק המושפע בעיקר של הלב:
- חדר שמאלהמתפתחת כתוצאה מנזק או עומס יתר של שריר הלב של החדר השמאלי;
- חדר ימין, שהיא בדרך כלל תוצאה של עומס יתר של שריר הלב של החדר הימני, למשל במחלות ריאות חסימתיות כרוניות - ברונכיאקטזיס, אסטמה של הסימפונות, אמפיזמה ריאתית, פנאומוסקלרוזיס וכו'.
לפי מהירות הפיתוח:
- חַד (דקות, שעות). זה תוצאה של פגיעה בלב, אוטם שריר הלב חריף, תסחיף ריאתי, משבר יתר לחץ דם, דלקת שריר הלב רעילה חריפה וכו'.
- כְּרוֹנִי (חודשים, שנים). זה תוצאה של יתר לחץ דם עורקי כרוני, אי ספיקת נשימה כרונית, אנמיה ממושכת, מומי לב כרוניים.
הפרות של תפקוד הלב והמודינמיקה המרכזית. ירידה בכוח ובמהירות ההתכווצות, כמו גם הרפיה של שריר הלב באי ספיקת לב מתבטאת בשינויים באינדיקטורים של תפקוד הלב, המודינמיקה המרכזית והפריפריאלית.
העיקריים שבהם כוללים:
- הפחתה בשבץ ובתפוקת הלב, המתפתחת כתוצאה מדיכאון של תפקוד התכווצות שריר הלב;
- עלייה בנפח הדם הסיסטולי השיורי בחללים של חדרי הלב, שהיא תוצאה של סיסטולה לא שלמה;
מחלות של מערכת הלב וכלי הדם.
תכנית 3
- לחץ קצה דיאסטולי מוגבר בחדרי הלב. נגרם מעלייה בכמות הדם המצטברת בחללים שלהם, פגיעה בהרפיית שריר הלב, מתיחה של חללי הלב עקב עלייה בנפח הדם הדיאסטולי הסופי בהם:
- עלייה בלחץ הדם באותם כלי ורידים וחללי לב שמהם נכנס הדם לחלקים הפגועים של הלב. לפיכך, עם אי ספיקת לב של חדר שמאל, הלחץ באטריום השמאלי, במחזור הריאתי ובחדר הימני עולה. באי ספיקת לב של חדר ימין, הלחץ עולה באטריום הימני ובוורידים של מחזור הדם המערכתי:
- ירידה בקצב ההתכווצות הסיסטולית והרפיה דיאסטולית של שריר הלב. זה מתבטא בעיקר בעלייה במשך תקופת המתח האיזומטרי והסיסטולה הלבבית בכללותה.
מחלות של מערכת הלב וכלי הדם
קבוצת המחלות של מערכת הלב וכלי הדם מורכבת ממחלות נפוצות כמו טרשת עורקים, יתר לחץ דם, מחלת לב כלילית, מחלות לב דלקתיות והפגמים שלה. גם מחלות כלי דם. יחד עם זאת, טרשת עורקים, יתר לחץ דם ומחלת לב כלילית (CHD) מאופיינת בשיעורי התחלואה והתמותה הגבוהים ביותר בכל העולם, אם כי מדובר במחלות "צעירות" יחסית והן רכשו את משמעותן רק בתחילת המאה ה-20. I.V. Davydovsky כינה אותם "מחלות של ציוויליזציה", הנגרמות מחוסר יכולת של אדם להסתגל לעיור המתקדם במהירות ולשינויים הקשורים באורחות החיים של אנשים, השפעות מתח קבועות, הפרעות סביבתיות ותכונות אחרות של "חברה מתורבתת".
לאטיולוגיה ופתוגנזה של טרשת עורקים ויתר לחץ דם יש הרבה מן המשותף. במקביל, IHD. אשר: נחשבת כיום כמחלה עצמאית, היא בעצם צורה לבבית של טרשת עורקים ויתר לחץ דם. עם זאת, בשל העובדה ששיעור התמותה העיקרי קשור דווקא לאוטם שריר הלב, שהוא המהות של IHD. על פי החלטת ארגון הבריאות העולמי, היא רכשה מעמד של יחידה נוזולוגית עצמאית.
טרשת עורקים
טרשת עורקים- מחלה כרונית של עורקים גדולים ובינוניים (סוג אלסטי ושרירי-אלסטי), הקשורה בעיקר להפרעות בחילוף החומרים של שומן וחלבונים.
מחלה זו שכיחה ביותר בכל העולם, מאחר שסימני טרשת עורקים נמצאים בכל האנשים מעל גיל 30-35, אם כי הם מתבטאים בדרגות שונות. טרשת עורקים מאופיינת במשקעים מוקדיים של שומנים וחלבונים בדפנות עורקים גדולים, שסביבם צומחת רקמת חיבור, וכתוצאה מכך נוצר רובד טרשת עורקים.
אטיולוגיה של טרשת עורקים לא נחשף במלואו, למרות שמקובל כי מדובר במחלה פוליאטיולוגית הנגרמת משילוב של שינויים בחילוף החומרים של שומן-חלבון ופגיעה באנדותל של אינטימה של העורקים. הגורמים להפרעות מטבוליות, כמו גם גורמים הפוגעים באנדותל, עשויים להיות שונים, אך מחקרים אפידמיולוגיים נרחבים של טרשת עורקים אפשרו לזהות את ההשפעות המשמעותיות ביותר, הנקראות גורמי סיכון .
אלו כוללים:
- גיל,שכן העלייה בתדירות ובחומרה של טרשת עורקים עם הגיל היא מעבר לכל ספק;
- קוֹמָה- אצל גברים המחלה מתפתחת מוקדם יותר מאשר אצל נשים, והיא חמורה יותר, סיבוכים מתרחשים לעתים קרובות יותר;
- תוֹרָשָׁה- הוכח קיומן של צורות שנקבעו גנטית של המחלה;
- היפרליפידמיה(היפרכולסטרולמיה)- גורם סיכון מוביל בשל הדומיננטיות של ליפופרוטאינים בצפיפות נמוכה בדם על פני ליפופרוטאינים צפיפות גבוהה, שקשור בעיקר להרגלי תזונה;
- יתר לחץ דם עורקי , מה שמוביל לחדירות מוגברת של דפנות כלי הדם, כולל עבור ליפופרוטאינים, כמו גם פגיעה באנדותל האינטימי;
- מצבים מלחיצים - גורם הסיכון החשוב ביותר, שכן הם מובילים ללחץ פסיכו-רגשי, שהוא הגורם להפרעות ויסות נוירואנדוקריניחילוף החומרים של חלבון שומן והפרעות כלי דם;
- לעשן- טרשת עורקים אצל מעשנים מתפתחת פי 2 בעוצמה רבה יותר ומתרחשת פי 2 יותר מאשר אצל לא מעשנים;
- גורמים הורמונליים,מכיוון שרוב ההורמונים משפיעים על הפרעות בחילוף החומרים של שומן-חלבון, דבר אשר בולט במיוחד כאשר סוכרתותת פעילות בלוטת התריס. אמצעי מניעה דרך הפה קרובים לגורמי סיכון אלו, בתנאי שנעשה בהם שימוש למעלה מ-5 שנים;
- השמנת יתר וחוסר פעילות גופניתלתרום להפרעה בחילוף החומרים של שומן-חלבון והצטברות של ליפופרוטאינים בצפיפות נמוכה בדם.
פתו- ומורפוגנזהטרשת עורקים מורכבת ממספר שלבים (איור 47).
שלב פרליפיד מאופיין בהופעה באינטימה של העורקים של מתחמי שומן-חלבון בכמויות כאלה שעדיין לא ניתן לראות בעין בלתי מזוינת ועדיין אין פלאק טרשת עורקים.
שלב ליפואידוזיס משקף הצטברות של מתחמי שומן-חלבון באינטימה של כלי הדם, הנראים לעין בצורה של כתמי שומן ופסים צבע צהוב. במיקרוסקופ נקבעות מסות חלבון שומן חסרות מבנה, שסביבן ממוקמים מקרופאגים, פיברובלסטים ולימפוציטים.

אורז. 47. טרשת עורקים של אבי העורקים, א - כתמי שומן ופסים (מכתים עם סודן III); b - פלאקים סיביים עם כיב; c - לוחות סיביים; ד - פלאקים סיביים כיבים והסתיידות; ד - פלאקים סיביים, כיב, הסתיידות, קרישי דם.
שלב של ליפוסקלרוזיס מתפתח כתוצאה מהתפשטות רקמת החיבור סביב מסות וצורות שומן-חלבון רובד סיבי,שמתחיל להתרומם מעל פני האינטימה. מעל הפלאק, האינטימה הופכת לטרשתי - היא נוצרת צמיג פלאק,שיכול להפוך להיליניזציה. פלאקים סיביים הם הצורה העיקרית של נגעים טרשתיים בכלי הדם. הם ממוקמים במקומות בעלי ההשפעה ההמודינמית הגדולה ביותר על דופן העורקים - באזור ההסתעפות והכיפוף של כלי הדם.
שלב של נגעים מסובכים כולל שלושה תהליכים: אטרומטוזיס, כיב והסתיידות.
Atheromatosis מאופיינת בהתפוררות של מסות שומן-חלבון במרכז הרובד עם היווצרות דטריטוס אמורפי המכיל שאריות של קולגן וסיבים אלסטיים של דופן כלי הדם, גבישי כולסטרול, שומנים מסובנים וחלבונים קרושים. הציפוי האמצעי של הכלי מתחת לפלאק מתנוון לעתים קרובות.
לעתים קרובות קדם לכיב דימום לתוך הרובד. במקרה זה, מכסה הפלאק נקרע ומסות אטרומטיות נופלות לתוך לומן הכלי. הרובד הוא כיב אטרומטי, המכוסה במסות פקקת.
קלצינוזה משלימה את המורפוגנזה של טרשת עורקים
פלאקים ומאופיין במשקעים של מלחי סידן בו. מתרחשת הסתיידות, או התאבנות, של הפלאק, אשר מקבל צפיפות סלעית.
מהלך של טרשת עורקים גַלִי. ככל שהמחלה מתקדמת, הליפואידוזיס האינטימי מתגבר; ככל שהמחלה שוככת, גוברת צמיחת רקמת החיבור סביב הפלאקים ושקיעה של מלחי סידן בהם.
צורות קליניות ומורפולוגיות של טרשת עורקים. הביטויים של טרשת עורקים תלויים באילו עורקים גדולים נפגעים. לתרגול קליני, נגעים טרשת עורקים של אבי העורקים, עורקי הלב, עורקי המוח ועורקי הגפיים, בעיקר נמוכים, הם בעלי החשיבות הגדולה ביותר.
טרשת עורקים של אבי העורקים- הלוקליזציה השכיחה ביותר של שינויים טרשת עורקים, הבולטים ביותר כאן.
רובדים נוצרים בדרך כלל באזור שבו כלי דם קטנים יותר מקורם באבי העורקים. הקשת ואבי העורקים הבטן, שבהם נמצאים לוחות גדולים וקטנים, מושפעים יותר. כאשר הפלאק מגיעים לשלבים של כיב וטרשת עורקים, מתרחשות הפרעות בזרימת הדם במיקומם ויוצרים פקקים בציורי הקיר. כאשר הם יורדים, הם הופכים לטרומבואמבולי, חוסמים את עורקי הטחול, הכליות ואיברים אחרים, וגורמים להתקפי לב. כיב של הרובד הטרשתי והרס הסיבים האלסטיים של דופן אבי העורקים בקשר לכך יכולים לתרום להיווצרות מפרצת - בליטה שקית של דופן כלי הדם המלאה בדם ובמסות פקקת. קרע מפרצת מוביל למהיר איבוד דם מסיביומוות פתאומי.
טרשת עורקים של עורקי המוח, או צורה מוחית, אופיינית לחולים מבוגרים ולמבוגרים. עם היצרות משמעותית של לומן העורקים עקב פלאקים טרשתיים, המוח חווה כל הזמן רעב חמצן; ומתנוון בהדרגה. חולים כאלה מפתחים דמנציה טרשתית. אם לומן של אחד מעורקי המוח חסום לחלוטין על ידי פקקת, אוטם איסכמימוֹחַ בצורת מוקדים של ריכוך אפור שלו. עורקים מוחיים שנפגעו מטרשת עורקים הופכים שבירים ויכולים להיקרע. מתרחש דימום - שבץ דימומי, שבו האזור המקביל של רקמת המוח מת. מהלך שבץ מוחי תלוי במיקומו ובחומרתו. אם מתרחש דימום באזור החלק התחתון של החדר הרביעי או שהדם שנשפך נשבר לחדרים הצדדיים של המוח, אז מתרחש מוות מהיר. במקרה של אוטם איסכמי, כמו גם במקרה של שבץ דימום קטן שלא הוביל את החולה למוות, רקמת המוח המתה נפתרת בהדרגה ובמקומה נוצר חלל המכיל נוזל - ציסטה במוח. אוטם איסכמי ושבץ דימומי של המוח מלווים ב הפרעות נוירולוגיות. חולים שורדים מפתחים שיתוק, דיבור סובל לעיתים קרובות, ומופיעות הפרעות דיבור אחרות. כאשר שיתוף-
בטיפול מתאים, ניתן עם הזמן לשחזר חלק מהתפקודים האבודים של מערכת העצבים המרכזית.
טרשת עורקים של כלי הגפיים התחתונים שכיחה יותר גם בגיל מבוגר. כאשר לומן של עורקי הרגליים או הרגליים מצטמצם באופן משמעותי על ידי פלאקים טרשתיים, רקמות הגפיים התחתונות כפופות לאיסכמיה. כאשר העומס על שרירי הגפיים גובר, למשל בהליכה, מופיעים בהם כאבים, והמטופלים נאלצים להפסיק. סימפטום זה נקרא קלאודיקציה לסירוגין . בנוסף, מציינים טמפרטורות קרות וניוון של רקמות הגפיים. אם לומן של העורקים הסטנוטיים נסגר לחלוטין על ידי רובד, פקקת או תסחיף, חולים מפתחים גנגרנה טרשתית.
בתמונה הקלינית של טרשת עורקים, הנזק לעורקי הכליה והמעיים עשוי להיות בולט ביותר, אך צורות אלו של המחלה שכיחות פחות.
מחלה היפרטונית
מחלה היפרטונית- מחלה כרונית המאופיינת בעלייה ארוכת טווח ומתמשכת בלחץ הדם (BP) - סיסטולי מעל 140 מ"מ כספית. אומנות. ודיאסטולי - מעל 90 מ"מ כספית. אומנות.
גברים חולים לעתים קרובות יותר מנשים. המחלה מתחילה לרוב בגיל 35-45 ומתקדמת עד לגיל 55-58, ולאחר מכן לחץ הדם מתייצב לרוב בערכים גבוהים. לעיתים מתפתחת אצל צעירים עלייה מתמשכת ועולה במהירות בלחץ הדם.
אֶטִיוֹלוֹגִיָה.
יתר לחץ דם מבוסס על שילוב של 3 גורמים:
- מתח פסיכו-רגשי כרוני;
- פגם תורשתי של ממברנות התא, המוביל להפרעה בחילופי יוני Ca 2+ ו- Na 2+;
- פגם שנקבע גנטית במנגנון הנפחי הכלייתי של ויסות לחץ הדם.
גורמי סיכון:
- גורמים גנטיים אינם מוטלים בספק, שכן יתר לחץ דם הוא לעתים קרובות משפחתי;
- מתח רגשי חוזר;
- דיאטה עם צריכה גבוהה של מלח שולחן;
- גורמים הורמונליים - השפעות לחץ מוגברות של מערכת ההיפותלמוס-היפופיזה, שחרור מוגזם של קטכולאמינים והפעלה של מערכת הרנין-אנגיוטנסין;
- גורם כליות;
- הַשׁמָנָה;
- לעשן;
- חוסר פעילות גופנית, אורח חיים בישיבה.
פתו- ומורפוגנזה.
יתר לחץ דם מאופיין בהתפתחות מדורגת.
השלב החולף, או הפרה-קליני, מאופיין בעליות תקופתיות בלחץ הדם. הם נגרמים על ידי עווית של העורקים, שבמהלכו דופן הכלי עצמו חווה רעב בחמצן, מה שגורם לשינויים ניווניים בו. כתוצאה מכך, החדירות של דפנות העורקים עולה. הם רוויים בפלסמת דם (plasmorrhagia), אשר משתרעת מעבר לכלי הדם, וגורמת לבצקת perivascular.
לאחר נורמליזציה של רמות לחץ הדם ושיקום המיקרו-סירקולציה, פלזמת דם מדפנות העורקים והחללים הפריווסקולריים מוסרת למערכת הלימפה, ומשקעים חלבוני דם שנכנסו לדפנות כלי הדם יחד עם הפלזמה. עקב העלייה החוזרת ונשנית בעומס על הלב, מתפתחת היפרטרופיה מפצה מתונה של החדר השמאלי. אם בשלב החולף מתבטלים המצבים הגורמים ללחץ פסיכו-רגשי ומבצעים טיפול מתאים, ניתן לרפא יתר לחץ דם מתחיל, שכן בשלב זה עדיין אין שינויים מורפולוגיים בלתי הפיכים.
שלב כלי הדם מאופיין קלינית בעלייה מתמשכת בלחץ הדם. זה מוסבר על ידי חוסר ויסות עמוק של מערכת כלי הדם והשינויים המורפולוגיים שלה. המעבר של עלייה חולפת בלחץ הדם ליציבה קשור לפעולה של מספר מנגנונים נוירואנדוקריניים, ביניהם החשובים ביותר הם רפלקס, כליות, כלי דם, ממברנה ואנדוקרינית. עליות חוזרות ונשנות בלחץ הדם מובילות לירידה ברגישות של הרצפטורים של קשת אבי העורקים, המספקים בדרך כלל היחלשות של הפעילות של המערכת הסימפתטית-אדרנל וירידה בלחץ הדם. חיזוק ההשפעה של מערכת ויסות זו ועווית של העורקים של הכליות מעוררים את ייצור האנזים רנין. זה האחרון מוביל להיווצרות של אנגיוטנסין בפלסמת הדם, אשר מייצב את לחץ הדם ברמה גבוהה. בנוסף, אנגיוטנסין מגביר יצירת ושחרור מינרלוקורטיקואידים מקליפת האדרנל, אשר מעלים עוד יותר את לחץ הדם וגם תורמים לייצובו ברמה גבוהה.
עוויתות חוזרות ונשנות של עורקים בתדירות הולכת וגוברת, פלסמורגיה מתגברת וכמות הולכת וגדלה של מסת חלבון המשקע בדפנותיהם מובילות ל היאלינוזה, אוֹ פרטיולוסקלרוזיס. דפנות העורקים הופכות צפופות יותר, מאבדות מגמישותן, עובין גדל באופן משמעותי ובהתאם לומן של הכלים פוחת.
לחץ דם גבוה מתמיד מגביר באופן משמעותי את העומס על הלב, וכתוצאה מכך התפתחות של אי ספיקת לב. היפרטרופיה מפצה (איור 48, ב). במקרה זה, משקל הלב מגיע ל-600-800 גרם. לחץ דם גבוה מתמיד מגביר את העומס על עורקים גדולים, וכתוצאה מכך ניוון תאי השריר והסיבים האלסטיים של דפנותיהם מאבדים מגמישותם. בשילוב עם שינויים בהרכב הביוכימי של הדם, הצטברות כולסטרול וחלבונים מולקולריים גדולים בו, נוצרים התנאים המוקדמים להתפתחות נגעים טרשתיים של עורקים גדולים. יתרה מכך, חומרת השינויים הללו גדולה בהרבה מאשר בטרשת עורקים, שאינה מלווה בעלייה בלחץ הדם.
שלב השינויים באיברים.
שינויים באיברים הם משניים. חומרתן, כמו גם הביטויים הקליניים, תלויים במידת הנזק לעורקים ולעורקים, וכן בסיבוכים הקשורים לשינויים אלו. הבסיס לשינויים כרוניים באיברים אינו זרימת הדם שלהם, הגדלת רעב חמצן ומותנה! הם טרשת איברים עם ירידה בתפקוד.
במהלך יתר לחץ דם, זה חשוב ביותר משבר יתר לחץ דם , כלומר עלייה חדה וממושכת בלחץ הדם עקב עווית של עורקים. משבר יתר לחץ דםיש ביטוי מורפולוגי משלו: עווית של עורקים, פלסמורגיה ונמק פיברינואיד של הקירות שלהם, שטפי דם סילתיים perivascular. שינויים אלו, המתרחשים באיברים כמו המוח, הלב והכליות, מביאים לעיתים קרובות חולים למוות. משבר יכול להתרחש בכל שלב של התפתחות יתר לחץ דם. משברים תכופים מאפיינים את המהלך הממאיר של המחלה, המופיע בדרך כלל אצל צעירים.
סיבוכים יתר לחץ דם, המתבטא בעווית, פקקת של עורקים ועורקים, או קרע שלהם, מובילים להתקפי לב או שטפי דם באיברים, שהם בדרך כלל סיבת המוות.
צורות קליניות ומורפולוגיות של יתר לחץ דם.
בהתאם לדומיננטיות של נזק לגוף או לאיברים אחרים, מובחנים צורות קליניות ומורפולוגיות של יתר לחץ דם לב, מוח וכליות.
צורת לב, כמו צורת הלב של טרשת עורקים, היא המהות מחלה כרוניתמחלת לב ונחשבת כמחלה עצמאית.
צורה מוחית או מוחית- אחת הצורות הנפוצות ביותר של יתר לחץ דם.
זה קשור בדרך כלל עם קרע של כלי hyalinized והתפתחות של דימום מסיבי במוח (שבץ hemorrhagic) כמו המטומה (איור 48, א). פריצת דרך של דם לתוך חדרי המוח מסתיימת תמיד במותו של החולה. אוטם מוחי איסכמי יכולים להתרחש גם עם יתר לחץ דם, אם כי בתדירות נמוכה בהרבה מאשר עם טרשת עורקים. התפתחותם קשורה לפקקת או לעווית של שינויים טרשת עורקים בעורקים המוחיים האמצעיים או בעורקים של בסיס המוח.
צורת כליה. במהלך הכרוני של יתר לחץ דם, מתפתחת נפרוסתקלרוזיס עורקית, הקשורה להיאלינוזה של העורקים האפרנטיים. ירידה בזרימת הדם מובילה לאטרופיה והיאלינוזה של הגלומרולי המקביל. תפקידם מבוצע על ידי הגלומרולי המשומר, שעוברים היפרטרופיה.

אורז. 48. יתר לחץ דם. a - דימום בהמיספרה השמאלית של המוח; ב - היפרטרופיה של שריר הלב של החדר השמאלי של הלב; ג - כליה מקומטת ראשונית (עורקית נפרוסתקלרוזית).

אורז. 49. נפרוסתקלרוזיס של העורקים. גלומרוליים מסוג Hyalinized (HK) וניוון (AK).
לפיכך, פני הכליות מקבלים מראה גרגירי: גלומרוליים מסוג hyalinized ונפרונים מנוונים, טרשתיים שוקעים, וגלומרולי היפרטרופיים בולטים מעל פני הכליות (איור 48, ג, 49). בהדרגה, תהליכים טרשתיים מתחילים לשלוט ומתפתחים ניצנים מקומטים ראשוניים. במקביל, אי ספיקת כליות כרונית עולה, אשר מסתיים אורמיה.
יתר לחץ דם סימפטומטי (יתר לחץ דם). יתר לחץ דם הוא עלייה בלחץ הדם בעלת אופי משני - סימפטום למחלות שונות של הכליות, הבלוטות האנדוקריניות וכלי הדם. אם המחלה הבסיסית מסולקת, גם יתר לחץ דם נעלם. אז, לאחר הסרת גידול באדרנל - pheochromocytoma. מלווה ביתר לחץ דם משמעותי, לחץ הדם גם מנרמל. לכן, יש להבחין בין יתר לחץ דם מיתר לחץ דם סימפטומטי.
מחלת לב כלילית (CHD)
מחלת לב איסכמית, או כלילית, היא קבוצה של מחלות הנגרמות מחוסר מוחלט או יחסי של מחזור הדם הכלילי, המתבטא באי התאמה בין הצורך שריר הלב בחמצן לבין אספקתו לשריר הלב. ב-95% מהמקרים, IHD נגרם על ידי טרשת עורקים של העורקים הכליליים. IHD הוא זה שפועל כגורם התמותה העיקרי באוכלוסייה. IHD נסתר (פרה-קליני) נמצא ב-4-6% מהאנשים מעל גיל 35. מדי שנה רשומים יותר מ-5 מיליון חולים ברחבי העולם. ובג' ויותר מ-500 אלף מהם מתים. גברים חולים מוקדם יותר מנשים, אך לאחר 70 שנה, גברים ונשים מקבלים IHD באותה תדירות.
צורות של מחלת לב כלילית. ישנן 4 צורות של המחלה:
- מוות כלילי פתאומי, מתרחשת עקב דום לב באדם שלא היו לו תלונות לב 6 שעות לפני כן;
- אנגינה פקטוריס - צורה של מחלת לב איסכמית, מאופיינת בהתקפים של כאבים בחזה עם שינויים באק"ג, אך ללא הופעת אנזימים אופייניים בדם;
- אוטם שריר הלב - נמק איסכמי (מחזור) חריף של שריר הלב, המתפתח כתוצאה מהפרעה פתאומית של מחזור הדם הכלילי;
- קרדיווסקלרוזיס - מחלת לב איסכמית כרונית (CHD)- תוצאה של אנגינה או אוטם שריר הלב; בהתבסס על קרדיווסקלרוזיס, יכולה להיווצר מפרצת לב כרונית.
מהלך של מחלה איסכמית יכול להיות אקוטי וכרוני. לכן, הם מדגישים מחלת לב איסכמית חריפה(אנגינה פקטוריס, מוות כלילי פתאומי, אוטם שריר הלב) ו מחלת לב איסכמית כרונית(קרדיוסקלרוזיס על כל ביטוייה).
גורמי סיכוןזהה לטרשת עורקים ויתר לחץ דם.
אטיולוגיה של IHDזהה ביסודו לאטיולוגיה של טרשת עורקים ויתר לחץ דם. יותר מ-90% מהחולים במחלת עורקים כליליים סובלים מטרשת עורקים סטנוטית של העורקים הכליליים עם מידת ההיצרות של לפחות אחד מהם עד ל-75% ומעלה. במקרה זה, לא ניתן להבטיח זרימת דם מספקת אפילו לפעילות גופנית קלה.
פתוגנזה של צורות שונות של IHD
התפתחות סוגים שוניםמחלת לב איסכמית חריפה קשורה להפרעה חריפה של מחזור הדם הכלילי, מה שמוביל לנזק איסכמי בשריר הלב.
היקף הנזקים הללו תלוי במשך האיסכמיה.
- אנגינה פקטוריס מאופיינת באיסכמיה הפיכה של שריר הלב הקשורה לטרשת כלילית היצרות והיא צורה קליניתכל סוגי IHD. זה מאופיין בהתקפים של כאב דחיסה ותחושת צריבה בחצי השמאלי של בית החזה עם הקרנה לתוך יד שמאל, אזור עצם השכמה, צוואר, לסת תחתונה. התקפות מתרחשות בזמן מאמץ פיזי, מתח רגשי וכו' ונעצרות על ידי נטילת תרופות מרחיבות כלי דם. אם מוות מתרחש במהלך התקף של אנגינה פקטוריס שנמשך 3-5 או אפילו 30 דקות, ניתן לזהות שינויים מורפולוגיים בשריר הלב רק באמצעות טכניקות מיוחדות, שכן הלב אינו משתנה מקרוסקופית.
- מוות כלילי פתאומי קשור לעובדה ש איסכמיה חריפהבשריר הלב כבר 5-10 דקות לאחר התקף יכול להיווצר חומרים ארכיפוגניים- חומרים הגורמים לאי יציבות חשמלית של הלב ויוצרים את התנאים המוקדמים לפרפור חדרים. בנתיחות של מי שמתו עקב פרפור שריר הלב, הלב היה רפוי, עם חלל מוגדל של החדר השמאלי. פרגמנטציה בולטת מיקרוסקופית סיבי שריר.
- אוטם שריר הלב.
אֶטִיוֹלוֹגִיָה אוטם חריף בשריר הלב קשור להפסקה פתאומית של זרימת הדם הכלילי בין אם עקב חסימה של העורק הכלילי על ידי פקקת או תסחיף, או כתוצאה מעווית ממושכת של עורק כלילי טרשת עורק.
פתוגנזה אוטם שריר הלב נקבע במידה רבה על ידי. שהלומנים הנותרים של שלושת העורקים הכליליים בסך הכל מסתכמים רק ב-34% מהנורמה הממוצעת, בעוד ש"הסכום הקריטי" של לומנים אלו צריך להיות לפחות 35%, שכן גם אז זרימת הדם הכוללת בעורקים הכליליים יורדת ל- הרמה המינימלית המקובלת.
בדינמיקה של אוטם שריר הלב, נבדלים 3 שלבים, שכל אחד מהם מאופיין בתכונות מורפולוגיות משלו.
שלב איסכמי, אוֹ שלב של ניוון איסכמי, מתפתח ב-18-24 השעות הראשונות לאחר חסימת העורק הכלילי על ידי פקקת. שינויים מקרוסקופיים בשריר הלב אינם נראים בשלב זה. בדיקה מיקרוסקופית מגלה שינויים דיסטרופיים בסיבי השריר בצורת פיצול שלהם, אובדן פסים רוחביים וסטרומה שריר הלב היא בצקת. הפרעות במיקרו-סירקולציה מתבטאות בצורת קיפאון ובוצה בנימים ובוורידים, ויש שטפי דם חיתוליים. אנזימים של גליקוגן ואנזימי חיזור נעדרים באזורים איסכמיים. בדיקה מיקרוסקופית אלקטרונית של קרדיומיוציטים מאזור איסכמיה שריר הלב חושפת נפיחות והרס של המיטוכונדריה, היעלמות של גרגירי גליקוגן, נפיחות של הסרקופלזמה והתכווצות יתר של שריר הלב (איור 50). שינויים אלו קשורים להיפוקסיה, חוסר איזון אלקטרוליטים והפסקת חילוף החומרים באזורים של איסכמיה בשריר הלב. במהלך תקופה זו, בחלקים בשריר הלב שאינם מושפעים מאיסכמיה, מתפתחות הפרעות מיקרו-סירקולציה ובצקת סטרומה.
מוות בשלב האיסכמי מתרחש מ הלם קרדיוגני, פרפור חדרים או דום לב (אסיסטולה).
שלב נמק אוטם שריר הלב מתפתח בסוף היום הראשון לאחר התקף של אנגינה. בנתיחה, דלקת קרום הלב הפיברינית נצפית לעתים קרובות באזור האוטם. חתך רוחב של שריר הלב מראה בבירור מוקדים צהבהבים בעלי צורה לא סדירה של נמק שריר הלב, מוקף בפס אדום של כלי היפרמי ודימומים - אוטם איסכמי עם שפה דימומית (איור 51). בדיקה היסטולוגית מגלה מוקדים של נמק רקמת שריר מוגבל לשריר הלב הבלתי מושפע תְחִימָה(גבול) קַו, המיוצג על ידי אזור של חדירת לויקוציטים וכלים היפרמיים (איור 52).
מחוץ לאזורי האוטם מתפתחות במהלך תקופה זו הפרעות מיקרו-סירקולציה, שינויים דיסטרופיים בולטים בקרדיומיוציטים והרס של מיטוכונדריות רבות במקביל לעלייה במספרם ובנפחם.
שלב הארגון של אוטם שריר הלב מתחיל מיד לאחר התפתחות הנמק. לויקוציטים ומקרופאגים מנקים את השדה הדלקתי ממסה נמקית. פיברובלסטים מופיעים באזור התיחום. ייצור קולגן. מוקד הנמק מוחלף בתחילה ברקמת גרנולציה, אשר מבשילה לרקמת חיבור סיבית גסה תוך כ-4 שבועות. אוטם שריר הלב מאורגן, ונשארת צלקת במקומה (ראה איור 30). קרדיווסקלרוזיס גדול מוקד מתרחש. במהלך תקופה זו, שריר הלב סביב הצלקת ושריר הלב של כל שאר חלקי הלב, במיוחד החדר השמאלי, עובר היפרטרופיה רגנרטיבית. זה מאפשר לך לנרמל בהדרגה את תפקוד הלב.
לפיכך, אוטם שריר הלב החריף נמשך 4 שבועות. אם במהלך תקופה זו החולה חווה אוטם שריר הלב חדש, זה נקרא חוזר ונשנה . אם אוטם שריר הלב מתרחש 4 שבועות או יותר לאחר האוטם הראשון, זה נקרא חוזר על עצמו .
סיבוכיםעלול להתרחש כבר בשלב הנמק. לפיכך, אזור הנמק עובר התכה - מיומלציה , כתוצאה מכך עלולה להתרחש קרע של דופן שריר הלב באזור האוטם, מילוי חלל קרום הלב בדם - טמפונדה קרדיאלית , המוביל למוות פתאומי.

אורז. 51. אוטם שריר הלב (חתכים רוחביים של הלב). 1 - אוטם איסכמי עם שפה דימומית קיר אחוריחדר שמאל; 2 - חסימת פקקת בענף היורד של העורק הכלילי השמאלי; 3 - קרע של דופן הלב. בתרשימים (להלן): א - אזור האוטם מוצל (החץ מציג את הפער); ב - רמות הפרוסות מוצללות.

אורז. 52. אוטם שריר הלב. אזור נמק רקמת השריר מוקף בקו תיחום (DL). מורכב מלוקוציטים.
מיומלאציה עלולה להוביל לבליטות של דופן החדר ולהיווצרות מפרצת לב חריפה. אם מפרצת נקרעת, מתרחשת גם טמפונדה לבבית. אם מפרצת חריפה לא נקרעת, נוצרים קרישי דם בחלל שלה, שעלולים להפוך למקור לתרומבואמבוליזם בכלי המוח, הטחול, הכליות והעורקים הכליליים עצמם. בהדרגה, במפרצת לב חריפה, מוחלפים קרישי דם רקמת חיבורעם זאת, בחלל המתקבל של המפרצת, מסות פקקת נמשכות או נוצרות שוב. המפרצת הופכת לכרונית. המקור לתרומבואמבוליזם יכול להיות משקעים פקקת על האנדוקרדיום באזור האוטם. מוות בשלב הנמק יכול להתרחש גם מפרפור חדרים של הלב.

אורז. 53. מחלת לב איסכמית כרונית. a - קרדיווסקלרוזיס גדול-מוקדי לאחר אוטם (מוצג בחץ); b - קרדיווסקלרוזיס מוקדית מפוזרת (צלקות מוצגות בחצים).
תוצאות. אוטם שריר הלב חריףשריר הלב עלול לגרום לאי ספיקת לב חריפה, לעתים קרובות עם התפתחות בצקת ריאות ונפיחות של חומר המוח. התוצאה היא גם טרשת קרדיו-מוקדית גדולה ומחלת לב איסכמית כרונית.
4. מחלת לב כלילית כרונית
ביטוי מורפולוגימחלת לב איסכמית כרונית הם:
- קרדיווסקלרוזיס קטן-מוקדי בולט בולט;
- פוסט-אוטם קרדיוסקלרוזיס מאקרופוקאלי;
- מפרצת לב כרונית בשילוב עם טרשת עורקים של העורקים הכליליים (איור 53). זה מתרחש כאשר, לאחר אוטם שריר הלב מסיבי, רקמת הצלקת שנוצרת מתחילה לבלוט בלחץ דם, נעשית דקה יותר ונוצר בליטה דמוית שק. עקב סערת הדם, מופיעים קרישי דם במפרצת, שעלולים להפוך למקור לתרומבואמבוליזם. מפרצת לב כרונית ברוב המקרים היא הגורם להגברת אי ספיקת לב כרונית.
כל השינויים הללו מלווים בהיפרטרופיה רגנרטיבית מתונה של שריר הלב.
מבחינה קליניתמחלת לב איסכמית כרונית מתבטאת באנגינה פקטוריס והתפתחות הדרגתית של אי ספיקת לב וכלי דם כרונית, המסתיימת במותו של החולה. בכל שלב של מחלת לב איסכמית כרונית, עלול להתרחש אוטם שריר הלב חריף או חוזר.
סיבותדלקת בלב נגרמת על ידי זיהומים והרעלות שונים. התהליך הדלקתי יכול להשפיע על אחד מקרומי הלב או על כל הקיר שלו. דלקת של האנדוקרדיום - דַלֶקֶת פְּנִים הַלֵב , דלקת של שריר הלב - דַלֶקֶת שְׁרִיר הַלֵב, קרום הלב - פריקרדיטיס ודלקת של כל ממברנות הלב - פנקרדיטיס .
דַלֶקֶת פְּנִים הַלֵב.
דלקת של אנדוקרד מתפשטת בדרך כלל רק לחלק מסוים שלו, ומכסה את שסתומי הלב או את האקורדים שלהם, או את דפנות חללי הלב. עם אנדוקרדיטיס, נצפה שילוב של תהליכים האופייניים לדלקת - שינוי, הפרשה והתפשטות. החשיבות הגדולה ביותר בקליניקה היא אנדוקרדיטיס מסתמים . לעתים קרובות יותר מאחרים, השסתום הדו-צדדי מושפע, מעט פחות - שסתום אבי העורקים, ודלקת במסתמים של החצי הימני של הלב מתרחשת לעתים רחוקות למדי. או שרק השכבות השטחיות של השסתום מושפעות, או שהוא מושפע לחלוטין, לעומקו המלא. לעתים קרובות, שינוי של השסתום מוביל לכיב שלו ואפילו לנקב. בדרך כלל נוצרות מסות טרומבוטיות באזור הרס השסתומים ( טרומבואנדוקרדיטיס) בצורה של יבלות או פוליפים. שינויים אקסודטיביים מורכבים מרוויה של המסתם בפלסמת דם וחדירה של תאי אקסודאט. במקביל, השסתום מתנפח והופך סמיך יותר. השלב היצרני של הדלקת מסתיים בטרשת, עיבוי, דפורמציה ואיחוי של עלי המסתם, מה שמוביל למחלות לב.
אנדוקרדיטיס מסבכת באופן דרמטי את מהלך המחלה שבה התפתחה, שכן תפקוד הלב נפגע באופן חמור. בנוסף, משקעים פקקת על השסתומים יכולים להפוך למקור לתרומבואמבוליזם.
התוצאה אנדוקרדיטיס מסתמיםהם מומי לב ואי ספיקת לב.
דַלֶקֶת שְׁרִיר הַלֵב.
דלקת בשריר הלב מסבכת בדרך כלל מחלות שונות, מבלי להיות מחלה עצמאית. בהתפתחות שריר הלב, יש חשיבות לזיהום של שריר הלב על ידי וירוסים, ריקטזיה וחיידקים המגיעים לשריר הלב דרך זרם הדם, כלומר בהמטוגנית. דלקת שריר הלב מתרחשת בצורה חריפה או כרונית. בהתאם לדומיננטיות של שלב זה או אחר, דלקת שריר הלב יכולה להיות חלופית, מפרקת, פרודוקטיבית (שגשוגית).
במהלך החריף, שריר הלב האקסודטיבי והפרודוקטיבי עלול לגרום לאי ספיקת לב חריפה. כאשר הם כרוניים, הם מובילים לקרדיוסקלרוזיס מפוזר, אשר בתורו יכול להוביל להתפתחות של אי ספיקת לב כרונית.
פריקרדיטיס.
דלקת של הציפוי החיצוני של הלב מתרחשת כסיבוך של מחלות אחרות ומתרחשת בצורה של פריקרדיטיס אקסודטיבית או דביקה כרונית.
Exudative pericarditis בהתאם לאופי האקסודט, הוא יכול להיות סרווי, פיבריני, מוגלתי, מדמם ומעורב.
פריקרדיטיס רציני מאופיין בהצטברות של exudate serous בחלל קרום הלב, אשר לעתים קרובות נפתר ללא כל השלכות מיוחדות במקרה של תוצאה חיובית של המחלה הבסיסית.
פריקרדיטיס פיברינית מתפתח לעתים קרובות יותר עם שיכרון, למשל עם אורמיה, כמו גם עם אוטם שריר הלב, שיגרון, שחפת ומספר מחלות אחרות. אקסודאט פיבריני מצטבר בחלל קרום הלב וצרורות פיברין בצורת שערות ("לב שעיר") מופיעות על פני העלים שלו. כאשר אקסודאט סיבי מאורגן, נוצרות הידבקויות צפופות בין שכבות קרום הלב.
פריקרדיטיס מוגלתי לרוב מתרחשת כסיבוך של תהליכים דלקתיים באיברים סמוכים - ריאות, פלאורה, מדיאסטינום, בלוטות לימפה mediastinum, שממנו מתפשטת הדלקת אל קרום הלב.
פריקרדיטיס דימומי מתפתח כאשר סרטן שולח גרורות ללב.
התוצאה של פריקרדיטיס אקסודיטיבית יכולה להיות דום לב.
פריקרדיטיס דביקה כרונית מאופיינת בדלקת פרודוקטיבית, מתפתחת לעתים קרובות עם שחפת וראומטיזם. עם סוג זה של פריקרדיטיס, האקסודאט לא נפתר, אלא עובר ארגון. כתוצאה מכך נוצרות הידבקויות בין שכבות קרום הלב, ואז חלל קרום הלב גדל לגמרי וטרשתי. לסחוט את הלב. לעתים קרובות מושקעים מלחי סידן ברקמת הצלקת ומתפתח "לב משוריין".
התוצאהפריקרדיטיס כזו היא אי ספיקת לב כרונית.
מומי לב
מומי לב הם פתולוגיה נפוצה, בדרך כלל כפופה רק ל טיפול כירורגי. המהות של מומי לב היא שינוי במבנה של חלקיו הבודדים או כלי הדם הגדולים הנמשכים מהלב. זה מלווה בתפקוד לב לקוי ו הפרעות כלליותמחזור הדם מומי לב יכולים להיות מולדים או נרכשים.
ספי לב מולדים הם תוצאה של הפרעות בהתפתחות העובר הקשורות לשינויים גנטיים בעובר או למחלות מהן סבל העובר בתקופה זו (איור 54). הנפוצים ביותר בקרב קבוצה זו של מומי לב הם פטנט foramen ovale, ductus arteriosus, מחיצה בין חדרית וטטרלוגיה של פאלוט.

אורז. 54. תכנית הצורות העיקריות של מומי לב מולדים (לפי יא. ל. רפופורט). א.קשר תקין בין הלב לכלי הדם הגדולים. Lp - אטריום שמאל; LV - חדר שמאל; Rp - אטריום ימני; RV - חדר ימין; A - אבי העורקים; LA - עורק ריאתי וענפיו; PV - ורידים ריאתיים. ב. פטנט ductus arteriosus בין העורק הריאתי לאבי העורקים (כיוון מעבר הדם מאבי העורקים לעורק הריאתי לאורך ductus arteriosus מסומן בחצים). ב. ליקוי במחיצה חדרית. דם מהחדר השמאלי עובר חלקית לימין (מסומן על ידי החץ). ד טטרלוגיה של פאלוט. פגם של החלק העליון של המחיצה הבין חדרית מיד מתחת למקור אבי העורקים; היצרות של תא המטען הריאתי ביציאתו מהלב; אבי העורקים יוצא משני החדרים באזור הפגם הבין חדרי, מקבל דם עורקי-ורידי מעורב (מסומן על ידי החץ). היפרטרופיה חדה של החדר הימני וציאנוזה כללית (ציאנוזה).
אי סגירה של החלון הסגלגל. דרך החור הזה במחיצה הבין-אטריאלית, הדם זורם מהאטריום השמאלי לימין, ואז לחדר הימני ולתוך מחזור הדם הריאתי. במקרה זה, החלקים הנכונים של הלב מתמלאים בדם, ועל מנת להוציאו מהחדר הימני לתוך תא המטען הריאתי, יש צורך בעלייה מתמדת בעבודת שריר הלב. זה מוביל להיפרטרופיה של החדר הימני, המאפשרת ללב להתמודד עם הפרעות במחזור הדם בו במשך זמן מה. עם זאת, אם החלון הסגלגל לא נסגר בניתוח, אז יתפתח אי פיצוי שריר הלב של הלב הימני. אם הפגם במחיצה הבין-אטריאלית גדול מאוד, אז דם ורידי מהאטריום הימני, עוקף את מחזור הדם הריאתי, יכול להיכנס לפרוזדור השמאלי וכאן להתערבב עם דם עורקי. כתוצאה מכך, דם מעורב, דל בחמצן, מסתובב במחזור הדם המערכתי. החולה מפתח היפוקסיה וציאנוזה.
ductus arteriosus טלאי (איור 54, א, ב). בעובר הריאות אינן מתפקדות, ולכן הדם דרך ductus thalamus מגזע הריאתי נכנס ישירות לאבי העורקים, עוקף את מחזור הדם הריאתי. בדרך כלל, הצינורית העורקית נסגרת 15-20 ימים לאחר לידת הילד. אם זה לא קורה, אז דם מאבי העורקים, שבו יש לחץ דם גבוה, נכנס לגזע הריאתי דרך ductus botalli. כמות הדם ולחץ הדם בו עולים, במחזור הדם הריאתי עולה כמות הדם שנכנסת לצד שמאל של הלב. העומס על שריר הלב גדל ומתפתחת היפרטרופיה של החדר השמאלי והאטריום השמאלי. בהדרגה מתפתחים שינויים טרשתיים בריאות, התורמים לעלייה בלחץ במחזור הדם הריאתי. זה מאלץ את החדר הימני לעבוד בצורה אינטנסיבית יותר, וכתוצאה מכך להיפרטרופיה שלו. עם שינויים מתקדמים במחזור הדם הריאתי בגזע הריאתי, הלחץ עלול להיות גבוה יותר מאשר באבי העורקים, ובמקרה זה דם ורידי מגזע הריאתי עובר חלקית דרך הצינורית העורקית אל אבי העורקים. דם מעורב נכנס למחזור הדם והמטופל מפתח היפוקסיה וציאנוזה.
פגם במחיצה חדרית. עם פגם זה, דם מהחדר השמאלי נכנס לימין, וגורם לעומס יתר ולהיפרטרופיה שלו (איור 54, C, D). לפעמים המחיצה הבין חדרית עשויה להיעדר לחלוטין (לב תלת-חדרי). פגם כזה אינו תואם את החיים, אם כי יילודים עם לב תלת-חדרי יכולים לחיות זמן מה.
הטטרולוגיה של FALLOT - פגם במחיצת החדר, המשולב עם חריגות אחרות של התפתחות הלב: היצרות של תא המטען הריאתי, אבי העורקים שמקורו בחדר השמאלי והימני בו זמנית ועם היפרטרופיה של החדר הימני. פגם זה מופיע ב-40-50% מכלל מומי הלב בילודים. עם פגם כמו טטרלוגיה של פאלוט, הדם זורם מהצד הימני של הלב לשמאל. יחד עם זאת, פחות דם נכנס למחזור הדם הריאתי מהנדרש, ודם מעורב נכנס למחזור הדם המערכתי. החולה מפתח היפוקסיה וציאנוזה.
מומי לב נרכשים ברוב המוחלט של המקרים הם תוצאה מחלות דלקתיותהלב והשסתומים שלו. הסיבה השכיחה ביותר למומי לב נרכשים היא שיגרון, לפעמים הם קשורים לאנדוקרדיטיס של אטיולוגיה שונה.
פתוגנזה.
כתוצאה משינויים דלקתיים וטרשת של המסתמים, המסתמים מתעוותים, הופכים צפופים, מאבדים גמישות ואינם יכולים לסגור לחלוטין את פתחי הפרוזדורים או את הפה של אבי העורקים וגזע הריאתי. במקרה זה, נוצר מום בלב, שיכול להיות בעל גרסאות שונות.
אי ספיקה של שסתוםמתפתח עם סגירה לא מלאה של הפתח האטrioventricular. אם השסתומים הדו-צדדיים או התלת-צדדיים אינם מספיקים, הדם במהלך הסיסטולה זורם לא רק לאבי העורקים או לגזע הריאתי, אלא גם בחזרה לפרוזדורים. אם יש אי ספיקה של מסתמי אבי העורקים או הריאתיים, אז במהלך הדיאסטולה הדם זורם חלקית בחזרה לתוך חדרי הלב.
הִצָרוּת,אוֹ היצרות של חוריםבין הפרוזדור והחדרים מתפתח לא רק עם דלקת וטרשת של מסתמי הלב, אלא גם עם איחוי חלקי של השסתומים שלהם. במקרה זה, הפתח האטrioventricular או הפה של עורק הריאה או הפתח של קונוס אבי העורקים הופך קטן יותר.
סגן מחויבמחלת לב מתרחשת כאשר שילוב של היצרות פתח אטריו-חדרי ואי ספיקת מסתמים. זהו הסוג הנפוץ ביותר של מומי לב נרכשים. עם פגם משולב של המסתם הדו-צדדי או התלת-צדדי, נפח הדם המוגבר במהלך הדיאסטולה אינו יכול להיכנס לחדר ללא מאמץ נוסףשריר הלב של הפרוזדור, ובמהלך הסיסטולה הדם חוזר חלקית מהחדר אל הפרוזדור, שמתמלא בדם. על מנת למנוע מתיחת יתר של חלל הפרוזדור, כמו גם להבטיח את זרימת נפח הדם הנדרש לתוך מיטת כלי הדם, כוח ההתכווצות של הפרוזדור והמחסום שריר הלב גדל, וכתוצאה מכך מתפתחת היפרטרופיה שלו. עם זאת, הצפת דם מתמדת, למשל, באטריום השמאלי עקב היצרות של פתח האטריוventricular ואי ספיקה של מסתם דו-צדדי, מובילה לכך שדם מוורידי הריאה אינו יכול לזרום לחלוטין לאטריום השמאלי. סטגנציה של דם מתרחשת במחזור הדם הריאתי, וזה מקשה על זרימת הדם הוורידי מהחדר הימני לעורק הריאתי. כדי להתגבר על לחץ הדם המוגבר במחזור הדם הריאתי, כוח ההתכווצות של שריר הלב של החדר הימני גובר ושריר הלב גם היפרטרופיה. מתפתח מְפַצֶה(עובד) היפרטרופיה לבבית.
התוצאהמומי לב נרכשים, אם פגם המסתם אינו מסולק בניתוח, הוא אי ספיקת לב כרונית ואי פיצוי לבבי, המתפתחים על פני פרק זמן מסוים, מחושב בדרך כלל בשנים או עשורים.
מחלות כלי דם
מחלות כלי דם יכולות להיות מולדות או נרכשות.
מחלות כלי דם מולדות
מחלות כלי דם מולדות הן בגדר ליקויים התפתחותיים, ביניהם החשובים ביותר הם מפרצת מולדת, קוארקטציה של אבי העורקים, היפופלזיה עורקית ואטרזיה ורידית.
מפרצת מולדת- בליטות מוקד קיר כלי דםנגרם עקב פגם במבנה ובעומס ההמודינמי שלו.
למפרצות יש צורה של תצורות שקיות קטנות, לעתים מרובות, בגודל של עד 1.5 ס"מ. ביניהן, מפרצת של עורקים תוך-מוחיים מסוכנות במיוחד, שכן הקרע שלהם מוביל לדימום תת-עכבישי או תוך-מוחי. הגורמים למפרצת הם היעדר מולד של תאי שריר חלקים בדופן כלי הדם ופגם בקרומים אלסטיים. יתר לחץ דם עורקי מקדם היווצרות מפרצת.
קוארקטציה של אבי העורקים - היצרות מולדת של אבי העורקים, לרוב באזור בו הקשת נכנסת לחלק היורד. הפגם מתבטא בעלייה חדה בלחץ הדם בגפיים העליונות וירידה בו בגפיים התחתונות עם היחלשות הדופק שם. במקרה זה מתפתחות היפרטרופיה של המחצית השמאלית של הלב וזרימת דם צדדית דרך המערכות של העורקים החזה והבין-צלעי הפנימי.
היפופלזיה עורקית מאופיין בחוסר התפתחות של כלי דם אלו, כולל אבי העורקים, בעוד שהיפופלזיה של העורקים הכליליים עלולה לעמוד בבסיס מוות לבבי פתאומי.
אטרזיה ורידית - פגם התפתחותי נדיר המורכב מהיעדר מולד של ורידים מסוימים. החשובה ביותר היא אטרזיה של ורידי הכבד, המתבטאת בהפרעות חמורות במבנה ובתפקוד הכבד (תסמונת Budd-Chiari).
מחלות כלי דם נרכשות שכיח מאוד, במיוחד בטרשת עורקים ויתר לחץ דם. משמעות קליניתיש להם גם אנדרטריטיס מחסלת, מפרצת נרכשת ודלקת כלי דם.
מחיקת אנדרטריטיס - מחלה של העורקים, בעיקר של הגפיים התחתונות, המאופיינת בהתעבות של האינטימה עם היצרות לומן של כלי הדם עד למחיקתו. מצב זה מתבטא בהיפוקסית רקמות חמורה ומתקדמת המובילה לגנגרנה. הגורם למחלה לא הוכח, אך עישון ויתר לחץ דם עורקי הם גורמי הסיכון החשובים ביותר. פעילות מוגברת של המערכת הסימפתטית-אדרנל ותהליכים אוטואימוניים ממלאים תפקיד מסוים בפתוגנזה של סבל.
מפרצת נרכשת
מפרצת נרכשת הן התרחבות מקומית של לומן של כלי הדם עקב שינויים פתולוגיים בדופן כלי הדם. הם יכולים להיות בצורת שקית או גלילית. הסיבות למפרצות אלו עשויות להיות נזק לדופן כלי הדם בעל אופי טרשת עורקים, עגבת או טראומטי. מפרצת מתרחשת לרוב באבי העורקים, בתדירות נמוכה יותר בעורקים אחרים.
מפרצת טרשת עורקים, ככלל, הם מתפתחים באבי העורקים שנפגע מהתהליך הטרשתי עם דומיננטיות של שינויים מסובכים, בדרך כלל לאחר 65-75 שנים, לעתים קרובות יותר אצל גברים. הסיבה היא הרס המסגרת השרירית-אלסטית של רירית הלב של אבי העורקים על ידי פלאקים אטרומטיים. מיקום אופייני- אבי העורקים הבטני. מסות טרומבוטיות נוצרות במפרצת, המשמשות כמקור לתרומבואמבוליזם.
סיבוכים- קרע של מפרצת עם התפתחות של דימום קטלני, כמו גם תרומבואמבוליזם של העורקים של הגפיים התחתונות עם גנגרנה שלאחר מכן.
מפרצת עגבת- תוצאה של mesaortitis עגבת, המאופיינת בהרס של המסגרת השרירית-אלסטית של המעטפת האמצעית של דופן אבי העורקים, ככלל, באזור הקשת העולה וחלקה החזה.
לעתים קרובות יותר, מפרצות אלו נצפות אצל גברים ויכולות להגיע לקוטר של 15-20 ס"מ. אם המפרצת נמשכת זמן רב, היא מפעילה לחץ על גופי החוליות והצלעות הסמוכים, וגורמת להם לניוון. תסמינים קליניים קשורים לדחיסה של איברים סמוכים ומופיעים כשל נשימתי, דיספאגיה עקב דחיסה של הוושט, שיעול מתמשך עקב דחיסה של העצב החוזר, כאב, דקומפנסציה לבבית.
דלקת כלי דם- קבוצה גדולה והטרוגנית של מחלות כלי דם בעלות אופי דלקתי.
דלקת כלי דם מאופיינת ביצירת הסתננות בדופן כלי הדם וברקמות הפריווסקולריות, פגיעה והתפלפות של האנדותל, אובדן טונוס כלי דם והיפרמיה בתקופה החריפה, טרשת דופן ולעיתים מחיקה של לומן ב. הקורס הכרוני.
וסקוליטיס מחולקת ל מערכתית,אוֹ יְסוֹדִי,ו מִשׁנִי.דלקת כלי דם ראשונית מהווה קבוצה גדולה של מחלות, נפוצה ויש לה משמעות עצמאית. דלקת כלי דם משנית מתפתחת במחלות רבות ותתואר בפרקים הרלוונטיים.
מחלות ורידיםמיוצגים בעיקר על ידי פלביטיס - דלקת ורידים, thrombophlebitis - פלביטיס מסובכת על ידי פקקת, phlebothrombosis - פקקת ורידים ללא דלקת קודמת שלהם, ו ורידים בולטיםורידים
פלביטיס, thrombophlebitis ו-phlebothrombosis.
פלביטיס היא בדרך כלל תוצאה של זיהום של דופן הווריד; זה יכול לסבך חריף מחלות מדבקות. לעיתים מתפתחת פלביטיס כתוצאה מפגיעה בווריד או מהנזק הכימי שלו. כאשר הוריד מתדלק, האנדותל ניזוק בדרך כלל, מה שמוביל לאובדן תפקודו הפיברינוליטי ולהיווצרות קריש דם באזור זה. מתעורר טרומבופלביטיס. זה מתבטא בכאב, נפיחות רקמות מרוחק מהסתימה, ציאנוזה ואדמומיות של העור. בתקופה החריפה, thrombophlebitis יכול להיות מסובך על ידי thromboembolism. עם מהלך כרוני ארוך, מסות פקקת עוברות התארגנות, עם זאת, טרומבופלביטיס ותלת טרומבוזיס של הוורידים הראשיים יכולים לגרום להתפתחות כיבים טרופיים, בדרך כלל הגפיים התחתונות.
פלביוריזם- התפשטות חריגה, פיתול והתארכות ורידים המתרחשת בתנאים של לחץ תוך ורידי מוגבר.
הגורם הנטייה הוא נחיתות מולדת או נרכשת של דופן הווריד והתדלדלותו. במקביל, מוקדים מפצים של היפרטרופיה של תאי שריר חלקים וטרשת מופיעים בקרבת מקום. ורידים של הגפיים התחתונות, ורידים טחורים וורידים מושפעים לרוב החלק התחתוןושט עם חסימה בתוכם יציאת ורידים. אזורים של התרחבות ורידים עשויים להיות בעלי צורה נודולרית, דמוית מפרצת, בצורת ציר. דליות משולבות לעתים קרובות עם פקקת ורידים.
ורידים בולטים- הצורה הנפוצה ביותר של פתולוגיה ורידית. זה מופיע בעיקר אצל נשים מעל גיל 50.
לחץ תוך ורידי מוגבר עשוי להיות קשור פעילות מקצועיתואורח חיים (הריון, עבודה בעמידה, נשיאת חפצים כבדים וכו'). הוורידים השטחיים מושפעים בעיקר; מבחינה קלינית, המחלה מתבטאת בנפיחות של הגפיים, הפרעות עור טרופיות עם התפתחות דרמטיטיס וכיבים.
דליות ורידים טחורים- גם צורה נפוצה של פתולוגיה. גורמי נטייה הם עצירות, הריון ולעיתים יתר לחץ דם פורטלי.
דליות מתפתחות במקלעת הטחורים התחתונה עם היווצרות צמתים חיצוניים או במקלעת העליונה עם היווצרות צמתים פנימיים. הצמתים בדרך כלל מתפקעים, בולטים לתוך לומן המעי, נפצעים, עוברים דלקת וכיב עם התפתחות של דימום.
דליות של הוושט מתפתח עם יתר לחץ דם פורטלי, הקשור בדרך כלל עם שחמת הכבד, או עם דחיסה של דרכי הפורטל על ידי גידול. זה קורה בשל העובדה כי הוורידים של הוושט מרחיקים דם ממערכת הפורטל למערכת הפרשים. בדליות מתרחשות הידלדלות הדופן, דלקות והיווצרות שחיקות. קרע בדופן של וריד דליות בוושט מוביל לדימום חמור, לעתים קרובות קטלני.
מחלות לב וכלי דם תופסות את המקום הראשון במונחים של תחלואה ותמותה כמעט בכל מדינות העולם. מנהיגות עצובה זו נובעת מגורמים רבים, כולל תזונה לא איכותית, אקולוגיה לקויה ואורח חיים לקוי. לא בכדי מחלות לב וכלי דם רבות נקראות מחלות של ציוויליזציה.
מערכת הלב וכלי הדם שלנו מיוצגת על ידי הלב וכלי הדם. זה נשמע כמו טאוטולוגיה פרימיטיבית, אבל זה נכון.
הלב האנושי מכיל
- ארבעה חדרים או חללים - פרוזדורים ימין ושמאל, חדרים
- מערכת ההולכה המבטיחה את הקצב התקין ורצף התכווצויות הלב
- הממברנה הפנימית המצפה את פנים חללי הלב - אנדוקרד
- מסתמי לב המפרידים בין חדרי הלב ומונעים מהדם לזרום לאחור
- שכבה אמצעית ושרירית - שריר הלב
- השכבה החיצונית של הלב, קרום הלב
- עורקי לב (כליליים) המספקים את רקמות הלב.

מערכת כלי הדם מיוצגת על ידי שני מעגלים של מחזור הדם - גדול וקטן. המעגל הגדול מספק לאיברים ורקמות דם עורקי עם חמצן, ומוציא פחמן דו חמצני.
מערכת כלי הדם כוללת עורקים וורידים בקליבר גדול או בינוני, עורקים וורידים קטנים (עורקים וורידים), וכן את הכלים הקטנים ביותר - נימים.
בנימים מתרחשים חילופי גזים בין הדם לרקמות, ודם עורקי הופך לדם ורידי.
כל אחד מהחלקים לעיל של מערכת הלב וכלי הדם יכול להיות מושפע. לרוב, המנגנונים הפתולוגיים הבאים עומדים בבסיס מחלות לב וכלי דם:
- מומים מולדים
- תהליכים דלקתיים
- זיהומים - חיידקיים, ויראליים, פטרייתיים
- שינויים בטונוס כלי הדם
- נפוצים הפרעות מטבוליות, המוביל לשינויים באיזון של חומצות, אלקליות, אלקטרוליטים
- שינויים בקרישת הדם
- חסימה של לומן כלי הדם.
ברוב מצבים קלינייםמצוין שילוב של מנגנון פתולוגי אחד או יותר.
מחלות
עדיין לא אומץ סיווג נוח ומקובל מחלות לב וכלי דם. ככל הנראה, זה נובע ממגוון הגורמים והביטויים של מחלות אלו.
ה-ICD (הסיווג הבינלאומי של מחלות) מסורבל ומיועד יותר לסטטיסטיקה מאשר לפתרון בעיות מעשיות.
זה כמעט לא הגיוני לפרט את כל המחלות במלואן - יש יותר מדי מהן, ורובן נדירות. אבל כמה הפרות ראויות להזכיר:

איסכמיה היא הפרה של אספקת הדם לאיבר מסוים, והשינויים הפתולוגיים שהתפתחו בו מסיבה זו. IHD מבוסס על קושי בזרימת הדם דרך העורקים הכליליים עקב חסימתם עם פלאקים טרשתיים וקרישי דם. IHD מתבטא באנגינה פקטוריס. עם איסכמיה ממושכת, שריר הלב מת ומתפתח אוטם שריר הלב.

הסימן המוביל הוא עלייה בלחץ הדם של יותר מ-140/90 מ"מ. rt. אומנות. ערכו של לחץ הדם תלוי במידה רבה במצב טונוס כלי הדם בעורקים, נפח הדם במחזור הדם ועבודת הלב. פונקציות אלה מוסדרות על ידי מבנים מסוימים של המוח והאיברים של המערכת האנדוקרינית. יתר לחץ דם מתפתח כאשר וויסות זה מופרע, ובהמשך, לאורך זמן מוביל לשינויים בלתי הפיכים באיברים שונים.
.

מצב זה ניתן לייחס באופן מלא הן למחלות נוירולוגיות והן למחלות לב וכלי דם. המוח מושפע, אבל הסיבה היא הפרה של זרימת הדם דרך כלי המוח (המוחיים). הפרעה זו יכולה לבוא לידי ביטוי בשני אופנים, ולכן מובחנים שבץ מוחי ואיסכמי.
בשבץ איסכמי, הכלי נחסם על ידי רובד טרשת עורקים, שלאחריו מתפתחת איסכמיה באזור המקביל במוח. באירוע מוחי, דם זורם למוח עקב שבירה בשלמותו של כלי דם.
הפרעות בקצב הלב (הפרעות קצב).

כדי שההמודינמיקה תובטח ברמה הראויה, הלב חייב להתכווץ ברצף ובתדירות מסויימים - ראשית, הפרוזדורים מוציאים דם לחדרים, ומהחדרים הוא נכנס לכלי דם גדולים - אבי העורקים ועורק הריאה. זה מושג על ידי מעבר נורמלי של דחף עצבי דרך מערכת ההולכה של הלב.
מספר גורמים פתולוגיים מובילים לחסימת דחפים או להיווצרות של דחפים חריגים חריגים, הפוגעים בהתכווצות תקינה של שריר הלב. זוהי המהות של הפרעות קצב, וחלקן מסוכנות לא רק לבריאות, אלא גם לחיים.

הם יכולים להיות מולדים ונרכשים. בתנאים אלה, מנגנון השסתום מושפע בעיקר. למרות שחלק מומים מולדיםבנוסף לפגיעה במסתמים, הם מתבטאים באי-סגירה של המחיצות בין הפרוזדורים והחדרים, וכן בתקשורת לא תקינה בין אבי העורקים לעורק הריאתי.
נזק לשסתומים יכול להתבטא בצורה של חוסר ספיקה, כאשר דשי השסתום אינם נסגרים לחלוטין זה עם זה, והיצרות - היצרות של פתח השסתום. בכל המקרים הללו, זרימת הדם בכל מערכות הגוף מופרעת.

מונח זה מתייחס למכלול של שינויים שליליים בלב במהלך שיגרון. מחלה זו מתרחשת עם נזק לרוב האיברים והמבנים האנטומיים. אבל המפרקים והלב סובלים הכי הרבה. עם קרדיטיס ראומטי, יחד עם פגמים במסתמים, מתפתחת דלקת של שריר הלב - שריר הלב.
עם דלקת שריר הלב, שינויים דלקתיים בשריר הלב מובילים לעיכוב התכווצות שלו. הדבר מתבטא בירידה בתפקוד השאיבה של הלב והתפתחות אי ספיקת לב. במקרים מסוימים המצב מחמיר בתוספת של פריקרדיטיס - דלקת בקרום הלב.
קרום הלב מיוצג על ידי שני ממברנות, שביניהם יש חלל דמוי חריץ. עם פריקרדיטיס, נוזל מצטבר בחלל זה, אשר מחמיר עוד יותר הפרעות מחזוריות קיימות.
תסחיף ריאתי (PE).

בוורידים של הגפיים התחתונות, כמה תהליכים דלקתיים וקיפאון דם מובילים לפקקת. עם הזמן, קרישי הדם שנוצרו עלולים להתנתק. במקרה זה, הפקקת פועלת כתסחיף - היווצרות פתולוגית שסותמת את לומן כלי הדם.
דרך הווריד הנבוב התחתון נשלח הפקקת-תסחיף לאטריום הימני, לחדר הימני, ומשם לעורק הריאה, שענפיו מסתעפים לתוך רקמת הריאות.
יש לציין שעורק הריאה הוא כינוי שגוי, מחווה למסורת כאשר כל הכלים היוצאים מהלב נקראו עורקים. למעשה, זה וריד, כי דם ורידי זורם דרכו.
חסימה מלאה של הגזע הראשי של עורק הריאה על ידי תסחיף פירושה 100% מוות מיידי. חסימת ענפיו קשה ביותר, ומלווה גם בבעיות מחזוריות ונשימתיות חמורות.

זוהי פתולוגיה לבבית, אך עם מעורבות של רקמת ריאה. בצקת ריאות מתפתחת עקב אי ספיקת לב, או ליתר דיוק, ירידה בכיווץ החדר השמאלי.
אי ספיקת לב של חדר שמאל מוביל לסטגנציה של דם במחזור הדם הריאתי. במקביל, הלחץ בכלי הריאה גדל עד כדי כך שפלסמת הדם מזיעה לתוך לומן של alveoli הריאתי.
התפלט הנוזלי הזה מקציף כשאתה נושם - לפעמים קצף יוצא מהפה. כמו PE, בצקת ריאות היא מצב מסוכן ביותר הדורש אמצעי חירום כדי לחסל אותו.
.
תוכן מוגברכולסטרול בעל צפיפות נמוכה ונמוכה מאוד, מוביל לשקיעתו על דפנות העורקים בצורה של פלאקים טרשתיים. לוחות אלה סותמים את לומן כלי הדם. במקרה זה, זרימת הדם מופרעת ואיסכמיה מתפתחת באזורים האנטומיים המתאימים.

כמה תהליכים פתולוגיים, כולל איסכמיה ודלקת, מסובכים על ידי מוות של סיבי שריר הלב בודדים. האזורים המתים של שריר הלב מוחלפים ברקמת חיבור - טרשתית. זה מוביל לירידה בהתכווצות שריר הלב.
שני המצבים האחרונים, טרשת עורקים וקרדיוסקלרוזיס, אינם מחלות עצמאיות. אלו תסמונות (תסביכות של שינויים ותסמינים שליליים) הנלוות למחלות אחרות של הלב וכלי הדם. ניתן גם לשלב מחלות אלו ולהחמיר זו את זו.
לדוגמה, טרשת עורקים של העורקים הכליליים היא הגורם העיקרי למחלת עורקים כליליים. איסכמיה בשריר הלב יכולה להוביל להתקף לב. והתקף לב מסובך לעתים קרובות על ידי הפרעות קצב ובצקת ריאות. שילוב של שונים הפרעות קרדיווסקולריותלעתים קרובות יוצר חבר מרושע סגור. שבירת המעגל הזה ויציאה מהמבוי הסתום אפשרית רק בעזרת מקיף טיפול בזמן.
אנו מנסים לספק את המידע הרלוונטי והשימושי ביותר עבורך ועבור בריאותך.
 בחייו של אדם מודרני, ישנם כל הזמן גורמים המשפיעים לרעה על מצב מערכת הלב וכלי הדם.
בחייו של אדם מודרני, ישנם כל הזמן גורמים המשפיעים לרעה על מצב מערכת הלב וכלי הדם.
חוסר תנועה, מתח, הרגלים רעים, אכילת יתר - כל זה מוביל לעלייה בלחץ הדם, ובצורה כרונית - ליתר לחץ דם עורקי (AH). מחלה זו גורמת להידרדרות ניכרת ברווחה ולירידה באיכות החיים, ובעקבות זאת הופכת לעיתים קרובות לגורם להתקף לב או שבץ מוחי.
לכן, חשוב להכיר את המחלה בשלבים המוקדמים ביותר, כאשר התהליך עדיין הפיך. עדיף, נסו להימנע מכך.
 מחלה שבה יש לאדם לחץ דם גבוה
, בחוגים רפואיים נקרא יתר לחץ דם.
מחלה שבה יש לאדם לחץ דם גבוה
, בחוגים רפואיים נקרא יתר לחץ דם.
לחץ הדם יציב, החל מ-160/95.
יש להקליט לפחות שלוש פעמים תוך 15 יום.
המחלה מסוכנת, שכן אם יתר לחץ דם, מחלה זו, הגיעה רחוק, היא עלולה לגרום לסיבוכים בצורה של התקף לב קטלני, אובדן הכרה ושבץ מוחי.

אחת הפתולוגיות השכיחות של הלב היא הפרעה בהולכה של שריר הלב. אתה יכול גם למצוא פתולוגיה זו תחת השם "גוש לב".
זה יחסי התרחשות שכיחה, אשר יכול להיגרם על ידי מגוון שלם של סטיות ומחלות, אז זה צריך להיחשב בפירוט.
מה זה
ליתר דיוק, הפרעה בהולכה בשריר הלב אינה מחלה/פתולוגיה, אלא קבוצה שלמה של מחלות/פתולוגיות.

היפרטרופיה של פרוזדור שמאל היא מחלה שבה החדר השמאלי של הלב מתעבה, מה שגורם למשטח לאבד מגמישותו.
אם הדחיסה של מחיצת הלב מתרחשת בצורה לא אחידה, עלולות להתרחש בנוסף הפרעות בתפקוד של מסתמי אבי העורקים והמיטרלי של הלב.
כיום, הקריטריון להיפרטרופיה הוא עיבוי שריר הלב של 1.5 ס"מ ומעלה. מחלה זו היא כיום הגורם העיקרי מוות מוקדםספורטאים צעירים.

מדוע המחלה מסוכנת?
אדם הסובל מהפרעת קצב נמצא בסיכון לשבץ מוחי ואוטם שריר הלב. זאת בשל העובדה שבמהלך הפרעת קצב הלב מתכווץ בצורה לא נכונה, וכתוצאה מכך נוצרים קרישי דם.
עם זרימת הדם, קרישים אלו נישאים בכל הגוף ובמקום שבו הקריש נתקע, תתרחש חסימה והאדם יחלה.
כיום, מחלות של מערכת הלב וכלי הדם הן בעיה נפוצה מאוד בקרב אנשים מכל קטגוריות הגיל. יש לציין כי התמותה ממחלות אלו עולה מדי שנה. גורמים המשפיעים על תפקוד לקוי של איברים משחקים תפקיד עצום בכך.
באילו קריטריונים משתמשים לסיווג פתולוגיות כאלה, אילו תסמינים מלווים אותן? כיצד מטפלים במחלות אלו?
מה הם?
כל הפתולוגיות של מערכת הלב וכלי הדם מקובצות בהתאם למיקומן ולאופי הקורס שלהן. לכן, מחלות מחולקות לסוגים הבאים:
- מחלות לב (שרירים ושסתומים);
- מחלות כלי דם(עורקים וורידים היקפיים ואחרים);
- פתולוגיות כלליות של המערכת כולה.
יש גם סיווג של מחלות לב וכלי דם על פי אטיולוגיה:
בנוסף, מצבים פתולוגיים אלו יכולים להיות מולדים, או יכולים להיות תורשתיים או נרכשים.
מחלות כלי דם ולב שונות בתסמינים ובחומרה.
רשימה של מחלות של שריר הלב ושסתומי הלב:

בנוסף, מחלות לב כוללות הפרעות בקצב: הפרעת קצב (טכיקרדיה, ברדיקרדיה), חסימת לב.
פתולוגיות כלי דם כוללות:

מחלות נפוצות של מערכת הלב וכלי הדם המשפיעות על פעילותם של איברים אלה בכללותם הן:
- מחלה היפרטונית;
- שבץ;
- טרשת עורקים;
- קרדיווסקלרוזיס.
המחלות הנ"ל הן מאוד מסכנות חיים ולכן דורשות טיפול בזמן.כדי למנוע פתולוגיות כאלה, יש צורך לעקוב אחר הכללים למניעת מחלות לב וכלי דם.
רבים מהקוראים שלנו משתמשים באופן פעיל בשיטה הידועה המבוססת על זרעי ומיץ אמרנט, שהתגלתה על ידי אלנה מלישבע, כדי להפחית את רמת הכולסטרול בגוף. אנו ממליצים להכיר את הטכניקה הזו.
מאפיינים כלליים וטיפול
תסמינים נפוצים של פתולוגיות קרדיווסקולריות הם:

חשוב לציין כי הטיפול במחלות לב וכלי דם מתבצע בגישה משולבת. הוא כולל קבלה תרופות, תרופות עממיות, הליכים פיזיותרפיים, פיזיותרפיה.
נעשה שימוש גם בתרגילי נשימה. מדענים הוכיחו שנשימה מתייפחת מרפאה מחלות לב וכלי דם.
מחלה איסכמית
מחלה זו מתרחשת בדרך כלל אצל אנשים גיל מבוגר. מחלה זו נקראת גם מחלה כרוניתבשל העובדה ששריר הלב נפגע עקב פגיעה בזרימת הדם בעורקים הכליליים. זה קורה לעתים קרובות ללא כל סימפטומים.
 התסמינים במהלך פעילות גופנית זהים לתסמיני אנגינה:
התסמינים במהלך פעילות גופנית זהים לתסמיני אנגינה:
- תחושה של חוסר אוויר;
- כאב באמצע החזה;
- דופק מהיר;
- הזעה מוגברת.
כדי לשפר את המצב ולמנוע סיבוכים שונים, מוקצים:

במקרים חמורים תיתכן התערבות כירורגית - השתלת מעקף של העורק הכלילי, סטנטינג.מומלצת תזונה מיוחדת פִיסִיוֹתֶרָפִּיָה, הליכים פיזיותרפיים.
אנגינה פקטוריס
נקרא בפי העם אנגינה פקטוריס. זה תוצאה של טרשת עורקים של כלי הדם הכליליים. עם אנגינה, יש כאב מאחורי עצם החזה בעל אופי לוחץ, המקרין אל השכמה ו איבר עליוןמהצד השמאלי. כמו כן, במהלך התקפים מתרחשים קוצר נשימה וכבדות באזור החזה.
משוב מהקורא שלנו - ויקטוריה מירנובה
אני לא רגיל לסמוך על מידע כלשהו, אבל החלטתי לבדוק והזמנתי חבילה אחת. הבחנתי בשינויים תוך שבוע: הלב שלי הפסיק להפריע לי, התחלתי להרגיש טוב יותר, היה לי כוח ואנרגיה. בדיקות הראו ירידה בכולסטרול לנורמלי. נסה גם, ואם מישהו מעוניין, להלן הקישור למאמר.
ההתקף מוקל בעזרת ניטרוגליצרין והאנלוגים שלו. לטיפול משתמשים בחוסמי בטא (Prinorm, Aten, Azectol, Hipres, Atenolol), isosorbitol dinitrate (Izolong, Ditrate, Sorbidine, Cardiket, Etidiniz).
למטופל רושמים תרופות החוסמות תעלות סידן, וכן תרופות המשפרות תהליכים מטבוליים בשריר הלב.
דַלֶקֶת שְׁרִיר הַלֵב
עם דלקת שריר הלב, שריר הלב הופך מודלק. זה מקל זיהומים חיידקיים, אלרגיות, חסינות מוחלשת. מחלה זו מאופיינת ב כאב חד V אזור החזה, חולשה, קוצר נשימה, קצב לב לא תקין, היפרתרמיה. המחקרים שנערכו מצביעים על גודל מוגבר של האיבר.
אם דלקת שריר הלב היא זיהומית, אז נעשה שימוש בטיפול אנטיביוטי.תרופות אחרות נקבעות על ידי מומחה בהתאם לחומרת המחלה.
אוטם שריר הלב
המחלה מאופיינת במוות של רקמת שריר שריר הלב. מצב זה מסוכן במיוחד לחיי אדם.
 התסמינים העיקריים הם כאבים בחזה, עור חיוור, איבוד הכרה, כהות עיניים.אבל אם, לאחר נטילת ניטרוגליצרין, הכאב במהלך אנגינה פקטוריס חולף, אז במהלך התקף לב זה יכול להטריד אותך אפילו למספר שעות.
התסמינים העיקריים הם כאבים בחזה, עור חיוור, איבוד הכרה, כהות עיניים.אבל אם, לאחר נטילת ניטרוגליצרין, הכאב במהלך אנגינה פקטוריס חולף, אז במהלך התקף לב זה יכול להטריד אותך אפילו למספר שעות.
אם יש סימנים לפתולוגיה, מומלץ להבטיח את מנוחתו של המטופל; לשם כך הוא מונח על משטח שטוח. אשפוז החולה נדרש בדחיפות. לכן, ללא דיחוי, אתה צריך להזעיק אמבולנס. מומלץ ליטול קורוואלול (שלושים טיפות).
לְהִסְתָכֵּן תוצאה קטלניתמסוכן בשעות הראשונות של המצב הפתולוגי, ולכן החולה מושם בטיפול נמרץ. הטיפול כולל שימוש בתרופות להורדת לחץ ורידי, נרמול פעילות הלב והקלה על כאבים.
פעילות השיקום נמשכת עד שישה חודשים.
מחלת לב
מחלת לב - עיוותים של שריר הלב והמסתמים. ישנם סוגים כאלה של פתולוגיה זו:
- מִלֵדָה;
- נרכש.

מום לב טטרלוגיה של פאלוט
מולדים מופיעים בשל העובדה שלב העובר אינו נוצר בצורה נכונה ברחם. נגעים נרכשים הם סיבוך של טרשת עורקים, שיגרון, עגבת. תסמיני המחלה מגוונים ותלויים במיקום הליקויים:

מומי לב כוללים גם את סוגי הפתולוגיות הבאים: היצרות מיטרלי, מחלת אבי העורקים, אי ספיקה של מסתם מיטרלי, אי ספיקה תלת-קודקודית, היצרות אבי העורקים.
עבור מחלות כאלה, טיפול תחזוקה נקבע. אחת משיטות הטיפול היעילות היא שיטה כירורגית– במקרה של היצרות מבוצעת קומיסורוטומיה, במקרה של אי ספיקת מסתמים מבוצעת תותבות. במקרה של פגמים משולבים, השסתום מוחלף לחלוטין באחד מלאכותי.
מפרצת
מפרצת היא מחלה של דפנות כלי הדם כאשר אזור מסוים מהם מתרחב באופן משמעותי. לרוב זה מתרחש בכלי המוח, אבי העורקים וכלי הלב. אם מפרצת של הוורידים והעורקים של הלב נקרעת, המוות מתרחש באופן מיידי.

התסמינים תלויים במיקום ההתרחבות של הכלי - השכיח ביותר הוא מפרצת מוחית.המחלה היא לרוב אסימפטומטית. אבל כאשר האזור הפגוע מגיע לגודל גדול או על סף קרע, אז פתולוגיה כזו מסומנת על ידי כאב ראש חמור שאינו חולף תוך מספר ימים. לכן, חשוב להתייעץ עם רופא בזמן כדי למנוע השלכות הרות אסון.
הדרך היחידה להיפטר לחלוטין ממפרצת היא באמצעות ניתוח.
טרשת עורקים
מצב זה משפיע על העורקים שנמצאים באיברים. המאפיין של המחלה הוא שקיעת כולסטרול על דפנות כלי הדם, מה שמוביל להצרת הלומן שלהם, ולכן אספקת הדם מופרעת. פלאקים טרשת עורקיםעלול להתנתק מהכלים. תופעה זו עלולה להיות קטלנית.
סטטינים משמשים לטיפול, המורידים כולסטרול, כמו גם תרופות המשפרות את זרימת הדם.
מחלה היפרטונית
מאפיין כללי של יתר לחץ דם הוא עלייה בלחץ הדם הסיסטולי והדיאסטולי. תסמינים עיקריים:

הטיפול נועד להפחית את לחץ הדם ולחסל את הגורמים לתהליך זה. לכן, תרופות להורדת לחץ דם נקבעות, למשל, חוסמי בטא (אטנולול, סוטלול, ביספרולולול).
בנוסף, משתמשים בתרופות משתנות להסרת כלור ונתרן (Chlorthalidone, Indapamide, Furosemide), ואנטגוניסטים לאשלגן למניעת הפרעות בכלי הדם של המוח (Amplodipine, Nimodipine, Verapamil).
כמו כן, עבור יתר לחץ דם, דיאטה מיוחדת נקבעת.
שבץ מוחי הוא מצב חמור הנובע מפגיעה בזרימת הדם במוח. עקב תזונה לא מספקת, רקמת המוח מתחילה להינזק, וכלי דם נסתמים או נקרעים. ברפואה מבחינים בין הסוגים הבאים של שבץ מוחי:
- מדמם(קרע בכלי);
- איסכמי (חסימה).

תסמינים של שבץ מוחי:
- כאב ראש חריף;
- עוויתות;
- תַרְדֵמָה;
- נוּמָה;
- אובדן ההכרה;
- בחילה והקאה.
 אם נצפים סימנים כאלה, המטופל צריך אשפוז דחוף. כדי להגיש עזרה ראשונה, יש לספק לו תנוחת שכיבה, זרימת אוויר והסרת בגדים.
אם נצפים סימנים כאלה, המטופל צריך אשפוז דחוף. כדי להגיש עזרה ראשונה, יש לספק לו תנוחת שכיבה, זרימת אוויר והסרת בגדים.
הטיפול תלוי בסוג הפתולוגיה.לטיפול בשבץ דימומי, משתמשים בשיטות להורדת לחץ הדם ולעצירת דימום במוח או בגולגולת. במצבים איסכמיים יש צורך בשיקום זרימת הדם במוח.
בנוסף, תרופות נקבעות כדי לעורר תהליכים מטבוליים. טיפול בחמצן ממלא תפקיד חשוב. חשוב לציין ששיקום לאחר אירוע מוחי הוא תהליך ארוך.
ורידים בולטים
דליות הן מחלה המלווה בתפקוד לקוי של זרימת הדם הוורידית ושסתומי כלי הדם. לרוב, הפתולוגיה מתפשטת לוורידים של הגפיים התחתונות.
 התסמינים המתרחשים עם דליות הם כדלקמן:
התסמינים המתרחשים עם דליות הם כדלקמן:
- נְפִיחוּת;
- שינוי גוון עורליד אתר הנגע;
- התכווצויות שרירים (במיוחד בלילה);
- תסמונת כאב;
- תחושת כובד בגפיים.
מומלץ ללבוש גרבי דחיסה ולהתאמן כדי להקל על המצב. הטיפול התרופתי כולל שימוש בוורוטוניקה, תרופות המשפרות את זרימת הדם הוורידית ונוגדי קרישה. במקרים חמורים משתמשים בניתוח.
מחלות הלב וכלי הדם דורשות טיפול בזמן. כדי למנוע סיבוכים, הטיפול חייב להיות מקיף ושיטתי.
כדי למנוע תהליכים פתולוגיים, יש צורך בתזונה נכונה ובפיזיותרפיה. תרגילי נשימה יעילים בהקשר זה, כי הוכח שנשימה מתייפחת מרפאת מחלות לב וכלי דם.
מחלות לב וכלי דם ונטייה תורשתית
בין הגורמים העיקריים לפתולוגיות של מחלות לב וכלי דם הוא גורם תורשתי. מחלות כאלה כוללות:

פתולוגיות תורשתיות מהוות אחוז גדול מרשימת המחלות של מערכת הלב וכלי הדם.
האם אתה עדיין חושב שאי אפשר להתאושש לגמרי?
האם אתה סובל מזה זמן רב מכאבי ראש מתמשכים, מיגרנות, קוצר נשימה חמור במאמץ הקל ביותר ובנוסף לכל זה, HYPERTENSION בולט? עכשיו תענה על השאלה: האם אתה מרוצה מזה? האם ניתן לסבול את כל הסימפטומים הללו? כמה זמן כבר בזבזת על טיפול לא יעיל?
האם ידעת שכל התסמינים הללו מצביעים על עלייה ברמות הכולסטרול בגופך? אבל כל מה שצריך זה להחזיר את הכולסטרול לקדמותו. הרי נכון יותר לטפל לא בסימפטומים של המחלה, אלא במחלה עצמה! אתה מסכים?














