A krónikus glomerulonephritis jelei és leküzdésének módszerei. Krónikus glomerulonephritis: patogenezis, kialakulásának okai, tünetei, kezelése és megelőzése
Coxsackie vírusok által okozott fertőzések stb.)
A glomerulonephritis 1-4 héten belül megjelenik. provokáló tényezőnek való kitettség után.
A glomerulonephritis megnyilvánulásai
- Vér a vizeletben – a vizelet „húsmaradék” színű
- Az arc (különösen a szemhéjak), valamint a lábak és a lábak duzzanata
- Fokozott vérnyomás
- Csökkent vizeletkibocsátás, szomjúság
- Emelkedett testhőmérséklet (ritka)
- Étvágytalanság, hányinger, hányás, fejfájás, gyengeség
- Hízás
- Légszomj
A glomeruláris károsodás különböző formáitól függően a glomerulonephritis egyik vagy másik megnyilvánulása dominálhat.
Az akut glomerulonephritis 6-12 nappal a fertőzés után alakul ki, általában streptococcus (mandulagyulladás, mandulagyulladás, skarlát), beleértve a bőrfertőzést (pyoderma, impetigo).
A klasszikus ciklikus lefolyásban az akut glomerulonephritist a vizelet változása (vér miatt vörös vizelet), ödéma és a kiürült vizelet mennyiségének csökkenése jellemzi.
Diagnosztika
- Általános elemzés vizelet. A vizeletben - vörösvérsejtek, leukociták, gipsz, fehérje
- A vizelet fajsúlya normális vagy megnövekedett
- Megnövekedett streptococcus elleni antitestek titere a vérben (antistreptolizin-O, antisztreptokináz, antihialuronidáz)
- A C3, C4 komplement komponensek tartalmának csökkenése a vérszérumban, a kezdeti szintre való visszatéréssel 6-8 hét után streptococcus akut glomerulonephritisben; membranoproliferatív glomerulonephritis esetén ezek a változások egy életen át fennmaradnak
- A vérszérum összfehérje-tartalma csökken, a proteinogramon az a1- és a2-globulinok növekedése figyelhető meg.
- Radioizotópos angiorenográfia
- Szemfenék
- A vesebiopszia lehetővé teszi a krónikus glomerulonephritis morfológiai formájának, aktivitásának tisztázását és a hasonló tünetekkel járó vesebetegségek kizárását.
A glomerulonephritis kezelése
- Kórházi ellátás a nefrológiai osztályon
- Ágynyugalom
- 7a számú diéta: fehérje korlátozás, a só korlátozott ödéma, artériás magas vérnyomás esetén
Antibiotikumok (akut poszt-streptococcus glomerulonephritis vagy fertőzési gócok jelenlétében)
Az immunszuppresszánsok és a glükokortikoidok hatástalanok posztinfekciós, poszt-streptococcus okozta akut glomerulonephritis esetén.
Immunszuppresszív terápia - glükokortikoidok és citosztatikumok - a krónikus glomerulonephritis súlyosbodására.
Glükokortikoidok
javallott mesangioproliferatív krónikus glomerulonephritis és krónikus glomerulonephritis esetén, a glomerulusokban minimális változásokkal. Membrános krónikus glomeronephritis esetén a hatás nem egyértelmű.
Membránproliferatív krónikus glomerulonephritisben és fokális szegmentális glomerulosclerosisban a glükokortikoidok hatástalanok.
Prednizolon
1 mg/ttkg/nap orálisan előírt 6-8 hétig, majd ezt követően gyors hanyatlás 30 mg/napig (5 mg/hét), majd lassan (2,5-1,25 mg/hét) a teljes megvonásig.
A prednizolonnal végzett impulzusterápiát magas CGN-aktivitással végezzük a kezelés első napjaiban - 1000 mg IV csepegtetés naponta egyszer, 3 egymást követő napon. A krónikus glomerulonephritis aktivitásának csökkenése után havi pulzusterápia lehetséges a remisszió eléréséig.
Citosztatikumok
- ciklofoszfamid 2-3 mg/ttkg/nap orálisan vagy intramuszkulárisan vagy intravénásan,
- klórambucil 0,1-0,2 mg/ttkg/nap orálisan,
alternatív gyógyszerként:
- ciklosporin - 2,5-3,5 mg/kg/nap orálisan,
- azatioprin 1,5-3 mg/ttkg/nap szájon át)
mikor mutatják meg aktív formák krónikus glomerulonephritis a progresszió magas kockázatával veseelégtelenség, valamint ha a glükokortikoidok felírására ellenjavallatok, hatástalanság vagy szövődmények állnak fenn az utóbbiak alkalmazásakor (in az utóbbi eset előnyben részesítik a kombinált alkalmazást, amely lehetővé teszi a glükokortikoidok adagjának csökkentését).
A ciklofoszfamiddal végzett pulzusterápia a krónikus glomerulonephritis magas aktivitása esetén javallt, akár prednizolonnal végzett pulzusterápiával kombinálva (vagy a napi prednizolon hátterében), akár önmagában, további prednizolon felírása nélkül; az utóbbi esetben a ciklofoszfamid adagja 15 mg/kg (vagy 0,6-0,75 g/testfelület m2) IV havonta:
Többkomponensű kezelési rendek
A glükokortikoidok és a citosztatikumok egyidejű alkalmazása hatékonyabbnak tekinthető, mint a glükokortikoid monoterápia. Általánosan elfogadott, hogy felírják immunszuppresszív szerek thrombocyta-aggregációt gátló szerekkel, antikoagulánsokkal kombinálva - úgynevezett többkomponensű kezelések:
- 3 komponensű adagolás (citosztatikumok nélkül): prednizolon 1-1,5 mg/ttkg/nap orálisan 4-6 hétig, majd 1 mg/ttkg/nap minden második napon, majd 1,25-2,5 mg/hét csökkentve a lemondásig + heparin 5000 egységek napi 4 alkalommal 1-2 hónapon keresztül fenindionra való átállással ill acetilszalicilsav 0,25-0,125 g/nap dózisban, vagy szulodexid 250 NE/nap adagban 2x/nap szájon át + 400 mg/nap dipiridamol orálisan vagy intravénásan.
- Kinkaid-Smith 4 komponensű adagolási rend: prednizolon 25-30 mg/nap szájon át 1-2 hónapig, majd dóziscsökkentés 1,25-2,5 mg/hét a leállításig + Cyclophosphamid 100-200 mg 1-2 hónapig, majd a dózis fele a remisszió eléréséig (a ciklofoszfamid helyettesíthető klórambucillal vagy azatioprinnal) + Heparin 5000 egység naponta 4 alkalommal 1-2 hónapig, áttérve fenindionra vagy acetilszalicilsavra, vagy szulodexid + dipiridamol 400 mg/nap orálisan vagy intravénásan.
- Ponticelli-kezelés: a terápia kezdete prednizolonnal - 3 egymást követő napon 1000 mg/nap adaggal, a következő 27 napon prednizolon 30 mg/nap orálisan, 2. hónapban - 0,2 mg/kg klorambucil (prednizolon és klórbutin váltakozva).
- Steinberg-féle kezelés - pulzusterápia ciklofoszfamiddal: 1000 mg IV havonta egy évig. A következő 2 évben - 1 alkalommal 3 havonta. A következő 2 évben - 6 havonta egyszer.
Vérnyomáscsökkentő terápia: kaptopril 50-100 mg/nap, enalapril 10-20 mg/nap, ramipril 2,5-10 mg/nap
Diuretikumok - hidroklorotiazid, furoszemid, spironolakton
Antioxidáns terápia (E-vitamin), de nincs meggyőző bizonyíték a hatékonyságára.
Lipidcsökkentő szerek (nephrosis szindróma): szimvasztatin, lovasztatin, fluvasztatin, atorvasztatin 10-60 mg/nap dózisban 4-6 héten keresztül, majd dóziscsökkentéssel.
Thrombocyta-aggregáció gátló szerek (glukokortikoidokkal, citosztatikumokkal, véralvadásgátlókkal kombinálva; lásd fent). Dipiridamol 400-600 mg/nap. Pentoxifillin 0,2-0,3 g/nap. Tiklopidin 0,25 g naponta kétszer
A plazmaferézis prednizonnal és/vagy ciklofoszfamiddal végzett pulzusterápiával kombinálva erősen aktív krónikus glomerulonephritis esetén javallott, és ezekkel a gyógyszerekkel történő kezelésnek nincs hatása.
Sebészet. A veseátültetést 50%-ban bonyolítja a graft relapszusa, 10%-ban pedig a graft kilökődése.
Az egyes morfológiai formák kezelése
Mesangioproliferatív krónikus glomerulonephritis
Lassan fejlődő formákkal, pl. IgA nephritis esetén nincs szükség immunszuppresszív kezelésre. A progresszió magas kockázatával - glükokortikoidok és/vagy citosztatikumok - 3 és 4 komponensű kezelési rendek. Az immunszuppresszív terápia hatása a hosszú távú prognózisra továbbra is tisztázatlan.
Membrános krónikus glomerulonephritis
Glükokortikoidok és citosztatikumok kombinált alkalmazása. Impulzusterápia ciklofoszfamiddal 1000 mg IV havonta. Nephrosis szindrómával és normális vesefunkcióval nem rendelkező betegeknél - ACE-gátlók.
Membranoproliferatív (mesangiocapilláris) krónikus glomerulonephritis
Az alapbetegség kezelése. ACE-gátlók. Nefrotikus szindróma és csökkent vesefunkció esetén indokolt a glükokortikoidok és a ciklofoszfamid terápia thrombocyta-aggregáció gátló szerek és antikoagulánsok hozzáadásával.
Krónikus glomerulonephritis minimális változásokkal
Prednizolon 1-1,5 mg/kg 4 hétig, majd 1 mg/ttkg minden második napon további 4 hétig. Ciklofoszfamid vagy klorambucil, ha a prednizolon hatástalan, vagy a visszaesések miatt nem lehet abbahagyni. A nefrotikus szindróma folyamatos relapszusai esetén - ciklosporin 3-5 mg/ttkg/nap (gyermekeknek 6 mg/m2) a remisszió elérése után 6-12 hónapig.
Fokális szegmentális glomerulosclerosis
Az immunszuppresszív terápia nem elég hatékony. A glükokortikoidokat hosszú ideig - 16-24 hétig - írják fel. A nefrotikus szindrómában szenvedő betegeknek napi 1-1,2 mg/ttkg prednizolont írnak fel 3-4 hónapig, majd további 2 hónapig minden második napon, majd az adagot a leállításig csökkentik. Citosztatikumok (ciklofoszfamid, ciklosporin) glükokortikoidokkal kombinálva.
Fibroplasztikus krónikus glomerulonephritis
Fokális folyamat esetén a kezelést a kialakulásához vezető morfológiai forma szerint végezzük. A diffúz forma az aktív immunszuppresszív terápia ellenjavallata.
A klinikai formák szerinti kezelést akkor végezzük, ha lehetetlen vesebiopsziát végezni.
- A glomerulonephritis látens formája. Az aktív immunszuppresszív terápia nem javallt. 1,5 g/nap feletti proteinuria esetén ACE-gátlókat írnak fel.
- A glomerulonephritis hematurikus formája. A prednizolon és a citosztatikumok következetlen hatása. Izolált hematuria és/vagy enyhe proteinuria esetén ACE-gátlók és dipiridamol.
- A glomerulonephritis hipertóniás formája. ACE-gátlók; a cél vérnyomásszint 120-125/80 Hgmm. Az exacerbációk során a citosztatikumokat 3 komponensű kezelési rend részeként alkalmazzák. A glükokortikoidok (prednizolon 0,5 mg/ttkg/nap) monoterápiaként vagy kombinált kezelések részeként is felírhatók.
- A glomerulonephritis nefrotikus formája - 3 vagy 4 komponensű kezelés indikációja
- Vegyes forma - 3 vagy 4 komponensű kezelési rend.
vesék - legfontosabb szerve felelős a felesleges és káros anyagok a testtől. Az emberi egészség a stabil veseműködéstől függ. A krónikus glomerulonephritis olyan patológia, amely veseelégtelenséghez vezet, és súlyos következményekkel jár az egész szervezetre nézve. Ezt a betegséget nem lehet félvállról venni, hosszú távú és komoly kezelést igényel.
Mi a krónikus glomerulonephritis
A glomerulonephritis krónikus formája a vese glomerulusainak progresszív gyulladásos elváltozása, amely szklerózisukhoz (hegesedéshez) és funkcióvesztéshez vezet. Idővel krónikus veseelégtelenség alakul ki.
A betegség viszonylag magas elterjedtséggel és bármely életkorban előfordulhat, de leggyakrabban a glomerulusok (glomerulusok) károsodásának első jelei 25-40 éves korban jelentkeznek. A férfiak gyakrabban betegek. A krónikus és az akut folyamat közötti különbség a gyulladásos-destruktív elváltozások hosszú távú (több mint egy éves) lefolyása és kiterjedt (diffúz) kétoldali vesekárosodás.
Az egyes vesék felépítése összetett szerkezeti rendszerrel rendelkezik, beleértve a nefronokat is, amelyek kapszulákban és apró tubulusokban található glomerulusokból (kapillárisszövetekből) állnak, amelyekben a vér folyamatos szűrési folyamata megy végbe, és a szervezet számára szükségtelen anyagokat tartalmazó vizelet képződik. Kötelező elemek a véráramban maradnak.
A vese glomerulusaiban (glomerulusokban) folyamatos vérszűrési folyamat megy végbe.
Glomerulonephritis esetén a következő változások fordulnak elő a vesékben:
- a gyulladásos folyamat miatt a glomeruláris erek fala átjárhatóvá válik a vérsejtek számára;
- kis vérrögök képződnek a glomeruláris kapillárisok lumenében, eltömítve a lumenüket;
- az érintett glomerulusokban a véráramlás lelassul vagy teljesen leáll;
- a vérsejtek eltömítik a Bowman-kapszula lumenét (a glomerulust borító membránt) és a vesetubulusokat;
- az érintett nefronban a teljes szekvenciális szűrési folyamat megszakad;
- a glomeruláris kapillárisok, vesetubulusok szövetét, majd az egész nefront hegszövet váltja fel - nephrosclerosis alakul ki;
- a nefronok halála a szűrt vér térfogatának jelentős csökkenéséhez vezet, aminek következtében veseelégtelenség szindróma alakul ki;
- a funkcionális veseelégtelenség káros anyagok felhalmozódásához vezet a vérben és a vizelettel való kiválasztódásához szüksége van a szervezetnek elemeket.
A vese glomerulusainak krónikus gyulladása gyakran a vese akut immungyulladásos folyamatának következménye, de lehet elsődleges krónikus is.

Glomerulonephritis esetén a vese glomerulusainak gyulladása és elpusztulása következik be
A patológia osztályozása: típusai és formái
A krónikus glomerulonephritis lehet fertőző-immun vagy nem fertőző-immun jellegű. A betegség lefolyása során az exacerbáció és a remisszió szakaszai vannak. A fejlődés sebességétől függően a patológia gyorsan (2-5 év) vagy lassan (10 évnél tovább) fejlődhet.
A krónikus gyulladás különböző formákban fordulhat elő. A fő szindrómának megfelelően a klinikai lefolyás következő típusait különböztetjük meg:
- látens - a húgyúti szindróma túlsúlyával. Mérsékelt duzzanat és enyhe magas vérnyomás kíséretében fehérjét, vörösvértesteket és fehérvérsejteket mutatnak ki a vizeletben. Leggyakrabban fordul elő - a betegek csaknem felében;
- hipertóniás, vagy hipertóniás. A krónikus glomerulonephritis eseteinek 20%-ában diagnosztizálták. Tartósan magas vérnyomásban, polyuriában (a nappal kiürült vizelet mennyiségének növekedésében), nocturiában (éjszakai vizelési inger) nyilvánul meg. A vizelet elemzése magas fehérjeszintet és megváltozott vörösvértesteket mutat, sűrűsége valamivel a normál alatt van;
- hematurikus - makrohematuria túlsúlyával, azaz vérrel a vizeletben. Ritkán fordul elő (a betegek teljes számának 5%-a), amely a vizelet megváltozott vörösvérsejt-tartalmának magas szintjében nyilvánul meg;
- nefrotikus - súlyos nefrotikus szindrómával. Az összes beteg egynegyedénél diagnosztizálták. Erős duzzanatban, magas vérnyomásban és a napi vizelet mennyiségének csökkenésében nyilvánul meg. Vizelet indikátorok: nagy sűrűség, proteinuria (magas fehérje), a vérben - csökkent fehérje, magas tartalom koleszterin;
- vegyes - nefrotikus és hipertóniás szindrómák megnyilvánulásaival.
A glomerulonephritis különböző formáiban a kóros elváltozások egyetlen mechanizmuson alapulnak
Mindegyik típus krónikus gyulladás A glomerulusok a vese szűrési funkciójának egymást követő kompenzációs és dekompenzációs periódusaival jelentkeznek.
Az érintett vesék morfológiai változásai alapján a betegség több fő típusát is megkülönböztetik:
- glomerulonephritis minimális változásokkal;
- membrános - a glomeruláris kapillárisok membránjainak súlyos duzzadásával és felhasadásával; különálló fokális és diffúz membránkárosodás;
- proliferatív intrakapilláris - a glomeruláris kapillárisok belső rétegében és az edények között elhelyezkedő szövetben lévő sejtek proliferációjában nyilvánul meg (mezangium);
- proliferatív extrakapilláris - a proliferáció következtében specifikus félholdak kialakulása jellemzi hámsejtek glomeruláris kapszulák. A formációk kitöltik a kapszulák lumenét, és összenyomják a kapillárisokat, megzavarva a vérkeringést bennük. Ezt követően a félholdakat kötőszövet váltja fel, ami a glomerulusok halálához vezet. Az ilyen típusú glomerulonephritis rosszindulatú lefolyású;
- a hártyás-proliferatív típus a glomerulusok proliferatív és membrános elváltozásainak jeleit egyesíti, míg a kóros elváltozások diffúz jellegűek;
- szklerotizáló, vagy fibroplasztikus típusú. Az ilyen krónikus glomerulonephritis a betegség bármely más formájának következménye lehet, és különbséget kell tenni fokális és diffúz változatok között.

Krónikus glomerulonephritisben a glomerulusokat, majd magukat a nefronokat rostos szövet váltja fel.
A betegség kialakulásának okai
Nem mindig világos, hogy miért fordul elő a glomerulusok krónikus gyulladása. A patológia lehet kezeletlen akut gyulladás következménye, vagy elsősorban előfordulhat.
A gyulladásos folyamat kialakulásában a vezető szerepet a streptococcusok nefrogén törzsei játsszák, valamint a különböző szervekben lévő krónikus fertőző gócok jelenléte a szervezetben. A külső és belső tényezők specifikus immunkomplexek képződését váltják ki, amelyek a véráramban keringenek és lerakódnak a glomerulusok membránjain, ami az utóbbi károsodásához vezet. Az ebből eredő reaktív gyulladás és keringési zavarok a glomeruláris apparátusban végül ahhoz vezetnek disztrófiás változások vese

A krónikus glomerulonephritis lehet fertőző vagy nem fertőző jellegű
A patológia kialakulását provokáló tényezők lehetnek:
- bakteriális flóra által okozott betegségek:
- mandulagyulladás;
- torokgyulladás;
- arcüreggyulladás;
- adnexitis;
- fogszuvasodás;
- skarlát;
- parodontitis;
- fertőző endocarditis;
- kolecisztitisz;
- pneumococcus tüdőgyulladás;
- vírusos etiológiájú betegségek:
- herpesz;
- influenza;
- Hepatitisz B;
- rubeola;
- mononukleózis;
- bárányhimlő;
- parotitis;
- citomegalovírus fertőzés;
- autoimmun betegség:
- szisztémás vasculitis;
- reuma;
- lupus erythematosus;
- örökletes hajlam: az immunrendszer veleszületett rendellenességei;
- fejlődési hibák - vese diszplázia;
- veleszületett szindrómák:
- tüdő-vese;
- Sheinlein-Henoch betegség.

A Streptococcus a fertőző glomerulonephritis fő oka
A nem fertőző tényezők közé tartoznak:
- allergiás reakciók vérkomponensek transzfúziójára vagy szérumok és vakcinák beadására;
- mérgezés higannyal, ólommal, szerves oldószerekkel;
- kábítószer-mérgezés;
- alkoholmérgezés.
A vese glomerulusainak krónikus gyulladása előfordulhat a folyamatban lévő háttérben sugárkezelés. Provokáló tényező még az alacsony hőmérsékletnek való állandó kitettség és a szervezet általános ellenálló képességének csökkenése a káros hatásokkal szemben.
A patológia megnyilvánulásai
A krónikus glomerulonephritis tünetei attól függenek, hogy a patológia milyen formában fordul elő. A betegségnek két fő szakasza van: kompenzáció és dekompenzáció. Az első szakaszban gyakorlatilag nincsenek külső jelek. Kisebb, időszakos duzzanat és enyhe vérnyomás-emelkedés fordulhat elő.

Krónikus glomerulonephritisben a vesékben lassan gyulladásos és destruktív elváltozások lépnek fel, ami a tünetek előrehaladását okozza.
A dekompenzáció szakaszában a vesefunkciók progresszív károsodása következik be - kudarcuk alakul ki. A nitrogéntartalmú hulladékok vérben való felhalmozódása miatt a beteg a következőket tapasztalja:
- állandó hányinger;
- fejfájás;
- gyengeség;
- hányásos rohamok.
Az elektrolit- és hormonális egyensúlyhiány krónikus ödémához és tartós vérnyomás-emelkedéshez (BP) vezet. A vesék képtelensége a vizelet koncentrálására a poliuriában - a kiürült vizelet napi mennyiségének növekedésében - nyilvánul meg.
Ezt a tünetet a következők kísérik:
- állandó szomjúság;
- általános gyengeség érzése;
- fejfájás;
- száraz bőr, haj és köröm.
A dekompenzációs fázis eredménye a vese másodlagos zsugorodása. Azotémiás urémia akkor alakul ki, amikor a vesék teljesen elveszítik a normális vérösszetétel fenntartásának képességét. Súlyos mérgezés urémiás kómához vezethet.

Krónikus glomerulonephritisben a duzzanat jellegzetes tünet
táblázat: a krónikus glomerulonephritis tünetei a klinikai formától függően
| Forma | Megnyilvánulások |
| Rejtett | Húgyúti szindróma jellemzi: vizeletürítési zavarok és vizeletváltozások, amelyeket laboratóriumban észlelnek. Ez a forma gyakran duzzanat vagy fokozott nyomás nélkül jelentkezik. Lassan halad, a dekompenzáció szakasza későn következik be. |
| Hematurikus | A vezető tünet a hematuria (vér a vizeletben), míg a mikrohematuria folyamatosan megfigyelhető, és a makrohematuria (vérrögök a vizeletben, szabad szemmel látható) időszakosan. Jellemző a vérszegénység. Klinikai tanfolyam Ez a forma viszonylag kedvező, ritka esetekben urémia alakul ki. |
| Hipertóniás | A fő megnyilvánulása a tartós súlyos magas vérnyomás (180/100-200/120 Hgmm-ig). A betegek bal kamrai hipertrófiát, bal kamrai elégtelenséget és neuroretinitist (a szemfenék és a retina változásai) tapasztalnak. A formát a veseelégtelenség folyamatos progressziója és kialakulása jellemzi. |
| Nefrotikus | Súlyos proteinuria (a vizelettel történő fehérjekiválasztás), tartós kiterjedt ödéma, testüregek vízkór (hydropericarditis, ascites, mellhártyagyulladás) formájában nyilvánul meg. A beteg szomjúságtól, légszomjtól és tachycardiától szenved. Hiperlidémia (emelkedett koleszterinszint a vérben), hipoproteinémia (a vér fehérjefrakcióinak csökkenése) jellemzi. |
| Vegyes | A patológia legsúlyosabb formája. A beteg vérvizelést, súlyos ödémát, megemelkedett vérnyomást és masszív proteinuriát észlel a laboratóriumban. Az eredmény gyakran kedvezőtlen - veseelégtelenség és urémia gyorsan kialakul. |
Az exacerbáció jelei
A glomerulusok krónikus gyulladásának bármely formája előfordulhat időszakos exacerbációkkal. Leggyakrabban az ilyen epizódokat tavasszal vagy ősszel figyelik meg, és általában 2-3 nappal a fertőzés (vírusos vagy streptococcus) után jelentkeznek.

A glomerulonephritis egyik jellegzetes tünete, különösen az exacerbáció során, a vizelet a húsfolt színe.
Megnyilvánulások az akut stádiumban:
- fájdalom az ágyéki régióban;
- hőmérséklet-emelkedés;
- szomjúság érzése;
- rossz étvágy;
- gyengeség;
- fejfájás;
- duzzanat a szemhéjon, az arcon, a lábakon;
- a vizeletürítés zavara;
- a vizelet húslepedék színű.
Videó: mi történik a glomerulonephritissel
Hogyan készül a diagnózis?
A nefrológusok diagnosztizálják a betegséget. A krónikus glomerulonephritis azonosításának fő kritériuma a klinikai és laboratóriumi vizsgálatok adatai. Először is, az orvos összegyűjti az anamnézist, figyelembe veszi a meglévő krónikus fertőzések tényét, a szisztémás patológiákat és a glomerulonephritis akut rohamát.
A beteg laboratóriumi vizsgálata a következő vizsgálatokat tartalmazza:
- Klinikai vizelet elemzés. A minta sok megváltozott vörösvérsejtet, öntvényt (hialin, szemcsés), leukocitát, nagy mennyiségű fehérjét tartalmaz, miközben a vizelet sűrűsége csökken vagy nő - ez a betegség stádiumától függ.
- Zimnitsky tesztje. A vizelet napi mennyisége és sűrűsége csökken vagy nő. A vizelet mennyiségének növekedése és a sűrűség csökkenése jelzi a betegség dekompenzációjának szakaszát.
- Biokémiai elemzés vér. Csökken a fehérjefrakciók (hipoproteinémia és diszproteinémia), a C- reaktív fehérje, sziálsavak, magas koleszterinszint és nitrogéntartalmú vegyületek (a dekompenzáció stádiumában).
- Vér immunogram. Az elemzés meghatározza a streptococcus elleni antitestek (antistreptolizin, antihialuronidáz, antisztreptokináz, antidezoxiribonukleáz) titerének növekedését, az immunglobulinok szintjének növekedését, a komplement faktorok (a szervezet immunválaszának kialakulásában részt vevő fehérjék a kölcsönhatás során) csökkenését. antitestek és antigének).
- A biopszia során vett veseszövetminta mikroszkópos elemzése. A módszer lehetővé teszi a becslést szerkezeti változások a vese glomerulusaiban, ami fontos a megfelelő terápia felírásához. Kimutatják a glomeruláris struktúrák növekedésének (proliferációjának) jeleit, az immunsejtek - monociták és neutrofilek - általi beszűrődését, valamint az IC (immunkomplexek) glomerulusaiban lerakódások jelenlétét.

A glomerulonephritis vizeletvizsgálata eltéréseket mutat a normától, és lehetővé teszi a betegség stádiumának meghatározását
A páciens műszeres vizsgálata a következő eljárásokat tartalmazza:
- A vesék echográfia (ultrahang). A vesék méretének csökkenését észlelik a parenchyma szklerózisa miatt.
- Kiválasztó (intravénás) urográfia. Egy módszer, amely magában foglalja egy speciális röntgenkontrasztanyag befecskendezését a páciens vérébe, majd egy sor fényképet, amely bemutatja a vesék azon képességét, hogy felhalmozzák és eliminálják ezt az anyagot. Ily módon felmérhető a vesék szűrési és koncentrációs funkcióinak károsodásának mértéke.
- A vese ereinek ultrahang Dopplerográfiája. A vese véráramlási rendellenességeinek értékelésére használják.
- Dinamikus nephroscintigráfia - a vesék radionuklid szkennelése. Lehetővé teszi a szerkezeti és funkcionális zavarok ezekben a szervekben.
- A vesebiopszia szükséges az érintett szerv sejtszintű destruktív változásainak felméréséhez.

A vesék szerkezetében bekövetkezett változások értékelésére ultrahangvizsgálatot végeznek
Más szervekben bekövetkező változások azonosítására a szív és a mellhártya üregeinek ultrahangja, EKG és szemfenéki vizsgálat is előírható.
A krónikus glomerulonephritist meg kell különböztetni az alábbi patológiáktól:
- krónikus pyelonephritis;
- policisztás vesebetegség;
- nefrotikus szindróma;
- vese amiloidózis;
- nephrolithiasis;
- artériás hipertóniával járó szívpatológiák;
- vese tuberkulózis.
Videó: a krónikus glomerulonephritis diagnózisa
A kezelés elvei
Az ellátás és a kezelés jellemzői a patológia klinikai formájától, progressziójának sebességétől és a szövődmények jelenlététől függenek. Mindenesetre az orvosok azt javasolják, hogy kövesse a gyengéd kezelési rendet, kiküszöbölje a hipotermia, a túlterheltséget és a szakmai tevékenységekkel kapcsolatos káros hatásokat.
Az exacerbáció során teljes kórházi kezelés, szigorú ágynyugalom és diéta szükséges. Ágynyugalom szükséges a vesék terhelésének csökkentése érdekében. A fizikai aktivitás csökkenése lelassítja az anyagcsere folyamatokat, ami szükséges a toxikus nitrogéntartalmú vegyületek - a fehérjeanyagcsere termékeinek - képződésének elnyomásához.
A remisszió alatt szupportív ambuláns terápiát végeznek, a fertőzési gócok fertőtlenítését, amelyek gyulladásos folyamatot váltanak ki a vese glomerulusokban (beteg fogak kezelése, adenoidok, mandulák eltávolítása, gyulladás enyhítése orrmelléküregek orr). Az éghajlati üdülőhelyeken szanatóriumi kezelés javasolt.

A remisszió ideje alatt a krónikus glomerulonephritisben szenvedő betegnek rendszeresen fel kell keresnie egy fül-orr-gégész és egy fogorvost, hogy azonnal megállítsa a gyulladást a fertőzési gócokban.
Gyógyszerek használata
Az alap drog terápia immunszuppresszánsok, azaz olyan gyógyszerek, amelyek elnyomják a szervezet immunreaktivitását. Az immunrendszer aktivitásának csökkentésével az ilyen gyógyszerek gátolják a pusztító folyamatok kialakulását a glomerulusokban. Az immunszuppresszív terápia mellett tüneti szereket is alkalmaznak.
A fő kezelés az immunrendszer elnyomása. Erre a célra használja:
- szteroid gyógyszerek: Prednizolon vagy Triamcinolon egyedi adagokban, exacerbációk során - pulzusterápia, azaz ultra-nagy dózisú prednizolon vagy metilprednizolon rövid távú alkalmazása;
- citosztatikumok:
- ciklosporin;
- Imuran;
- ciklofoszfamid;
- immunszuppresszánsok:
- Delagil;
- Plaquenil.
Tüneti kezelés:
- vérnyomáscsökkentő gyógyszerek:
- Kapoten;
- Enalapril;
- Rezerpin;
- Kristepin;
- Raunatin;
- Corinfar;
- nagyon súlyos magas vérnyomás esetén:
- Ismelin;
- izobarin;
- eclampsia (konvulzív szindróma) kezelésére exacerbáció során - 25% -os magnézium-szulfát oldat;
- nagyon súlyos magas vérnyomás esetén:
- vizelethajtók (diuretikumok) az eliminációhoz felesleges folyadék:
- hipotiazid;
- Veroshpiron;
- Lasix (furosemid);
- Aldactone;
- Uregit;
- antikoagulánsok és thrombocyta-aggregációt gátló szerek a véráramlás javítására és a vérrögképződés megelőzésére a glomeruláris érhálózatban:
- Fenyndion;
- dipiridamol;
- Tiklid;
- nem szteroid gyulladáscsökkentő szerek fájdalomcsillapításra és az immunválasz miatti gyulladásos mediátorok elnyomására:
- Indometacin (Metindol);
- Ibuprofen.
Antibiotikumokat használnak a fertőző fókusz fertőtlenítésére. Az antibakteriális terápiát egyedileg választják ki, figyelembe véve a beteg gyógyszer tolerálhatóságát és a bakteriális kórokozó érzékenységét.
Fotógaléria: gyógyszerek a betegség kezelésére
 Az Eufillint a vese véráramlásának javítására használják
Az Eufillint a vese véráramlásának javítására használják  A prednizolon a krónikus glomerulonephritis szuppresszív terápiájának alapja
A prednizolon a krónikus glomerulonephritis szuppresszív terápiájának alapja  A furoszemid erős vizelethajtó, súlyos ödéma esetén használatos.
A furoszemid erős vizelethajtó, súlyos ödéma esetén használatos.  Nifedipin - vérnyomáscsökkentő gyógyszer
Nifedipin - vérnyomáscsökkentő gyógyszer  A Chlorambucil egy citosztatikus gyógyszer, és az autoimmun reakciók elnyomására szolgál.
A Chlorambucil egy citosztatikus gyógyszer, és az autoimmun reakciók elnyomására szolgál.  A heparin hígítja a vért, ami megakadályozza a glomeruláris erek mikrotrombusait
A heparin hígítja a vért, ami megakadályozza a glomeruláris erek mikrotrombusait  Az indometacin elnyomja gyulladásos folyamat
Az indometacin elnyomja gyulladásos folyamat
Táplálkozás krónikus glomerulonephritis esetén
Betegség esetén a 7. számú étrendet és annak altípusait (7A, 7B és 7D) írják elő, a kóros folyamat aktivitásától függően.
Az étrendi táblázat a következő szempontokra irányul:
- a vesefunkció maximális enyhítése;
- a mérgező metabolitok szervezetből történő eltávolításának fokozása;
- a diurézis javítása és az ödéma megszüntetése, ami különösen fontos nefrotikus és vegyes formák esetén;
- a vérnyomás normalizálása és a vesék mikrocirkulációjának stimulálása.
Az ételt kis adagokban, napi 5-6 alkalommal kell bevenni. Glomerulonephritis esetén nagyon fontos a só- és folyadékbevitel lehetőség szerinti csökkentése. A fehérje korlátozására csak hiperazotémia kialakulása esetén van szükség, vagyis a nitrogéntartalmú vegyületek túlzott felhalmozódása esetén a vérben. A következőket kizárják az étrendből:
- fűszeres, nehezen emészthető, túl zsíros ételek;
- oxálsavban és illóolajokban gazdag élelmiszerek;
- szószok, fűszerek;
- füstölt húsok, kolbászok;
- savanyúság, pácok;
- sütés, csokoládé;
- gyors kaja.

A vesére káros élelmiszereket ki kell zárni az étrendből.
Az étrend legyen normál kalóriatartalmú (2700-2900 kcal naponta), legyen dúsított, gazdag mikroelemekben, különösen káliumban és kalciumban.
A szövődmények nélküli krónikus folyamat megköveteli a 7-es számú étrend folyamatos alkalmazását, normál fehérje- (1 g/1 kg testtömeg), szénhidrát- és zsírtartalommal, 3-5 g-ra korlátozva a sót és 0,8-1,0 liter folyadékot naponta. . Az akut stádiumban a 7 B számú diétát alkalmazzák a fehérjetartalmú élelmiszerek korlátozásával, szigorú folyadékbevitellel (200 ml-rel több vizelet ürült ki az előző napon), és a sót 2 g-ra korlátozzák (ételekben), vagyis az ételt nem sózzák. Krónikus glomerulonephritis esetén a dekompenzáció stádiumában a 7 A számú étrendre van szükség, az élelmiszerek kalóriatartalmának a norma harmadával történő csökkentésével, minimális fehérjetartalommal, valamint a nátrium és a folyadék teljes korlátozásával, mint a 7-es diétánál. B.
A táplálkozás alapját zöldség-, tej- és gabonaételek kell képezniük. Az ételt sütéssel, forralással, párolással kell elkészíteni.

A krónikus glomerulonephritis táplálkozásának alapja a gabonafélék, zöldségételek, levesek, saláták
Minta menü krónikus glomerulonephritis esetén - táblázat
| Enni | Reggeli | Második reggeli (ebéd) | Vacsora | Délutáni nasi | Vacsora |
| Étkezési lehetőségek (választható) |
|
|
|
|
|
Fizikoterápia
A remisszió időszakában fizioterápiás eljárásokat írnak elő, amelyek célja az anyagcsere folyamatok, a vérkeringés javítása és a gyulladás csökkentése.
A következő módszereket alkalmazzák:
- elektroforézis a vese területén eufillinnel, kalcium-glükonáttal, antiszeptikus és antihisztaminokkal;
- UHF a gyulladásos folyamat megszüntetésére;
- SMV terápia - bizonyos frekvenciájú és hullámhosszú elektromágneses mezőnek való kitettség a mikrocirkuláció javítása és a gyulladásos reakció megszüntetése érdekében;
- induktotermia - magas frekvencia használata mágneses mező normalizálja a vérkeringést a glomerulusokban;
- a hát alsó részének besugárzása infravörös sugarakkal (Sollux lámpa) a vesetubulusok véráramlásának javítása érdekében.

A krónikus glomerulonephritis fizioterápiája a gyulladás megszüntetésére és a vesék vérkeringésének normalizálására irányul.
Sebészeti módszerek
A glomerulonephritis önmagában nem igényel műtéti beavatkozás. Súlyos szövődmények - nephrosclerosis (a vese zsugorodása), krónikus urémiához vezető - esetén sebészek segítségére lehet szükség. Ilyenkor rendszeres hemodialízist végzünk, ha pedig nem elég hatékony, veseátültetést végzünk. A glomerulonephritis azonban még átültetett szervben is kiújulhat.
Hagyományos kezelési módszerek
Csak módszereket használjon hagyományos gyógyászat A hagyományos kezelés helyett nem lehetséges. A glomerulonephritis súlyos patológia, amely a komoly következmények, még a halál is. Emlékeznie kell erre, és nem szabad figyelmen kívül hagynia az előírt gyógyszereket. A gyógynövények használatát is meg kell beszélni kezelőorvosával, mivel a populisták által a vesebetegségek kezelésére hagyományosan használt növények egy része nem használható a glomerulusok gyulladására. Ilyen gyógynövények közé tartozik a medveszőlő és a zsurló, amelyek erős vizelethajtó hatással bírnak, de növelhetik a vérvizelést.
Krónikus gyulladás esetén a következő gyógymódok enyhítik a beteg állapotát:
- Gyulladáscsökkentő, vizelethajtó kollekció:
- Vegyünk egyenlő részekben nyírfaleveleket, csipkebogyót, apróra vágott petrezselyemgyökereket, acélfejet és lestyánt, valamint ánizsmagot.
- Vegyünk 1 nagy kanál keveréket, és öntsünk egy pohár hideg vizet 40 percig.
- Helyezze vízfürdőbe, és forralja 15 percig.
- Hűtsük le és szűrjük le.
- A főzetet kis adagokban inni a nap folyamán.
- Vese tea ödéma esetén:
- Öntsön egy evőkanál Orthosiphon porzófüvet vízzel (200 ml).
- Főzzük vízfürdőben 10 percig.
- Hagyja kihűlni és szűrje le.
- Igyon 100 ml-t naponta kétszer fél órával étkezés előtt.
- Vízhajtó gyűjtemény:
- Egyenlő arányban kell bevenni a gyógynövényt, a fekete ribizli leveleket, a csalánt, a búzavirág virágait és a petrezselyem gyökerét.
- Az összes komponenst őrölje meg, keverje össze, vegyen egy evőkanál keveréket, és adjon hozzá vizet (250 ml).
- Forraljuk vízfürdőben 15 percig.
- Öntsük termoszba, és hagyjuk állni 1,5 órán keresztül.
- Szűrjük le és adjunk hozzá forralt vizet az eredeti térfogatra.
- Igyon 50 ml-t naponta 4 alkalommal étkezés előtt.
- Gyűjtemény az anyagcsere folyamatok javítására és a gyulladás enyhítésére:
- Vegyünk 1-1 kanál boróka- és komlótermést, nyír- és ribizlilevelet.
- Adjunk hozzá 2 evőkanál vörösáfonya és útifű levelet, 4 evőkanál epret és csipkebogyót.
- Daráljon mindent.
- Vegyünk 2 evőkanál keveréket, adjunk hozzá vizet (600 ml), és tartsuk vízfürdőben 20 percig.
- Szűrjük le, és melegen vegyünk naponta háromszor 100 ml-t.
Vízhajtóként és gyulladáscsökkentőként használhatja a bodza infúziót (1 kanál pohár forrásban lévő vízhez). A felesleges folyadék eltávolítására a kukoricaselyem javasolt, ha pedig magas a vér nitrogéntartalma, akkor a gyógyszeres oldat. alkoholos tinktúra Lespedeza bab (Lespenefril). A tinktúrát naponta kétszer 1 teáskanálnyira kell bevenni.
Fotógaléria: növények betegségek kezelésére
 Az orthosiphon porzó használata javasolt a glomerulonephritis nefrotikus formájára az ödéma hatékony enyhítésére
Az orthosiphon porzó használata javasolt a glomerulonephritis nefrotikus formájára az ödéma hatékony enyhítésére  Az eper tisztítja a vért, enyhíti a gyulladást és normalizálja az anyagcserét
Az eper tisztítja a vért, enyhíti a gyulladást és normalizálja az anyagcserét  Kukorica selyem- jól bevált vízhajtó
Kukorica selyem- jól bevált vízhajtó  A csipkebogyó általános erősítő és gyulladáscsökkentő hatású
A csipkebogyó általános erősítő és gyulladáscsökkentő hatású  A Lespedeza olyan növény, amely csökkentheti a vér nitrogénszintjét
A Lespedeza olyan növény, amely csökkentheti a vér nitrogénszintjét  A vörösáfonya levél erős vizelethajtó és gyulladáscsökkentő szer
A vörösáfonya levél erős vizelethajtó és gyulladáscsökkentő szer  A nyírfalevél enyhe vizelethajtó és gyulladáscsökkentő hatású
A nyírfalevél enyhe vizelethajtó és gyulladáscsökkentő hatású  A boróka gyümölcsök hatékonyan enyhítik a gyulladást és normalizálják a diurézist
A boróka gyümölcsök hatékonyan enyhítik a gyulladást és normalizálják a diurézist  A petrezselyemgyökér vizelethajtó és gyulladáscsökkentő tulajdonságokkal rendelkezik
A petrezselyemgyökér vizelethajtó és gyulladáscsökkentő tulajdonságokkal rendelkezik
A betegség prognózisa és szövődményei
A patológia aktív kezelése lehetővé teszi a betegség megnyilvánulásainak minimalizálását (ödéma, magas vérnyomás), jelentősen késlelteti a krónikus veseelégtelenség kialakulását és meghosszabbítja a beteg életét. Minden krónikus glomeruláris gyulladásban szenvedő beteg egy életre regisztrálva van a rendelőben.
A kezelés prognózisa a betegség formájától függ: a látens prognózis a legkedvezőbb, a hematurikus és hipertóniás formák súlyosabbak, a legkedvezőtlenebbek a vegyes és nefrotikus formák.
A prognózist súlyosbító szövődmények:
- thromboembolia;
- pleuropneumonia;
- pyelonephritis;
- vese eclampsia.
A krónikus glomerulonephritis a szerv zsugorodásához és krónikus veseelégtelenség kialakulásához vezet, amely tele van urémiával, amelyben a betegnek rendszeresen hemodialízist kell végeznie. Patológia esetén a beteg rokkantságot kap, amelynek csoportja a veseműködési zavar mértékétől függ.
Megelőzés
A vesékben visszafordíthatatlan változások kialakulását kiváltó tényezők leggyakrabban streptococcus- és vírusfertőzések, valamint nedves hipotermia. Ezért hatásukat minimálisra kell csökkenteni. A betegség kialakulásának megelőzése érdekében a következőkre van szükség:
- egészséges életmód vezetése;
- megkeményedni;
- az urogenitális rendszer fertőző betegségeinek és patológiáinak időben történő kezelése;
- észszerűen táplálkozni.
A glomerulonephritis komoly nyomot hagy az ember életminőségében. A vese glomerulusok krónikus gyulladása nem gyógyítható teljesen, de stabil remisszió érhető el, és a betegség következményei jelentősen késleltethetők. Ehhez teljes terápiás kurzusokon kell átesni, diétát kell követni, és nem kell megtagadni a relapszus elleni kezelést, beleértve a fizioterápiás üléseket és a szanatóriumi-üdülőhelyek látogatását.
Krónikus glomerulonephritis (CGN)- immunkomplex vesebetegség a vese glomerulusainak túlnyomó károsodásával, amely a glomerulusok progresszív pusztulásához, artériás magas vérnyomáshoz és veseelégtelenséghez vezet.
A CGN lehet akut nephritis következménye, vagy elsősorban krónikus. A betegség oka gyakran nem határozható meg. Szóba kerül a genetikai hajlam szerepe a krónikus glomerulonephritis kialakulásában. A krónikus glomerulonephritis a GN-ben szenvedő betegek nagy részét teszi ki, jelentősen meghaladva az AGN-t. Az I.E. Tareeva szerint 2396 glomerulonephritisben szenvedő beteg között a CGN 70% volt.
A WHO szerint a CGN okozta halálozás eléri a 10-et 100 ezer lakosra. A krónikus hemodializált és veseátültetésen átesett betegek fő csoportját a CGN alkotja. A 40-45 év alatti férfiak gyakrabban betegszenek meg.
Etiológia. A CGN fő etiológiai tényezői ugyanazok, mint az akut glomerulonephritisben. A CGN kialakulásában különféle fertőzések játszanak szerepet, a vírusok (citomegalovírus, herpes simplex vírus, hepatitis B) szerepe megnő. Egyes gyógyszerek és nehézfémek antigénként működhetnek. A N.A. Mukhina, I.E. Tareeva (1991) az akut glomerulonephritis krónikussá való átalakulását elősegítő tényezők közül a fokális streptococcus és egyéb fertőzések jelenléte és különösen súlyosbodása, az ismételt lehűlés, különösen a nedves hideg hatása, a kedvezőtlen munka- és életkörülmények, sérülések és alkohol a visszaélés fontos lehet.
Patogenezis. A CGN patogenezisében a vese glomerulusaiban és tubulointersticiális szöveteiben krónikus gyulladásos folyamatot okozó immunrendellenességek a főszerep, amelyeket az antigénből, antitestekből és komplementből álló IR károsít. A komplement megtelepszik a membránon azon a területen, ahol az autoantigén-autoantitest komplex lokalizálódik. Ezután a neutrofilek az alapmembránba vándorolnak. A neutrofilek elpusztulásakor lizoszómális enzimek szabadulnak fel, amelyek fokozzák a membránkárosodást. KETTŐS. Shulutko (1990) a GN patogenezisének sémájában a következő lehetőségeket kínálja: 1) az IR passzív átvitele a glomerulusba és lerakódásuk; 2) a strukturális antigénnel reagáló antitestek keringése; 3) reakció lehetőség fix anmagának az alapmembránnak az antiteste (GN antitest mechanizmussalanya).
A komplement részvételével kialakuló antigén-antitest komplexek egy ideig keringhetnek a vérben. Majd miután bejutottak a glomerulusokba, megkezdődik a szűrés (ebben az esetben méretük, oldhatóságuk, elektromos töltésük stb. játszik szerepet). Az IR, amely megakad a glomeruláris szűrőben, és nem kerül ki a veséből, további károsodást okoz a veseszövetben, és az immungyulladásos folyamat krónikus lefolyásához vezet. A folyamat krónikus lefolyását a kapillárisok alapmembránjában az antigénekkel szembeni állandó autoantitestek termelése határozza meg.
Egy másik esetben az antigén lehet maga a glomeruláris alapmembrán, amely a korábban kémiai vagy toxikus tényezők által okozott károsodás eredményeként antigén tulajdonságokat szerez. Ebben az esetben az antitestek közvetlenül a membránra termelődnek, ami a betegség súlyos lefolyását (antitest glomerulonephritis) okozza.
A CGN progressziójában az immunmechanizmusok mellett nem immunmechanizmusok is részt vesznek, ezek közül meg kell említeni a proteinuria károsító hatása a glomerulusokra és tubulusokra, csökkent prosztaglandin szintézis, intraglomeruláris magas vérnyomás, artériás magas vérnyomás, túlzott szabad gyökképződés és a hiperlipidémia nefrotoxikus hatása. Ugyanakkor van a véralvadási rendszer aktiválása, amely fokozza a koagulációs aktivitást és a fibrin lerakódást azon a területen, ahol az antigén és az antitest található. A vazoaktív anyagok felszabadulása a membránkárosodás helyén rögzített vérlemezkék által fokozza a gyulladásos folyamatokat. A hosszan tartó, hullámokban folyó gyulladásos folyamat (remissziós és exacerbációs időszakokkal) végül szklerózishoz, hyalinosishoz, a glomerulusok pusztulásához és krónikus veseelégtelenség kialakulásához vezet.
Patológiai és anatómiai kép.A krónikus glomerulonephritisben minden szerkezeti változás (a glomerulusokban, tubulusokban, erekben stb.) végül a vese másodlagos zsugorodásához vezet. A vesék fokozatosan kisebbek (a vese nefronjainak halála miatt) és sűrűbbé válnak.
Mikroszkóposan kimutatják a glomerulusok fibrózisát, elhanyagolását és atrófiáját; a működő veseparenchyma csökkenése, a fennmaradó glomerulusok egy része hipertrófiás.
V.V. szerint Serov (1972), ödéma, sejtinfiltráció és szklerózis alakul ki a vese strómájában. A velőben az elhalt nefronok helyén szklerózis gócok jelennek meg, amelyek a betegség előrehaladtával összeolvadnak és kiterjedt hegmezőket alkotnak.
A krónikus glomerulonephritis osztályozása.
Hazánkban az E. M. Tareev által javasolt klinikai besorolás a legszélesebb körben elismert, amely szerint megkülönböztetik
klinikai lehetőségek
látens (izolált húgyúti szindrómával),
hematurikus (Berge-betegség),
hipertóniás,
nefrotikus és vegyes GN.
fázisok - exacerbáció (akut nephritis vagy nephrosis szindróma megjelenése), remisszió;
komplikációk:
akut veseelégtelenség
akut renális hipertóniás encephalopathia (preeclampsia, eclampsia)
akut szívelégtelenség (bal kamrai szívasztmás rohamokkal, tüdőödéma, teljes)
krónikus veseelégtelenség
krónikus szívelégtelenség
retinopátia
Morfológiai osztályozás (Serov V.V. et al., 1978, 1983) a CGN nyolc formáját tartalmazza
diffúz proliferatív glomerulonephritis
glomerulonephritis félholdokkal
mesangioproliferatív glomerulonephritis
membrános glomerulonephritis
membranoproliferatív (mesangiocapilláris) glomerulonephritis
fokális szegmentális glomerulosclerosis
fibroplasztikus glomerulonephritis
A szubakut (rosszindulatú, gyorsan progresszív), extracapilláris glomerulonephritist mint önálló formát különböztetjük meg.
Klinika. Egy adott tünet túlsúlyától függően különböző klinikai változatokat különböztetnek meg.
A leggyakrabban klinikai forma látens GN (50-60%). Látens GBV- ez a krónikus GN egyfajta rejtett lefolyása, a betegek eszméletlen, ödéma és magas vérnyomás nélkül, a betegek évtizedekig munkaképesek maradnak, hiszen a látens GN sokáig tarthat, egészen a krónikus veseelégtelenség kialakulásáig. Ez a forma csak enyhén kifejezett húgyúti szindrómában nyilvánul meg a betegség extrarenális jeleinek hiányában.
A betegséget véletlenszerű vizsgálat vagy klinikai vizsgálat során észlelik, amikor izolált mérsékelt proteinuria vagy hematuria észlelhető. Ebben az esetben alacsony vérnyomás és kis mértékű átmeneti ödéma lehetséges, amelyek nem vonzzák a betegek figyelmét.
Hipertóniás GNátlagosan a CGN-ben szenvedő betegek 12-22%-ában fordul elő. A vezető klinikai tünet az artériás magas vérnyomás. Ezt a lehetőséget hosszú, lassú lefolyás jellemzi, a betegség kezdetén nincs ödéma vagy hematuria. A betegség véletlenül is felfedezhető az orvosi vizsgálatok vagy szanatóriumi-üdülő kezelésre utalás során. A vizeletvizsgálatok enyhe proteinuriát és cylindruriát mutatnak ki a jól tolerálható, időszakosan emelkedett vérnyomás hátterében. Fokozatosan a magas vérnyomás állandó és magas lesz, és különösen a diasztolés nyomás emelkedik. A szív bal kamrájának hipertrófiája és a szemfenék ereiben elváltozások alakulnak ki. A betegség lefolyása lassú, de folyamatosan fejlődik és krónikus veseelégtelenséggé alakul.
A vérnyomás meredeken emelkedik a veseelégtelenség kialakulásával. Az asszociált retinopátia a CGN egyik fontos tünete, amelyben az arteriolák szűkülete, kanyargóssága, a látóidegfej duzzanata, az erek mentén vérzések figyelhetők meg. súlyos esetek- retinaleválás, neuroretinopátia. A betegek fejfájásra, homályos látásra, szívfájdalomra, gyakran anginára panaszkodnak.
Az objektív vizsgálat a bal kamra hipertrófiáját tárja fel. A hosszan tartó betegségben szenvedő betegeknél szívizom-ischaemia és szívritmuszavarok jelennek meg.
Az általános vizeletvizsgálat enyhe proteinuriát, esetenként mikrohematuria-t, cylindruriát mutat ki, és a vizelet relatív sűrűsége fokozatosan csökken. A CRF 15-25 év alatt alakul ki.
Hematurikus CGN. A klinikán változó mértékű visszatérő hematuria és minimális proteinuria (kevesebb, mint 1 g/nap) jelentkezik. Nincsenek extrarenális tünetek. A CRF 20-40%-ban alakul ki 15-25 éven belül.
Nefrotikus GN ugyanolyan gyakorisággal fordul elő, mint a hipertóniás GN. A nefrotikus GN poliszindrómás tünetekkel járó GN, immunológiai reakció a vesékben, ami egy olyan faktor felszabadulását idézi elő a vizeletben, amely pozitív lupustesztet eredményez. A proteinuria jelentős lehet, több mint 3,5 g/nap, de a későbbi szakaszokban a vesefunkció csökkenésével általában csökken. A masszív proteinuria puszta jelenléte a nephrosis szindróma meghatározó jellemzőjévé vált, mivel ez rejtett vesekárosodás jelenlétét jelenti, és a glomeruláris károsodás jele. Az NS a glomeruláris alapmembrán plazmafehérjék számára való permeabilitásának hosszú távú növekedésével és túlzott szűrésével fejlődik ki, ami meghaladja a tubuláris epitélium reabszorpciós képességét, ami a glomeruláris szűrő és a tubuláris apparátus szerkezeti átalakulását eredményezi.
A betegség kezdetén ez egy kompenzációs átrendeződés, majd a tubulusok fehérjéhez viszonyított reabszorpciós elégtelensége alakul ki, ami a glomerulusok, tubulusok további károsodásához, a vese interstitiumának és ereinek elváltozásához vezet. . A vérben kiderültxia hipoproteinémia, hipoalbuminémia, hiperglobulinémia, hiperperlipidémia, hiperkoleszterinémia, hipertrigliceridémia és hiperfibrinogenémia. A betegség lefolyása lassan vagy gyorsan progresszív, krónikus veseelégtelenségben végbemenő kimenetelű, a hypercoagulatió miatt trombózisos szövődmények kísérhetik.
A CGN nefrotikus formájában szenvedő betegek bőre sápadt és száraz. Az arc duzzadt, a lábak és a lábfejek duzzadtak. A betegek adinamikusak és gátlásosak. Súlyos nephrosis szindróma esetén oliguria és az egész test ödémája figyelhető meg folyadék jelenlétével a pleurális üregekben, a szívburokban és a hasüregben.
A fehérjeanyagcsere jelentős zavarai és az immunitás csökkenése azt a tényt eredményezi, hogy az ilyen formában szenvedő betegek különösen érzékenyek a különböző fertőzésekre.
Vegyes krónikus GN megfelel a klasszikus ödémás-hipertóniás nephritis jellemzőinek ödémával (Bright), magas vérnyomással és jelentős proteinuriával. A magas vérnyomás és az ödéma egyidejű jelenléte általában előrehaladott vesekárosodásra utal. Ezt a formát a veseelégtelenség legsúlyosabb lefolyása, egyenletes progressziója és meglehetősen gyors fejlődése jellemzi; a krónikus veseelégtelenség 2-5 éven belül alakul ki.
Terminális glomerulonephritis- a CGN bármely formájának végső szakasza, ezt a formát általában a krónikus veseelégtelenség stádiumának tekintik.
Hagyományosan megkülönböztethetünk olyan kompenzációs időszakot, amikor a beteg munkaképesség megőrzése mellett csak gyengeségre, fáradtságra, étvágytalanságra panaszkodik, vagy teljesen egészséges maradhat. Magas a vérnyomás, különösen a diasztolés. Jellemző a poliuria, az izoszténuria, az enyhe proteinuria és a „széles” hengerek.
Morfológiailag másodlagosan ráncos vese található, gyakran nehéz megkülönböztetni a rosszindulatú magas vérnyomásban kezdetben ráncostól.
Önálló formaként megkülönböztetik szubakut (rosszindulatú) glomerulonephritis - gyorsan fejlődő glomerulonephritis, amelyet a nefrotikus szindróma és a magas vérnyomás kombinációja és a veseelégtelenség gyors megjelenése jellemez.
A kezdet akut, tartós ödéma, mint például az anasarca, amelyet jelentős koleszterinszint, hipoproteinémia, tartós, súlyos proteinuria jellemez. Azotémia és vérszegénység gyorsan fejlődik. A vérnyomás nagyon magas, súlyos retinopátia egészen a leválásig.
Gyorsan progresszív nephritis gyanúja merül fel, ha már a betegség kezdetekor, a betegek általános súlyos állapota mellett a szérum kreatinin-, koleszterin- és vérnyomástartalma emelkedik, a vizelet relatív sűrűsége alacsony. neves. A GN ezen formájának sajátossága egy egyedülálló immunreakció, amelyben a páciens saját alapmembránja antigénként működik.
Morfológiailag proliferatív glomerulonephritis fibrinous-epiteliális félholdokkal mutatható ki, amely egy héten belül kialakulhat. Ezzel párhuzamosan csökken a koncentráció funkció (a tubuláris-intersticiális károsodás miatt). A betegek a betegség kezdetétől számított 6-18 hónap múlva halnak meg.
És így, klinikai osztályozás A CGN-t a mindennapi gyakorlatban használják. A morfológiai kutatási módszer megnövekedett jelentősége azonban a CGN diagnózisában és prognózisában megköveteli a betegség morfológiai jellemzőinek ismeretét (lásd fent).
A CGN leggyakoribb morfológiai formája (kb. 50%) az mesangioproliferatív GN, amelyet immunkomplexek és komplement lerakódása jellemez a mezangiumban és a glomeruláris kapillárisok endotéliumában. Klinikailag erre a variánsra jellemző az AGN, IgA nephropathia (Berge-kór), ritkábban fordulnak elő nephrosis és hypertoniás formák. A betegség fiatal korban jelentkezik, gyakrabban férfiaknál. Jellemző tünet a tartós hematuria. Ritka a vérnyomás emelkedése a betegség kezdetén. A GN ezen formájának lefolyása jóindulatú, a betegek sokáig élnek. Az IgA nephropathia a mesangioproliferatív glomerulonephritis egyik változata, amelyet makro- és mikrohematuria jellemez, az exacerbáció általában korábbi fertőzéshez kapcsolódik. Nincs ödéma vagy magas vérnyomás. Immunfluoreszcens specifikus azonosítása lerakódások a mezangiumbanIgA.
Membrános vagy immunkomplex GN, a betegek körülbelül 5%-ánál fordul elő. Az immunhisztológiai vizsgálat IgG, IgM, komplement (C 3 frakció) és fibrin lerakódásokat mutat ki a glomerulusok kapillárisaiban. A klinikai lefolyás viszonylag lassú izolált proteinuriával vagy nephrosis szindrómával. A GN ezen változata kevésbé jóindulatú, szinte minden betegnél tartós proteinuria észlelhető a betegség legelején.
Membranoproliferatív (mesangiocapilla yar ny) GN a betegek 20%-ában fordul elő. A GN ezen formája esetén az alapmembrán mezangiuma és endotéliuma érintett, a glomerulusok kapillárisaiban IgA, IgG és komplement lerakódások találhatók, és a tubuláris epitélium változása kötelező. A betegség általában gyermekkorban kezdődik, a nők 1,5-2-szer gyakrabban érintik, mint a férfiak. A klinikai kép gyakran feltárja a nefrotikus szindrómát súlyos proteinuriával és hematuriával. A GN ezen formája mindig fejlődik. Gyakran a betegség akut nefrotikus szindrómával kezdődik.
Ennek a formának sajátossága a hipokomplementémia, amely más morfológiai formákban nem figyelhető meg, kivéve az AGN-t.
A membranoproliferatív GN kialakulásához vezető okok lehetnek vírusok, bakteriális fertőzés, hepatitis A vírus, tüdőtuberkulózis, genetikai tényezők és gennyes betegségek (oszteomyelitis, krónikus gennyes tüdőbetegségek stb.).
GN minimális változásokkal (lipoid nephrosis) a podociták „kis folyamatainak” károsodása okozza. Gyakoribb gyermekeknél, az esetek 20%-ában fiatal férfiaknál. A lipidek a tubuláris epitéliumban és a vizeletben találhatók. A glomerulusokban nem észlelhető immunlerakódás. Hajlamos a visszaesésre spontán remissziókkal és jó hatással van a glükokortikoid terápia alkalmazása. A prognózis általában kedvező, a veseműködés hosszú ideig megmarad.
Fokális glomeruláris szklerózis- a lipoid nephrosis egyik fajtája, a juxtamedullaris nephronokban kezdődik, az IgM a glomerulusok kapillárisaiban található. A betegek 5-12% -ánál, gyakrabban gyermekeknél, klinikailag kimutatható proteinuria, hematuria és magas vérnyomás. Klinikailag súlyos nephrosis szindrómát figyeltek meg, amely ellenáll a szteroid kezelésnek. A betegség lefolyása progresszív és krónikus veseelégtelenség kialakulásával végződik.
Fibroplasztikus GN- a CGN diffúz formája - lefolyása során az összes glomerulus szklerózisával és fibroplasztikus folyamatával végződik.
A glomerulusok fibroplasztikus elváltozásait disztrófia, a tubuláris epitélium atrófiája és az intersticiális szövet szklerózisa kíséri.
Diagnózis A GN az anamnézis, a magas vérnyomás és a vizeletváltozások felmérésén alapul.
Emlékeznünk kell a GN lehetséges hosszú távú látens lefolyására.
A glomerulonephritis diagnózisa laboratóriumi vizsgálat nélkül lehetetlen. Magába foglalja
általános vizeletvizsgálat, napi fehérjeveszteség kiszámítása,
proteinogram, vérzsírszint, kreatinin, karbamid, elektrolit vérszint meghatározása,
minták Zimnitsky, Reberg,
immunogram,
szemfenék vizsgálat,
kiválasztó urográfia,
a vesék radionuklid vizsgálata,
komputertomográfia,
a vesék tű biopsziája
Di megkülönböztető diagnózis. Könnyű a diagnózis felállítása, ha pontos információ áll rendelkezésre az akut nephritisről, vagy ha a krónikus vesegyulladásra jellemző különféle formákra jellemző tünetek jelentkeznek.
A CGN körülhatárolása nagyon fontos hipertóniástóleurópai betegség. CGN esetén a vizeletben bekövetkező változások jóval a magas vérnyomás kialakulása előtt jelennek meg; a CGN-t kevésbé kifejezett szívhipertrófia és kevésbé hajlamos hipertóniás krízisekre jellemzi.
Sok esetben nehéz megkülönböztetni a CGN-t krónikus pyelonephritis. Utóbbit alátámasztják a korábbi húgyúti fertőzésekre, dysuriás tünetekre, derékfájásra és megemelkedett hőmérsékleti időszakokra vonatkozó információk. A pyelonephritis vizeletében bakteriuria és leukocyturia észlelhető.
A nefrotikus szindrómával járó CGN-t meg kell különböztetni vese amiloidózis. Az amiloidózis diagnózisa a következő jelek alapján történik: korábbi vagy meglévő tuberkulózis, gennyes vagy egyéb gyulladásos folyamat (ízületi gyulladás, chroniosepsis), gennyes tüdőbetegségek, rosszindulatú képződmények, amiloidózis jelenléte más szervekben. Értékes diagnosztikai módszerek a vesebiopszia és az amiloid jelenléte a szájnyálkahártyában vagy a végbélben.
Nephritis esetén, amikor a hematuria először jelentkezik, meg kell különböztetni attól vese tuberkulózis. Ha a legcsekélyebb kétség merül fel, alaposan vizsgálja meg a vizeletet - a mycobacterium tuberculosis flotációval kimutatható az üledékben.
Goodpasture- és Wegener-betegségek tüdőbeszűrődéssel, masszív vérzéscsillapítással, nephritissel, a gége és a felső porcos szövetének károsodásával fordulnak elő. légutak, jade.
Kezelés.
A CGN kezelésének átfogónak kell lennieés diétából, gyógyszeres terápiából és gyógyfürdő kezelésből áll. Az exacerbáció időszakában a betegek kórházi ápolása szükséges.
Megfelelő veseműködés esetén némi fehérje korlátozás (1 g/ttkg-on belül), hypertonia kialakulása esetén - sókorlátozás, ödéma esetén - só- és vízkorlátozás indokolt. A CGN kezelésének fő típusai patogenetikai és tüneti jellegűek.
Gyógyszeres tüneti terápia.
Krónikus nephritis lappangó lefolyású. Ebben a formában proteinuriával kevesebb, mint 1 g/nap. és kisebb hematuria (legfeljebb 5-8 a látómezőben), megőrzött vesefunkció, aktív terápia nem javallt. Hozzárendelhető harangjáték, trental, delagil A Trental, az indometacin (150 mg/nap) 2-3 hónapos kúrákban javallott proteinuria esetén 1-2 g-nál több fehérje esetén.
A hematurikus nephritis egy lassan progresszív forma, amely szintén nem igényel aktív terápiát. Hozzárendelni dimefoszfamid 15% -os oldat egy hónapig (membránstabilizátor), delagil 0,25 g x 2-szer naponta egy hónapig, E-vitamin (α-tokoferol-acetát) 50 mg naponta kétszer egy hónapig; indometacin, voltaren 2 mg/kg 2-4 hónapig; harangjáték vagy trental.
Vannak jelentések arról sikeres kezelés urokináz és indirekt antikoagulánsok.
Krónikus nephritis hipertóniás típus- a nephritis lassan progresszív formája. Az artériás magas vérnyomás a vesék vérellátásának zavarával jár, ezért javallott drogok,normalizálja a vese hemodinamikáját, elsősorban harangszó (225-400 mg/nap), hosszú ideig, évekig - trental, nikotinsav, β-blokkolók, kalcium antagonisták,diuretikumok. ACE-gátlók antiproteinurikus és nephroprotektív hatásuk van, mert az intraglomeruláris hiperfiltráció és a magas vérnyomás csökkentésével lassítják a krónikus veseelégtelenség progresszióját.
A nefrotikus típusú krónikus GN magas vérnyomás és veseelégtelenség jelei nélkül mindig aktív terápiát igényel. A glükokortikoidok magas plazma reninaktivitású hipovolémiás esetekre javaltak; citosztatikumokat írnak elő, vagy négykomponensű kezelési rendet alkalmaznak.
Ha hiperlipidémiája van, korlátozza a koleszterinben és telített zsírokban gazdag élelmiszerek fogyasztását. Lovastatint írnak fel.
A nefrotikus szindrómát hiperkoagulálhatóság jellemzi, vesevénás trombózis lehetséges, ezért antikoagulánsokat írnak fel.
Patogenetikai terápiás gyógyszerek - kortikoszteroidok, citosztatiki, heparin, plazmaferézis(agresszív terápia módszerei) megzavarják a homeosztatikus folyamatokat, akkor írják elő, ha nyilvánvaló az immungyulladásos folyamatok és az intravaszkuláris koagulációs folyamatok szerepe a betegség progressziójában, pl. amikor a vesefolyamat magas aktivitása van.
Tábornok a glükokortikoidok felírásának indikációi vesegyulladással vannak a vesefolyamat kifejezett aktivitása, Elérhetőség nefrotikus szindróma súlyos magas vérnyomás és hematuria nélkül; morfológiailag - minimális változások a glomerulusokban, mesangioproliferatív és membranosus nephritis.
Nephritis kezelési rendje: magas CGN aktivitással használja az ún négykomponensű kezelés, amely magában foglalja a citosztatikus szert, a prednizolont, a heparint és a harangjátékot: 0,5-0,8-1 mg/ttkg prednizolon és testtömeg 8 héten át, majd 8 héten át lassú adagcsökkentés és további 6 hónapig napi 10 mg/nap fenntartó adag.
Létezik egy úgynevezett váltakozó séma - a prednizolont 3-4 napig kell bevenni, majd négy napos szünetet kell tartani (gyermekgyógyászatban).
Ha a nephritis nagyon aktív, használja telítő adagokGK - "pulzusterápia" - 1000 mg metil-prednizolon vagy prednizolon intravénás beadása 3 egymást követő napon nátrium-klorid oldatban, lassan, 10-20 perc alatt csepegtetve.
A glükokortikoid terápia mellékhatásai az Itsenko-Cushing-szindróma, a szteroid magas vérnyomás, a glükózuria, a csontritkulás, a gyomor-bél traktus fekélyes elváltozásai vérzéssel.
Immunszuppresszív szerek . Az immunkompetens sejtekre gyakorolt hatásukat használják - ez azatioprin, ciklofoszfamid (CPA), klorambucil, antilimfocita globulin(csak veseátültetésre vonatkozik) , ciklosporin(elnyomja a T-limfociták működését).
Heparin hatással van a lokális intraglomeruláris intravaszkuláris koaguláció folyamataira 10 000-15 000 egységnyi adagot 3-4 injekcióra osztunk, megfelelőnek tekinthető, ha a heparin subcutan beadása után 4-5 órával a véralvadási idő 2-szeresére nő. -3-szor az eredetihez képest, trombin idő - 2-szer .
Harangjáték serkenti az erős vérlemezke- és értágító - prosztaciklin - termelődését az érfalban, miközben fokozódik a prosztaglandin E2 vizelettel történő kiválasztódása, javul a vese hemodinamikája, hypertoniás és látens nephritis esetén alkalmazzák (4-10 mg/kg/nap).
Acetilszalicilsav a prosztaglandin szintetáz enzim inhibitora. Amikor a vérzéscsillapítás aktiválódik, a trombocitákban a tromboxán szintézise felülmúlja a prosztaciklin szintézisét az érfalban. Adag 0,25-0,5 g/nap.
Célszerű a gyógyszert harangjátékkal vagy trentallal kombinálni (0,2-0,3 g/nap). Ez a kombináció háromszorosára növeli a vesék élettartamát.
Ígéretes thrombocyta-aggregációt gátló szerek a ticlid (a legerősebb), a tromboxán szintézis szelektív gátlói (dazoxiben) és a prosztaciklin szintetikus analógjai (prosztenon, prosztin).
Nem szteroid gyulladáscsökkentő szerek- szalicilátok, pirazolon gyógyszerek, szerves indol-ecetsav származékai (indometacin, metindol, szulindák); propionsav (brufen, naproxen); fenil-ecetsav (Voltaren).
NSAID-ok (a prednizolon alternatívája a CGN alacsony klinikai aktivitása miatt). Az indometacint olyan proteinuriában szenvedő betegeknek kell felírni, akiknél megőrzött vesefunkció és mérsékelt nefrotikus szindróma van.
Az indometacin szedésének szövődményei a dyspepsia, hasi fájdalom, hányinger, hányás, fejfájás, depresszió. A gyógyszer lokális vese hatása csökkentheti a glomeruláris filtrációt, növelheti a vér kreatinin szintjét, csökkentheti a vese véráramlását és növelheti a vérnyomást.
A plazmaferézist a gyorsan előrehaladó GN, valamint a szisztémás betegségekkel összefüggő nephritis kezelésére használják. 1968-ban Kincaiol Smith egy négykomponensű kezelési rendet javasolt: prednizolon, citosztatikumok, véralvadásgátlók és vérlemezke-gátló szerek (dipiridomol 400 mg/nap).
A gyorsan előrehaladó GN kezelésének aktívnak és időszerűnek kell lennie, mivel anuria kialakulásakor a kezelés szinte mindig sikertelen. A prednizolont citosztatikumokkal kombinálva alkalmazzák, hatékonysága az esetek 20% -ában (szájon át). Jelenleg összetettebb kezelési sémákat alkalmaznak. Például a Cameron a kezelést 3 intravénás „pulzusterápiás” metilprednizolon kúrával kezdi, majd áttér az orális prednizolonra.
A kezelés első napján 2 mg/ttkg/nap azatioprint írnak fel. és dipiridamol 10 mg/kg/nap, majd heparint adunk hozzá, a kezelés időtartama 3-6 hónap.
A plazmaferézises kezelés hatékony.
A száraz és meleg éghajlat jótékony hatása a vesék és a szív- és érrendszer működésére CGN-ben bizonyított. A szanatóriumi üdülőhelyi kezelés a veseelégtelenség jelei nélkül járó, látens nephritisben szenvedő betegek számára javasolt (Bayram-Ali, Jalta, Yangan-Tau).
Előrejelzés.Általában véve a CGN egy kedvezőtlen jelenlegi betegség, amely viszonylag fiatal korban rokkantsághoz, krónikus veseelégtelenséghez és halálhoz vezet. A nephrosis szindróma és a magas vérnyomás gyors megjelenése rontja a lefolyást és a prognózist. A meglehetősen lassú lefolyást hártyás, mesangio-proliferatív és minimális változásokkal járó GN jellemzi. A diffúz fibroplasztikus és fokális glomerulosclerosis kedvezőtlenebb.
A CGN különböző formái következtében másodlagosan zsugorodott vese alakul ki, míg a glomerulusok nagy része teljesen szklerotikus, a megmaradt néhány glomerulus kompenzációs hipertrófiás, de funkcionálisan inferior. Krónikus veseelégtelenség alakul ki, amely folyamatos orvosi felügyeletet és kezelést igényel.
 Glomerulonephritis– Ez egy kétoldali vesekárosodás, általában autoimmun jellegű. A patológia neve a „glomerulus” kifejezésből származik. szinonimája - glomerulus), amely a vese funkcionális egységét jelöli. Ez azt jelenti, hogy a glomerulonephritis a vesék fő funkcionális struktúráit érinti, aminek következtében a veseelégtelenség gyorsan kialakul.
Glomerulonephritis– Ez egy kétoldali vesekárosodás, általában autoimmun jellegű. A patológia neve a „glomerulus” kifejezésből származik. szinonimája - glomerulus), amely a vese funkcionális egységét jelöli. Ez azt jelenti, hogy a glomerulonephritis a vesék fő funkcionális struktúráit érinti, aminek következtében a veseelégtelenség gyorsan kialakul. Statisztikák a glomerulonephritisről
Ma a glomerulonephritis 10 000 emberből 10-15 felnőtt beteget érint. Az összes vesepatológia kimutatási gyakoriságát tekintve ez a betegség a 3. helyen áll. A glomerulonephritis bármely betegnél diagnosztizálható korcsoport, de a betegség leggyakrabban 40 év alattiaknál jelentkezik.A férfiak körében ezt a betegséget 2-3-szor gyakrabban észlelik. Gyermekeknél az összes szerzett vesebetegség között a glomerulonephritis a 2. helyet foglalja el. A statisztikák szerint ez a patológia a rokkantság leggyakoribb oka, amely krónikus veseelégtelenség miatt alakul ki. Az akut glomerulonephritisben szenvedő betegek körülbelül 60 százalékánál magas vérnyomás alakul ki. Gyermekeknél az esetek 80 százalékában akut forma Ez a betegség különféle szív- és érrendszeri rendellenességeket vált ki.
BAN BEN Utóbbi időben a glomerulonephritis diagnózisának gyakorisága a lakosok körében különböző országok növeli. Ennek oka a környezeti helyzet romlása, valamint a lakosság immunitásának általános csökkenése, ami az egészséges életmódra vonatkozó ajánlások be nem tartása következménye.
A glomerulonephritis okai
 Ma a glomerulonephritist tartják számon autoimmun betegség. Kialakulásának alapja az immunkomplex vesekárosodás, amely bakteriális vagy vírusos fertőzés után alakul ki. Ezért a glomerulonephritist hurutos nephritisnek vagy fertőzés utáni vesebetegségnek is nevezik. Ezek a nevek a betegség patogenezisét tükrözik - a veséket azután érintik, hogy egy személy bármilyen fertőző betegségben szenvedett. Ugyanakkor provokálhatják a glomerulonephritis kialakulását is gyógyszereket, méreganyagok.
Ma a glomerulonephritist tartják számon autoimmun betegség. Kialakulásának alapja az immunkomplex vesekárosodás, amely bakteriális vagy vírusos fertőzés után alakul ki. Ezért a glomerulonephritist hurutos nephritisnek vagy fertőzés utáni vesebetegségnek is nevezik. Ezek a nevek a betegség patogenezisét tükrözik - a veséket azután érintik, hogy egy személy bármilyen fertőző betegségben szenvedett. Ugyanakkor provokálhatják a glomerulonephritis kialakulását is gyógyszereket, méreganyagok. A glomerulonephritis kialakulásának mechanizmusa
Kezdetben fertőzés kerül a szervezetbe, ami torokfájást, hörghurutot, tüdőgyulladást vagy egyéb légúti megbetegedéseket okozhat. A kórokozó mikroorganizmust, jelen esetben a béta-hemolitikus streptococcust a szervezet idegen testként érzékeli. tudományosan - antigénként). Ennek következménye, hogy a szervezet saját antitesteket termel ( specifikus fehérjék) ezen antigének ellen. Minél tovább marad a fertőzés a szervezetben, annál több antitestet termel a szervezet. Ezt követően az antitestek antigénekkel kombinálva immunkomplexeket alkotnak. Kezdetben ezek a komplexek a véráramban keringenek, majd fokozatosan leülepednek a vesékben. Az immunkomplexek célpontja a nefron membrán.Amikor a membránokon megtelepednek, az immunkomplexek aktiválják a komplimentrendszert, és immunológiai reakciók sorozatát indítják el. E reakciók következtében a nefron membránján különböző immunkompetens sejtek telepednek meg, amelyek károsítják azt. Így a vese fő funkciói megszakadnak - szűrés, felszívódás és szekréció.
Patogenezis ( oktatási mechanizmusok) feltételesen kifejezhető a következő sémában - fertőzés - a szervezet antitestek termelése - a komplement rendszer aktiválása - kilépés immunkompetens sejtekés az alaphártyán való megtelepedésük – a kialakulás
a neutrofilek és más sejtek beszűrődése - a nefron alapmembránjának károsodása - károsodott veseműködés.
A glomerulonephritis kialakulásának okai a következők:
- mandulagyulladás és egyéb streptococcus fertőzések;
- gyógyszerek;
- toxinok.
A glomerulonephritisnek ez az oka a leggyakoribb, ezért a streptococcus utáni glomerulonephritis kifejezést használják leggyakrabban. A poszt-streptococcus glomerulonephritis okai az A csoportú streptococcusok patogén törzsei, melyek közül kiemelt figyelmet érdemel a béta-hemolitikus streptococcus. Gram-pozitív, nem mozgó mikroorganizmus, amely mindenhol megtalálható. Bizonyos koncentrációban megtalálható az emberi nyálkahártyákon. A fertőzés fő útvonala a levegőben történik ( levegőben) és az étkezési útvonal. Ez a mikroorganizmus számos toxint termel, nevezetesen dezoxiribonukleázt, hemolizint, sztreptokináz A-t és B-t, sztreptolizint, hialuronidázt. Kiterjedt antigén komplexszel is rendelkezik. Antigén szerkezetüknek és toxintermelésüknek köszönhetően a streptococcusok a staphylococcusok után a második helyet foglalják el az orvostudományban.
A legtöbb gyakori betegség amelyet streptococcus okoz, torokfájás vagy tonsillopharyngitis. Ez egy akut fertőző betegség, amely a nyálkahártyát és a nyirokszövetet érinti. mandulák) garat. Hirtelen kezdődik, a testhőmérséklet hirtelen emelkedésével 38-39 fokra. A fő tünetek a torokfájás, az általános mérgezési tünetek, a mandulák sárgásfehér gennyes bevonata. Leukocitózis van a vérben, az ESR növekedése vérsüllyedés), a C-reaktív fehérje megjelenése. A betegség ideje alatt pozitív bakteriológiai teszteket rögzítenek. Maga a torokfájás ritkán veszélyes, leginkább szövődményei miatt. A streptococcus mandulagyulladás fő szövődményei a streptococcus okozta glomerulonephritis, a toxikus sokk és a reumás láz.
A poszt-streptococcus okozta glomerulonephritis esetén azonban egy torokfájásos epizód nem elegendő. Általában a betegség többszörös epizódjára, vagy az úgynevezett visszatérő streptococcus mandulagyulladásra van szükség. Ebben az esetben az érzékenység fokozatosan lép fel ( fokozott érzékenység ) a streptococcus antigének és az antitestek termelése által. Minden egyes betegségepizód után a titerek emelkednek ( koncentrációk) antistreptococcus antitestek. Ugyanakkor rendkívül ritka, hogy a gyermekek egyetlen mandulagyulladás után glomerulonephritisben alakulnak ki.
Diftéria
A diftéria egy akut fertőző betegség, amely elsősorban a nasopharynx nyálkahártyáját érinti. A diftéria kórokozója a diftéria bacillus vagy a Loeffler-bacillus. Ez a mikroorganizmus erős patogén tulajdonságokkal rendelkezik, és exotoxint is termel. A véráramba kerülve az exotoxin a véráramon keresztül terjed az egész testben. Megütheti a szívet idegrendszer, izmok. A diftéria a veséket is érinti. Leggyakrabban azonban nem a glomerulusok, hanem a vesetubulusok érintettek. Így a nephrosis, és nem a glomerulonephritis képe figyelhető meg. Akut glomerulonephritist figyeltek meg hipertoxikus ( villámgyors) diftéria formája. Klinikailag ödéma, hematuria formájában nyilvánul meg. vér a vizeletben), a napi diurézis éles csökkenése ( a kiválasztott vizelet teljes mennyisége).
Vírusok
A vírusfertőzés is fontos szerepet játszik a glomerulonephritis kialakulásában. Korábban átütemezve vírusos betegség a második leggyakoribb ( streptococcus fertőzés után) glomerulonephritis oka. Leggyakrabban a glomerulonephritis kialakulását olyan vírusok provokálják, mint az adenovírusok, az ECHO és a Coxsackie vírus. A vírusok összetett szerkezete antigénként működik. Ezenkívül a glomerulonephritis gyermekeknél a bárányhimlő következménye lehet. bárányhimlő) vagy mumpsz ( disznók) .
Gyógyszerek
Jelenleg a gyógyszer okozta vesekárosodás egyre gyakoribb. Így egyes gyógyszerek nefrotoxikus hatásúak, ami azt jelenti, hogy szelektívek a vesére. Az ilyen gyógyszerek közül a szulfonamidok és a penicillin gyógyszerek különös figyelmet vonzanak. Az első gyógyszercsoportba a szulfatiazol, a szulgin, a szulfacil-nátrium, a második kategóriába a D-penicillamin és származékai tartoznak. A szulfonamid gyógyszerek befolyásolhatják a vese különböző struktúráit az obstruktív uropathia további kialakulásával. olyan betegség, amelyben a vizelet áramlása károsodott) vagy hemolitikus vese.
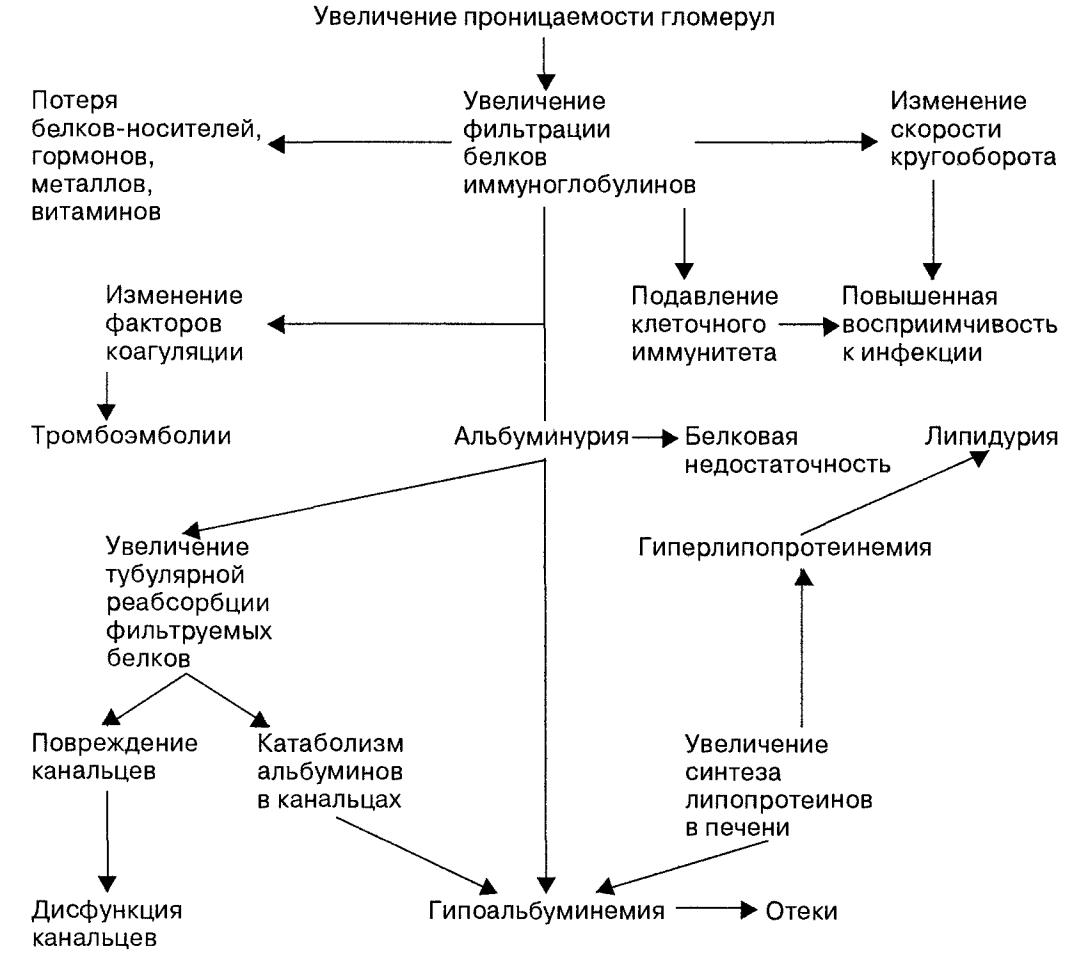
Az ödéma megjelenésének első legfontosabb mechanizmusa azonban a proteinuria. A szervezet fehérjevesztése a véráramból folyadék felszabadulásához és a szövetek ezzel a folyadékkal való telítéséhez vezet. vagyis az ödéma kialakulásához). Normál albumin szint ( nagy molekulatömegű fehérjék) a vér folyadékot tart az erekben. A glomerulonephritis esetén azonban ezek a fehérjék nagymértékben elvesznek a vizeletben, aminek következtében a vérszérumban való koncentrációjuk csökken. Minél kevesebb albumin marad a vérben, annál több folyadék jut a véráramból a szövetekbe, és annál nagyobb a duzzanat.
A glomerulonephritis nemcsak külső tünetekben nyilvánul meg, hanem a vérvizsgálatok és a vizeletvizsgálatok eltérései is. És ha a beteg nem tudja meghatározni a vér változásait, akkor szabad szemmel láthatók a vizelet elemzésének bizonyos eltérései.A glomerulonephritis laboratóriumi jelei
Jel | Megnyilvánulások |
Hematuria (vér a vizeletben) | Ez az akut glomerulonephritis kötelező tünete. Kétféle lehet - makro és mikro. A betegek csaknem fele súlyos vérvizelésben szenved, amikor a vizeletben lévő vér szabad szemmel is látható. A fennmaradó betegek mikrohematuria, amelyben a vér a vizeletben csak laboratóriumi módszerrel mutatható ki. |
Proteinuria (fehérje a vizeletben ) | A glomerulonephritis kötelező tünete is. A laboratóriumi szindróma súlyossága a betegség formájától függ. Így a nephrosis szindrómával járó glomerulonephritis esetén a proteinuria több mint 3,5 gramm naponta, és főként az albuminnak köszönhető. Nefritisz szindrómában a vizelet fehérje szekréciója kevesebb, mint 3,5 gramm. |
Leukocyturia (leukociták a vizeletben) | Ez a laboratóriumi tünet a betegek több mint felénél figyelhető meg. Főleg a betegség akut időszakában nyilvánul meg. |
Cylindruria(gipsz jelenléte a vizeletben) | A hengerek vérsejtekből képződő anyagok. Leggyakrabban leukocita és eritrocita gipszeket észlelnek. |
Glomerulonephritissel járó szindrómák
 A glomerulonephritis formájától függően egy vagy másik szindróma dominálhat klinikai képében. A glomerulonephritissel összefüggésben a fő szindrómák a nephritis és nephrosis szindróma.
A glomerulonephritis formájától függően egy vagy másik szindróma dominálhat klinikai képében. A glomerulonephritissel összefüggésben a fő szindrómák a nephritis és nephrosis szindróma. Nefritikus szindróma
A nephriticus szindróma egy tünetegyüttes, amely diffúz proliferatív és extracapilláris glomerulonephritis esetén fordul elő. A nephritis szindróma kialakulása mindig akut, ami megkülönbözteti a többi glomerulonephritis szindrómától.A nephritis szindróma tünetei a következők:
- vér a vizeletben ( hematuria) – hirtelen jelentkezik, és leggyakrabban makroszkópos, azaz szabad szemmel látható;
- fehérje a vizeletben ( proteinuria) – kevesebb, mint 3 gramm naponta;
- a napi diurézis csökkenése - egészen oliguriáig ( a napi vizelet mennyisége kevesebb, mint 500 milliliter) vagy akár anuriára ( kevesebb mint 50 milliliter vizelet naponta);
- folyadékretenció a szervezetben és ödéma kialakulása - általában mérsékelt és nem olyan kifejezett, mint a nefrotikus szindróma esetén;
- a vese szűrésének éles csökkenése és az akut veseelégtelenség kialakulása.
Nefrotikus szindróma
A nefrotikus szindróma egy tünetegyüttes, amelyet fehérje a vizeletben, csökkent fehérjekoncentráció a vérben és súlyos ödéma jellemez. A nephrosis szindróma kialakulása általában fokozatos, és nem olyan gyors, mint a nephritis szindróma esetében.A nephrosis szindróma legszembetűnőbb és legkifejezettebb jele a proteinuria vagy fehérje a vizeletben. A napi fehérjeveszteség több mint 3,5 gramm, ami a szervezet hatalmas fehérjeveszteségét jelenti. Ebben az esetben a proteinuria elsősorban az albuminok, a nagy molekulatömegű fehérjék miatt valósul meg. Így az emberi vérszérum kétféle fehérjét tartalmaz ( két frakció) - albuminok és globulinok. Az első frakció a nagy sűrűségű fehérjék, amelyek a legtöbb vizet visszatartják érrendszeri ágy, vagyis fenntartják az onkotikus nyomást.
A fehérjék második frakciója az immunválasz fenntartásában vesz részt, és nincs olyan hatással az onkotikus nyomásra, mint az első. Így az albuminok tartják vissza a vizet a véráramban. Tehát amikor bent vannak Nagy mennyiségű a vizelettel ürül ki, a véráramból származó víz bejut a szövetekbe. Ez az ödéma kialakulásának fő mechanizmusa. Minél nagyobb az albumin elvesztése, annál nagyobb a duzzanat. Ezért fordul elő ilyen duzzanat nefrotikus szindrómában.
A nefrotikus szindróma második jele a hipoalbuminémia és a hiperlipidémia. Az első jel a fehérjekoncentráció csökkenését jelzi a vérben, a második pedig a lipidek koncentrációjának növekedését. zsír) vérben.
A glomerulonephritis típusai
 A klinikai kép, valamint a tünetek kialakulásának sebessége a glomerulonephritis típusától függ. Így a klinikai kép szerint megkülönböztetik az akut és krónikus glomerulonephritist. Morfológiai kritériumok szerint megkülönböztetünk membranosus-proliferatív, membrános és gyorsan progresszív glomerulonephritist.
A klinikai kép, valamint a tünetek kialakulásának sebessége a glomerulonephritis típusától függ. Így a klinikai kép szerint megkülönböztetik az akut és krónikus glomerulonephritist. Morfológiai kritériumok szerint megkülönböztetünk membranosus-proliferatív, membrános és gyorsan progresszív glomerulonephritist. Akut glomerulonephritis
A klasszikusan akut glomerulonephritis a fertőzés után egy-két héttel alakul ki. fertőző betegség. Tehát először egy személy megbetegszik tonsillopharyngitisben ( torokfájás). Torokfájásra, hidegrázásra és testfájdalmakra panaszkodik. Az utolsó két tünet oka a testhőmérséklet meredek emelkedése 38 fokra, néha akár 39 fokra. A fájdalom olyan erős lehet, hogy megnehezíti a nyelést. Orvosi vizsgálatkor a torok garatja élénkpiros, a mandulákat fehér vagy sárgás bevonat borítja. Egy hét elteltével a beteg jobban érzi magát, és úgy tűnik, hogy felépül. A torokfájás után 7-10 nappal azonban romlás következik be - a hőmérséklet ismét emelkedik, általános állapot, és ami a legfontosabb, a napi diurézis meredeken csökken ( a kiürült vizelet mennyisége csökken). További néhány nap elteltével a vizelet piszkosvörös árnyalatot vagy „húsmaradék” színt vesz fel. A vizelet színe olyan tünetet jelez, mint a hematuria, ami vér megjelenését jelenti a vizeletben.Az ödéma nagyon gyorsan megjelenik és a vérnyomás emelkedik ( több mint 120 higanymilliméter). A veseödéma az korai jel glomerulonephritis, és a betegek 70-90 százalékában fordul elő. Megkülönböztető tulajdonság Az ödéma a legnagyobb súlyossága reggel, este csökken, ami jelentősen megkülönbözteti őket az ödémától szív eredetű. A duzzanat puha és meleg tapintású. Kezdetben a duzzanat periorbitálisan lokalizálódik, azaz a szem körül.
Ezenkívül hajlamos a folyadék felhalmozódására a pleurális, a hasi és a szívburok üregeiben. Így kialakul a mellhártyagyulladás, a szívburokgyulladás és az ascites. A szervezetben való folyadékvisszatartás és annak különböző üregekben való felhalmozódása miatt a betegek rövid időn belül 10-20 kilogrammot híznak. Azonban még a látható duzzanat megjelenése előtt folyadék maradhat vissza az izmokban és bőr alatti szövet. Így rejtett ödéma képződik, amely a testtömeg növelésében is szerepet játszik. Glomerulonephritis esetén a duzzanat nagyon gyorsan megjelenik, de ugyanolyan gyorsan eltűnhet.
artériás magas vérnyomás ( magas vérnyomás) akut glomerulonephritisben a betegek 70 százalékánál figyelhető meg. Kialakulásának oka a víz visszatartása a szervezetben, valamint a renin-angiotenzin rendszer aktiválása. Ha a nyomás meredeken emelkedik, azaz akut artériás magas vérnyomás alakul ki, akkor ezt az akut szívelégtelenség bonyolíthatja. A nyomás fokozatos növekedése hipertrófiához vezet ( növekedés) a szív bal oldala.
A glomerulonephritis általában súlyos oliguria kialakulásával ( csökkent vizeletkibocsátás). A betegség rendkívül súlyos lefolyását akár anuria is kísérheti - a húgyhólyagba való vizelet teljes leállása. Ez az állapot orvosi vészhelyzet, mivel gyorsan urémia kialakulásához vezet. Az urémia a szervezet akut önmérgezése az ammónia és más nitrogénbázisok felhalmozódása következtében. Ritkán az akut glomerulonephritis enyhe. Ebben az esetben a betegség csak a vizeletvizsgálatok változásaiban nyilvánul meg ( fehérje és vörösvértestek jelenléte). Ezért az orvosok azt javasolják, hogy minden torokfájás után végezzenek egy alap vizeletvizsgálatot. A gyorsan kezdődő glomerulonephritis gyakrabban fordul elő gyermekeknél és serdülőknél. A betegség látens formái elsősorban a terhes nőkre jellemzőek. Fontos tudni, hogy minden akut glomerulonephritis ( legyen az egy látens forma vagy egy kiejtett) krónikussá válhat.
Hagyományosan a glomerulonephritis kialakulásának több szakasza van.
Az akut glomerulonephritis szakaszai a következők:
- kezdeti megnyilvánulások szakasza- emelkedett hőmérséklet, gyengeség, fokozott fáradtság, általában mérgezési tünetek;
- a betegség előrehaladott stádiuma– 2-4 hétig tart, a glomerulonephritis összes tünete ( oliguria, vér a vizeletben, ödéma) maximálisan kifejezve;
- a tünetek visszafordításának szakasza– a napi diurézis helyreállításával és az ödéma csökkentésével kezdődik, majd a vérnyomás csökken;
- helyreállítási szakasz– 2-3 hónapig tart;
- a krónikus glomerulonephritisbe való átmenet szakasza.
Krónikus glomerulonephritis
A nem időben kezelt akut glomerulonephritis krónikussá válik. Az ilyen átmenet kockázata a legmagasabb, ha gócok vannak a szervezetben krónikus fertőzés. Ez lehet középfülgyulladás ( a középfül gyulladása), arcüreggyulladás, krónikus mandulagyulladás ( vagyis torokfájás). A krónikus glomerulonephritis kialakulását a kedvezőtlen életkörülmények is elősegítik - folyamatosan alacsony hőmérséklet, nehéz fizikai munka, alváshiány. Általában, krónikus forma a betegség az akut glomerulonephritis folytatása. Néha azonban a krónikus glomerulonephritis maga is elsődleges betegség lehet. Eltarthat hosszú évekés végül a vese zsugorodásához és a krónikus veseelégtelenség miatti halálhoz vezet.A krónikus glomerulonephritis kialakulásában több formát is megkülönböztetnek.
A krónikus glomerulonephritis nefrotikus formája
Ezt a formát a nefrotikus szindróma kombinációja jellemzi gyulladásos vesekárosodás jeleivel. Ahol hosszú idő a patológia kizárólag a nephrosis szindróma tüneteivel nyilvánul meg. Nincs fájdalom az ágyéki régióban, nincs hőmérséklet, leukocitózis a vérben és egyéb gyulladásos jelek. Csak néhány év múlva jelennek meg a glomerulonephritis jelei - a vizeletben vörösvértestek és gipsz, a vérben pedig gyulladás jelei. Figyelemre méltó, hogy a krónikus veseelégtelenség progressziójával a nefrotikus szindróma tünetei csökkennek - a duzzanat csökken, a diurézis részben helyreáll. Ugyanakkor a vérnyomás emelkedik és a szívelégtelenség előrehalad. Látens ( rejtett) a betegség formája az esetek kevesebb mint 10 százalékában fordul elő. A húgyúti szindróma enyhe tüneteiként nyilvánul meg, megnövekedett vérnyomás, proteinuria, hematuria és ödéma nélkül. A lappangó és lassú tünetek ellenére a betegség továbbra is veseelégtelenséggel és urémiával végződik. Az utolsó feltétel a terminális szakasz, amelyet a test mérgezése kísér alkatrészek vizelet.
A krónikus glomerulonephritis hipertóniás formája
A betegség ezen formája a krónikus glomerulonephritisben szenvedő betegek 20 százalékában fordul elő. Néha az akut glomerulonephritis látens formájának következménye lehet, de néha önálló betegségként is kialakulhat. A fő tünet a tartós magas vérnyomás, amely rosszul reagál a kezelésre. Napközben a vérnyomás nagymértékben ingadozhat - csökkenhet és meredeken emelkedhet. A tartósan megemelkedett vérnyomás következménye a szív bal kamráinak megnagyobbodása és bal szívelégtelenség kialakulása.
A krónikus glomerulonephritis vegyes formája
A glomerulonephritis ezen formájával egyidejűleg két szindróma van jelen a klinikán - nefrotikus és hipertóniás.
A krónikus glomerulonephritis hematurikus formája
A betegség rosszindulatú és gyorsan fejlődő formája, de szerencsére csak az esetek 5-6 százalékában fordul elő. A fő tünet a perzisztáló hematuria, vagyis a vér jelenléte a vizeletben. Ennek eredményeként a betegben gyorsan vérszegénység alakul ki ( a hemoglobin és a vörösvértestek csökkennek a vérben).
A krónikus glomerulonephritis minden formája időszakosan kiújul ( egyre rosszabbak), néha akut glomerulonephritisről készít képet. Általában az exacerbációk ősszel és tavasszal fordulnak elő. Kiválthatja egy krónikus betegség súlyosbodását külső tényezők például hipotermia vagy stressz. Leggyakrabban a krónikus glomerulonephritis streptococcus fertőzés vagy elemi mandulagyulladás után kiújul.
A glomerulonephritis egyéb formái
A glomerulonephritisnek vannak olyan formái, amelyek különböznek egymástól morfológiai jellemzők.A glomerulonephritis formái a morfológiai jellemzők szerint a következők:
- a glomerulonephritis gyorsan progresszív formája;
- a glomerulonephritis mesangialis-proliferatív formája;
- a glomerulonephritis membrán-proliferatív formája;
- a glomerulonephritis membrános formája;
- glomerulonephritis minimális változásokkal.
Jellemzője az úgynevezett félholdak kialakulása és további lerakódása a nephron tokjában. Ezek a félholdak fibrinből és vérsejtekből állnak ( monociták, limfociták). Helyükkel összenyomják a kapilláris hurkokat és a Henle hurok egy részét ( a nefron szerkezeti eleme). A glomerulonephritis előrehaladtával a fibrin mennyisége nő, ami teljes elzáródáshoz vezet. elzáródás) membrán és nekrózis kialakulása.
Mesangialis proliferatív glomerulonephritis
Az ilyen típusú glomerulonephritisre jellemző a proliferáció ( proliferáció) mezangiális sejtek a vesék parenchymájában és ereiben. A mesangiális sejtek olyan sejtek, amelyek a kapillárisok között helyezkednek el. Ezeknek a sejteknek a szaporodása ezt követően károsodott vesefunkcióhoz és nefrotikus szindróma kialakulásához vezet. Minél intenzívebb a proliferáció, annál gyorsabban fejlődnek a klinikai tünetek - emelkedik a vérnyomás, csökken a vesefunkció. Ebben az esetben a sejtburjánzás történhet szegmentálisan és diffúz módon is.
Membrános proliferatív glomerulonephritis
Ezt a típusú glomerulonephritist a fibrin és az immunkompetens sejtek lerakódása jellemzi a vaszkuláris glomerulusok kapillárisai között elhelyezkedő kötőszöveti struktúrákban. Oda vezet másodlagos változás alapmembrán.
Membrános glomerulonephritis
A glomerulonephritis ezen formájának fő jellemzője az alapmembrán megváltozása, valamint a lerakódások kialakulása ( üledékek), amelyek a vaszkuláris endotélium alatt helyezkednek el. Ezt követően ezek a lerakódások tüskék formájában jelennek meg ( "fogak"), ezáltal megvastagítja a membránt és szklerózist okoz ( elhalás) glomerulusok.
Glomerulonephritis minimális változásokkal
Az ilyen típusú glomerulonephritis leggyakrabban gyermekeknél fordul elő. Ez a betegség legjóindulatúbb formája, mivel a glomerulusok elváltozásai csekélyek.
A glomerulonephritis olyan betegség, amelyben a veseszövet károsodik. Ez a betegség elsősorban a vese glomerulusait érinti, amelyekben a vér elsődleges szűrése történik. Ennek a betegségnek a krónikus lefolyása fokozatosan a vesék azon képességének elvesztéséhez vezet, hogy ellátják funkciójukat - veseelégtelenség kialakulásával megtisztítják a vért a mérgező anyagoktól.
Mi az a glomerulus és hogyan működnek a vesék?
A vesékbe jutó vér keresztül vese artéria eloszlik a vesén belül a legkisebb ereken keresztül, amelyek az úgynevezett vese glomerulusba áramlanak.Mi az a vese glomerulus?
A vese glomerulusában a véráramlás lelassul, mivel egy félig áteresztő membránon keresztül a vér folyékony része a vérben oldott elektrolitokkal és szerves anyagokkal beszivárog a Bowman-kapszulába (amely burokszerűen beburkolja a vese glomerulusát minden oldalról). A glomerulusból a vér sejtes elemei a maradék vérplazmával a vesevénán keresztül távoznak. A Bowman-kapszula lumenében a vér szűrt részét (sejtelemek nélkül) elsődleges vizeletnek nevezzük.
Mi az a Bowman-kapszula és vesetubulusok (Henle-hurok)? De a mérgező anyagokon kívül sok hasznos és létfontosságú anyag is feloldódik ebben a vizeletben - elektrolitok, vitaminok, fehérjék stb. Annak érdekében, hogy minden, ami a szervezet számára hasznos, visszatérjen a vérbe, és minden káros a végső vizeletben ürüljön, az elsődleges vizelet csőrendszeren (Henle hurok, vesetubulus). Állandó átmeneti folyamatokon megy keresztül az elsődleges vizeletben oldott anyagok a vesetubulus falán keresztül. A vesetubuluson áthaladva az elsődleges vizelet összetételében megtartja a mérgező anyagokat (amelyeket ki kell üríteni a szervezetből), és elveszíti azokat az anyagokat, amelyeket nem lehet eltávolítani.
De a mérgező anyagokon kívül sok hasznos és létfontosságú anyag is feloldódik ebben a vizeletben - elektrolitok, vitaminok, fehérjék stb. Annak érdekében, hogy minden, ami a szervezet számára hasznos, visszatérjen a vérbe, és minden káros a végső vizeletben ürüljön, az elsődleges vizelet csőrendszeren (Henle hurok, vesetubulus). Állandó átmeneti folyamatokon megy keresztül az elsődleges vizeletben oldott anyagok a vesetubulus falán keresztül. A vesetubuluson áthaladva az elsődleges vizelet összetételében megtartja a mérgező anyagokat (amelyeket ki kell üríteni a szervezetből), és elveszíti azokat az anyagokat, amelyeket nem lehet eltávolítani.
Mi történik a vizelettel a szűrés után?
Szűrés után a végső vizelet a vesetubuluson keresztül a vesemedencébe ürül. A benne felhalmozódó vizelet fokozatosan a húgyhólyagba áramlik az ureterek lumenében.
Mi történik a glomerulonephritissel a vesékben?

Főleg glomerulonephritis esetén a vesék glomerulusai érintettek.
- A glomeruláris erek falában fellépő gyulladásos reakció következtében a következő változások következnek be:
- A vese glomerulus ereinek fala átjárhatóvá válik a sejtes elemek számára
- Mikrotrombusok alakulnak ki, amelyek eltömítik a glomeruláris erek lumenét.
- Az érintett glomerulusok ereiben a véráramlás lelassul vagy teljesen leáll.
- A vér sejtes elemei belépnek a Bowman-kapszula lumenébe.
- A Bowman-kapszula lumenében lévő vérsejtek eltömítik annak lumenét.
- A vérsejtek eltömítik a vesetubulusok lumenét.
- Az érintett nefronban a vér és az elsődleges vizelet teljes szűrési folyamata megszakad (a nefron egy komplex: vese glomerulus + Bowman kapszula + vesetubulusok).
- A vese glomerulusában a véráramlás megsértése miatt ereinek lumenje kiürül, és kötőszövet váltja fel.
- A vesetubulusok vérsejtek általi elzáródása következtében lumenük kiürül, a falak összetapadnak, a teljes nefront kötőszövet váltja fel.
- A nefronok fokozatos „halála” a szűrt vér mennyiségének csökkenéséhez vezet, ami a veseelégtelenség oka.
- A veseelégtelenség miatt mérgező anyagok halmozódnak fel a vérben, és szükséges a szervezet számára az anyagoknak nincs idejük a vesék megmaradt nefronjait visszajuttatni a vérbe.
A fentiekből kitűnik, hogy a veseműködési zavar oka a vese glomerulusokban kialakuló gyulladásos folyamat. Most röviden a vese glomerulusok gyulladásának okairól.
- Gyakori fertőző betegségek
- torokfájás, mandulagyulladás
- skarlát
- fertőző endocarditis
- szeptikus körülmények
- pneumococcus tüdőgyulladás
- tífusz
- meningococcus fertőzés
- mumpsz (mumpsz)
- bárányhimlő (bárányhimlő)
- Coxsackie vírusok által okozott fertőzések
- Reumás és autoimmun betegségek:
- szisztémás lupus erythematosus (SLE)
- szisztémás vasculitis
- Henoch-Schönlein betegség
- örökletes pulmonalis-vese szindróma
- Védőoltás és vérátömlesztés
- Anyagmérgezés:
- Szerves oldószeres mérgezés
- alkoholos italok
- higanymérgezés
- Sugárterápia, sugárbetegség
A krónikus glomerulonephritis típusai és tünetei
A lefolyás és a klinikai megnyilvánulások alapján a következő típusokat különböztetjük meg:1. Rejtett– a leggyakoribb (a krónikus glomerulonephritis összes esetének körülbelül 45%-át teszi ki). Kifejezetlennek tűnik külső tünetek : mérsékelt duzzanat és emelkedett vérnyomás. Laboratóriumi vizsgálati adatokból még egyértelműbb: általános vizelet elemzésészleli a megnövekedett fehérje-, vörösvérsejtek és fehérvérsejtek szintjét.
2. Hematurikus– ritka forma (az összes betegszám legfeljebb 5%-át teszi ki). A következőképpen nyilvánul meg külső jelek: Rózsaszín vagy vörös vizelet. Az általános vizelet elemzésben megnövekedett számú megváltozott vörösvértestet észlelnek.
3. Hipertóniás– gyakori forma (az összes előfordulás körülbelül 20%-át teszi ki). A következőképpen nyilvánul meg külső tünetek: a vérnyomás állandó emelkedése, a napi kiürült vizelet mennyiségének növekedése, éjszakai vizelési inger. Az általános vizelet elemzésben megnövekedett fehérjetartalom és megváltozott vörösvértestek észlelhetők, a vizelet sűrűsége valamivel a normál alatt van, vagy a normálérték alsó határán belül van.
4. Nefrotikus- gyakori forma (kb. 25%). A betegség a következőképpen nyilvánul meg: külső jelek: megemelkedett vérnyomás, erős duzzanat, a napi vizelet mennyiségének csökkenése. A laboratórium bejelentkezik általános vizeletvizsgálat: megnövekedett sűrűség vizelet, megnövekedett fehérjetartalom a vizeletben; vérkémia feltárja: az összfehérje csökkenése (főleg az albumin miatt), a vér koleszterinszintjének emelkedése.
5. Vegyes (nefrotikus-hipertóniás)– a fent leírt két forma tünetei jellemzik: nefrotikus és hipertóniás.
A krónikus glomerulonephritis diagnosztizálásának módszerei
A krónikus glomerulonephritis minden típusának diagnosztizálására a következő típusú vizsgálatokat alkalmazzák:
| A diagnózis típusa | Miért nevezik ki? |
| Általános vizelet elemzés | Ez az elemzés a következő mutatók változásait tárja fel: a vizelet sűrűsége, a fehérje és a gipsz jelenléte, a leukociták és a vörösvérsejtek jelenléte, a vizelet színe. |
| Vérkémia | Ez az elemzés a következő mutatókat vizsgálja: teljes vérfehérjeszint, véralbuminszint, kreatininszint, karbamidszint, koleszterinszint és az összes zsírfrakció (lipidogram). |
| Vese biopszia és biopsziás mikroszkóp | Ez a kutatási módszer lehetővé teszi, hogy megvizsgálja a szöveti változásokat a vesék glomerulusainak szerkezetében, és azonosítja a glomerulonephritis különböző morfológiai formáit. A glomerulonephritis szövettani formája sok tekintetben a megfelelő kezelés előírásának kritériuma. |
A krónikus glomerulonephritis szakaszai
Kompenzációs szakasz Kezdeti szakasz (kompenzációs szakasz), a vesék funkcionális aktivitása nem változik.A dekompenzáció szakasza- vesekárosodással járó betegség progressziójával (dekompenzációs stádium). Károsodott vesefunkcióval és krónikus veseelégtelenség kialakulásával járó szakasz.
| Külső jelek | Laboratóriumi jelek |
| Általános vizelet elemzés
|
Uremia- súlyos veseelégtelenség. A betegség ezen szakaszában a vesék végleg elveszítik a normális vérösszetétel fenntartásának képességét.
A krónikus glomerulonephritis diagnózisa
| Az akut glomerulonephritis laboratóriumi jelei: | |
| Általános vizelet elemzés: |  |
|
|
| Zimnitsky teszt: | |
|
|
| Vér kémia: | |
|
|
| Immunológiai vizsgálat vér: | |
|
|
Krónikus glomerulonephritis kezelése
| A kezelés típusa | Cél | Gyakorlati információk |
| Távolítsa el a krónikus gyulladás forrását, amely kiváltó oka autoimmun elváltozás vese |
|
| Csökkentse a vesék terhelését. A fizikai aktivitás felgyorsítja az anyagcsere folyamatokat, ami a szervezetre mérgező nitrogénvegyületek képződésének felgyorsulásához vezet. | Javasoljuk, hogy a beteg maradjon vele fekvő pozíciók, hacsak nem feltétlenül szükséges, ne keljen fel az ágyból. |
| A károsodott veseműködés a vér elektrolit-egyensúlyának megváltozásához, a szervezet számára szükséges tápanyagok elvesztéséhez és a káros mérgező anyagok felhalmozódásához vezet. A megfelelő étrend csökkentheti a fenti tényezők káros hatásait. | 7. számú táblázat Táplálkozási jellemzők:
|
| A véráramlás javítása. A vese glomerulusaiban fellépő gyulladás következtében kialakulnak a feltételek a vérrögök kialakulásához az erekben és a lumenük elzáródásához. Az ebbe a csoportba tartozó gyógyszerek megakadályozzák ezt a folyamatot. |
|
| Nem szteroid gyulladáscsökkentő szerek | Bizonyíték van arra, hogy az indometacin és az ibuprofen befolyásolja az immunválasz aktivitását. A vesék immunkárosodásának elnyomása a vese egészségének javulásához vezet. | Indometacin
|
| Tevékenységcsökkentők immunrendszer jótékony hatással van a glomerulonephritisre. Az aktivitás csökkentése immunreakció, ezek a gyógyszerek elnyomják a destruktív folyamatokat a vese glomerulusaiban. | Szteroid gyógyszerek:
|
| A veseelégtelenség kialakulásával a szervezetben folyadékretenció, valamint a vesék által termelt hormonok koncentrációjának változása léphet fel. Ezek a változások gyakran tartós vérnyomás-emelkedéshez vezetnek, amely csak gyógyszeres kezeléssel csökkenthető. |
|
| A vese gyulladt glomerulusaiban akadályozott véráramlás, a sejtes vérelemek felhalmozódása a vesetubulusokban a nefronban a folyadékáramlás aktiválását igényli. Ezért a diuretikumok pozitív hatással lehetnek a glomerulonephritisre. |
|
| Abban az esetben, ha a glomerulonephritisben szenvedő betegnél krónikus fertőzés áll fenn (krónikus sinusitis, sinusitis, endometritis, urethritis, mandulagyulladás), antibakteriális gyógyszerekkel történő fertőtlenítése szükséges. | Minden egyes esetben az antibiotikum típusát a kezelőorvos egyénileg választja ki, a következő tényezők függvényében:
|
A krónikus glomerulonephritis egészségügyi prognózisa
Kezelés hiányában a betegség folyamatosan a funkcionálisan aktív nefronok elvesztéséhez vezet a vesékben, és fokozatosan kialakul a veseelégtelenség.Nál nél aktív kezelés az immunrendszer aktivitásának visszaszorításával a betegség lefolyása jelentősen javul, veseelégtelenség nem alakul ki, vagy megjelenésének időpontja jelentősen késik.
Bizonyíték van a teljes remisszióra (a betegség sikeres gyógyulására) az immunaktivitás elnyomásával járó kezelés során.
Mik a krónikus glomerulonephritis jellemzői gyermekeknél?
 A glomerulonephritis általános jellemzői gyermekkorban:
A glomerulonephritis általános jellemzői gyermekkorban:- A betegség klinikai képe nagyon eltérő lehet.
- A krónikus glomerulonephritis a krónikus veseelégtelenség leggyakoribb oka gyermekeknél (az újszülöttek kivételével).
- A gyermekeknél végzett hemodialízis és veseátültetések 40%-át krónikus glomerulonephritis miatt végzik.
A krónikus glomerulonephritis fő okai gyermekeknél:
- A legtöbb esetben az okok ismeretlenek. A betegség úgy alakul ki elsődleges krónikus, vagyis a gyereknek korábban nem volt akut glomerulonephritise.
- Nem zárható ki a krónikus fertőzési gócok (fájdalmas fogak, gyulladt mandulák), súlyos hypovitaminosis, hipotermia és alultápláltság irracionális kezelésének szerepe akut glomerulonephritis során.
- A lassú áramok szerepet játszanak fertőző folyamatok: citomegalovírus fertőzés, hepatitis B, parainfluenza stb.
- A veseszövet szerkezetének veleszületett rendellenességei.
- Örökletes immunhiányok(az immunrendszer csökkent működése genetikai rendellenességek miatt).
- nefrotikus (ödéma-proteinuriás);
- hematurikus;
- vegyes.
- A betegség akutan alakul ki hipotermia, torokfájás, akut légúti fertőzés, védőoltások beadása után vagy anélkül. látható okok.
- A fő tünetek a duzzanat és a fehérje jelenléte a vizeletben.
- A betegség hosszú ideig tart, a javulás időszakait újabb exacerbációk követik. A krónikus veseelégtelenség fokozatosan alakul ki.
- Általában nincs panasz - a gyermek normálisan érzi magát.
- Kis mennyiségű vörösvértest és fehérje található a vizeletben. Néha az ilyen változások 10-15 évig fennállnak tünet nélkül.
- Sok gyereket találnak krónikus mandulagyulladás(mandulagyulladás) és egyéb krónikus fertőzési gócok.
- Esetenként duzzanat, derékfájás, fejfájás, fokozott fáradtság, hasfájás .
- Egyes gyermekeknél a betegséget vérszegénység, sápadtság és megnövekedett vérnyomás kíséri.
- Ha a tünetek hosszú ideig fennállnak, fennáll a krónikus veseelégtelenség veszélye.
- Jellemző a vér és fehérje kombinációja a vizeletben, ödéma és megnövekedett vérnyomás.
- A magas vérnyomás megnyilvánulásai: fejfájás és szédülés, derékfájás, letargia, ingerlékenység, homályos látás, néha görcsök.
- Gyakran vérszegénység és sápadtság figyelhető meg.
- A betegség súlyos, és nagyon korán kialakul a krónikus veseelégtelenség.
 Hogyan történik? rendelői megfigyelés krónikus glomerulonephritisben szenvedő gyermekek?
Hogyan történik? rendelői megfigyelés krónikus glomerulonephritisben szenvedő gyermekek?
A gyógyszeres megfigyelést addig végezzük, amíg a gyermeket át nem szállítják egy felnőtt klinikára:
- Krónikus pyelonephritis. Olyan betegség, amelyben a gyulladás túlnyomórészt a vesemedencében, a kelyhekben és a vese tubuláris rendszerében alakul ki.
- Amiloidózis. Olyan betegség, amelyben a fehérjék és a szénhidrátok anyagcseréje megszakad veserák esetén
Lehet-e alkoholt inni, ha glomerulonephritisben szenved?
 Az alkoholfogyasztás negatívan befolyásolja az összes szerv és rendszer állapotát, és a vesék sem kivételek. Az alkohol súlyosbíthatja a krónikus glomerulonephritis lefolyását, ezért javasolt annak teljes elkerülése. A tabu a szénsavas italokra is vonatkozik.
Az alkoholfogyasztás negatívan befolyásolja az összes szerv és rendszer állapotát, és a vesék sem kivételek. Az alkohol súlyosbíthatja a krónikus glomerulonephritis lefolyását, ezért javasolt annak teljes elkerülése. A tabu a szénsavas italokra is vonatkozik. Lehet-e enni görögdinnyét, ha glomerulonephritisben szenved?
 A krónikus glomerulonephritisben szenvedők ehetnek görögdinnyét. De mivel sok folyadékot tartalmaznak, az ajánlott maximális összeget A görögdinnye fogyasztását a betegség formájától és stádiumától függően határozzák meg. Forduljon orvosához. Néha, krónikus glomerulonephritis esetén, még a böjt „görögdinnye” napok megszervezése is javasolt.
A krónikus glomerulonephritisben szenvedők ehetnek görögdinnyét. De mivel sok folyadékot tartalmaznak, az ajánlott maximális összeget A görögdinnye fogyasztását a betegség formájától és stádiumától függően határozzák meg. Forduljon orvosához. Néha, krónikus glomerulonephritis esetén, még a böjt „görögdinnye” napok megszervezése is javasolt.
látens forma– a prognózis kedvező; - hematurikus és hipertóniás forma– a prognózis súlyos;
- vegyes és proteinurikus forma- a prognózis kedvezőtlen.
-
 Milan Metropolitan: térkép, jegyárak és hasznos tippek Mennyibe kerülnek a jegyek?
Milan Metropolitan: térkép, jegyárak és hasznos tippek Mennyibe kerülnek a jegyek?
-
 Jeppesen diagramok olvasásának megtanulása – oktatóanyag Kiegészítők telepítése, amelyek jelentősen javítják a szimulátor grafikáját és valósághűségét
Jeppesen diagramok olvasásának megtanulása – oktatóanyag Kiegészítők telepítése, amelyek jelentősen javítják a szimulátor grafikáját és valósághűségét
-
 Mikor és milyen esetekben kell nulla bevallást benyújtania az egyéni vállalkozónak?
Mikor és milyen esetekben kell nulla bevallást benyújtania az egyéni vállalkozónak?
-
 Mi az a jelző, és hogyan lehet megtalálni?
Mi az a jelző, és hogyan lehet megtalálni?










