Mindent a szív- és érrendszer betegségeiről. A szív- és érrendszer betegségei
Cikk megjelenési dátuma: 2017.02.03
Cikk frissítés dátuma: 2018.12.18
Ebből a cikkből megtudhatja: milyen típusú szívbetegségek vannak (veleszületett és szerzett). Okai, tünetei és kezelési módszerei (orvosi és sebészeti).
A szív- és érrendszeri betegségek az egyik vezető halálok. Az orosz statisztikák azt mutatják, hogy az összes elhunyt állampolgár körülbelül 55% -a szenvedett e csoport betegségeitől.
Ezért mindenki számára fontos a szívpatológiák jeleinek ismerete a betegség időben történő azonosítása és a kezelés azonnali megkezdése érdekében.
Ugyanilyen fontos, hogy legalább 2 évente egyszer, 60 éves kortól pedig évente megelőző vizsgálatot végezzen a kardiológus.
A szívbetegségek listája kiterjedt, a tartalomban bemutatásra kerül. Sokkal könnyebben kezelhetők, ha diagnosztizálják őket kezdeti szakaszban. Ezek egy része teljesen gyógyítható, mások nem, de mindenesetre, ha korai stádiumban kezdi meg a terápiát, elkerülheti a patológia további fejlődését, a szövődményeket és csökkentheti a halálozás kockázatát.
Szívkoszorúér-betegség (CHD)
Ez egy olyan patológia, amelyben a szívizom elégtelen vérellátása. Ennek oka az érelmeszesedés vagy a koszorúerek trombózisa.

Az IHD osztályozása
Az akut koronária szindrómáról külön érdemes beszélni. Tünete egy elhúzódó (több mint 15 perces) mellkasi fájdalom. Ez a kifejezés nem jelöl külön betegséget, hanem akkor használatos, ha a tünetek és az EKG alapján lehetetlen megkülönböztetni a miokardiális infarktust a szívinfarktustól. A betegnek előzetesen felállítják az „akut koszorúér-szindróma” diagnózisát, és azonnal megkezdik a trombolitikus kezelést, amely minden esetben szükséges. akut forma IHD. A végső diagnózist az infarktus markereinek vérvizsgálata után állítják fel: szív troponin T és szív troponin 1. Ha ezek szintje emelkedett, akkor a beteg szívizomelhalásban szenved.
Az IHD tünetei
Az angina pectoris jele égő, szorító fájdalom a szegycsont mögött. Néha a fájdalom kisugárzik bal oldal, a test különböző részein: lapocka, váll, kar, nyak, állkapocs. Ritkábban a fájdalom az epigastriumban lokalizálódik, így a betegek azt gondolhatják, hogy gyomorproblémák vannak, nem pedig szívvel.
Stabil anginával a rohamokat a fizikai aktivitás provokálja. Az angina (a továbbiakban: FC) funkcionális osztályától függően a fájdalmat változó intenzitású stressz okozhatja.
| 1 FC | A beteg jól tolerálja a napi tevékenységeket, mint a hosszú gyaloglás, könnyű kocogás, lépcsőzés, stb. Fájdalomrohamok csak nagy intenzitású fizikai aktivitás során jelentkeznek: gyors futás, ismételt súlyemelés, sportolás stb. |
|---|---|
| 2 FC | Roham léphet fel több mint 0,5 km (7-8 perc megállás nélkül) gyaloglás vagy 2 emeletnél magasabb lépcsőzés után. |
| 3 FC | Egy személy fizikai aktivitása jelentősen korlátozott: 100-500 m séta vagy a 2. emeletre való felmászás rohamot válthat ki. |
| 4 FC | A támadásokat még a legkisebb fizikai aktivitás is kiváltja: 100 m-nél kevesebb séta (például a ház körüli mozgás). |

Az instabil angina abban különbözik a stabil anginától, hogy a rohamok gyakoribbá válnak, nyugalmi állapotban kezdenek megjelenni, és tovább tarthatnak - 10-30 percig.
A kardioszklerózist mellkasi fájdalom, légszomj, fáradtság, duzzanat és ritmuszavarok nyilvánítják.
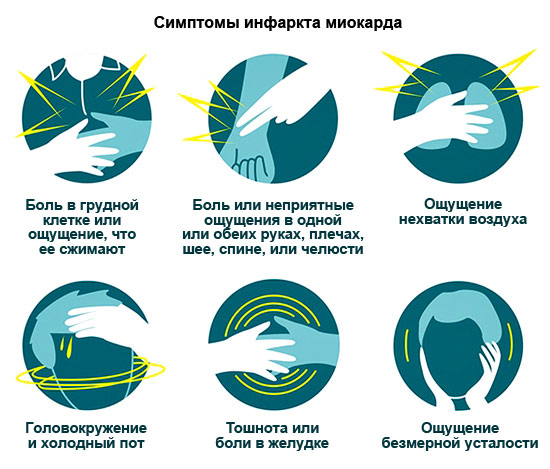
A statisztikák szerint a betegek körülbelül 30%-a hal meg 24 órán belül anélkül, hogy orvoshoz fordulna. Ezért gondosan tanulmányozza az MI összes jelét, hogy időben hívjon mentőt.
Az MI tünetei
| Forma | Jelek |
|---|---|
| Anginás – a legjellemzőbb | Nyomó, égető fájdalom a mellkasban, esetenként a bal vállba, karba, lapockákba, az arc bal oldalára sugárzik. A fájdalom 15 percig tart (néha akár egy napig is). Nitroglicerinnel nem távolítható el. A fájdalomcsillapítók csak átmenetileg gyengítik. Egyéb tünetek: légszomj, szívritmuszavarok. |
| Asztmás | Szívasztmás roham alakul ki, amelyet a bal kamra akut elégtelensége okoz. Főbb jelei: fulladás érzése, levegőhiány, pánik. További: a nyálkahártyák és a bőr cianózisa, felgyorsult szívverés. |
| Aritmiás | Magas pulzusszám, alacsony vérnyomás, szédülés, lehetséges ájulás. |
| Hasi | Fájdalom a felső hasban, amely a lapockákba sugárzik, hányinger, hányás. Gyakran még az orvosok is kezdetben összekeverik a gyomor-bélrendszeri betegségekkel. |
| Cerebrovascularis | Szédülés vagy ájulás, hányás, zsibbadás a karban vagy a lábban. Által klinikai kép az ilyen MI hasonló az ischaemiás stroke-hoz. |
| Tünetmentes | A fájdalom intenzitása és időtartama megegyezik a normál fájdaloméval. Enyhe légszomj jelentkezhet. Megkülönböztető tulajdonság fájdalom - A nitroglicerin tabletta nem segít. |
Koszorúér-betegség kezelése
| Stabil angina | Roham enyhítése - Nitroglicerin. Hosszú távú terápia: aszpirin, béta-blokkolók, sztatinok, ACE-gátlók. |
|---|---|
| Instabil angina | Sürgősségi ellátás: a szokásosnál nagyobb intenzitású roham esetén hívjon mentőt, és adjon a betegnek 5 percenként 3-szor egy Aspirin tablettát és egy Nitroglicerin tablettát. A kórházban a beteg kalcium antagonistákat (Verapamil, Diltiazem) és Aspirint kap. Ez utóbbit folyamatosan alkalmazni kell. |
| Miokardiális infarktus | Sürgősségi segítség: azonnal hívjon orvost, 2 tabletta aszpirin, nitroglicerin a nyelv alá (legfeljebb 3 tabletta 5 perces időközzel). Érkezéskor az orvosok azonnal megkezdik ezt a kezelést: oxigént lélegeznek be, morfiumoldatot adnak be, ha a nitroglicerin nem csillapítja a fájdalmat, és heparint adnak be a vér hígítására. További kezelés: fájdalomcsillapítás a intravénás beadás Nitroglicerin vagy kábító fájdalomcsillapítók; a szívizomszövet további nekrózisának megelőzése trombolitikumok, nitrátok és béta-blokkolók segítségével; az aszpirin állandó használata. Állítsa helyre a vérkeringést a szívben az ilyenek segítségével sebészeti műtétek: coronaria angioplasztika, stentelés, . |
| Cardiosclerosis | A betegnek nitrátokat, szívglikozidokat, ACE-gátlókat vagy béta-blokkolókat, aszpirint, diuretikumokat írnak fel. |

Krónikus szívelégtelenség
Ez a szív olyan állapota, amelyben nem képes teljes mértékben pumpálni a vért az egész testben. Ennek oka a szív- és érrendszeri betegségek (veleszületett vagy szerzett rendellenességek, ischaemiás szívbetegség, gyulladások, érelmeszesedés, magas vérnyomás stb.).

Oroszországban több mint 5 millió ember szenved CHF-ben.
A CHF szakaszai és tünetei:
- 1 – kezdőbetű. Ez enyhe bal kamrai elégtelenség, amely nem vezet hemodinamikai (keringési) zavarokhoz. Nincsenek tünetek.
- 2A szakasz. Rossz keringés az egyik körben (általában a kis körben), a bal kamra megnagyobbodása. Tünetek: légszomj és szívdobogásérzés kis fizikai terhelés mellett, nyálkahártya cianózisa, száraz köhögés, lábak duzzanata.
- 2B szakasz. A hemodinamika mindkét körben károsodott. A szívkamrák hipertrófián vagy kitáguláson mennek keresztül. Tünetek: légszomj nyugalomban, sajgó mellkasi fájdalom, a nyálkahártya és a bőr kék árnyalata, szívritmuszavarok, köhögés, szív-asztma, végtag-, has-, máj-megnagyobbodás.
- 3. szakasz. Súlyos keringési zavarok. Visszafordíthatatlan változások a szívben, a tüdőben, az erekben, a vesékben. Minden, a 2B stádiumra jellemző tünet felerősödik, és a károsodás tünetei megjelennek belső szervek. A kezelés már nem hatékony.

Kezelés
Mindenekelőtt az alapbetegség kezelése szükséges.
Tüneti gyógyszeres kezelést is végeznek. A beteget felírják:
- ACE-gátlók, béta-blokkolók vagy aldoszteron antagonisták – a vérnyomás csökkentésére és a szívbetegség további progressziójának megelőzésére.
- Diuretikumok - az ödéma megszüntetésére.
- Szívglikozidok - szívritmuszavarok kezelésére és a szívizom teljesítményének javítására.
Szelep hibái
A szeleppatológiáknak két tipikus típusa van: szűkület és elégtelenség. Szűkület esetén a szelep lumenje beszűkül, ami megnehezíti a vér pumpálását. Elégtelenség esetén a szelep éppen ellenkezőleg, nem zár be teljesen, ami a vér ellenkező irányú kiáramlásához vezet.

Gyakrabban ilyen szívbillentyű-hibákat szereznek. Krónikus betegségek (például ischaemiás szívbetegség), korábbi gyulladások vagy rossz életmód hátterében jelennek meg.
Az aorta és a mitrális billentyűk a leginkább érzékenyek a betegségekre.
A leggyakoribb billentyűbetegségek tünetei és kezelése:
| Név | Tünetek | Kezelés |
|---|---|---|
| Aorta szűkület | A kezdeti szakaszban nincsenek tünetek, ezért nagyon fontos a rendszeres megelőző szívvizsgálat. Súlyos stádiumban angina pectoris rohamai jelennek meg, közben elájulnak a fizikai aktivitás, sápadt bőr, alacsony szisztolés vérnyomás. |
Tünetek gyógyszeres kezelése (billentyűhibák miatt). Szelepcsere. |
| Kudarc aortabillentyű | Szapora szívverés, légszomj, szívasztma (fulladási roham), ájulás, alacsony diasztolés vérnyomás. | |
| Mitrális szűkület | Légszomj, megnagyobbodott máj, a has és a végtagok duzzanata, néha a hang rekedtsége, ritkán (az esetek 10%-ában) szívfájdalom. | |
| Mitrális billentyű elégtelenség | Légszomj, száraz köhögés, szív-asztma, lábak duzzanata, fájdalom a jobb hypochondriumban, sajgó fájdalom a szívben. |
Mitrális prolapsus
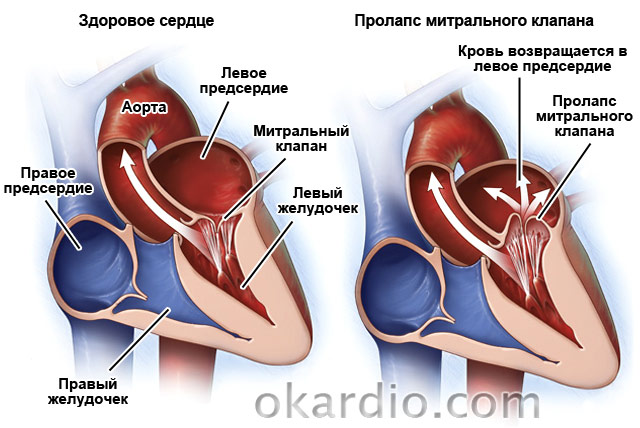
Egy másik gyakori patológia. A lakosság 2,4%-ában fordul elő. Ez egy veleszületett rendellenesség, amelyben a szeleplapok „süllyednek” a bal pitvarba. Az esetek 30%-ában tünetmentes. A betegek fennmaradó 70%-ánál az orvosok légszomjat, fájdalmat a szív területén, émelygéssel és a torokban kialakuló „gombóc” érzésével kísérve, szívritmuszavarokat, fáradtságot, szédülést és gyakori hőmérséklet-emelkedést 37,2-37,4 °C-ra. .
Ha a betegség tünetmentes, nincs szükség kezelésre. Ha a hibát aritmiák vagy szívfájdalom kíséri, tüneti terápiát írnak elő. Nál nél erős változás szelep műtétileg korrigálható. Mivel a betegség az életkorral előrehalad, a betegeket évente 1-2 alkalommal kardiológusnak kell megvizsgálnia.
Ebstein anomáliája

Az Ebstein-féle anomália a tricuspidalis billentyű szórólapjainak a jobb kamrába való elmozdulása. Tünetek: légszomj, paroxizmális tachycardia, ájulás, a nyaki vénák duzzanata, a jobb pitvar és a jobb kamra felső részének megnagyobbodása.
A tünetmentes esetek kezelését nem végzik el. Ha a tünetek súlyosak, műtéti korrekciót vagy billentyűtranszplantációt végeznek.
Veleszületett szívhibák
A szív szerkezetének veleszületett rendellenességei a következők:
- A pitvari septum defektus a jobb és a bal pitvar közötti kommunikáció jelenléte.
- Disszidál interventricularis septum– kóros kommunikáció a jobb és a bal kamra között.
- Az Eisenmenger komplex egy magasan fekvő kamrai septum defektus, az aorta jobbra tolódik el, és egyidejűleg kapcsolódik mindkét kamrához (aorta dextropozíció).
- Patent ductus arteriosus - az aorta és a tüdőartéria közötti kommunikáció, amely általában az embrionális fejlődési szakaszban jelen van, nem zárt.
- A Fallot tetralógiája négy hiba kombinációja: kamrai sövény defektus, aorta dextropozíció, szűkület pulmonalis artériaés jobb kamrai hipertrófia.

Veleszületett szívhibák - jelek és kezelés:
| Név | Tünetek | Kezelés |
|---|---|---|
| Pitvari septum defektus | Kis hibával a jelek középkorban kezdenek megjelenni: 40 év után. Ez légszomj, gyengeség, fáradtság. Idővel krónikus szívelégtelenség alakul ki minden jellegzetes tünetével. Minél nagyobb a hiba, annál korábban kezdenek megjelenni a tünetek. | A hiba műtéti lezárása. Nem mindig történik meg. Javallatok: a gyógyszeres kezelés hatástalansága CHF kezelése, lemarad fizikai fejlődés gyermekeknél és serdülőknél a tüdőkörben megnövekedett vérnyomás, arteriovénás váladékozás. Ellenjavallatok: venoarterialis shunt, súlyos bal kamrai elégtelenség. |
| Kamrai septum defektus | Ha a defektus átmérője 1 cm-nél kisebb (vagy az aortanyílás átmérőjének felénél kisebb), akkor közepes intenzitású fizikai aktivitásnál csak légszomj jellemző. Ha a hiba nagyobb a megadott méretnél: légszomj enyhe terhelésnél vagy nyugalomban, szívfájdalom, köhögés. |
A hiba műtéti lezárása. |
| Eisenmenger komplexum | Klinikai kép: kékes bőr, légszomj, hemoptysis, CHF jelei. | Gyógyszeres kezelés: béta-blokkolók, endotelin antagonisták. Lehetséges műtét a septum defektus lezárására, az aorta eredetének korrekciójára és az aortabillentyű cseréjére, de a betegek gyakran meghalnak a beavatkozás során. Átlagos időtartam A beteg élete 30 év. |
| Fallot tetralógiája | A nyálkahártyák és a bőr kék árnyalata, visszamaradt növekedés és fejlődés (fizikai és szellemi egyaránt), görcsrohamok, alacsony vérnyomás, szívelégtelenség tünetei. Az átlagos várható élettartam 12-15 év. A betegek 50%-a 3 éves kora előtt meghal. |
A sebészeti kezelés kivétel nélkül minden beteg számára javallott. A korai gyermekkorban műtétet végeznek, hogy anasztomózist hozzanak létre a subclavia és a pulmonalis artériák között, hogy javítsák a tüdő vérkeringését. 3-7 éves korban kivitelezhető radikális műtét: mind a 4 anomália egyidejű korrekciója. |
| Nyílt ductus arteriosus | Hosszú idő telik el anélkül klinikai tünetek. Idővel légszomj és szívdobogásérzés, a bőr sápadtsága vagy kék árnyalata, alacsony diasztolés vérnyomás. | A hiba műtéti lezárása. Minden betegnek javasolt, kivéve azokat, akiknek jobbról balra tolatás van. |
Gyulladásos betegségek
Osztályozás:
- Endocarditis – a szív belső nyálkahártyáját, a billentyűket érinti.
- Szívizomgyulladás – izomhártya.
- Pericarditis - a szívburok zsák.

Okozhatják mikroorganizmusok (baktériumok, vírusok, gombák), autoimmun folyamatok (például reuma) vagy mérgező anyagok.
A szívgyulladás más betegségek szövődményei is lehetnek:
- tuberkulózis (endocarditis, pericarditis);
- szifilisz (endocarditis);
- influenza, torokfájás (szívizomgyulladás).
Ügyeljen erre, és azonnal forduljon orvoshoz, ha influenzára vagy torokfájásra gyanakszik.
A gyulladás tünetei és kezelése
| Név | Tünetek | Kezelés |
|---|---|---|
| Endokarditisz | Magas hőmérséklet (38,5-39,5), fokozott izzadás, gyorsan fejlődő billentyűhibák (echokardiográfiával kimutatható), szívzöremények, máj- és lépmegnagyobbodás, az erek fokozott törékenysége (a köröm alatt és a szemekben vérzések láthatók), az ujjbegyek megvastagodása. | Antibakteriális terápia 4-6 hétig, billentyűtranszplantáció. |
| Szívizomgyulladás | Többféleképpen fordulhat elő: fájdalomrohamok a szívben; szívelégtelenség tünetei; vagy extrasystole és supraventricularis aritmiák esetén. A szívspecifikus enzimek, troponinok és leukociták vérvizsgálata alapján pontos diagnózis állítható fel. | Ágynyugalom, diéta (10. sz. sókorlátozással), antibakteriális és gyulladáscsökkentő terápia, szívelégtelenség vagy aritmiák tüneti kezelése. |
| Szívburokgyulladás | Mellkasi fájdalom, légszomj, szívdobogásérzés, gyengeség, köhögés váladék nélkül, nehézség a jobb hypochondriumban. | Nem szteroid gyulladáscsökkentő szerek, antibiotikumok, súlyos esetekben - subtotal vagy teljes pericardiectomia (a szívburok egy részének vagy egészének eltávolítása). |
Ritmuszavarok
Okok: neurózisok, elhízás, nem megfelelő táplálkozás, nyaki osteochondrosis, rossz szokások, kábítószer-, alkohol- vagy kábítószer-mérgezés, koszorúér-betegség, kardiomiopátia, szívelégtelenség, korai kamrai gerjesztési szindrómák. Ez utóbbiak olyan szívbetegségek, amelyekben további impulzusutak vannak a pitvarok és a kamrák között. Ezekről az anomáliákról külön táblázatban olvashat.
A ritmuszavarok jellemzői:
| Név | Leírás |
|---|---|
| Sinus tachycardia | Gyors szívverés (90-180 percenként), miközben fenntartja a normál ritmust és az impulzusterjedés normál mintáját a szívben. |
| Pitvarfibrilláció (villogás) | Kontrollálatlan, szabálytalan és gyakori (200-700/perc) pitvari összehúzódások. |
| Pitvarlebegés | A pitvarok ritmikus összehúzódásai körülbelül 300 percenkénti gyakorisággal. |
| Kamrafibrilláció | Kaotikus, gyakori (200-300 percenként) és nem teljes kamrai összehúzódások. A teljes összehúzódás hiánya akut keringési elégtelenséget és ájulást vált ki. |
| Kamrai lebegés | A kamrák ritmikus összehúzódásai 120-240 percenkénti gyakorisággal. |
| Paroxizmális supraventrikuláris (szupraventrikuláris) tachycardia | Ritmikus gyors szívverés (100-250/perc) rohamok |
| Extrasystole | Spontán összehúzódások ritmusból. |
| Vezetési zavarok (sinoatrialis blokk, interatrialis blokk, atrioventricularis blokk, köteg elágazás blokkja) | Az egész szív vagy az egyes kamrák ritmusának lelassítása. |

A kamrák idő előtti gerjesztésének szindrómái:
| WPW szindróma (Wolf-Parkinson-White szindróma) | CLC-szindróma (Clerc-Levy-Christesco) |
|---|---|
| Tünetek: paroxizmális (paroxizmális) supraventricularis vagy kamrai tachycardia (a betegek 67%-ánál). Megnövekedett szívverés érzése, szédülés és néha ájulás kíséri. | Tünetek: hajlam a supraventrikuláris tachycardia rohamaira. Ezek alatt a beteg erős szívverést érez, és szédülhet. |
| Oka: Kent köteg jelenléte, a pitvar és a kamra közötti rendellenes útvonal. | Oka: James-köteg jelenléte a pitvar és az atrioventricularis junction között. |
| Mindkét betegség veleszületett és meglehetősen ritka. | |
Ritmuszavarok kezelése
Az alapbetegség kezeléséből, az étrend és az életmód beállításából áll. Antiaritmiás gyógyszereket is felírnak. A súlyos szívritmuszavarok radikális kezelése egy defibrillátor-kardioverter felszerelése, amely „beállítja” a szív ritmusát, és megakadályozza a kamrai vagy pitvarfibrillációt. Vezetési zavarok esetén elektromos szívstimuláció lehetséges.

A korai kamrai gerjesztési szindrómák kezelése lehet tüneti (a rohamok gyógyszeres megszüntetése) vagy radikális (a kóros vezetési út rádiófrekvenciás ablációja).
Cardiomyopathiák
Ezek olyan szívizom-betegségek, amelyek szívelégtelenséget okoznak, és nem kapcsolódnak gyulladásos folyamatokhoz vagy a koszorúerek patológiáihoz.
A leggyakoribbak a hipertrófiás és. A hipertrófiát a bal kamra és az interventricularis septum falainak növekedése jellemzi, kitágult - a bal és néha a jobb kamra üregének növekedése. Az elsőt a lakosság 0,2%-ánál diagnosztizálják. Sportolókban fordul elő, és hirtelen szívhalált okozhat. De ebben az esetben óvatosan kell eljárni megkülönböztető diagnózis a hipertrófiás kardiomiopátia és a nem kóros szívmegnagyobbodás között sportolóknál.

A keringési rendszer a szervezet egyik integráló rendszere. Normális esetben optimálisan biztosítja a szervek és szövetek vérellátási igényeit. Ahol a szisztémás keringés szintjét a következők határozzák meg:
- szívműködés;
- érrendszeri tónus;
- a vér állapota - teljes és keringő tömegének mérete, valamint reológiai tulajdonságai.
A szívműködés, az erek tónusának megsértése vagy a vérrendszer változásai keringési elégtelenséghez vezethetnek - olyan állapothoz, amelyben a keringési rendszer nem elégíti ki a szövetek és szervek azon szükségleteit, hogy vérrel oxigént és anyagcsere-szubsztrátokat szállítsanak hozzájuk. valamint a szén-dioxid és a metabolitok szállítása a szövetekből.
A keringési elégtelenség fő okai:
- szív patológia;
- zavarok az erek falának tónusában;
- a keringő vér tömegének és/vagy reológiai tulajdonságainak változásai.
A fejlődés súlyosságától és a lefolyás jellegétől függően az akut ill krónikus kudarc vérkeringés
Akut keringési elégtelenség órák vagy napok alatt alakul ki. A leggyakoribb okok a következők lehetnek:
- akut miokardiális infarktus;
- bizonyos típusú aritmia;
- akut vérveszteség.
Krónikus keringési elégtelenség több hónap vagy év alatt alakul ki, és okai a következők:
- krónikus gyulladásos szívbetegségek;
- kardioszklerózis;
- szívhibák;
- hiper- és hipotenzív állapotok;
- anémia.
A keringési elégtelenség jeleinek súlyossága alapján 3 szakaszt különböztetnek meg. Az I. szakaszban a keringési elégtelenség jelei (légszomj, szívdobogásérzés, vénás pangás) nyugalmi állapotban hiányoznak, és csak fizikai aktivitás során észlelhetők. A II. stádiumban ezek és a keringési elégtelenség egyéb jelei mind nyugalomban, mind különösen fizikai aktivitás során észlelhetők. A III. stádiumban jelentős zavarok figyelhetők meg a szívműködésben és a nyugalmi hemodinamikában, valamint kifejezett disztrófiás és szerkezeti változások szervekben és szövetekben.
A SZÍV MŰKÖDÉSÉNEK PATOLÓGIÁJA
A legtöbb különféle kóros folyamatok A szívet érintő patológia három csoportja van: koszorúér-elégtelenség, aritmiák és szívelégtelenség .
1. Koszorúér-elégtelenség a szívizom túlzott oxigénigénye és metabolikus szubsztrátjai, mint a szívkoszorúereken keresztüli beáramlásuk.
A koszorúér-elégtelenség típusai:
- a koszorúér véráramlásának reverzibilis (átmeneti) zavarai; ezek közé tartozik az angina pectoris, amelyet a szívizom ischaemia következtében fellépő súlyos kompressziós fájdalom jellemez a szegycsontban;
- a véráramlás visszafordíthatatlan leállása vagy a koszorúereken keresztüli véráramlás hosszú távú jelentős csökkenése, ami általában szívinfarktussal végződik.
A szívkárosodás mechanizmusai koszorúér-elégtelenségben.
Oxigénhiány és anyagcsere-szubsztrátok a szívizomban a koszorúér-elégtelenség (angina pectoris, miokardiális infarktus) során a szívizom károsodásának számos gyakori, tipikus mechanizmusának kialakulását idézi elő:
- a kardiomiociták energiaellátási folyamatainak zavara;
- membránjaik és enzimeik károsodása;
- az ionok és a folyadék egyensúlyának felborulása;
- a szívműködés szabályozási mechanizmusainak zavara.
A szív fő funkcióiban bekövetkező változások a koszorúér-elégtelenség során elsősorban a szív megsértését jelentik kontraktilis aktivitás, melynek mutatója a stroke és a perctérfogat csökkenése.
2. Szívritmuszavarok - szívritmuszavarok által okozott kóros állapot. Jellemzőjük a gerjesztési impulzusok generálásának gyakoriságában és periodicitásában vagy a pitvarok és a kamrák gerjesztési sorrendjében bekövetkező változások. Az aritmiák számos szív- és érrendszeri betegség szövődményei. érrendszerÉs fő ok szívbetegség miatti hirtelen halál.
Az aritmiák típusai, etiológiájuk és patogenezisük. Az aritmiák a szívizom egy, két vagy három alapvető tulajdonságának megsértésének következményei: az automatizmus, a vezetőképesség és az ingerlékenység.
Szívritmuszavarok az automatizmus károsodása következtében, azaz a szívszövet azon képessége, hogy akciós potenciált generál („serkentő impulzus”). Ezek az aritmiák a szív impulzusok generálásának gyakoriságában és szabályosságában bekövetkező változásokban nyilvánulnak meg, és tachycardiaÉs bradycardia.
Az aritmiák a szívsejtek gerjesztési impulzus vezetésére irányuló képességének megsértéséből erednek.
A következő típusú vezetési zavarokat különböztetjük meg:
- a vezetés lassulása vagy blokkolása;
- a végrehajtás felgyorsítása.
Szívritmuszavarok a szívszövet ingerlékenységének zavarai következtében.
Izgatottság- a sejtek azon tulajdonsága, hogy érzékelik az inger hatását, és gerjesztési reakcióval reagálnak rá.
Az ilyen aritmiák közé tartozik az extrasystole. paroxizmális tachycardia és a pitvarok vagy a kamrák fibrillációja (villogása).
Extrasystole- rendkívüli, korai impulzus, amely az egész szív vagy egyes részei összehúzódását okozza. Ebben az esetben a szívösszehúzódások megfelelő sorrendje megszakad.
Paroxizmális tachycardia- paroxizmális, a megfelelő ritmusú impulzusok gyakoriságának hirtelen növekedése. Ebben az esetben az ektopiás impulzusok gyakorisága 160-220 percenként.
Pitvar- vagy kamrafibrilláció szabálytalan, rendetlenséget jelent elektromos tevékenység pitvarok és kamrák, amit a szív hatékony pumpáló funkciójának megszűnése kísér.
3. Szív elégtelenség - számos, különböző szerveket és szöveteket érintő betegségben kialakuló szindróma. Ugyanakkor a szív nem biztosítja a működésükhöz megfelelő vérellátást.
Etiológia A szívelégtelenség főként két okcsoporthoz kapcsolódik: közvetlen szívkárosodás- trauma, szívhártya-gyulladás, elhúzódó ischaemia, szívinfarktus, szívizom toxikus károsodása stb., ill. a szív funkcionális túlterhelése ennek eredményeként:
- a szívbe áramló vér mennyiségének növelése és a kamrák nyomásának növelése hipervolémiával, policitémiával, szívhibákkal;
- az ebből eredő ellenállás a kamrákból az aortába és a pulmonalis artériába való kilökődésével szemben, amely bármilyen eredetű artériás magas vérnyomás és egyes szívhibák esetén jelentkezik.
A szívelégtelenség típusai (3. diagram).
A túlnyomórészt érintett szívrész szerint:
- bal kamra amely a bal kamrai szívizom károsodása vagy túlterhelése következtében alakul ki;
- jobb kamra, ami általában a jobb kamrai szívizom túlterhelésének a következménye, például krónikus obstruktív tüdőbetegségekben - bronchiectasis, bronchiális asztma, tüdőtágulat, pneumoszklerózis stb.
A fejlődés sebessége szerint:
- Akut (perc, óra). Szívsérülés, akut miokardiális infarktus, tüdőembólia, hipertóniás krízis, akut toxikus szívizomgyulladás stb. következménye.
- Krónikus (hónapok, évek). Krónikus artériás magas vérnyomás, krónikus légzési elégtelenség, elhúzódó vérszegénység, krónikus szívelégtelenség következménye.
A szívműködés és a központi hemodinamika megsértése. A kontrakció erejének és sebességének csökkenése, valamint a szívizom ellazulása szívelégtelenségben a szívfunkció, a központi és perifériás hemodinamika mutatóinak változásaiban nyilvánul meg.
A főbbek a következők:
- a stroke és a perctérfogat csökkenése, amely a szívizom kontraktilis funkciójának depressziója következtében alakul ki;
- a maradék szisztolés vértérfogat növekedése a szív kamráinak üregeiben, ami a hiányos szisztolés következménye;
A SZÍV-ÉR-RENDSZER BETEGSÉGEI.
3. séma
- megnövekedett végdiasztolés nyomás a szív kamráiban. Az üregükben felhalmozódó vér mennyiségének növekedése, a szívizom relaxációjának károsodása, a szívüregek megnyúlása a végső diasztolés vértérfogat növekedése miatt:
- a vérnyomás emelkedése azokban a vénás erekben és szívüregekben, ahonnan a vér bejut a szív érintett részeibe. Így bal kamrai szívelégtelenség esetén megnő a nyomás a bal pitvarban, a pulmonalis keringésben és a jobb kamrában. Jobb kamrai szívelégtelenség esetén a nyomás megnövekszik a jobb pitvarban és a szisztémás keringés vénáiban:
- a szívizom szisztolés összehúzódásának és diasztolés relaxációjának sebességének csökkenése. Főleg az izometrikus feszültség és a szívszisztolé egészének időtartamának növekedésében nyilvánul meg.
A SZÍV-ÉR-RENDSZER BETEGSÉGEI
A szív- és érrendszeri betegségek csoportjába olyan gyakori betegségek tartoznak, mint az érelmeszesedés, a magas vérnyomás, a szívkoszorúér-betegség, a gyulladásos szívbetegségek és annak rendellenességei. érrendszeri betegségek is. Ugyanakkor az érelmeszesedést, a magas vérnyomást és a szívkoszorúér-betegséget (CHD) a legmagasabb morbiditási és mortalitási arány jellemzi világszerte, bár ezek viszonylag „fiatal” betegségek, és csak a 20. század elején nyertek jelentőségükre. I. V. Davydovsky „civilizációs betegségeknek” nevezte őket, amelyek abból fakadnak, hogy az ember nem tud alkalmazkodni a gyorsan előrehaladó urbanizációhoz és az ezzel járó életmódbeli változásokhoz, állandó stresszhatásokhoz, környezeti zavarokhoz és a „civilizált társadalom” egyéb jellemzőihez.
Az atherosclerosis és a magas vérnyomás etiológiájában és patogenezisében sok közös vonás van. Ugyanakkor az IHD. amely: ma már önálló betegségnek számít, lényegében az ateroszklerózis és a magas vérnyomás kardiális formája. Azonban annak a ténynek köszönhetően, hogy a fő halálozási arány pontosan a miokardiális infarktushoz kapcsolódik, ami az IHD lényege. a WHO döntése szerint önálló nozológiai egység státuszt kapott.
ATEROSKLERÓZIS
Érelmeszesedés- a nagy és közepes méretű artériák (elasztikus és izom-elasztikus típusú) krónikus betegsége, amely főként a zsír- és fehérjeanyagcsere zavaraihoz kapcsolódik.
Ez a betegség rendkívül gyakori az egész világon, mivel az érelmeszesedés jelei minden 30-35 év feletti embernél megtalálhatók, bár ezek eltérő mértékben jelentkeznek. Az ateroszklerózist a lipidek és fehérjék gócos lerakódása jellemzi a nagy artériák falában, amelyek körül kötőszövet nő, ami ateroszklerotikus plakk kialakulását eredményezi.
Az atherosclerosis etiológiája Nem tárták fel teljesen, bár általánosan elfogadott, hogy ez egy polietiológiai betegség, amelyet a zsír-fehérje metabolizmus változásai és az artériák intimának endotéliumának károsodása okoz. Az anyagcserezavarok okai, valamint az endotéliumot károsító tényezők eltérőek lehetnek, de az érelmeszesedés kiterjedt epidemiológiai vizsgálatai lehetővé tették a legjelentősebb hatások azonosítását, melyek ún. kockázati tényezők .
Ezek tartalmazzák:
- kor, mivel az érelmeszesedés gyakoriságának és súlyosságának növekedése az életkorral kétségtelen;
- padló- férfiaknál a betegség korábban alakul ki, mint a nőknél, és súlyosabb, gyakrabban fordulnak elő szövődmények;
- átöröklés- a betegség genetikailag meghatározott formáinak megléte bizonyítást nyert;
- hiperlipidémia(hiperkoleszterinémia)- vezető kockázati tényező, mivel a vérben az alacsony sűrűségű lipoproteinek dominálnak a lipoproteinekkel szemben, és nagy sűrűségű, ami elsősorban a táplálkozási szokásokhoz kapcsolódik;
- artériás magas vérnyomás , ami az érfalak fokozott permeabilitásához vezet, beleértve a lipoproteineket, valamint az intim endotélium károsodásához;
- stresszes helyzetek - a legfontosabb kockázati tényező, mivel pszicho-érzelmi stresszhez vezetnek, ami a rendellenességek oka neuroendokrin szabályozás zsír-fehérje anyagcsere és vazomotoros rendellenességek;
- dohányzó- a dohányosok érelmeszesedése 2-szer intenzívebben alakul ki, és kétszer gyakrabban fordul elő, mint a nemdohányzókban;
- hormonális tényezők, mivel a legtöbb hormon befolyásolja a zsír-fehérje anyagcsere zavarait, ami különösen nyilvánvaló, ha diabetes mellitusés hypothyreosis. Az orális fogamzásgátlók közel állnak ezekhez a kockázati tényezőkhöz, feltéve, hogy több mint 5 éve használják őket;
- elhízás és fizikai inaktivitás hozzájárulnak a zsír-fehérje anyagcsere megzavarásához és az alacsony sűrűségű lipoproteinek felhalmozódásához a vérben.
Pato- és morfogenezis az érelmeszesedés több szakaszból áll (47. ábra).
Prelipid szakasz Jellemzője, hogy az artériákban a zsír-fehérje komplexek olyan mennyiségben jelennek meg, amely szabad szemmel még nem látható, és még nincsenek atherosclerotikus plakkok.
Lipoidosis szakasz tükrözi a zsír-fehérje komplexek felhalmozódását az erek intimjában, amelyek zsíros foltok és csíkok formájában válnak láthatóvá sárga szín. Mikroszkóp alatt szerkezet nélküli zsír-fehérje tömegeket határoznak meg, amelyek körül makrofágok, fibroblasztok és limfociták helyezkednek el.

Rizs. 47. Az aorta ateroszklerózisa, a - zsíros foltok és csíkok (festés Szudán III-mal); b - rostos plakkok fekélyesedéssel; c - rostos plakkok; d - fekélyes rostos plakkok és meszesedés; d - rostos plakkok, fekélyek, meszesedés, vérrögök.
A liposclerosis stádiuma zsír-fehérje tömegek és formák körüli kötőszövet burjánzása következtében alakul ki rostos plakk, amely az intima felszíne fölé kezd emelkedni. A plakk felett az intima szklerózisossá válik - kialakul plakkos gumiabroncs, amely hyalinizálódhat. A rostos plakkok az ateroszklerotikus vaszkuláris elváltozások fő formája. Az artériás falra gyakorolt legnagyobb hemodinamikai hatású helyeken találhatók - az erek elágazásának és hajlításának területén.
A bonyolult elváltozások stádiuma három folyamatot foglal magában: atheromatosis, fekélyképződés és meszesedés.
Az atheromatosisra jellemző, hogy a plakk közepén a zsír-fehérje tömegek szétesnek, amorf pépes törmelék képződik, amely kollagénmaradványokat és az érfal rugalmas rostjait, koleszterin kristályokat, elszappanosodott zsírokat és koagulált fehérjéket tartalmaz. A plakk alatti ér középső bélése gyakran sorvad.
A fekélyesedést gyakran megelőzi a plakkba történő vérzés. Ebben az esetben a lepedék fedőrétege megreped, és atheromás tömegek esnek az ér lumenébe. A plakk ateromás fekély, amelyet trombózisos tömegek borítanak.
A kalcinózis befejezi az ateroszklerózis morfogenezisét
plakkok és a benne lévő kalcium sók kiválása jellemzi. Megtörténik a lepedék meszesedése vagy megkövesedése, amely sziklás sűrűségűvé válik.
Az érelmeszesedés lefolyása hullámos. A betegség előrehaladtával fokozódik az intima lipoidosis, a betegség lecsengésével a plakkok körüli kötőszövet növekedése és a bennük lévő kalcium-sók lerakódása fokozódik.
Az atherosclerosis klinikai és morfológiai formái. Az ateroszklerózis megnyilvánulása attól függ, hogy mely nagy artériák érintettek. A klinikai gyakorlatban az aorta, a szív koszorúereinek, az agyi artériák és a végtag artériáinak ateroszklerotikus elváltozásainak van a legnagyobb jelentősége.
Az aorta ateroszklerózisa- az ateroszklerotikus elváltozások leggyakoribb lokalizációja, amelyek itt a legkifejezettebbek.
A plakkok általában azon a területen képződnek, ahol a kisebb erek az aortából származnak. Az ív és a hasi aorta, ahol nagy és kis plakkok találhatók, jobban érintettek. Amikor a plakkok elérik a fekélyesedés és az atherocalcinosis stádiumát, helyükön véráramlási zavarok lépnek fel, és fali trombusok képződnek. Leválásukkor thromboemboliává alakulnak, elzárva a lép, a vesék és más szervek artériáit, szívrohamot okozva. Az ateroszlerotikus plakk fekélyesedése és ezzel összefüggésben az aortafal rugalmas rostjainak pusztulása hozzájárulhat a kialakulásához aneurizmák - az érfal zsákkuláris kitüremkedése vérrel és trombózisos tömeggel. Az aneurizma szakadása gyors kialakulásához vezet hatalmas vérveszteségés a hirtelen halál.
Az agyi artériák érelmeszesedése vagy agyi forma idős és idős betegekre jellemző. Az artériák lumenének jelentős szűkülete esetén ateroszklerotikus plakkok miatt az agy folyamatosan tapasztal oxigén éhezés; és fokozatosan sorvad. Az ilyen betegeknél ateroszklerotikus demencia alakul ki. Ha az egyik agyi artéria lumenét teljesen elzárja egy trombus, ischaemiás infarktus agy szürke lágyulásának gócok formájában. Az atherosclerosis által érintett agyi artériák törékennyé válnak és megrepedhetnek. Vérzés lép fel - vérzéses stroke, amelyben az agyszövet megfelelő területe elhal. A hemorrhagiás stroke lefolyása a helyétől és súlyosságától függ. Ha vérzés lép fel a negyedik kamra alján, vagy a kiömlött vér az agy oldalsó kamráiba tör, akkor gyors halál következik be. Ischaemiás infarktus, valamint kisebb vérzéses stroke esetén, amely nem vezet a beteg halálához, az elhalt agyszövet fokozatosan feloldódik, és helyén folyadékot tartalmazó üreg képződik - agyciszta. Az ischaemiás infarktus és az agyvérzéses stroke kíséri Neurológiai rendellenességek. A túlélő betegeknél bénulás alakul ki, a beszéd gyakran szenved, és egyéb beszédzavarok jelentkeznek. Amikor együtt-
Megfelelő kezeléssel idővel lehetséges a központi idegrendszer egyes elveszett funkcióinak helyreállítása.
Az alsó végtagok ereinek érelmeszesedése is gyakoribb idős korban. Ha a lábak vagy lábfej artériáinak lumenét az atheroscleroticus plakkok jelentősen szűkítik, az alsó végtagok szövetei ischaemiának vannak kitéve. Amikor megnő a végtagok izmainak terhelése, például járáskor, fájdalom jelentkezik bennük, és a betegek kénytelenek megállni. Ezt a tünetet ún időszakos claudicatio . Ezenkívül megfigyelhető a hideg hőmérséklet és a végtagok szöveteinek sorvadása. Ha a szűkületes artériák lumenét plakk, trombus vagy embólia teljesen lezárja, a betegek atheroscleroticus gangrénát alakítanak ki.
Az érelmeszesedés klinikai képében a vese- és bélartériák károsodása lehet a legkifejezettebb, de a betegség ezen formái kevésbé gyakoriak.
HIPERTONIÁS BETEGSÉG
Hipertóniás betegség- krónikus betegség, amelyet a vérnyomás hosszan tartó és tartós emelkedése (BP) jellemez - 140 Hgmm feletti szisztolés. Művészet. és diasztolés - 90 Hgmm felett. Művészet.
A férfiak valamivel gyakrabban betegek, mint a nők. A betegség általában 35-45 éves korban kezdődik és 55-58 éves korig halad, ezután a vérnyomás gyakran emelkedett értékeken stabilizálódik. Időnként a fiataloknál tartós és gyorsan növekvő vérnyomás-emelkedés alakul ki.
Etiológia.
A hipertónia 3 tényező kombinációján alapul:
- krónikus pszicho-érzelmi stressz;
- a sejtmembránok örökletes hibája, ami a Ca 2+ és Na 2+ ionok cseréjének megszakadásához vezet;
- a vérnyomás szabályozásának renális volumetrikus mechanizmusának genetikailag meghatározott hibája.
Kockázati tényezők:
- a genetikai tényezők nem kétségesek, mivel a magas vérnyomás gyakran családi eredetű;
- ismételt érzelmi stressz;
- étrend magas étkezési só fogyasztásával;
- hormonális tényezők - a hipotalamusz-hipofízis rendszer megnövekedett nyomásfokozó hatása, a katekolaminok túlzott felszabadulása és a renin-angiotenzin rendszer aktiválása;
- vesefaktor;
- elhízottság;
- dohányzó;
- fizikai inaktivitás, ülő életmód.
Pato- és morfogenezis.
A magas vérnyomást szakaszos fejlődés jellemzi.
Az átmeneti vagy preklinikai stádiumot a vérnyomás időszakos emelkedése jellemzi. Ezeket az arteriolák görcse okozza, melynek során maga az érfal oxigén éhezést tapasztal, ami degeneratív elváltozásokat okoz benne. Ennek eredményeként megnő az arterioláris falak permeabilitása. Vérplazmával telítettek (plazmorrhagia), amely túlnyúlik az ereken, és perivaszkuláris ödémát okoz.
A vérnyomás normalizálása és a mikrokeringés helyreállítása után az arteriolák és a perivaszkuláris terek falából a vérplazma a nyirokrendszerbe kerül, és a plazmával együtt az erek falába került vérfehérjék kicsapódnak. A szív terhelésének ismételt növekedése miatt a bal kamra mérsékelt kompenzációs hipertrófiája alakul ki. Ha az átmeneti stádiumban a pszicho-érzelmi stresszt okozó állapotokat megszüntetjük és megfelelő kezelést végzünk, akkor a kezdődő hypertonia gyógyítható, hiszen ebben a szakaszban még nincsenek visszafordíthatatlan morfológiai változások.
A vaszkuláris stádiumot klinikailag a vérnyomás tartós emelkedése jellemzi. Ez az érrendszer mélyreható diszregulációjával és morfológiai változásaival magyarázható. A vérnyomás átmeneti növekedésének stabil állapotba való átmenete számos neuroendokrin mechanizmus működésével jár együtt, amelyek közül a legfontosabbak a reflex, a vese, az érrendszer, a membrán és az endokrin. A vérnyomás gyakran ismétlődő emelkedése az aortaív baroreceptorainak érzékenységének csökkenéséhez vezet, ami általában a szimpatikus-mellékvese rendszer aktivitásának gyengüléséhez és a vérnyomás csökkenéséhez vezet. Ennek a szabályozórendszernek a hatásának erősítése és a vese arteriolák görcsössége serkenti a renin enzim termelődését. Ez utóbbi angiotenzin képződéséhez vezet a vérplazmában, ami magas szinten stabilizálja a vérnyomást. Ezenkívül az angiotenzin fokozza a mineralokortikoidok képződését és felszabadulását a mellékvesekéregből, amelyek tovább növelik a vérnyomást és hozzájárulnak annak magas szintű stabilizálásához.
Az arteriolák egyre gyakoribb, ismétlődő görcsei, fokozódó plazmorrhagia és a falakban egyre nagyobb mennyiségű kicsapódott fehérjetömeg hyalinosis, vagy parteriolosclerosis. Az arteriolák falai sűrűbbé válnak, elveszítik rugalmasságukat, vastagságuk jelentősen megnő, és ennek megfelelően az erek lumenje csökken.
A folyamatosan magas vérnyomás jelentősen megnöveli a szív terhelését, ami szívelégtelenség kialakulását eredményezi. kompenzációs hipertrófia (48. ábra, b). Ilyenkor a szív tömege eléri a 600-800 g-ot.Az állandó magas vérnyomás megnöveli a nagy artériák terhelését, aminek következtében az izomsejtek sorvadnak, faluk rugalmas rostjai elveszítik rugalmasságukat. A vér biokémiai összetételének változásával, a koleszterin és a nagy molekuláris fehérjék felhalmozódásával együtt megteremtik az előfeltételeket a nagy artériák ateroszklerotikus elváltozásainak kialakulásához. Sőt, ezeknek a változásoknak a súlyossága sokkal nagyobb, mint az érelmeszesedésnél, amelyet nem kísér a vérnyomás emelkedése.
A szervi elváltozások szakasza.
A szervek változásai másodlagosak. Súlyosságuk, valamint klinikai megnyilvánulásuk az arteriolák és artériák károsodásának mértékétől, valamint az ezekkel a változásokkal kapcsolatos szövődményektől függ. A szervek krónikus elváltozásainak alapja nem a vérkeringésük, fokozódó oxigénéhezés és kondicionált! ezek a csökkent funkciójú szervszklerózis.
Magas vérnyomás esetén kiemelten fontos hipertóniás krízis , azaz a vérnyomás éles és hosszan tartó emelkedése az arteriolák görcsössége miatt. Hipertóniás válság megvan a maga morfológiai kifejeződése: arteriolák görcse, falaik plazmorrhagia és fibrinoid nekrózisa, perivaszkuláris diapedetikus vérzések. Ezek a változások, amelyek olyan szervekben fordulnak elő, mint az agy, a szív és a vesék, gyakran a betegek halálához vezetnek. Krízis a magas vérnyomás kialakulásának bármely szakaszában előfordulhat. A gyakori krízisek jellemzik a betegség rosszindulatú lefolyását, amely általában fiataloknál jelentkezik.
Komplikációk a magas vérnyomás, amely görcsben, az arteriolák és artériák trombózisában vagy szakadásában nyilvánul meg, szívrohamhoz vagy szervi vérzésekhez vezet, amelyek általában a halál okai.
A hipertónia klinikai és morfológiai formái.
A test vagy más szervek károsodásának túlsúlyától függően a magas vérnyomás kardiális, agyi és vese klinikai és morfológiai formáit különböztetjük meg.
Szív alakú, mint az érelmeszesedés kardiális formája, ez a lényeg koszorúér-betegség szívbetegség, és független betegségnek tekintik.
Agyi vagy agyi forma- a magas vérnyomás egyik leggyakoribb formája.
Általában egy hialinizált ér megrepedésével és a vérömlenyhez hasonló masszív agyvérzés (vérzéses stroke) kialakulásával jár (48. ábra, a). A vér agykamráiba való áttörése mindig a beteg halálával végződik. Magas vérnyomás esetén ischaemiás agyi infarktus is előfordulhat, bár sokkal ritkábban, mint ateroszklerózis esetén. Fejlődésük trombózissal vagy ateroszklerotikus elváltozások görcsével jár a középső agyi artériákban vagy az agyalap artériáiban.
Vese forma. A magas vérnyomás krónikus lefolyásában arterioloscleroticus nephrosclerosis alakul ki, amely az afferens arteriolák hyalinosisával jár együtt. A véráramlás csökkenése a megfelelő glomerulusok sorvadásához és hyalinosisához vezet. Feladatukat a megőrzött glomerulusok látják el, amelyek hipertrófián mennek keresztül.

Rizs. 48. Magas vérnyomás. a - vérzés a bal agyféltekében; b - a szív bal kamrájának miokardiális hipertrófiája; c - elsődleges ráncos vese (arterioloscleroticus nephrosclerosis).

Rizs. 49. Arterioloscleroticus nephrosclerosis. Hialinizált (HK) és sorvadó (AK) glomerulusok.
Ezért a vesék felszíne szemcsés megjelenést kölcsönöz: hyalinizált glomerulusok és sorvadt, szklerotikus nefronok süllyednek, a vesék felszíne fölé pedig hipertrófiás glomerulusok emelkednek ki (48. ábra, c, 49). Fokozatosan a szklerotikus folyamatok kezdenek uralkodni, és kialakulnak az elsődleges ráncos rügyek. Ugyanakkor a krónikus veseelégtelenség fokozódik, ami véget ér urémia.
Tüneti magas vérnyomás (hipertónia). A magas vérnyomás a vérnyomás másodlagos emelkedése - a vese, az endokrin mirigyek és az erek különböző betegségeinek tünete. Ha az alapbetegség megszűnik, a magas vérnyomás is megszűnik. Tehát a mellékvese daganat eltávolítása után - pheochromocytoma. jelentős magas vérnyomás kíséretében a vérnyomás is normalizálódik. Ezért a magas vérnyomást meg kell különböztetni a tünetekkel járó magas vérnyomástól.
KORONÁRIA SZÍVBETEGSÉG (CHD)
Az ischaemiás vagy koszorúér-betegség a szívkoszorúér keringés abszolút vagy relatív elégtelensége által okozott betegségek csoportja, amely a szívizom oxigénigénye és a szívizomba való eljuttatása közötti eltérésben nyilvánul meg. Az esetek 95%-ában az IHD-t a koszorúerek ateroszklerózisa okozza. Az IHD a népesség halálozásának fő oka. Rejtett (preklinikai) IHD a 35 év felettiek 4-6%-ában fordul elő. Évente több mint 5 millió beteget regisztrálnak világszerte. B C és több mint 500 ezren meghalnak. A férfiak korábban megbetegednek, mint a nők, de 70 év után a férfiak és a nők ugyanolyan gyakran kapnak IHD-t.
A szívkoszorúér-betegség formái. A betegségnek 4 formája van:
- hirtelen koszorúér halál, szívleállás miatt bekövetkezett olyan személynél, akinek 6 órával korábban nem volt szívpanasza;
- angina pectoris - ischaemiás szívbetegség formája, amelyet mellkasi fájdalom rohamai jellemeznek az EKG változásaival, de jellegzetes enzimek megjelenése nélkül a vérben;
- miokardiális infarktus - a szívizom akut fokális ischaemiás (keringési) nekrózisa, amely a koszorúér-keringés hirtelen megzavarása következtében alakul ki;
- kardioszklerózis - krónikus ischaemiás szívbetegség (CHD)- angina vagy szívinfarktus kimenetele; A cardiosclerosis alapján krónikus szívaneurizma alakulhat ki.
Az ischaemiás betegség lefolyása lehet akut és krónikus. Ezért kiemelik akut ischaemiás szívbetegség(angina pectoris, hirtelen koszorúér-halál, szívinfarktus) ill krónikus ischaemiás szívbetegség(cardiosclerosis minden megnyilvánulásában).
Kockázati tényezők ugyanaz, mint az érelmeszesedés és a magas vérnyomás esetén.
Az IHD etiológiája alapvetően megegyezik az atherosclerosis és a magas vérnyomás etiológiájával. A koszorúér-betegségben szenvedő betegek több mint 90%-a szenved a szívkoszorúerek szűkületében szenvedő atherosclerosisban, és legalább az egyiknél 75%-os vagy annál nagyobb mértékű beszűkülés. Ebben az esetben még enyhe fizikai aktivitáshoz sem biztosítható a megfelelő véráramlás.
Az IHD különböző formáinak patogenezise
Fejlesztés különféle típusok Az akut ischaemiás szívbetegség a koszorúér-keringés akut zavarával jár, ami a szívizom ischaemiás károsodásához vezet.
Ezen károsodások mértéke az ischaemia időtartamától függ.
- Az angina pectorist reverzibilis szívizom-ischaemia jellemzi, amely szűkületes koszorúér-szklerózissal jár, és klinikai forma az IHD minden típusa. Kompressziós fájdalom és égő érzés jellemzi a mellkas bal felében, besugárzással. bal kéz, lapocka környéke, nyak, alsó állkapocs. A támadások fizikai megterhelés, érzelmi stressz stb. során jelentkeznek, és értágító szerek szedésével leállítják. Ha az angina pectoris 3-5 vagy akár 30 percig tartó rohama során haláleset következik be, a szívizom morfológiai elváltozásait csak speciális technikákkal lehet kimutatni, mivel a szív makroszkóposan nem változik.
- A hirtelen koszorúér-halál összefügg azzal, hogy akut ischaemia a szívizomban már 5-10 perccel a roham után kialakulhat arpogén anyagok- olyan anyagok, amelyek a szív elektromos instabilitását okozzák, és megteremtik a kamrafibrilláció előfeltételeit. A szívizom fibrillációja miatt elhunytak boncolásakor a szív petyhüdt volt, a bal kamra megnagyobbodott. Mikroszkóposan kifejezett töredezettség izomrostok.
- Miokardiális infarktus.
Etiológia Az akut szívinfarktus a koszorúér véráramlásának hirtelen leállásával jár, akár a koszorúér trombus vagy embólia általi elzáródása miatt, akár egy atheroscleroticus koszorúér hosszan tartó görcsének eredményeként.
Patogenezis szívinfarktus nagymértékben meghatározza a. hogy a három koszorúér fennmaradó lumene összességében csak az átlagos norma 34%-át teszi ki, miközben ezeknek a lumeneknek a „kritikus összege” legalább 35%-nak kell lennie, hiszen akkor is a koszorúerekben a teljes véráramlás a minimálisan elfogadható szint.
A szívinfarktus dinamikájában 3 szakaszt különböztetnek meg, amelyek mindegyikét saját morfológiai jellemzők jellemzik.
Ischaemiás stádium, vagy az ischaemiás dystrophia stádiuma, a koszorúér trombus általi elzáródása után az első 18-24 órában alakul ki. A szívizom makroszkopikus változásai ebben a szakaszban nem láthatók. A mikroszkópos vizsgálat feltárja az izomrostok disztrófiás elváltozásait töredezettségük formájában, a harántcsíkoltság elvesztését, és a szívizom stroma ödémás. A mikrokeringési zavarok a kapillárisokban és venulákban pangás és iszap formájában fejeződnek ki, és vannak diapedesicus vérzések. Az ischaemiás területeken hiányoznak a glikogén és a redox enzimek. A szívizom ischaemia területéről származó kardiomiociták elektronmikroszkópos vizsgálata a mitokondriumok duzzadását és pusztulását, a glikogénszemcsék eltűnését, a szarkoplazma duzzadását és a myofilamentumok túlzott összehúzódását mutatja (50. ábra). Ezek a változások hipoxiával, elektrolit-egyensúlyzavarral és az anyagcsere leállásával járnak a szívizom ischaemiás területein. Ebben az időszakban a szívizom olyan részein, amelyeket nem érint ischaemia, mikrokeringési zavarok és stromaödéma alakul ki.
Az ischaemiás stádiumban bekövetkezett halál tól következik be Kardiogén sokk, kamrafibrilláció vagy szívmegállás (aszisztolé).
Nekrotikus stádium A szívinfarktus az anginás rohamot követő első nap végén alakul ki. A boncolás során gyakran fibrines pericarditist figyelnek meg az infarktus területén. A szívizom keresztmetszetén jól látható sárgás, szabálytalan alakú szívizomelhalásos gócok, melyeket hiperémiás erek és vérzések vörös csíkja vesz körül - vérzéses peremmel rendelkező ischaemiás infarktus (51. ábra). A szövettani vizsgálat során az izomszövet nekrózisának gócai az érintetlen szívizomra korlátozódnak elhatárolás(határ) vonal, amelyet a leukocita infiltráció és a hiperémiás erek zónája képvisel (52. ábra).
Az infarktus területein kívül ebben az időszakban mikrokeringési zavarok, kifejezett dystrophiás változások a szívizomsejtekben, számos mitokondrium pusztulása, számuk és térfogatuk növekedésével egyidejűleg alakulnak ki.
A szívinfarktus szerveződési szakasza közvetlenül a nekrózis kialakulása után kezdődik. A leukociták és a makrofágok megtisztítják a gyulladásos mezőt a nekrotikus tömegektől. Fibroblasztok jelennek meg a demarkációs zónában. kollagént termelnek. A nekrózis fókuszát kezdetben granulációs szövet váltja fel, amely körülbelül 4 héten belül érlelődik durva rostos kötőszövetté. Miokardiális infarktus szerveződik, helyén heg marad (lásd 30. ábra). Nagy fokális kardioszklerózis lép fel. Ebben az időszakban a heg körüli szívizom és a szív többi részének szívizom, különösen a bal kamra, regeneratív hipertrófián megy keresztül. Ez lehetővé teszi a szívműködés fokozatos normalizálását.
Így az akut miokardiális infarktus 4 hétig tart. Ha ebben az időszakban a beteg új szívinfarktust tapasztal, akkor ún visszatérő . Ha az első infarktus után 4 héttel vagy később újabb szívinfarktus következik be, akkor ún megismételt .
Komplikációk már a nekrotikus stádiumban előfordulhat. Így a nekrózis területe megolvad - myomalacia , aminek következtében a szívinfarktus területén a szívizom falának szakadása léphet fel, vérrel feltöltve a szívburok üregét - szív tamponálás , ami hirtelen halálhoz vezet.

Rizs. 51. Szívinfarktus (a szív keresztirányú metszete). 1 - ischaemiás infarktus vérzéses peremmel hátsó fal bal kamra; 2 - elzáró trombus a bal szívkoszorúér leszálló ágában; 3 - a szív falának szakadása. Az ábrákon (lent): a - az infarktus zóna árnyékolt (a nyíl a rést mutatja); b - a szeletszintek árnyékoltak.

Rizs. 52. Szívinfarktus. Az izomszövet nekrózisának területét demarkációs vonal (DL) veszi körül. leukocitákból áll.
A myomalacia a kamrafal kidudorodásához és akut szívaneurizma kialakulásához vezethet. Ha az aneurizma megreped, szívtamponád is előfordul. Ha egy akut aneurizma nem szakad fel, üregében vérrögök képződnek, amelyek az agy, a lép, a vesék és magukban a koszorúerek ereiben thromboembolia forrásává válhatnak. Fokozatosan, akut szívaneurizmában, a vérrögök felcserélődnek kötőszöveti Az aneurizma keletkező üregében azonban a trombózisos tömegek megmaradnak vagy újra kialakulnak. Az aneurizma krónikussá válik. A thromboembolia forrása az infarktus területén az endocardiumon lévő trombotikus lerakódások lehetnek. A nekrotikus stádiumban bekövetkező halál a szív kamrai fibrillációja miatt is előfordulhat.

Rizs. 53. Krónikus ischaemiás szívbetegség. a - infarktus utáni nagy fokális kardioszklerózis (nyíl mutatja); b - diffúz fokális kardioszklerózis (a hegeket nyilak jelzik).
Eredmények. Akut miokardiális infarktus A szívizom akut szívelégtelenséget okozhat, gyakran tüdőödéma kialakulásával és az agyi anyag duzzanatával. Az eredmény nagy gócú kardioszklerózis és krónikus ischaemiás szívbetegség is.
4. Krónikus szívkoszorúér-betegség
Morfológiai kifejezés krónikus ischaemiás szívbetegségek a következők:
- kifejezett ateroszklerotikus kis fokális kardioszklerózis;
- infarktus utáni makrofokális kardioszklerózis;
- krónikus szívaneurizma a koszorúerek atherosclerosisával kombinálva (53. ábra). Akkor fordul elő, amikor egy masszív szívinfarktus után a keletkező hegszövet vérnyomás hatására kidudorodni kezd, elvékonyodik, és zsákszerű kiemelkedés képződik. A vér örvénylése miatt az aneurizmában vérrögök jelennek meg, amelyek thromboembolia forrásává válhatnak. A krónikus szívaneurizma a legtöbb esetben a növekvő krónikus szívelégtelenség oka.
Mindezeket a változásokat a szívizom mérsékelten kifejezett regeneratív hipertrófiája kíséri.
Klinikailag A krónikus ischaemiás szívbetegség az angina pectorisban és a krónikus kardiovaszkuláris elégtelenség fokozatos kialakulásában nyilvánul meg, amely a beteg halálával végződik. A krónikus ischaemiás szívbetegség bármely szakaszában előfordulhat akut vagy visszatérő szívinfarktus.
Okok A szívgyulladást különböző fertőzések és mérgezések okozzák. A gyulladásos folyamat érintheti a szív egyik membránját vagy annak teljes falát. Endokardium gyulladás - endokarditisz , szívizom gyulladás - szívizomgyulladás, szívburok - szívburokgyulladás és a szív összes membránjának gyulladása, pancarditis .
Endokarditisz.
Az endocardium gyulladása általában csak egy bizonyos részére terjed ki, vagy a szívbillentyűket, vagy azok húrjait, vagy a szívüregek falát fedi le. Endocarditis esetén a gyulladásra jellemző folyamatok kombinációja figyelhető meg - elváltozás, váladékozás és proliferáció. A klinikán a legnagyobb jelentősége az billentyű endocarditis . Másoknál gyakrabban érintett a kéthús billentyű, valamivel ritkábban - az aortabillentyű, és a szív jobb felének billentyűinek gyulladása meglehetősen ritkán fordul elő. Vagy csak a szelep felületi rétegei érintettek, vagy teljesen, teljes mélységében. A szelep megváltoztatása gyakran fekélyesedéshez, sőt perforációhoz vezet. Trombózisos tömegek általában a szeleppusztulás területén képződnek ( thromboendocarditis) szemölcs vagy polip formájában. Az exudatív változások a szelep vérplazmával való telítéséből és a váladéksejtek infiltrációjából állnak. Ugyanakkor a szelep megduzzad és vastagabbá válik. A gyulladás produktív fázisa szklerózissal, megvastagodással, deformációval és a billentyűk összeolvadásával ér véget, ami szívbetegséghez vezet.
Az endocarditis drámaian megnehezíti annak a betegségnek a lefolyását, amelyben kialakult, mivel a szív működése súlyosan érintett. Ezenkívül a billentyűkön lévő trombózisos lerakódások thromboembolia forrásává válhatnak.
Az eredmény billentyű endocarditis szívhibák és szívelégtelenség.
Szívizomgyulladás.
A szívizom gyulladása általában különféle betegségeket bonyolít, anélkül, hogy önálló betegség lenne. A szívizomgyulladás kialakulásában fontos a szívizom fertőzése vírusok, rickettsia és baktériumok által, amelyek a szívizomba a véráramon keresztül, azaz hematogén úton jutnak el. A szívizomgyulladás akut vagy krónikus formában fordul elő. Az egyik vagy másik fázis túlsúlyától függően a szívizomgyulladás lehet alteratív, exudatív, produktív (proliferatív).
Az akut lefolyásban az exudatív és produktív szívizomgyulladás akut szívelégtelenséget okozhat. Krónikus állapotban diffúz kardioszklerózishoz vezetnek, ami viszont krónikus szívelégtelenség kialakulásához vezethet.
Szívburokgyulladás.
A szív külső nyálkahártyájának gyulladása más betegségek szövődményeként fordul elő, és exudatív vagy krónikus tapadó szívburokgyulladás formájában jelentkezik.
Exudatív pericarditis a váladék jellegétől függően lehet savós, fibrines, gennyes, vérzéses és vegyes.
Savós szívburokgyulladás savós váladék felhalmozódása jellemzi a szívburok üregében, ami az alapbetegség kedvező kimenetele esetén gyakran különösebb következmények nélkül megszűnik.
Fibrines pericarditis gyakrabban alakul ki mérgezéssel, például urémiával, valamint szívinfarktussal, reumával, tuberkulózissal és számos más betegséggel. A fibrinális váladék felhalmozódik a szívburok üregében, és a levelek felületén szőrszálak ("szőrös szív") formájában fibrinkötegek jelennek meg. Amikor a fibrines váladék megszerveződik, a szívburok rétegei között sűrű adhéziók képződnek.
Gennyes szívburokgyulladás leggyakrabban a közeli szervek gyulladásos folyamatainak szövődményeként fordul elő - tüdő, mellhártya, mediastinum, nyirokcsomók mediastinum, amelyből a gyulladás átterjed a szívburokba.
Hemorrhagiás pericarditis akkor alakul ki, amikor a rák áttétet ad a szívbe.
Az akut exudatív pericarditis kimenetele szívmegállás lehet.
Krónikus tapadó szívburokgyulladás exudatív-produktív gyulladás jellemzi, gyakran tuberkulózissal és reumával alakul ki. Az ilyen típusú szívburokgyulladás esetén a váladék nem oldódik fel, hanem szerveződésen megy keresztül. Ennek eredményeként a szívburok rétegei között összenövések képződnek, majd a szívburok ürege teljesen benőtt és elszklerózisosodik. összeszorítva a szívet. Gyakran kalcium sók rakódnak le a hegszövetben, és „páncélozott szív” alakul ki.
Az eredmény Az ilyen pericarditis krónikus szívelégtelenség.
SZÍVHIBA
A szívhibák gyakori kórképek, amelyek általában csak azokra vonatkoznak sebészi kezelés. A szívhibák lényege az egyes részek vagy a szívből kinyúló nagy erek szerkezetének megváltozása. Ehhez társul a szívműködés károsodása és általános rendellenességek vérkeringés A szívhibák lehetnek veleszületettek vagy szerzettek.
Veleszületett szívküszöbök Az embrionális fejlődés olyan rendellenességeinek következményei, amelyek az embriogenezis genetikai változásaihoz vagy a magzat által ebben az időszakban elszenvedett betegségekhez kapcsolódnak (54. ábra). A szívhibák e csoportjában a leggyakoribb a nyitott foramen ovale, a ductus arteriosus, az interventricularis septum és a Fallot-tetralógia.

Rizs. 54. A veleszületett szívhibák főbb formáinak vázlata (Ya. L. Rapoport szerint). A. Normál kapcsolat a szív és a nagy erek között. Lp - bal pitvar; LV - bal kamra; Rp - jobb pitvar; RV - jobb kamra; A - aorta; LA - pulmonalis artéria és ágai; PV - tüdővénák. B. Látható ductus arteriosus a pulmonalis artéria és az aorta között (nyilak jelzik az aortából a pulmonalis artériába a ductus arteriosus mentén történő véráramlás irányát). B. Kamrai sövény defektus. A bal kamrából származó vér részben átmegy a jobb oldalba (nyíl jelzi). D. Fallot tetralógiája. Az interventricularis septum felső részének hibája közvetlenül az aorta eredete alatt; a pulmonalis törzs szűkülése a szívből való kilépésénél; az aorta mindkét kamrából kilép az interventricularis defektus területén, vegyes artériás-vénás vért kapva (nyíl jelzi). A jobb kamra éles hipertrófiája és általános cianózis (cianózis).
Az ovális ablak bezárása. Az interatrialis septumban lévő lyukon keresztül a vér a bal pitvarból jobbra, majd a jobb kamrába áramlik, és a tüdőkeringésbe. Ilyenkor a szív jobb oldali részei túlteltek vérrel, és ahhoz, hogy a jobb kamrából a tüdőtörzsbe kerüljön, a szívizom munkájának folyamatos növelése szükséges. Ez a jobb kamra hipertrófiájához vezet, ami lehetővé teszi a szív számára, hogy egy ideig megbirkózzon a keringési zavarokkal. Ha azonban az ovális ablakot nem zárják be műtéti úton, akkor a jobb szív szívizom-dekompenzációja alakul ki. Ha az interatrialis septum defektusa nagyon nagy, akkor a jobb pitvarból a vénás vér a pulmonalis keringést megkerülve bejuthat a bal pitvarba, és itt keveredik az artériás vérrel. Ennek eredményeként kevert, oxigénben szegény vér kering a szisztémás keringésben. A betegnél hipoxia és cianózis alakul ki.
Foltos ductus arteriosus (54. ábra, A, B). A magzatban a tüdő nem működik, ezért a pulmonalis törzsből a ductus thalamuson keresztül a vér közvetlenül az aortába jut, megkerülve a tüdőkeringést. Normális esetben a ductus arteriosus a gyermek születése után 15-20 nappal bezárul. Ha ez nem történik meg, akkor az aortából, amelyben magas a vérnyomás, a vér a ductus botallin keresztül jut a tüdőtörzsbe. Növekszik benne a vér mennyisége és a vérnyomás, a pulmonalis keringésben megnő a szív bal oldalába jutó vér mennyisége. Növekszik a szívizom terhelése, és kialakul a bal kamra és a bal pitvar hipertrófiája. Fokozatosan szklerotikus elváltozások alakulnak ki a tüdőben, ami hozzájárul a pulmonalis keringés nyomásának növekedéséhez. Ez arra kényszeríti a jobb kamrát, hogy intenzívebben működjön, ami hipertrófiáját eredményezi. A pulmonalis keringés előrehaladott változásaival a pulmonalis törzsben a nyomás magasabb lehet, mint az aortában, és ebben az esetben a pulmonalis törzsből származó vénás vér részben a ductus arteriosuson keresztül az aortába kerül. A kevert vér bejut a szisztémás keringésbe, és a betegnél hipoxia és cianózis alakul ki.
Kamrai septum defektus. Ezzel a hibával a bal kamrából a vér a jobbba jut, ami annak túlterhelését és hipertrófiáját okozza (54. ábra, C, D). Néha az interventricularis septum teljesen hiányozhat (háromkamrás szív). Egy ilyen hiba összeegyeztethetetlen az élettel, bár a háromkamrás szívű újszülöttek egy ideig élhetnek.
FALLOT tetralógiája - kamrai septum defektus, amely a szívfejlődés egyéb anomáliáival kombinálódik: a pulmonalis törzs szűkülése, a bal és jobb kamrából egyidejűleg kiinduló aorta, valamint a jobb kamra hipertrófiájával. Ez a hiba az újszülöttek szívhibáinak 40-50%-ában fordul elő. Egy olyan hibával, mint a Fallot-tetralógia, a vér a szív jobb oldaláról balra áramlik. Ugyanakkor a pulmonalis keringésbe a szükségesnél kevesebb vér, a szisztémás keringésbe kevert vér kerül. A betegnél hipoxia és cianózis alakul ki.
Szerzett szívhibák az esetek túlnyomó többségében következménye gyulladásos betegségek szív és billentyűi. A szerzett szívhibák leggyakoribb oka a reuma, esetenként eltérő etiológiájú endocarditishez társulnak.
Patogenezis.
A billentyűk gyulladásos elváltozásai és szklerózisa következtében a billentyűk deformálódnak, megsűrűsödnek, elvesztik rugalmasságukat és nem tudják teljesen lezárni az atrioventrikuláris nyílásokat, illetve az aorta és a tüdőtörzs száját. Ebben az esetben szívelégtelenség képződik, amelynek különféle változatai lehetnek.
Szelep elégtelensége az atrioventricularis nyílás tökéletlen záródásával alakul ki. Ha a bicuspidalis vagy tricuspidalis billentyűk nem elegendőek, a szisztolés során a vér nemcsak az aortába vagy a tüdőtörzsbe áramlik, hanem vissza is a pitvarokba. Az aorta- vagy tüdőbillentyűk elégtelensége esetén a diasztolés során a vér részben visszaáramlik a szívkamrákba.
Szűkület, vagy lyukak szűkítése a pitvar és a kamrák között nemcsak a szívbillentyűk gyulladása és szklerózisa, hanem billentyűik részleges összeolvadása is kialakul. Ilyenkor az atrioventricularis nyílás vagy a pulmonalis artéria szája, illetve az aortakúp nyílása kisebb lesz.
Elkötelezett bűn szívbetegség akkor fordul elő, ha az atrioventricularis nyílás szűkülete és a billentyűelégtelenség kombinációja. Ez a szerzett szívhibák leggyakoribb típusa. A bicuspidalis vagy tricuspidalis billentyű együttes hibája esetén a diasztolé alatt megnövekedett vérmennyiség nem tud bejutni a kamrába anélkül, hogy Extra erőfeszítést a pitvar szívizom, és a szisztolés során a vér részben visszatér a kamrából a pitvarba, amely megtelik vérrel. A pitvarüreg túlfeszítésének megakadályozása, valamint a szükséges vérmennyiség érágyba való beáramlásának biztosítása érdekében megnő a pitvar és a kamrai szívizom kompenzációs összehúzódási ereje, aminek következtében hipertrófiája alakul ki. Azonban a vér állandó túlcsordulása, például a bal pitvarban az atrioventrikuláris nyílás szűkülete és a kéthús billentyű elégtelensége miatt, ahhoz a tényhez vezet, hogy a tüdővénákból származó vér nem tud teljesen befolyni a bal pitvarba. A pulmonalis keringésben a vér pangása lép fel, és ez megnehezíti a vénás vér áramlását a jobb kamrából a pulmonalis artériába. A pulmonalis keringésben a megnövekedett vérnyomás leküzdésére a jobb kamrai szívizom összehúzódási ereje megnő, és a szívizom is hipertrófiál. Fejlesztés kompenzációs(dolgozó) szívhipertrófia.
Az eredmény szerzett szívhibák, ha a billentyűhibát nem szüntetik meg műtéti úton, krónikus szívelégtelenség és kardiális dekompenzáció, amely egy bizonyos időtartam alatt alakul ki, általában években vagy évtizedekben számolják.
Érrendszeri BETEGSÉGEK
Az érrendszeri betegségek lehetnek veleszületettek vagy szerzettek.
VELeszületett érbetegségek
A veleszületett érbetegségek fejlődési rendellenességek, amelyek közül a legfontosabbak a veleszületett aneurizmák, az aorta coarctációja, az artériás hypoplasia és a vénás atresia.
Veleszületett aneurizmák- fokális kiemelkedések érfal szerkezeti hibája és hemodinamikai terhelése okozza.
Az aneurizmák kisméretű, esetenként többszörös, akár 1,5 cm-es zsákszerű képződmények, amelyek közül különösen veszélyesek az intracerebrális artériák aneurizmái, mivel ezek szakadása subarachnoidális vagy intracerebrális vérzést okoz. Az aneurizmák oka a simaizomsejtek veleszületett hiánya az érfalban és az elasztikus membránok hibája. Az artériás magas vérnyomás elősegíti az aneurizmák kialakulását.
Az aorta koarktációja - az aorta veleszületett szűkülete, általában azon a területen, ahol az ív a leszálló részbe kerül. A hiba a felső végtagok vérnyomásának éles emelkedésében és az alsó végtagokban történő csökkenésében nyilvánul meg, a pulzáció gyengülésével. Ilyenkor a szív bal felének hipertrófiája és a belső mellkasi és bordaközi artériák rendszerén keresztül kollaterális keringés alakul ki.
Artériás hypoplasia ezen erek fejletlensége jellemzi, beleértve az aortát is, míg a koszorúerek hypoplasiája állhat a hirtelen szívhalál hátterében.
Vénás atresia - ritka fejlődési rendellenesség, amely bizonyos vénák veleszületett hiányából áll. A legfontosabb a májvénák atresiája, amely a máj szerkezetének és működésének súlyos rendellenességeiben nyilvánul meg (Budd-Chiari szindróma).
Szerzett érbetegségek nagyon gyakori, különösen ateroszklerózisban és magas vérnyomásban. Klinikai jelentősége Elpusztító endarteritisz, szerzett aneurizma és vasculitis is van.
Obliteráló endarteritis - az artériák, főleg az alsó végtagok betegsége, amelyet az intima megvastagodása jellemez, az erek lumenének szűkülésével egészen annak eltüntetéséig. Ez az állapot súlyos, progresszív szöveti hipoxiában nyilvánul meg, ami gangrénához vezet. A betegség okát nem állapították meg, de a dohányzás és az artériás magas vérnyomás a legfontosabb kockázati tényezők. A szenvedés patogenezisében a szimpatikus-mellékvese rendszer fokozott aktivitása és az autoimmun folyamatok bizonyos szerepet játszanak.
SZERZETT ANEURIZMÁK
A szerzett aneurizmák az erek lumenének lokális kitágulása az érfal kóros elváltozásai miatt. Lehetnek zacskó alakúak vagy hengeresek. Ezen aneurizmák okai az érfal atheroscleroticus, szifilitikus vagy traumás jellegű károsodása lehet. Az aneurizma leggyakrabban az aortában, ritkábban más artériákban fordul elő.
Ateroszklerotikus aneurizmák, Általában az ateroszklerotikus folyamat által károsodott aortában alakulnak ki, túlnyomórészt bonyolult elváltozásokkal, általában 65-75 év után, férfiaknál gyakrabban. Az ok az aorta szívbélésének izom-elasztikus vázának atheromatózus plakkok általi megsemmisülése. Tipikus helyszín- hasi aorta. Az aneurizmában trombózisos tömegek képződnek, amelyek a thromboembolia forrásaként szolgálnak.
Komplikációk- az aneurizma szakadása végzetes vérzés kialakulásával, valamint az alsó végtagok artériáinak tromboembóliája, majd gangrénával.
Szifilitikus aneurizmák- a szifilitikus mesaortitis következménye, amelyet az aortafal középső héja izom-elasztikus keretének megsemmisülése jellemez, általában a felszálló ív és annak mellkasi részén.
Gyakrabban ezek az aneurizmák férfiaknál figyelhetők meg, és átmérője elérheti a 15-20 cm-t. Ha az aneurizma hosszú ideig fennáll, nyomást gyakorol a szomszédos csigolyatestekre és bordákra, ami sorvadást okoz. A klinikai tünetek a szomszédos szervek összenyomódásával járnak, és megjelennek légzési elégtelenség, nyelőcső összenyomódása miatti dysphagia, a visszatérő ideg összenyomódása miatti tartós köhögés, fájdalom, szívműködés dekompenzációja.
Vasculitis- a gyulladásos jellegű érrendszeri betegségek nagy és heterogén csoportja.
A vasculitist az erek falában és a perivaszkuláris szövetben beszűrődés, az endotélium károsodása és hámlása, a vaszkuláris tónus elvesztése és hyperemia az akut periódusban, a fal szklerózisa és gyakran a lumen obliterációja jellemzi. a krónikus lefolyás.
A vasculitis fel van osztva szisztémás, vagy elsődleges,És másodlagos. Az elsődleges vasculitis a betegségek nagy csoportját alkotja, széles körben elterjedt és van független jelentése. A másodlagos vasculitis számos betegségben alakul ki, és a vonatkozó fejezetekben ismertetjük.
Vénás betegségek főként phlebitis - a vénák gyulladása, thrombophlebitis - trombózissal szövődött phlebitis, phlebothrombosis - a vénák trombózisa a korábbi gyulladás nélkül, és visszér erek
Flebitis, thrombophlebitis és phlebothrombosis.
A phlebitis általában a vénás fal fertőzésének következménye, akut komplikációt okozhat fertőző betegségek. Néha a phlebitis a vénák sérülése vagy kémiai károsodása következtében alakul ki. Amikor egy véna begyullad, az endotélium általában károsodik, ami fibrinolitikus funkciójának elvesztéséhez és vérrögképződéshez vezet ezen a területen. Felmerül thrombophlebitis. Fájdalommal, az elzáródástól távolabbi szövetduzzanattal, cianózissal és a bőr kivörösödésével nyilvánul meg. Az akut időszakban a thrombophlebitist thromboembolia bonyolíthatja. Hosszú krónikus lefolyás esetén trombózisos tömegek szerveződnek, azonban a fő vénák thrombophlebitis és phlebothrombosis kialakulását okozhatja. trofikus fekélyek, általában az alsó végtagok.
Flebeurizma- a vénák kóros kiterjedése, kanyargóssága és megnyúlása, amely fokozott intravénás nyomás mellett jelentkezik.
A hajlamosító tényező a vénás fal veleszületett vagy szerzett alsóbbrendűsége és elvékonyodása. Ugyanakkor a közelben megjelennek a simaizomsejtek hipertrófiájának és a szklerózisnak kompenzáló gócai. Leggyakrabban az alsó végtagok vénái, a hemorrhoidalis vénák és a vénák érintettek alsó szakasz nyelőcső elzáródás bennük vénás kiáramlás. A véna tágulási területei lehetnek csomós, aneurizmaszerű, orsó alakúak. A varikózist gyakran vénás trombózissal kombinálják.
Visszér- a vénás patológia leggyakoribb formája. Főleg 50 év feletti nőknél fordul elő.
Megnövekedett intravénás nyomás társulhat szakmai tevékenységés életmód (terhesség, álló munka, nehéz tárgyak szállítása stb.). Túlnyomórészt a felületes vénák érintettek, klinikailag a betegség a végtagok duzzanatában, trofikus bőrelváltozásokban nyilvánul meg, dermatitisz és fekélyek kialakulásával.
Varikózus aranyér vénák- a patológia gyakori formája is. Hajlamosító tényezők a székrekedés, a terhesség és néha a portális hipertónia.
A visszér az alsó hemorrhoidalis plexusban külső csomópontok kialakulásával vagy a felső plexusban belső csomópontok kialakulásával alakul ki. A csomópontok általában trombózist okoznak, bedudorodnak a bél lumenébe, megsérülnek, gyulladáson, fekélyen mennek keresztül, vérzés kialakulásával.
A nyelőcső visszér portális hipertóniával alakul ki, amely általában májcirrózissal társul, vagy a portális traktus daganat általi összenyomásával. Ez annak a ténynek köszönhető, hogy a nyelőcső vénái a vért a portálrendszerből a cavalis rendszerbe vezetik. Visszér esetén a fal elvékonyodása, gyulladások, eróziók kialakulása lép fel. A nyelőcső visszérfalának megrepedése súlyos, gyakran végzetes vérzéshez vezet.
A szív- és érrendszeri betegségek a világ szinte minden országában az első helyet foglalják el a morbiditás és a halálozás tekintetében. Ez a szomorú vezetés számos tényezőnek köszönhető, beleértve a rossz minőségű táplálkozást, a rossz ökológiát és a rossz életmódot. Nem véletlenül nevezik számos szív- és érrendszeri rendellenességet civilizációs betegségnek.
Szív- és érrendszerünket a szív és az erek képviselik. Primitív tautológiának hangzik, de igaz.
Az emberi szív tartalmaz
- Négy kamra vagy üreg - jobb és bal pitvar, kamrák
- A szívösszehúzódások normális ritmusát és sorrendjét biztosító vezetési rendszer
- A szívüregek belsejét bélelő belső membrán - endocardium
- Szívbillentyűk, amelyek elválasztják a szív kamráit és megakadályozzák a vér visszaáramlását
- Középső, izmos réteg - szívizom
- A szív külső rétege, a szívburok
- Szív (koszorúér) artériák, amelyek a szív szöveteit látják el.

Az érrendszert a vérkeringés két köre képviseli - nagy és kicsi. A nagy kör artériás vérrel látja el a szerveket és szöveteket oxigénnel, és elvonja a szén-dioxidot.
Az érrendszer magában foglalja a nagy vagy közepes kaliberű artériákat és vénákat, a kis artériákat és vénákat (arteriolákat és venulákat), valamint a legkisebb ereket - kapillárisokat.
A kapillárisokban történik a gázcsere a vér és a szövetek között, és az artériás vér vénás vérré alakul.
A kardiovaszkuláris rendszer fenti részei bármelyike érintett lehet. Leggyakrabban a következő kóros mechanizmusok állnak a szív- és érrendszeri betegségek hátterében:
- Veleszületett rendellenességek
- Gyulladásos folyamatok
- Fertőzések - bakteriális, vírusos, gombás
- Az érrendszeri tónus változásai
- Gyakoriak anyagcserezavarok, ami a savak, lúgok, elektrolitok egyensúlyának megváltozásához vezet
- Változások a véralvadásban
- A vaszkuláris lumen elzáródása.
A többségben klinikai helyzetek egy vagy több kóros mechanizmus kombinációja figyelhető meg.
Betegségek
Kényelmes, elfogadható besorolást még nem fogadtak el szív-és érrendszeri betegségek. Nyilvánvalóan ennek oka e betegségek sokféle oka és megnyilvánulása.
Az ICD (Betegségek Nemzetközi Osztályozása) nehézkes, és inkább statisztikai célokra, mint gyakorlati problémák megoldására készült.
Aligha van értelme az összes betegséget teljesen felsorolni - túl sok van belőlük, és a legtöbb ritka. Néhány jogsértést azonban érdemes megemlíteni:

Az ischaemia egy bizonyos szerv vérellátásának megsértése, és az emiatt kialakult kóros elváltozások. Az IHD hátterében a koszorúereken keresztüli vérkeringés nehézsége áll, amely az ateroszklerotikus plakkok és vérrögök miatti elzáródása miatt következik be. Az IHD angina pectorisban nyilvánul meg. Hosszan tartó ischaemia esetén a szívizom meghal - szívizominfarktus alakul ki.

A vezető jel a vérnyomás több mint 140/90 mm-es emelkedése. rt. Művészet. A vérnyomás értéke nagymértékben függ az artériás értónus állapotától, a keringő vér térfogatától és a szív munkájától. Ezeket a funkciókat az agy bizonyos struktúrái és az endokrin rendszer szervei szabályozzák. A magas vérnyomás akkor alakul ki, ha ez a szabályozás megszakad, és idővel visszafordíthatatlan változásokhoz vezet a különböző szervekben.
.

Ez az állapot teljes mértékben betudható mind a neurológiai, mind a szív- és érrendszeri betegségeknek. Az agy érintett, de az ok az agyi (agyi) ereken keresztüli vérkeringés megsértése. Ez a rendellenesség kétféleképpen nyilvánulhat meg, ezért megkülönböztetünk hemorrhagiás és ischaemiás stroke-ot.
Ischaemiás stroke esetén az edényt ateroszklerotikus plakk blokkolja, majd az agy megfelelő területén ischaemia alakul ki. Vérzéses stroke esetén a vér az agyba áramlik a véredény integritásának megsértése miatt.
Szívritmuszavarok (aritmiák).

A hemodinamika megfelelő szintű biztosításához a szívnek bizonyos sorrendben és gyakorisággal össze kell húzódnia - először a pitvarok a kamrákba juttatják a vért, majd a kamrákból nagy erekbe - az aortába és a tüdőartériába - jutnak be. Ez az idegimpulzus normál áthaladásával érhető el a szív vezetési rendszerén.
Számos kóros tényező vezet impulzusblokádhoz vagy rendellenes rendkívüli impulzusok kialakulásához, amelyek akadályozzák a normális szívizom kontraktilitást. Ez a szívritmuszavarok lényege, és némelyikük nemcsak az egészségre, hanem az életre is veszélyes.

Lehetnek veleszületettek és szerzettek. Ilyen körülmények között a szelepberendezés túlnyomórészt érintett. Bár egyesek születési rendellenességek a billentyűk károsodása mellett a pitvarok és a kamrák közötti válaszfalak nem záródásában, valamint az aorta és a pulmonalis artéria közötti kóros kommunikációban nyilvánulnak meg.
A szelepek károsodása lehet elégtelenség, amikor a szelepszárnyak nem záródnak teljesen egymással, és szűkület - a szelepnyílás szűkülése. Mindezekben az esetekben a vérkeringés az összes testrendszerben megszakad.

Ez a kifejezés a szívben a reuma során bekövetkező negatív változások komplexére utal. Ez a betegség a legtöbb szerv és anatómiai struktúra károsodásával jár. De az ízületek és a szív szenved a legjobban. A reumás karditisz esetén a szelephibákkal együtt a szívizom gyulladása alakul ki - szívizomgyulladás.
Szívizomgyulladás esetén a szívizom gyulladásos változásai annak kontraktilitásának gátlásához vezetnek. Ez a szív pumpáló funkciójának csökkenésében és a szívelégtelenség kialakulásában nyilvánul meg. Egyes esetekben a helyzetet súlyosbítja a pericarditis - a szívburok gyulladása - hozzáadása.
A szívburkot két membrán képviseli, amelyek között résszerű tér van. Szívburokgyulladás esetén folyadék halmozódik fel ebben a térben, ami tovább súlyosbítja a meglévő keringési zavarokat.
Tüdőembólia (PE).

Az alsó végtagok vénáiban egyes gyulladásos folyamatok és a vér pangása trombózishoz vezet. Idővel a keletkező vérrögök letörhetnek. Ebben az esetben a trombus embolusként működik - kóros formáció, amely eltömíti az érrendszer lumenét.
A vena cava inferioron keresztül a thrombus-embolus a jobb pitvarba, a jobb kamrába kerül, majd onnan a pulmonalis artériába, melynek ágai tüdőszövet.
Meg kell jegyezni, hogy a pulmonalis artéria téves elnevezés, tisztelgés a hagyomány előtt, amikor a szívből kilépő összes eret artériának nevezték. Valójában véna, mert vénás vér folyik rajta.
A tüdőartéria főtörzsének teljes elzáródása embóliával 100%-ban azonnali halált jelent. Ágai elzáródása rendkívül nehéz, súlyos keringési és légzési problémákkal is jár.

Ez egy szívpatológia, de a tüdőszövet bevonásával. Tüdőödéma a szívelégtelenség, pontosabban a bal kamra kontraktilitásának csökkenése miatt alakul ki.
A bal kamrai szívelégtelenség a vér stagnálásához vezet a tüdőben. Ugyanakkor a pulmonalis erekben a nyomás annyira megnő, hogy a vérplazma a tüdő alveolusainak lumenébe izzad.
Ez a folyékony effúzió habzik, amikor lélegzel – néha hab jön ki a szájból. A PE-hez hasonlóan a tüdőödéma rendkívül veszélyes állapot, amely sürgősségi intézkedéseket igényel a megszüntetése érdekében.
.
Megnövelt tartalom az alacsony és nagyon alacsony sűrűségű koleszterin az artériák falán ateroszklerotikus plakkok formájában lerakódásához vezet. Ezek a plakkok eltömítik a vaszkuláris lument. Ebben az esetben a véráramlás megszakad, és a megfelelő anatómiai zónákban ischaemia alakul ki.

Egyes kóros folyamatokat, beleértve az ischaemiát és a gyulladást, bonyolítja az egyes szívizomrostok halála. A szívizom elhalt területeit kötőszövet helyettesíti - szklerózisos. Ez a szívizom kontraktilitásának csökkenéséhez vezet.
Az utolsó két állapot, az érelmeszesedés és a kardioszklerózis, nem független betegségek. Ezek olyan szindrómák (negatív változások és tünetek komplexumai), amelyek a szív és az erek egyéb betegségeit kísérik. Ezek a betegségek kombinálhatók is, és kölcsönösen súlyosbíthatják egymást.
Például a koszorúerek érelmeszesedése a koszorúér-betegség fő oka. A szívizom ischaemia szívrohamhoz vezethet. A szívrohamot pedig gyakran szívritmuszavarok és tüdőödéma bonyolítja. Különböző kombinációja szív- és érrendszeri rendellenességek gyakran zárt ördögi barátot alkot. Ennek a körnek a megtörése és a holtpontról való kijutás csak egy átfogó módszer segítségével lehetséges időben történő kezelés.
Igyekszünk a legrelevánsabb és leghasznosabb információkat nyújtani Önnek és egészségének.
 A modern ember életében folyamatosan vannak olyan tényezők, amelyek negatívan befolyásolják a szív- és érrendszer állapotát.
A modern ember életében folyamatosan vannak olyan tényezők, amelyek negatívan befolyásolják a szív- és érrendszer állapotát.
Mozgáshiány, stressz, rossz szokások, túlevés - mindez megnövekedett vérnyomáshoz, krónikus formában pedig - artériás hipertóniára (AH). Ez a betegség a jólét észrevehető romlását és az életminőség romlását okozza, és ezt követően gyakran szívroham vagy szélütés okozója lesz.
Ezért fontos a betegséget a legkorábbi stádiumban felismerni, amikor a folyamat még visszafordítható. Még jobb, ha megpróbálod elkerülni.
 Olyan betegség, amelyben az ember szenved magas vérnyomás
, orvosi körökben magas vérnyomásnak nevezik.
Olyan betegség, amelyben az ember szenved magas vérnyomás
, orvosi körökben magas vérnyomásnak nevezik.
A vérnyomás stabil, 160/95-től kezdve.
15 napon belül legalább háromszor rögzíteni kell.
A betegség veszélyes, hiszen ha a magas vérnyomás, ez a betegség messzire ment, az akár halálos szívinfarktus, eszméletvesztés és szélütés formájában is komplikációkat okozhat.

A szív egyik gyakori patológiája a szívizom vezetési zavara. Ezt a patológiát „szívblokk” néven is megtalálhatja.
Ez relatív gyakori előfordulás, amelyet eltérések és betegségek egész sora okozhat, ezért részletesen mérlegelni kell.
Ami
Pontosabban, a szívizom vezetési zavara nem betegség/patológia, hanem betegségek/patológiák egész csoportja.

A bal pitvari hipertrófia olyan betegség, amelyben a szív bal kamrája megvastagszik, aminek következtében a felület elveszti rugalmasságát.
Ha a szívsövény tömörödése egyenetlenül történik, a szív aorta- és mitrális billentyűinek működésében is zavarok léphetnek fel.
Ma a hipertrófia kritériuma a szívizom 1,5 cm-es vagy annál nagyobb megvastagodása. Jelenleg ez a betegség a fő ok korai halál fiatal sportolók.

Miért veszélyes a betegség?
A szívritmuszavarban szenvedő személynél fennáll a stroke és a szívinfarktus veszélye. Ez annak a ténynek köszönhető, hogy az aritmia során a szív hibásan összehúzódik, ami vérrögök képződését eredményezi.
A vér áramlásával ezek a vérrögök az egész testben terjednek, és ahol a vérrög elakad, elzáródás lép fel, és a személy megbetegszik.
Napjainkban a szív- és érrendszeri betegségek igen gyakori problémát jelentenek minden korosztály körében. Meg kell jegyezni, hogy az e betegségek miatti halálozás évről évre növekszik. Ebben óriási szerepet játszanak a szervi működési zavarokat befolyásoló tényezők.
Milyen kritériumok alapján osztályozzák az ilyen patológiákat, milyen tünetek kísérik őket? Hogyan kezelik ezeket a betegségeket?
Kik ők?
A kardiovaszkuláris rendszer összes patológiáját csoportosítják elhelyezkedésük és lefolyásuk jellege szerint. Ezért a betegségeket a következő típusokra osztják:
- Szívbetegségek (izmok és billentyűk);
- Az érrendszeri betegségek(perifériás és egyéb artériák és vénák);
- Az egész rendszer általános patológiái.
A szív- és érrendszeri betegségek etiológia szerinti osztályozása is létezik:
Ezenkívül ezek a kóros állapotok lehetnek veleszületettek, lehetnek örökletesek vagy szerzettek.
Az érrendszeri és szívbetegségek tünetei és súlyossága különbözik.
A szívizom és a szívbillentyűk betegségeinek listája:

Ezenkívül a szívbetegségek közé tartoznak a ritmuszavarok: aritmia (tachycardia, bradycardia), szívblokk.
Az érrendszeri patológiák a következők:

A szív- és érrendszer gyakori betegségei, amelyek e szervek egészének tevékenységét befolyásolják:
- hipertóniás betegség;
- stroke;
- érelmeszesedés;
- kardioszklerózis.
A fenti betegségek nagyon életveszélyesek, ezért időben történő kezelést igényelnek. Az ilyen patológiák elkerülése érdekében be kell tartani a szív- és érrendszeri betegségek megelőzésére vonatkozó szabályokat.
Sok olvasónk aktívan alkalmazza az Amarant magvakon és gyümölcslén alapuló jól ismert módszert, amelyet Elena Malysheva fedezett fel, hogy csökkentsék a szervezet KOLESZTERIN szintjét. Javasoljuk, hogy ismerkedjen meg ezzel a technikával.
Általános jellemzők és terápia
A szív- és érrendszeri patológiák gyakori tünetei a következők:

Fontos megjegyezni, hogy a szív- és érrendszeri betegségek kezelése integrált megközelítéssel történik. Ez magában foglalja a recepciót gyógyszereket, népi gyógymódok, fizioterápiás eljárások, fizikoterápia.
Légzőgyakorlatokat is alkalmaznak. A tudósok bebizonyították, hogy a zokogó légzés gyógyítja a szív- és érrendszeri betegségeket.
Ischaemiás betegség
Ez a betegség általában emberekben fordul elő öreg kor. Ezt a betegséget más néven koszorúér-betegség amiatt, hogy a szívizom érintett a szívkoszorúerek vérkeringésének károsodása miatt. Gyakran tünet nélkül jelentkezik.
 A fizikai aktivitás során a tünetek ugyanazok, mint az angina esetében:
A fizikai aktivitás során a tünetek ugyanazok, mint az angina esetében:
- levegőhiány érzése;
- fájdalom a mellkas közepén;
- gyors pulzus;
- fokozott izzadás.
Állapot javítására és megelőzésére különféle szövődmények, hozzá vannak rendelve:

Súlyos esetekben sebészeti beavatkozás lehetséges - koszorúér bypass graft, stentelés. Speciális diéta javasolt fizikoterápia, fizioterápiás eljárások.
Angina pectoris
Népszerűen hívják angina pectoris. Ez a koszorúerek érelmeszesedésének következménye. Angina esetén a szegycsont mögött kompressziós jellegű fájdalom jelentkezik, amely a lapocka felé sugárzik, ill. felső végtag A bal oldalról. Ezenkívül a támadások során légszomj és nehézség lép fel a mellkas területén.
Olvasónk visszajelzése - Victoria Mirnova
Nem szoktam megbízni semmilyen információban, de úgy döntöttem, megnézem, és megrendeltem egy csomagot. Egy héten belül változásokat észleltem: megszűnt a szívem, kezdtem jobban érezni magam, volt erőm és energiám. A tesztek azt mutatták, hogy a KOLESZTERIN NORMÁLIS szintre csökkent. Próbáld ki te is, és ha valakit érdekel, lent a cikk linkje.
A támadást nitroglicerin és analógjai segítségével enyhítik. A kezeléshez béta-blokkolókat (Prinorm, Aten, Azectol, Hipres, Atenolol), izoszorbit-dinitrátot (Izolong, Ditrate, Sorbidine, Cardiket, Etidiniz) használnak.
A betegnek olyan gyógyszereket írnak fel, amelyek blokkolják a kalciumcsatornákat, valamint olyan gyógyszereket, amelyek javítják a szívizom anyagcsere folyamatait.
Szívizomgyulladás
Szívizomgyulladás esetén a szívizom begyullad. Ezt megkönnyítik bakteriális fertőzések, allergia, legyengült immunitás. Ezt a betegséget az jellemzi éles fájdalom V mellkas környéke, gyengeség, légszomj, kóros szívritmus, hipertermia. Az elvégzett vizsgálatok a szerv megnövekedett méretét jelzik.
Ha a myocarditis fertőző, akkor antibiotikum-terápiát alkalmaznak. Más gyógyszereket szakember ír fel a betegség súlyosságától függően.
Miokardiális infarktus
A betegséget a szívizom izomszövetének halála jellemzi. Ez az állapot különösen veszélyes az emberi életre.
 A fő tünetek a mellkasi fájdalom, a sápadt bőr, az eszméletvesztés, a szemek sötétedése. De ha a nitroglicerin bevétele után az angina pectoris alatti fájdalom elmúlik, akkor szívroham alatt akár több órán keresztül is zavarhatja.
A fő tünetek a mellkasi fájdalom, a sápadt bőr, az eszméletvesztés, a szemek sötétedése. De ha a nitroglicerin bevétele után az angina pectoris alatti fájdalom elmúlik, akkor szívroham alatt akár több órán keresztül is zavarhatja.
Ha patológiára utaló jelek vannak, ajánlatos a beteg nyugalmát biztosítani, ehhez sima felületre kell helyezni. Sürgősen szükséges a beteg kórházi kezelése. Ezért késedelem nélkül mentőt kell hívnia. A Corvalol (harminc csepp) bevétele javasolt.
Kockázat végzetes kimenetel a kóros állapot első óráiban veszélyes, ezért a beteg intenzív osztályra kerül. A kezelés magában foglalja a vénás nyomás csökkentésére, a szívműködés normalizálására és a fájdalom enyhítésére szolgáló gyógyszerek alkalmazását.
A rehabilitációs tevékenységek legfeljebb hat hónapig tartanak.
Szívbetegség
Szívbetegség - a szívizom és a billentyűk deformációi. Ennek a patológiának a következő típusai vannak:
- Veleszületett;
- Vásárolt.

Szívhiba Fallot tetralógiája
A veleszületettek annak a ténynek köszönhetőek, hogy a magzati szív nem megfelelően alakul ki az anyaméhben. A szerzett elváltozások érelmeszesedés, reuma, szifilisz szövődményei. A betegség tünetei változatosak, és a hibák helyétől függenek:

A szívhibák a következő típusú patológiákat is magukban foglalják: mitrális szűkület, aorta betegség, mitralis billentyű elégtelenség, tricuspidalis elégtelenség, aorta szűkület.
Az ilyen betegségek esetén fenntartó terápiát írnak elő. Az egyik hatékony kezelési módszer az sebészeti módszer– szűkület esetén commissurotomia, billentyűelégtelenség esetén protetika. Kombinált hibák esetén a szelepet teljesen kicserélik egy mesterségesre.
Aneurizma
Az aneurizma az erek falának betegsége, amikor egy bizonyos terület jelentősen kitágul. Leggyakrabban ez az agy, az aorta és a szív ereiben fordul elő. Ha a szív vénáinak és artériáinak aneurizmája megreped, a halál azonnal bekövetkezik.

A tünetek az ér tágulásának helyétől függenek - a leggyakoribb az agyi aneurizma. A betegség többnyire tünetmentes. De amikor az érintett terület eléri a nagy méretet, vagy a szakadás szélén áll, akkor az ilyen patológiát súlyos fejfájás jelzi, amely néhány napon belül nem múlik el. Ezért fontos, hogy időben forduljon orvoshoz, hogy elkerülje a katasztrofális következményeket.
Az aneurizma teljes megszabadulásának egyetlen módja a műtét.
Érelmeszesedés
Ez az állapot a szervekben lévő artériákat érinti. A betegség jellemzője a koleszterin lerakódása az erek falán, ami lumenszűküléséhez vezet, és emiatt a vérellátás megzavarodik. Ateroszklerotikus plakkok elszakadhat az erektől. Ez a jelenség végzetes lehet.
A kezelésre sztatinokat használnak, amelyek csökkentik a koleszterinszintet, valamint a vérkeringést javító gyógyszereket.
Hipertóniás betegség
A magas vérnyomás általános jellemzője a szisztolés és a diasztolés vérnyomás emelkedése. Főbb tünetek:

A kezelés célja a vérnyomás csökkentése és a folyamat okainak megszüntetése. Ezért vérnyomáscsökkentő gyógyszereket írnak fel, például béta-blokkolókat (Atenolol, Sotalol, Bisprololol).
Ezenkívül diuretikumokat használnak a klór és a nátrium eltávolítására (Chlorthalidone, Indapamid, Furosemide), és kálium antagonistákat az agyi erek rendellenességeinek megelőzésére (Amplodipin, Nimodipin, Verapamil).
Ezenkívül a magas vérnyomás esetén speciális étrendet írnak elő.
A stroke egy súlyos állapot, amely az agyi vérkeringés károsodásából ered. Az elégtelen táplálkozás miatt az agyszövetek károsodni kezdenek, az erek eltömődnek vagy megrepednek. Az orvostudományban a következő típusú stroke-okat különböztetik meg:
- Vérzéses(ér szakadás);
- Ischaemiás (elzáródás).

A stroke tünetei:
- akut fejfájás;
- görcsök;
- letargia;
- álmosság;
- eszméletvesztés;
- hányinger és hányás.
 Ha ilyen jeleket észlelnek, a betegnek szüksége van sürgős kórházi kezelés. Az elsősegélynyújtáshoz biztosítani kell neki a fekvő helyzetet, a légáramlást és a ruházat levételét.
Ha ilyen jeleket észlelnek, a betegnek szüksége van sürgős kórházi kezelés. Az elsősegélynyújtáshoz biztosítani kell neki a fekvő helyzetet, a légáramlást és a ruházat levételét.
A kezelés a patológia típusától függ. A vérzéses stroke kezelésére módszereket alkalmaznak a vérnyomás csökkentésére és a vérzés megállítására az agyban vagy a koponyában. Ischaemiás állapotokban helyre kell állítani a vérkeringést az agyban.
Ezenkívül a stimulációra gyógyszereket írnak fel anyagcsere folyamatok. Az oxigénterápia fontos szerepet játszik. Fontos megjegyezni, hogy a stroke utáni rehabilitáció hosszú folyamat.
Visszér
A varikózus vénák olyan betegség, amely a vénás véráramlás és az érbillentyűk működésének megsértésével jár. Leggyakrabban a patológia az alsó végtagok vénáira terjed.
 A varikózus vénák tünetei a következők:
A varikózus vénák tünetei a következők:
- duzzanat;
- színárnyalat változás bőr a sérülés helyének közelében;
- izomgörcsök (különösen éjszaka);
- fájdalom szindróma;
- nehézség érzése a végtagokban.
Az állapot enyhítésére kompressziós harisnya viselése és testmozgás javasolt. A gyógyszeres kezelés magában foglalja a venotonikát, a vénás véráramlást javító gyógyszereket és az antikoagulánsokat. Súlyos esetekben sebészeti beavatkozást alkalmaznak.
A szív- és érrendszeri betegségek időben történő kezelést igényelnek. A szövődmények elkerülése érdekében a terápiának átfogónak és szisztematikusnak kell lennie.
A kóros folyamatok megelőzése érdekében megfelelő táplálkozásra és fizikoterápiára van szükség. A légzőgyakorlatok ebből a szempontból hatékonyak, mert bebizonyosodott, hogy a zokogásos légzés gyógyítja a szív- és érrendszeri betegségeket.
Szív- és érrendszeri betegségek és örökletes hajlam
A szív- és érrendszeri betegségek patológiáinak fő okai közé tartozik az örökletes tényező. Ilyen betegségek a következők:

Az örökletes patológiák a szív- és érrendszeri betegségek listájának nagy százalékát teszik ki.
Még mindig úgy gondolja, hogy lehetetlen TELJESEN VISSZAGYÓGYULNI?
Régóta szenved állandó fejfájástól, migréntől, a legkisebb megerőltetéstől eredő erős légszomjtól, és mindezeken felül kifejezett HIPERTONIÓL? Most válaszolj a kérdésre: elégedett vagy ezzel? MINDEN TÜNET tolerálható? Mennyi időt pazarolt már el az eredménytelen kezelésre?
Tudtad, hogy mindezek a tünetek Emelkedett koleszterinszintre utalnak szervezetedben? De csak annyit kell tenni, hogy a koleszterint vissza kell állítani a normális szintre. Hiszen helyesebb nem a betegség tüneteit kezelni, hanem magát a betegséget! Egyetértesz?
-
 Milan Metropolitan: térkép, jegyárak és hasznos tippek Mennyibe kerülnek a jegyek?
Milan Metropolitan: térkép, jegyárak és hasznos tippek Mennyibe kerülnek a jegyek?
-
 Jeppesen diagramok olvasásának megtanulása – oktatóanyag Kiegészítők telepítése, amelyek jelentősen javítják a szimulátor grafikáját és valósághűségét
Jeppesen diagramok olvasásának megtanulása – oktatóanyag Kiegészítők telepítése, amelyek jelentősen javítják a szimulátor grafikáját és valósághűségét
-
 Mikor és milyen esetekben kell nulla bevallást benyújtania az egyéni vállalkozónak?
Mikor és milyen esetekben kell nulla bevallást benyújtania az egyéni vállalkozónak?
-
 Mi az a jelző, és hogyan lehet megtalálni?
Mi az a jelző, és hogyan lehet megtalálni?










