Sve o bolestima kardiovaskularnog sustava. Bolesti kardiovaskularnog sustava
Datum objave članka: 02.03.2017
Datum ažuriranja članka: 18.12.2018
Iz ovog članka ćete naučiti: koje vrste srčanih bolesti postoje (urođene i stečene). Njihovi uzroci, simptomi i metode liječenja (medicinski i kirurški).
Kardiovaskularne bolesti jedan su od vodećih uzroka smrti. Ruska statistika pokazuje da je oko 55% svih umrlih građana patilo od bolesti ove skupine.
Stoga je poznavanje znakova srčanih patologija važno za sve kako bi na vrijeme identificirali bolest i odmah započeli liječenje.
Jednako je važno podvrgnuti se preventivnom pregledu kod kardiologa najmanje jednom svake 2 godine, a od 60 godina - svake godine.
Popis srčanih bolesti je opsežan, prikazan je u sadržaju. Mnogo ih je lakše liječiti ako se dijagnosticiraju početno stanje. Neki od njih su potpuno izlječivi, drugi nisu, ali u svakom slučaju, ako započnete terapiju u ranoj fazi, možete izbjeći daljnji razvoj patologije, komplikacije i smanjiti rizik od smrti.
koronarna bolest srca (CHD)
Ovo je patologija u kojoj nema dovoljno krvi u miokardiju. Uzrok je ateroskleroza ili tromboza koronarnih arterija.

Klasifikacija IHD
O akutnom koronarnom sindromu vrijedi govoriti odvojeno. Njegov simptom je produljeni (više od 15 minuta) napad boli u prsima. Ovaj izraz ne označava zasebnu bolest, već se koristi kada je nemoguće razlikovati infarkt miokarda od infarkta miokarda na temelju simptoma i EKG-a. Bolesniku se postavlja preliminarna dijagnoza “akutni koronarni sindrom” i odmah se započinje s trombolitičkom terapijom koja je potrebna za svaki akutni oblik IHD. Konačna dijagnoza postavlja se nakon krvnih pretraga na markere infarkta: srčani troponin T i srčani troponin 1. Ako su njihove razine povišene, bolesnik je imao nekrozu miokarda.
Simptomi IHD
Znak angine pektoris su napadi žareće, stiskajuće boli iza prsne kosti. Ponekad bol zrači do lijeva strana, u raznim dijelovima tijela: lopatica, rame, ruka, vrat, vilica. Rjeđe je bol lokalizirana u epigastriju, pa bolesnici mogu misliti da imaju problema sa želucem, a ne sa srcem.
Kod stabilne angine napadaji su izazvani tjelesnom aktivnošću. Ovisno o funkcionalnoj klasi angine (u daljnjem tekstu FC), bol može biti uzrokovana stresom različitog intenziteta.
| 1 FC | Bolesnik dobro podnosi svakodnevne aktivnosti kao što su dugo hodanje, lagani jogging, penjanje uz stepenice i sl. Napadaji boli javljaju se samo tijekom tjelesne aktivnosti visokog intenziteta: brzog trčanja, opetovanog dizanja utega, bavljenja sportom itd. |
|---|---|
| 2 FC | Napad se može dogoditi nakon hodanja duljeg od 0,5 km (7-8 minuta bez zaustavljanja) ili penjanja stepenicama višim od 2 kata. |
| 3 FC | Tjelesna aktivnost osobe značajno je ograničena: hodanje 100-500 m ili penjanje na 2. kat može izazvati napad. |
| 4 FC | Napade izaziva i najmanja tjelesna aktivnost: hodanje manje od 100 m (primjerice, kretanje po kući). |

Nestabilna angina se od stabilne angine razlikuje po tome što napadi postaju sve češći, počinju se javljati u mirovanju i mogu trajati duže - 10-30 minuta.
Kardioskleroza se očituje bolovima u prsima, otežanim disanjem, umorom, oticanjem i poremećajem ritma.
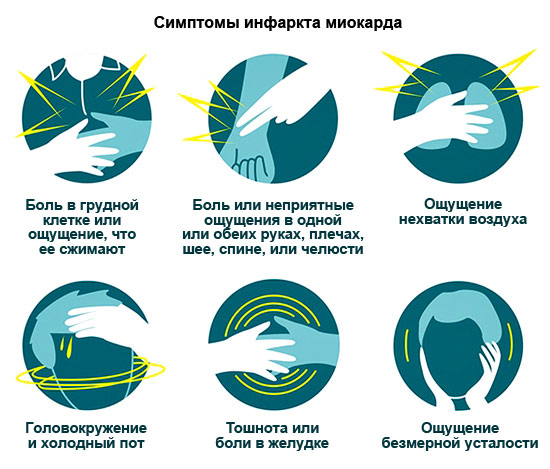
Prema statistikama, oko 30% pacijenata umire od ove bolesti srca unutar 24 sata bez posjeta liječniku. Stoga pažljivo proučite sve znakove MI kako biste na vrijeme pozvali hitnu pomoć.
Simptomi MI
| Oblik | Znakovi |
|---|---|
| Anginozni - najtipičniji | Pritiskajuća, goruća bol u prsima, ponekad zrači u lijevo rame, ruku, lopaticu, lijevu stranu lica. Bol traje od 15 minuta (ponekad i dan). Ne može se ukloniti nitroglicerinom. Analgetici ga samo privremeno oslabljuju. Ostali simptomi: otežano disanje, aritmije. |
| astmatičar | Razvija se napadaj srčane astme, uzrokovan akutnim zatajenjem lijeve klijetke. Glavni znakovi: osjećaj gušenja, nedostatak zraka, panika. Dodatno: cijanoza sluznice i kože, ubrzan rad srca. |
| Aritmičan | Visok broj otkucaja srca, nizak krvni tlak, vrtoglavica, moguća nesvjestica. |
| Trbušni | Bol u gornjem dijelu trbuha koja se širi u lopatice, mučnina, povraćanje. Često ga čak i liječnici u početku brkaju s gastrointestinalnim bolestima. |
| Cerebrovaskularni | Vrtoglavica ili nesvjestica, povraćanje, utrnulost u ruci ili nozi. Po klinička slika takav MI sličan je ishemijskom moždanom udaru. |
| Asimptomatski | Intenzitet i trajanje boli isti je kao i kod normalne boli. Može doći do blagog nedostatka zraka. Posebnost bol - tableta nitroglicerina ne pomaže. |
Liječenje koronarne arterijske bolesti
| Stabilna angina | Ublažavanje napada - nitroglicerin. Dugotrajna terapija: Aspirin, beta-blokatori, statini, ACE inhibitori. |
|---|---|
| Nestabilna angina | Hitna pomoć: u slučaju napadaja jačeg intenziteta od uobičajenog pozvati hitnu pomoć, a također dati bolesniku tabletu Aspirina i tabletu Nitroglicerina svakih 5 minuta 3 puta. U bolnici će pacijent dobiti antagoniste kalcija (Verapamil, Diltiazem) i Aspirin. Potonje će se morati kontinuirano poduzimati. |
| Infarkt miokarda | Hitna pomoć: odmah pozvati liječnika, 2 tablete Aspirina, Nitroglicerina pod jezik (do 3 tablete u razmaku od 5 minuta). Po dolasku, liječnici će odmah započeti s ovim tretmanom: udahnut će kisik, dati otopinu morfija, ako nitroglicerin ne ublaži bol, i dati heparin za razrjeđivanje krvi. Daljnji tretman: ublažavanje boli sa intravenska primjena Nitroglicerin ili narkotički analgetici; sprječavanje daljnje nekroze tkiva miokarda uz pomoć trombolitika, nitrata i beta-blokatora; stalna uporaba Aspirina. Vratite cirkulaciju krvi u srcu uz pomoć takvih kirurške operacije: koronarna angioplastika, stentiranje, . |
| Kardioskleroza | Pacijentu se propisuju nitrati, srčani glikozidi, ACE inhibitori ili beta-blokatori, Aspirin, diuretici. |

Kronično zatajenje srca
Ovo je stanje srca u kojem ono nije u stanju u potpunosti pumpati krv kroz tijelo. Razlog su bolesti srca i krvožilnog sustava (urođene ili stečene mane, ishemijska bolest srca, upale, ateroskleroza, hipertenzija i dr.).

U Rusiji više od 5 milijuna ljudi boluje od CHF-a.
Stadiji CHF i njihovi simptomi:
- 1 – početni. Riječ je o blagom zatajenju lijeve klijetke koje ne dovodi do hemodinamskih (cirkulacijskih) poremećaja. Nema simptoma.
- Stadij 2A. Loša cirkulacija u jednom od krugova (obično mali krug), povećanje lijeve klijetke. Znakovi: otežano disanje i lupanje srca pri malom tjelesnom naporu, cijanoza sluznice, suhi kašalj, oticanje nogu.
- Stadij 2B. Hemodinamika je poremećena u oba kruga. Srčane komore prolaze kroz hipertrofiju ili dilataciju. Znakovi: otežano disanje u mirovanju, bolna bol u prsima, plava boja sluznice i kože, aritmije, kašalj, srčana astma, oticanje udova, abdomena, povećanje jetre.
- Faza 3. Teški poremećaji cirkulacije. Nepovratne promjene u srcu, plućima, krvnim žilama, bubrezima. Pojačavaju se svi znakovi karakteristični za stadij 2B i javljaju se simptomi oštećenja unutarnji organi. Liječenje više nije učinkovito.

Liječenje
Prije svega, potrebno je liječenje osnovne bolesti.
Također se provodi simptomatsko liječenje lijekovima. Pacijentu je propisano:
- ACE inhibitori, beta blokatori ili antagonisti aldosterona – za snižavanje krvnog tlaka i sprječavanje daljnjeg napredovanja bolesti srca.
- Diuretici - za uklanjanje edema.
- Srčani glikozidi - za liječenje aritmija i poboljšanje rada miokarda.
Defekti ventila
Postoje dvije tipične vrste patologija ventila: stenoza i insuficijencija. Uz stenozu, lumen ventila je sužen, što otežava pumpanje krvi. U slučaju insuficijencije, ventil se, naprotiv, ne zatvara u potpunosti, što dovodi do odljeva krvi u suprotnom smjeru.

Češće su takvi defekti srčanih zalistaka stečeni. Pojavljuju se u pozadini kroničnih bolesti (na primjer, ishemijske bolesti srca), prethodne upale ili lošeg načina života.
Aortalni i mitralni zalisci su najosjetljiviji na bolest.
Simptomi i liječenje najčešćih bolesti zalistaka:
| Ime | Simptomi | Liječenje |
|---|---|---|
| Stenoza aorte | U početnoj fazi nema simptoma, stoga je vrlo važno redovito se podvrgavati preventivnim pregledima srca. U teškoj fazi pojavljuju se napadi angine pektoris, nesvjestica tijekom tjelesna aktivnost, blijeda koža, nizak sistolički krvni tlak. |
Liječenje simptoma lijekovima (zbog defekata ventila). Zamjena ventila. |
| Neuspjeh aortalni zalistak | Povećan broj otkucaja srca, otežano disanje, srčana astma (napadi gušenja), nesvjestica, nizak dijastolički krvni tlak. | |
| Mitralna stenoza | Kratkoća daha, povećanje jetre, oticanje trbuha i udova, ponekad promuklost glasa, rijetko (u 10% slučajeva) bol u srcu. | |
| Insuficijencija mitralnog zaliska | Kratkoća daha, suhi kašalj, srčana astma, oticanje nogu, bol u desnom hipohondriju, bolna bol u srcu. |
Prolaps mitralnog zaliska
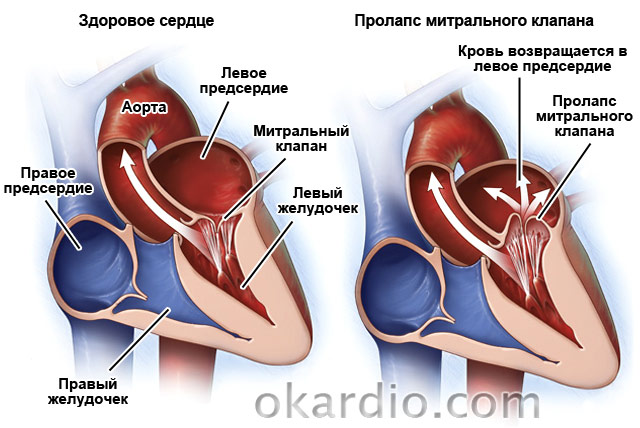
Druga uobičajena patologija je. Javlja se u 2,4% populacije. Ovo je kongenitalna mana kod koje se pločice zaliska "utonu" u lijevi atrij. U 30% slučajeva je asimptomatski. U preostalih 70% pacijenata liječnici primjećuju otežano disanje, bolove u području srca, popraćene mučninom i osjećajem "kvržice" u grlu, aritmije, umor, vrtoglavicu i česta povećanja temperature na 37,2–37,4. .
Liječenje možda neće biti potrebno ako je bolest asimptomatska. Ako je kvar popraćen aritmijama ili bolovima u srcu, propisana je simptomatska terapija. Na snažna promjena ventil se može kirurški korigirati. Budući da bolest napreduje s godinama, bolesnike je potrebno pregledati kardiolog 1-2 puta godišnje.
Ebsteinova anomalija

Ebsteinova anomalija je pomak listića trikuspidalnog zaliska u desnu klijetku. Simptomi: otežano disanje, paroksizmalna tahikardija, nesvjestica, oticanje vena na vratu, povećanje desnog atrija i gornjeg dijela desne klijetke.
Liječenje asimptomatskih slučajeva se ne provodi. Ako su simptomi izraženi, provodi se kirurška korekcija ili transplantacija valvule.
Urođene srčane mane
Kongenitalne anomalije strukture srca uključuju:
- Atrijski septalni defekt je prisutnost komunikacije između desne i lijeve pretklijetke.
- Mana interventrikularni septum– patološka komunikacija između desne i lijeve klijetke.
- Eisenmengerov kompleks je visoko postavljeni ventrikularni septalni defekt, aorta je pomaknuta udesno i spojena je istodobno s obje klijetke (dekstropozicija aorte).
- Otvoreni ductus arteriosus - komunikacija između aorte i plućne arterije, koja je normalno prisutna u embrionalnoj fazi razvoja, nije zatvorena.
- Fallotova tetralogija je kombinacija četiri defekta: defekt ventrikularnog septuma, dekstropozicija aorte, stenoza plućna arterija i hipertrofija desne klijetke.

Urođene srčane mane - znakovi i liječenje:
| Ime | Simptomi | Liječenje |
|---|---|---|
| Atrijski septalni defekt | S malim nedostatkom, znakovi se počinju pojavljivati u srednjim godinama: nakon 40 godina. Ovo je kratkoća daha, slabost, umor. S vremenom se razvija kronično zatajenje srca sa svim karakterističnim simptomima. Što je defekt veći, to se simptomi ranije počinju pojavljivati. | Kirurško zatvaranje defekta. Ne događa se uvijek. Indikacije: neučinkovitost lijekova liječenje CHF-a, zaostati tjelesni razvoj u djece i adolescenata, povišen krvni tlak u plućnom krugu, arteriovenski iscjedak. Kontraindikacije: venoarterijski shunt, teško zatajenje lijeve klijetke. |
| Defekt ventrikularnog septuma | Ako je defekt manji od 1 cm u promjeru (ili manji od polovice promjera ušća aorte), karakteristična je samo zaduha tijekom tjelesne aktivnosti umjerenog intenziteta. Ako je defekt veći od navedene veličine: otežano disanje pri laganom naporu ili u mirovanju, bol u srcu, kašalj. |
Kirurško zatvaranje defekta. |
| Eisenmengerov kompleks | Klinička slika: plavičasta koža, otežano disanje, hemoptiza, znakovi CHF. | Lijekovi: beta-blokatori, antagonisti endotelina. Kirurški zahvat kojim se zatvara septalni defekt, ispravlja ishodište aorte i zamjenjuje aortnu valvulu je moguć, ali pacijenti često umiru tijekom postupka. Prosječno trajanjeŽivot pacijenta je 30 godina. |
| Tetralogija Fallot | Plava boja sluznice i kože, usporen rast i razvoj (tjelesni i intelektualni), napadaji, nizak krvni tlak, simptomi zatajenja srca. Prosječni životni vijek je 12-15 godina. 50% pacijenata umire prije navršene 3 godine. |
Kirurško liječenje indicirano je za sve bolesnike bez iznimke. U ranom djetinjstvu izvodi se kirurški zahvat za stvaranje anastomoze između subklavijske i plućne arterije kako bi se poboljšala cirkulacija krvi u plućima. U dobi od 3–7 godina moguće je provoditi radikalna operacija: istodobna korekcija sve 4 anomalije. |
| Otvoreni ductus arteriosus | Prođe dugo vremena bez klinički znakovi. S vremenom, otežano disanje i lupanje srca, bljedilo ili plava boja kože, nizak dijastolički krvni tlak. | Kirurško zatvaranje defekta. Indiciran za sve pacijente, osim za one koji imaju desna-lijevo ranžiranje. |
Upalne bolesti
Klasifikacija:
- Endokarditis – utječe na unutarnju ovojnicu srca, zaliske.
- Miokarditis – mišićna membrana.
- Perikarditis - perikardijalna vreća.

Mogu biti uzrokovani mikroorganizmima (bakterije, virusi, gljivice), autoimunim procesima (na primjer, reumatizam) ili otrovnim tvarima.
Upala srca može biti i komplikacija drugih bolesti:
- tuberkuloza (endokarditis, perikarditis);
- sifilis (endokarditis);
- gripa, upala grla (miokarditis).
Obratite pozornost na to i odmah se obratite liječniku ako sumnjate na gripu ili upalu grla.
Simptomi i liječenje upale
| Ime | Simptomi | Liječenje |
|---|---|---|
| Endokarditis | Visoka temperatura (38,5-39,5), pojačano znojenje, defekti ventila koji se brzo razvijaju (otkriveni ehokardiografijom), šumovi na srcu, povećanje jetre i slezene, povećana krhkost krvnih žila (mogu se vidjeti krvarenja ispod noktiju i u očima), zadebljanje vrhova prstiju. | Antibakterijska terapija 4-6 tjedana, transplantacija valvule. |
| Miokarditis | Može se pojaviti na nekoliko načina: napadi boli u srcu; simptomi zatajenja srca; ili s ekstrasistolom i supraventrikularnim aritmijama. Točna dijagnoza može se postaviti na temelju pretrage krvi na enzime specifične za srce, troponine i leukocite. | Odmor u krevetu, dijeta (br. 10 s ograničenjem soli), antibakterijska i protuupalna terapija, simptomatsko liječenje zatajenja srca ili aritmija. |
| Perikarditis | Bol u prsima, otežano disanje, lupanje srca, slabost, kašalj bez ispljuvka, težina u desnom hipohondriju. | Nesteroidni protuupalni lijekovi, antibiotici, u teškim slučajevima - subtotalna ili totalna perikardiektomija (uklanjanje dijela ili cijele perikardijalne vrećice). |
Poremećaji ritma
Razlozi: neuroze, pretilost, ne pravilna prehrana, cervikalna osteohondroza, loše navike, trovanje lijekovima, alkoholom ili drogama, bolest koronarne arterije, kardiomiopatija, zatajenje srca, sindromi preuranjene ventrikularne ekscitacije. Potonji su bolesti srca u kojima postoje dodatni impulsni putovi između atrija i ventrikula. O tim anomalijama čitat ćete u zasebnoj tablici.
Karakteristike poremećaja ritma:
| Ime | Opis |
|---|---|
| Sinusna tahikardija | Ubrzani otkucaji srca (90-180 u minuti) uz održavanje normalnog ritma i normalnog obrasca širenja impulsa kroz srce. |
| Fibrilacija atrija (treperenje) | Nekontrolirane, nepravilne i česte (200-700 u minuti) kontrakcije atrija. |
| Atrijsko podrhtavanje | Ritmičke kontrakcije atrija s frekvencijom od oko 300 u minuti. |
| Ventrikularna fibrilacija | Kaotične, česte (200-300 u minuti) i nepotpune kontrakcije ventrikula. Nedostatak potpune kontrakcije izaziva akutno zatajenje cirkulacije i nesvjesticu. |
| Ventrikularno podrhtavanje | Ritmičke kontrakcije ventrikula s frekvencijom od 120-240 u minuti. |
| Paroksizmalna supraventrikularna (supraventrikularna) tahikardija | Napadi ritmičkog ubrzanog otkucaja srca (100-250 u minuti) |
| Ekstrasistolija | Spontane kontrakcije izvan ritma. |
| Poremećaji provođenja (sinoatrijski blok, interatrijski blok, atrioventrikularni blok, blok grane snopa) | Usporavanje ritma cijelog srca ili pojedinih komora. |

Sindromi preuranjene ekscitacije ventrikula:
| WPW sindrom (Wolf-Parkinson-White sindrom) | CLC sindrom (Clerc-Levy-Christesco) |
|---|---|
| Znakovi: paroksizmalna (paroksizmalna) supraventrikularna ili ventrikularna tahikardija (u 67% bolesnika). Prati ga osjećaj pojačanog rada srca, vrtoglavica, a ponekad i nesvjestica. | Simptomi: sklonost napadima supraventrikularne tahikardije. Tijekom njih pacijent osjeća snažno lupanje srca i može osjetiti vrtoglavicu. |
| Uzrok: prisutnost Kentovog snopa, abnormalni put između atrija i ventrikula. | Uzrok: prisutnost Jamesovog snopa između atrija i atrioventrikularnog spoja. |
| Obje bolesti su urođene i prilično rijetke. | |
Liječenje poremećaja ritma
Sastoji se od liječenja osnovne bolesti, prilagodbe prehrane i načina života. Također su propisani antiaritmici. Radikalno liječenje teških aritmija je ugradnja defibrilatora-kardiovertera, koji će "podesiti" ritam srca i spriječiti fibrilaciju ventrikula ili atrija. U slučaju poremećaja provođenja moguća je elektrostimulacija srca.

Liječenje sindroma preuranjene ventrikularne ekscitacije može biti simptomatsko (uklanjanje napada lijekovima) ili radikalno (radiofrekventna ablacija abnormalnog provodnog puta).
Kardiomiopatije
To su bolesti miokarda koje uzrokuju zatajenje srca, a nisu povezane s upalnim procesima ili patologijama koronarnih arterija.
Najčešći su hipertrofični i. Hipertrofični karakterizira rast zidova lijeve klijetke i interventrikularnog septuma, proširen - povećanjem šupljine lijeve, a ponekad i desne klijetke. Prvi se dijagnosticira u 0,2% populacije. Javlja se kod sportaša i može uzrokovati iznenadnu srčanu smrt. Ali u ovom slučaju potrebno je provesti oprezno diferencijalna dijagnoza između hipertrofične kardiomiopatije i nepatološkog povećanja srca u sportaša.

Krvožilni sustav jedan je od integrirajućih sustava tijela. Normalno, optimalno osigurava potrebe za opskrbom krvlju organa i tkiva. pri čemu Razinu sistemske cirkulacije određuju:
- aktivnost srca;
- vaskularni ton;
- stanje krvi - veličina njegove ukupne i cirkulirajuće mase, kao i reološka svojstva.
Kršenje funkcije srca, vaskularni tonus ili promjene u krvnom sustavu mogu dovesti do zatajenja cirkulacije - stanja u kojem krvožilni sustav ne zadovoljava potrebe tkiva i organa za isporuku kisika i metaboličkih supstrata do njih s krvlju, kao i kao transport ugljičnog dioksida i metabolita iz tkiva.
Glavni uzroci zatajenja cirkulacije:
- patologija srca;
- poremećaji u tonusu zidova krvnih žila;
- promjene mase cirkulirajuće krvi i/ili njezinih reoloških svojstava.
Prema težini razvoja i prirodi tečaja, akutni i kronični neuspjeh krvotok
Akutno zatajenje cirkulacije razvija se satima ili danima. Najčešći uzroci mogu biti:
- akutni infarkt miokarda;
- neke vrste aritmija;
- akutni gubitak krvi.
Kronično zatajenje cirkulacije razvija se nekoliko mjeseci ili godina, a uzroci su:
- kronične upalne bolesti srca;
- kardioskleroza;
- srčane mane;
- hiper- i hipotenzivna stanja;
- anemija.
Na temelju težine znakova zatajenja cirkulacije razlikuju se 3 stupnja. U fazi I, znakovi zatajenja cirkulacije (kratkoća daha, palpitacije, venska kongestija) su odsutni u mirovanju i otkrivaju se samo tijekom tjelesne aktivnosti. U fazi II, ovi i drugi znakovi zatajenja cirkulacije otkrivaju se iu mirovanju, a posebno tijekom tjelesne aktivnosti. U fazi III uočeni su značajni poremećaji srčane aktivnosti i hemodinamike u mirovanju, kao i razvoj izraženih distrofičnih i strukturne promjene u organima i tkivima.
PATOLOGIJA SRČANE AKTIVNOSTI
Glavnina raznih patoloških procesa Zahvaćajući srce, postoje tri skupine tipičnih oblika patologije: koronarna insuficijencija, aritmije i zatajenje srca .
1. Koronarna insuficijencija karakteriziran viškom potrebe miokarda za kisikom i metaboličkim supstratima u odnosu na njihov dotok kroz koronarne arterije.
Vrste koronarne insuficijencije:
- reverzibilni (prolazni) poremećaji koronarnog protoka krvi; to uključuje anginu pektoris, koju karakterizira jaka kompresivna bol u prsnoj kosti koja je posljedica ishemije miokarda;
- ireverzibilni prekid krvotoka ili dugotrajno značajno smanjenje protoka krvi kroz koronarne arterije, što obično završava infarktom miokarda.
Mehanizmi oštećenja srca kod koronarne insuficijencije.
Nedostatak kisika i metaboličkih supstrata u miokardu tijekom koronarne insuficijencije (angina pektoris, infarkt miokarda) uzrokuje razvoj niza uobičajenih, tipičnih mehanizama oštećenja miokarda:
- poremećaj procesa opskrbe energijom kardiomiocita;
- oštećenje njihovih membrana i enzima;
- neravnoteža iona i tekućine;
- poremećaj mehanizama regulacije srčane aktivnosti.
Promjene u glavnim funkcijama srca tijekom koronarne insuficijencije sastoje se prvenstveno od kršenja njegovih kontraktilna aktivnost, čiji je pokazatelj smanjenje udarnog i minutnog volumena.
2. Aritmije - patološko stanje uzrokovano poremećajima srčanog ritma. Karakteriziraju ih promjene u učestalosti i periodičnosti stvaranja impulsa uzbude ili slijeda uzbude atrija i ventrikula. Aritmije su komplikacija mnogih kardiovaskularnih bolesti. vaskularni sustav I glavni razlog iznenadna smrt zbog srčane patologije.
Vrste aritmija, njihova etiologija i patogeneza. Aritmije su posljedica kršenja jednog, dva ili tri osnovna svojstva srčanog mišića: automatizma, vodljivosti i ekscitabilnosti.
Aritmije kao posljedica poremećenog automatizma, tj. sposobnost srčanog tkiva da stvori akcijski potencijal ("ekscitacijski impuls"). Ove se aritmije očituju promjenama u učestalosti i pravilnosti srčanog stvaranja impulsa i mogu se manifestirati u obliku tahikardija I bradikardija.
Aritmije su posljedica kršenja sposobnosti srčanih stanica da provode impuls uzbude.
Razlikuju se sljedeće vrste poremećaja provođenja:
- usporavanje ili blokiranje provođenja;
- ubrzanje implementacije.
Aritmije kao posljedica poremećaja ekscitabilnosti srčanog tkiva.
Ekscitabilnost- svojstvo stanica da percipiraju djelovanje podražaja i na njega odgovore reakcijom uzbude.
Takve aritmije uključuju ekstrasistolu. paroksizmalna tahikardija i fibrilacija (treperenje) atrija ili ventrikula.
Ekstrasistolija- izvanredni, preuranjeni impuls koji uzrokuje kontrakciju cijelog srca ili njegovih dijelova. U tom je slučaju poremećen točan slijed srčanih kontrakcija.
Paroksizmalna tahikardija- paroksizmalno, naglo povećanje učestalosti impulsa ispravnog ritma. U ovom slučaju, učestalost ektopičnih impulsa kreće se od 160 do 220 u minuti.
Fibrilacija atrija ili ventrikula predstavlja nepravilan, neuredan električna aktivnost atrija i ventrikula, praćeno prestankom učinkovite pumpne funkcije srca.
3. Zastoj srca - sindrom koji se razvija u mnogim bolestima koje zahvaćaju različite organe i tkiva. Istodobno, srce ne osigurava njihove potrebe za opskrbom krvlju primjerenom njihovoj funkciji.
Etiologija Zatajenje srca povezuje se uglavnom s dvije skupine razloga: izravno oštećenje srca- trauma, upala ovojnica srca, dugotrajna ishemija, infarkt miokarda, toksično oštećenje srčanog mišića itd., ili funkcionalno preopterećenje srca kao rezultat:
- povećanje volumena krvi koja teče u srce i povećanje tlaka u njegovim ventrikulama s hipervolemijom, policitemijom, srčanim defektima;
- rezultirajući otpor istiskivanju krvi iz ventrikula u aortu i plućnu arteriju, koji se javlja kod arterijske hipertenzije bilo kojeg podrijetla i nekih srčanih mana.
Vrste zatajenja srca (dijagram 3).
Prema pretežno zahvaćenom dijelu srca:
- lijeve klijetke koji se razvija kao posljedica oštećenja ili preopterećenja miokarda lijeve klijetke;
- desne klijetke, što je obično posljedica preopterećenja miokarda desne klijetke, npr. kod kroničnih opstruktivnih plućnih bolesti - bronhiektazija, bronhijalne astme, plućnog emfizema, pneumoskleroza i dr.
Prema brzini razvoja:
- Akutna (minute, sati). Posljedica je ozljede srca, akutnog infarkta miokarda, plućne embolije, hipertenzivne krize, akutnog toksičnog miokarditisa itd.
- Kronično (mjeseci, godine). Posljedica je kronične arterijske hipertenzije, kroničnog respiratornog zatajenja, dugotrajne anemije, kroničnih srčanih mana.
Povrede srčane funkcije i središnje hemodinamike. Smanjenje snage i brzine kontrakcije, kao i opuštanje miokarda kod zatajenja srca očituje se promjenama pokazatelja srčane funkcije, središnje i periferne hemodinamike.
Glavne uključuju:
- smanjenje moždanog udara i minutnog volumena srca, koje se razvija kao rezultat depresije kontraktilne funkcije miokarda;
- povećanje rezidualnog sistoličkog volumena krvi u šupljinama ventrikula srca, što je posljedica nepotpune sistole;
BOLESTI KARDIOVASKULARNOG SUSTAVA.
Shema 3
- povećani krajnji dijastolički tlak u srčanim komorama. Uzrokovano povećanjem količine krvi koja se nakuplja u njihovim šupljinama, poremećenom relaksacijom miokarda, rastezanjem srčanih šupljina zbog povećanja konačnog dijastoličkog volumena krvi u njima:
- povećanje krvnog tlaka u onim venskim žilama i srčanim šupljinama odakle krv ulazi u zahvaćene dijelove srca. Dakle, kod zatajenja lijevog ventrikula dolazi do povećanja tlaka u lijevom atriju, plućnoj cirkulaciji i desnom ventrikulu. Kod srčanog zatajenja desne klijetke povećava se tlak u desnom atriju i venama sistemske cirkulacije:
- smanjenje brzine sistoličke kontrakcije i dijastoličke relaksacije miokarda. Manifestira se uglavnom povećanjem trajanja razdoblja izometrijske napetosti i srčane sistole u cjelini.
BOLESTI KARDIOVASKULARNOG SUSTAVA
Skupina bolesti kardiovaskularnog sustava sastoji se od čestih bolesti kao što su ateroskleroza, hipertenzija, koronarna bolest srca, upalne bolesti srca i njegovih mana. također vaskularne bolesti. Istovremeno, ateroskleroza, hipertenzija i koronarna bolest srca (KBS) karakteriziraju najveće stope morbiditeta i mortaliteta u cijelom svijetu, iako su to relativno “mlade” bolesti koje su svoje značenje dobile tek početkom 20. stoljeća. I. V. Davydovsky ih je nazvao "civilizacijskim bolestima", uzrokovanim nesposobnošću osobe da se prilagodi brzo napredujućoj urbanizaciji i povezanim promjenama u načinu života ljudi, stalnim utjecajima stresa, poremećajima okoliša i drugim značajkama "civiliziranog društva".
Etiologija i patogeneza ateroskleroze i hipertenzije imaju mnogo toga zajedničkog. U isto vrijeme, IHD. koja: se danas smatra samostalnom bolešću, u biti je srčani oblik ateroskleroze i hipertenzije. Međutim, zbog činjenice da je glavna stopa smrtnosti povezana upravo s infarktom miokarda, što je bit IHD-a. prema odluci SZO stekla je status samostalne nozološke cjeline.
ATEROSKLEROZA
Ateroskleroza- kronična bolest velikih i srednjih arterija (elastičnog i mišićno-elastičnog tipa), povezana uglavnom s poremećajima metabolizma masti i proteina.
Ova bolest je izuzetno česta u cijelom svijetu, jer se znakovi ateroskleroze nalaze kod svih osoba starijih od 30-35 godina, iako su izraženi u različitom stupnju. Aterosklerozu karakteriziraju žarišne naslage lipida i proteina u stijenkama velikih arterija, oko kojih raste vezivno tkivo, što rezultira stvaranjem aterosklerotskog plaka.
Etiologija ateroskleroze nije u potpunosti razjašnjen, iako je općeprihvaćeno da se radi o polietiološkoj bolesti uzrokovanoj kombinacijom promjena u metabolizmu masti i proteina i oštećenja endotela intime arterija. Uzroci metaboličkih poremećaja, kao i čimbenici oštećenja endotela, mogu biti različiti, no opsežna epidemiološka istraživanja ateroskleroze omogućila su identificiranje najznačajnijih utjecaja, tzv. faktori rizika .
To uključuje:
- dob, budući da je povećanje učestalosti i ozbiljnosti ateroskleroze s godinama nesumnjivo;
- kat- u muškaraca se bolest razvija ranije nego u žena, te je teža, češće se javljaju komplikacije;
- nasljedstvo- dokazano je postojanje genetski uvjetovanih oblika bolesti;
- hiperlipidemija(hiperkolesterolemija)- vodeći čimbenik rizika zbog prevlasti lipoproteina niske gustoće u krvi nad lipoproteinima i visoka gustoća, što se prvenstveno odnosi na prehrambene navike;
- arterijska hipertenzija , što dovodi do povećane propusnosti vaskularnih zidova, uključujući lipoproteine, kao i oštećenja endotela intime;
- stresne situacije - najvažniji čimbenik rizika, jer dovode do psihoemocionalnog stresa koji je uzrok poremećaja neuroendokrina regulacija metabolizam masti i proteina i vazomotorni poremećaji;
- pušenje- ateroskleroza se kod pušača razvija 2 puta intenzivnije i javlja 2 puta češće nego kod nepušača;
- hormonalni faktori, budući da većina hormona utječe na poremećaje metabolizma masti i bjelančevina što posebno dolazi do izražaja kada šećerna bolest i hipotireoza. Ovim čimbenicima rizika bliski su oralni kontraceptivi, pod uvjetom da su korišteni dulje od 5 godina;
- pretilosti i tjelesne neaktivnosti doprinose poremećaju metabolizma masti i proteina i nakupljanju lipoproteina niske gustoće u krvi.
Pato- i morfogeneza ateroskleroza se sastoji od nekoliko faza (slika 47).
Prelipidni stadij karakterizira pojava u intimi arterija masno-proteinskih kompleksa u takvim količinama koje se još ne mogu vidjeti golim okom i još nema aterosklerotičnih plakova.
Faza lipoidoze odražava nakupljanje masno-proteinskih kompleksa u intimi krvnih žila, koje postaju vidljive u obliku masnih mrlja i pruga žuta boja. Pod mikroskopom se određuju masno-proteinske mase bez strukture, oko kojih se nalaze makrofagi, fibroblasti i limfociti.

Riža. 47. Ateroskleroza aorte, a - masne mrlje i pruge (bojenje Sudanom III); b - fibrozni plakovi s ulceracijom; c - vlaknasti plakovi; d - ulcerirani fibrozni plakovi i kalcifikacije; d - fibrozni plakovi, ulceracije, kalcifikacije, krvni ugrušci.
Stadij liposkleroze nastaje kao rezultat proliferacije vezivnog tkiva oko masno-proteinskih masa i oblika fibrozni plak, koja se počinje izdizati iznad površine intime. Iznad plaka dolazi do sklerozacije intime – nastaje plak guma, koji se može hijalinizirati. Fibrozni plakovi glavni su oblik aterosklerotskih vaskularnih lezija. Nalaze se na mjestima najvećeg hemodinamskog utjecaja na arterijski zid - u području grananja i savijanja krvnih žila.
Stadij kompliciranih lezija uključuje tri procesa: ateromatozu, ulceraciju i kalcifikaciju.
Ateromatozu karakterizira razgradnja masno-proteinskih masa u središtu plaka uz stvaranje amorfnog kašastog detritusa koji sadrži ostatke kolagenih i elastičnih vlakana stijenke žile, kristale kolesterola, saponificirane masti i koagulirane proteine. Srednja ovojnica posude ispod plaka često atrofira.
Ulceraciji često prethodi krvarenje u plak. U tom slučaju, pokrov plaka pukne i ateromatozna masa pada u lumen posude. Plak je ateromatski ulkus, koji je prekriven trombotičnim masama.
Kalcinoza dovršava morfogenezu aterosklerotskog
plakova i karakterizira ga taloženje kalcijevih soli u njemu. Dolazi do kalcifikacije ili petrifikacije plaka koji poprima kamenitu gustoću.
Tijek ateroskleroze valovita. Napredovanjem bolesti povećava se lipoidoza intime, a povlačenjem bolesti povećava se rast vezivnog tkiva oko plakova i taloženje kalcijevih soli u njima.
Klinički i morfološki oblici ateroskleroze. Manifestacije ateroskleroze ovise o tome koje su velike arterije zahvaćene. Za kliničku praksu od najveće su važnosti aterosklerotske lezije aorte, koronarnih arterija srca, arterija mozga i arterija ekstremiteta, uglavnom donjih.
Ateroskleroza aorte- najčešća lokalizacija aterosklerotskih promjena koje su ovdje najizraženije.
Plakovi se obično stvaraju u području gdje manje žile izlaze iz aorte. Jače su zahvaćeni luk i abdominalna aorta, gdje se nalaze veliki i mali plakovi. Kada plakovi dođu u stadij ulceracije i aterokalcinoze, na njihovim mjestima dolazi do poremećaja krvotoka i stvaranja muralnih tromba. Kada se oslobode, pretvaraju se u tromboembolije, blokiraju arterije slezene, bubrega i drugih organa, uzrokujući srčani udar. Ulceracija ateroslerotskog plaka i razaranje elastičnih vlakana stijenke aorte u vezi s tim mogu pridonijeti stvaranju aneurizme - sakularna protruzija stijenke krvnog suda ispunjena krvlju i trombotičnim masama. Puknuće aneurizme dovodi do brzog masivan gubitak krvi i iznenadna smrt.
Ateroskleroza moždanih arterija, ili cerebralni oblik, tipična je za starije i starije bolesnike. Uz značajnu stenozu lumena arterija zbog aterosklerotskih plakova, mozak stalno doživljava gladovanje kisikom; i postupno atrofira. Takvi bolesnici razvijaju aterosklerotsku demenciju. Ako je lumen jedne od cerebralnih arterija potpuno začepljen trombom, ishemijski infarkt mozak u obliku žarišta njegova sivog omekšavanja. Cerebralne arterije zahvaćene aterosklerozom postaju krhke i mogu puknuti. Dolazi do krvarenja - hemoragijski moždani udar, u kojem odumire odgovarajuće područje moždanog tkiva. Tijek hemoragijskog moždanog udara ovisi o mjestu i težini. Ako dođe do krvarenja u području dna četvrte klijetke ili izlivena krv probije u bočne moždane komore, tada dolazi do brze smrti. U slučaju ishemijskog infarkta, kao i u slučaju malih hemoragijskih moždanih udara koji nisu doveli bolesnika do smrti, mrtvo moždano tkivo postupno se rastapa i na njegovom mjestu nastaje šupljina s tekućinom - cista mozga. Ishemijski infarkt i hemoragijski moždani udar praćeni su neurološki poremećaji. Preživjeli bolesnici razvijaju paralizu, govor često pati, a pojavljuju se i drugi poremećaji govora. Kada su-
Uz odgovarajuće liječenje moguće je s vremenom vratiti neke od izgubljenih funkcija središnjeg živčanog sustava.
Ateroskleroza krvnih žila donjih ekstremiteta također je češća u starijoj dobi. Kada je lumen arterija nogu ili stopala značajno sužen aterosklerotskim plakovima, tkiva donjih ekstremiteta su podložna ishemiji. Kada se poveća opterećenje mišića udova, na primjer pri hodu, u njima se javlja bol, pa su pacijenti prisiljeni stati. Ovaj simptom se zove intermitentna klaudikacija . Osim toga, bilježe se niske temperature i atrofija tkiva ekstremiteta. Ako je lumen stenoziranih arterija potpuno zatvoren plakom, trombom ili embolusom, u bolesnika se razvija aterosklerotična gangrena.
U kliničkoj slici ateroskleroze može biti najizraženije oštećenje bubrežnih i crijevnih arterija, no ti su oblici bolesti rjeđi.
HIPERTONIČNA BOLEST
Hipertonična bolest- kronična bolest koju karakterizira dugotrajno i trajno povišenje krvnog tlaka (KT) - sistolički iznad 140 mm Hg. Umjetnost. i dijastolički - iznad 90 mm Hg. Umjetnost.
Muškarci nešto češće obolijevaju od žena. Bolest obično počinje u dobi od 35-45 godina i napreduje do 55-58 godine života, nakon čega se krvni tlak često stabilizira na povišenim vrijednostima. Ponekad se u mladih ljudi razvija postojano i brzo rastuće povećanje krvnog tlaka.
Etiologija.
Hipertenzija se temelji na kombinaciji 3 čimbenika:
- kronični psiho-emocionalni stres;
- nasljedni defekt staničnih membrana, što dovodi do poremećaja izmjene iona Ca 2+ i Na 2+;
- genetski uvjetovan defekt bubrežnog volumetrijskog mehanizma regulacije krvnog tlaka.
Faktori rizika:
- genetski čimbenici nisu upitni, budući da je hipertenzija često obiteljska;
- ponovljeni emocionalni stres;
- dijeta s velikom potrošnjom kuhinjske soli;
- hormonalni čimbenici - povećani presorski učinci hipotalamo-hipofiznog sustava, prekomjerno otpuštanje kateholamina i aktivacija renin-angiotenzinskog sustava;
- bubrežni faktor;
- pretilost;
- pušenje;
- tjelesna neaktivnost, sjedilački način života.
Pato- i morfogeneza.
Hipertenziju karakterizira postupni razvoj.
Prijelazni ili pretklinički stadij karakteriziraju povremena povećanja krvnog tlaka. Oni su uzrokovani spazmom arteriola, tijekom kojeg sama stijenka posude doživljava gladovanje kisikom, uzrokujući degenerativne promjene u njoj. Zbog toga se povećava propusnost stijenki arteriola. Oni su zasićeni krvnom plazmom (plazmoragija), koja se proteže izvan žila, uzrokujući perivaskularni edem.
Nakon normalizacije razine krvnog tlaka i uspostave mikrocirkulacije, krvna plazma iz stijenki arteriola i perivaskularnih prostora uklanja se u limfni sustav, a krvne bjelančevine koje su zajedno s plazmom ušle u stijenke krvnih žila talože se. Zbog ponovljenog povećanja opterećenja srca razvija se umjerena kompenzacijska hipertrofija lijeve klijetke. Ako se u prolaznom stadiju eliminiraju uvjeti koji uzrokuju psiho-emocionalni stres i provede odgovarajuće liječenje, početna hipertenzija se može izliječiti, jer u ovom stadiju još uvijek nema nepovratnih morfoloških promjena.
Vaskularni stadij klinički je karakteriziran trajnim povišenjem krvnog tlaka. To se objašnjava dubokom disregulacijom krvožilnog sustava i njegovim morfološkim promjenama. Prijelaz prolaznog porasta krvnog tlaka u stabilan povezan je s djelovanjem nekoliko neuroendokrinih mehanizama, među kojima su najvažniji refleksni, bubrežni, vaskularni, membranski i endokrini. Često ponovljena povećanja krvnog tlaka dovode do smanjenja osjetljivosti baroreceptora luka aorte, koji normalno osiguravaju slabljenje aktivnosti simpatičko-nadbubrežnog sustava i smanjenje krvnog tlaka. Jačanje utjecaja ovog regulatornog sustava i spazam arteriola bubrega stimuliraju proizvodnju enzima renina. Potonji dovodi do stvaranja angiotenzina u krvnoj plazmi, koji stabilizira krvni tlak na visokoj razini. Osim toga, angiotenzin pospješuje stvaranje i oslobađanje mineralokortikoida iz kore nadbubrežne žlijezde, koji dodatno povećavaju krvni tlak i također pridonose njegovoj stabilizaciji na visokoj razini.
Ponavljani grčevi arteriola sve učestaliji, sve veća plazmoragija i sve veća količina istaloženih proteinskih masa u njihovim stijenkama dovode do hijalinoza, ili parterioloskleroza. Zidovi arteriola postaju gušći, gube elastičnost, njihova se debljina značajno povećava i, sukladno tome, smanjuje se lumen krvnih žila.
Konstantno visoki krvni tlak značajno povećava opterećenje srca, što rezultira razvojem zatajenja srca. kompenzatorna hipertrofija (Slika 48, b). U ovom slučaju, težina srca doseže 600-800 g. Stalni visoki krvni tlak povećava opterećenje velikih arterija, zbog čega mišićne stanice atrofiraju, a elastična vlakna njihovih stijenki gube elastičnost. U kombinaciji s promjenama u biokemijskom sastavu krvi, nakupljanjem kolesterola i velikih molekularnih proteina u njoj, stvaraju se preduvjeti za razvoj aterosklerotskih lezija velikih arterija. Štoviše, ozbiljnost ovih promjena mnogo je veća nego kod ateroskleroze, koja nije popraćena povećanjem krvnog tlaka.
Stadij promjena organa.
Promjene na organima su sekundarne. Njihova težina, kao i kliničke manifestacije, ovise o stupnju oštećenja arteriola i arterija, kao io komplikacijama povezanim s tim promjenama. Osnova kroničnih promjena u organima nije njihova cirkulacija krvi, povećanje gladovanja kisikom i uvjetovano! oni su skleroza organa sa smanjenom funkcijom.
Tijekom hipertenzije, to je od iznimne važnosti hipertenzivna kriza , tj. oštro i dugotrajno povećanje krvnog tlaka zbog grčenja arteriola. Hipertenzivna kriza ima svoj morfološki izraz: spazam arteriola, plazmoragija i fibrinoidna nekroza njihovih stijenki, perivaskularna dijapedetska krvarenja. Te promjene, koje se događaju u organima poput mozga, srca i bubrega, često dovode pacijente do smrti. Kriza se može pojaviti u bilo kojoj fazi razvoja hipertenzije. Česte krize karakteriziraju maligni tijek bolesti, koji se obično javlja kod mladih osoba.
Komplikacije hipertenzija, koja se očituje spazmom, trombozom arteriola i arterija ili njihovim pucanjem, dovodi do srčanog udara ili krvarenja u organima, što je obično uzrok smrti.
Klinički i morfološki oblici hipertenzije.
Ovisno o prevladavanju oštećenja tijela ili drugih organa, razlikuju se srčani, cerebralni i bubrežni klinički i morfološki oblici hipertenzije.
Oblik srca, poput srčanog oblika ateroskleroze, bit je koronarna bolest bolesti srca i smatra se samostalnom bolešću.
Moždani ili cerebralni oblik- jedan od najčešćih oblika hipertenzije.
Obično je povezan s rupturom hijalinizirane žile i razvojem masivnog krvarenja u mozgu (hemoragijski moždani udar) poput hematoma (slika 48, a). Proboj krvi u ventrikule mozga uvijek završava smrću pacijenta. Ishemijski infarkti mozga mogu se javiti i uz hipertenziju, iako mnogo rjeđe nego kod ateroskleroze. Njihov razvoj povezan je s trombozom ili spazmom aterosklerotskih promjena u srednjim cerebralnim arterijama ili arterijama baze mozga.
Bubrežni oblik. U kroničnom tijeku hipertenzije razvija se arteriolosklerotična nefroskleroza, povezana s hijalinozom aferentnih arteriola. Smanjenje protoka krvi dovodi do atrofije i hijalinoze odgovarajućih glomerula. Njihovu funkciju obavljaju očuvani glomeruli, koji su hipertrofirani.

Riža. 48. Hipertenzija. a - krvarenje u lijevoj hemisferi mozga; b - hipertrofija miokarda lijeve klijetke srca; c - primarni naborani bubreg (arteriolosklerotična nefroskleroza).

Riža. 49. Arteriolosklerotična nefroskleroza. Hijalinizirani (HK) i atrofirajući (AK) glomeruli.
Zbog toga površina bubrega poprima granularni izgled: hijalinizirani glomeruli i atrofirani, sklerotizirani nefroni tonu, a hipertrofirani glomeruli strše iznad površine bubrega (slika 48, c, 49). Postupno počinju prevladavati sklerotični procesi i razvijaju se primarni naborani pupoljci. Istodobno se povećava kronično zatajenje bubrega, što završava uremija.
Simptomatska hipertenzija (hipertenzija). Hipertenzija je povećanje krvnog tlaka sekundarne prirode - simptom raznih bolesti bubrega, endokrinih žlijezda i krvnih žila. Ako se osnovna bolest eliminira, nestaje i hipertenzija. Dakle, nakon uklanjanja tumora nadbubrežne žlijezde - feokromocitoma. praćen značajnom hipertenzijom, normalizira se i krvni tlak. Stoga hipertenziju treba razlikovati od simptomatske hipertenzije.
KORONARNA BOLEST SRCA (CHD)
Ishemijska ili koronarna bolest srca je skupina bolesti uzrokovanih apsolutnom ili relativnom insuficijencijom koronarne cirkulacije, koja se očituje neskladom između potrebe miokarda za kisikom i njegove isporuke do srčanog mišića. U 95% slučajeva IHD je uzrokovan aterosklerozom koronarnih arterija. IHD je glavni uzrok smrtnosti stanovništva. Skrivena (pretklinička) IHD nalazi se u 4-6% osoba starijih od 35 godina. Svake godine u svijetu se registrira više od 5 milijuna pacijenata. I B C i više od 500 tisuća njih umire. Muškarci obolijevaju ranije nego žene, ali nakon 70 godina jednako često obolijevaju i muškarci i žene.
Oblici koronarne bolesti srca. Postoje 4 oblika bolesti:
- iznenadna koronarna smrt, javlja se zbog srčanog zastoja u osobe koja nije imala srčanih tegoba 6 sati prije;
- angina pektoris - oblik ishemijske bolesti srca, karakteriziran napadima boli u prsima s promjenama u EKG-u, ali bez pojave karakterističnih enzima u krvi;
- infarkt miokarda - akutna žarišna ishemijska (cirkulacijska) nekroza srčanog mišića, koja se razvija kao posljedica iznenadnog poremećaja koronarne cirkulacije;
- kardioskleroza - kronična ishemijska bolest srca (CHD)- ishod angine ili infarkta miokarda; Na temelju kardioskleroze može nastati kronična srčana aneurizma.
Tijek ishemijske bolesti može biti akutna i kronična. Stoga ističu akutna ishemijska bolest srca(angina pektoris, iznenadna koronarna smrt, infarkt miokarda) i kronična ishemijska bolest srca(kardioskleroza u svim svojim manifestacijama).
Faktori rizika isto kao i za aterosklerozu i hipertenziju.
Etiologija IHD u osnovi ista kao etiologija ateroskleroze i hipertenzije. Više od 90% bolesnika s koronarnom arterijskom bolešću boluje od stenozirajuće ateroskleroze koronarnih arterija sa stupnjem suženja barem jedne od njih do 75% ili više. U tom slučaju ne može se osigurati protok krvi primjeren čak ni maloj tjelesnoj aktivnosti.
Patogeneza različitih oblika IHD
Razvoj različite vrste Akutna ishemijska bolest srca povezana je s akutnim poremećajem koronarne cirkulacije, što dovodi do ishemijskog oštećenja srčanog mišića.
Opseg tih oštećenja ovisi o trajanju ishemije.
- Anginu pektoris karakterizira reverzibilna ishemija miokarda povezana sa stenozirajućom koronarnom sklerozom i klinički oblik sve vrste IHD. Karakteriziraju je napadaji kompresivne boli i osjećaj žarenja u lijevoj polovici prsnog koša s iradijacijom u lijeva ruka, područje lopatice, vrat, donja čeljust. Napadaji se javljaju tijekom tjelesnog napora, emocionalnog stresa itd., a zaustavljaju se uzimanjem vazodilatatora. Ako smrt nastupi tijekom napadaja angine pectoris koji je trajao 3-5 ili čak 30 minuta, morfološke promjene na miokardu mogu se otkriti samo posebnim tehnikama, jer srce nije makroskopski promijenjeno.
- Iznenadna koronarna smrt povezana je s činjenicom da akutna ishemija u miokardu već 5-10 minuta nakon što se može formirati napadaj arhepogene tvari- tvari koje uzrokuju električnu nestabilnost srca i stvaraju preduvjete za fibrilaciju ventrikula. Na obdukcijama umrlih od fibrilacije miokarda srce je bilo mlohavo, s povećanom šupljinom lijeve klijetke. Mikroskopski izražena fragmentacija mišićna vlakna.
- Infarkt miokarda.
Etiologija Akutni infarkt miokarda povezan je s iznenadnim prekidom koronarnog protoka krvi bilo zbog začepljenja koronarne arterije trombom ili embolusom, ili kao rezultat dugotrajnog spazma aterosklerotične koronarne arterije.
Patogeneza infarkt miokarda uvelike je određen. da preostali lumeni triju koronarnih arterija ukupno iznose samo 34% prosječne norme, dok bi „kritična suma“ tih lumena trebala biti najmanje 35%, budući da i tada ukupni protok krvi u koronarnim arterijama pada na minimalnu prihvatljivu razinu.
U dinamici infarkta miokarda razlikuju se 3 faze, od kojih svaka karakterizira svoje morfološke značajke.
Ishemijski stadij, ili stadij ishemijske distrofije, razvija se u prvih 18-24 sata nakon začepljenja koronarne arterije trombom. Makroskopske promjene na miokardu u ovoj fazi nisu vidljive. Mikroskopski pregled otkriva distrofične promjene mišićnih vlakana u vidu njihove fragmentacije, gubitka poprečne ispruganosti, a stroma miokarda je edematozna. Poremećaji mikrocirkulacije izraženi su u vidu staze i mulja u kapilarama i venulama, a javljaju se i dijapedezijska krvarenja. U ishemijskim područjima nema glikogena i redoks enzima. Elektronski mikroskopski pregled kardiomiocita iz područja ishemije miokarda otkriva bubrenje i destrukciju mitohondrija, nestanak glikogenskih granula, bubrenje sarkoplazme i prekomjernu kontrakciju miofilamenata (slika 50). Te su promjene povezane s hipoksijom, neravnotežom elektrolita i prestankom metabolizma u područjima ishemije miokarda. U tom razdoblju u dijelovima miokarda koji nisu zahvaćeni ishemijom dolazi do poremećaja mikrocirkulacije i edema strome.
Smrt u ishemijskom stadiju nastupa od kardiogeni šok, ventrikularna fibrilacija ili srčani zastoj (asistolija).
Nekrotični stadij Infarkt miokarda se razvija krajem prvog dana nakon napadaja angine. Na autopsiji se u području infarkta često opaža fibrinozni perikarditis. Na presjeku srčanog mišića jasno se vide žućkasta žarišta nepravilnog oblika nekroze miokarda, okružena crvenom prugom hiperemičnih žila i krvarenja - ishemijski infarkt s hemoragijskim rubom (slika 51). Histološki pregled otkriva žarišta nekroze mišićnog tkiva ograničena na nezahvaćeni miokard razgraničenje(granica) crta, predstavljena zonom infiltracije leukocita i hiperemičnim žilama (slika 52).
Izvan područja infarkta, u tom razdoblju razvijaju se poremećaji mikrocirkulacije, izražene distrofične promjene u kardiomiocitima, uništavanje mnogih mitohondrija istovremeno s povećanjem njihovog broja i volumena.
Stadij organizacije infarkta miokarda počinje odmah nakon razvoja nekroze. Leukociti i makrofagi čiste upalno polje od nekrotičnih masa. U demarkacijskoj zoni pojavljuju se fibroblasti. proizvodnju kolagena. Žarište nekroze u početku se zamjenjuje granulacijskim tkivom, koje unutar otprilike 4 tjedna sazrijeva u grubo fibrozno vezivno tkivo. Infarkt miokarda je organiziran, a na njegovom mjestu ostaje ožiljak (vidi sliku 30). Javlja se velikožarišna kardioskleroza. U tom razdoblju dolazi do regenerativne hipertrofije miokarda oko ožiljka i miokarda svih ostalih dijelova srca, posebno lijeve klijetke. To vam omogućuje postupnu normalizaciju rada srca.
Dakle, akutni infarkt miokarda traje 4 tjedna. Ako u tom razdoblju pacijent doživi novi infarkt miokarda, tzv ponavljajući . Ako se novi infarkt miokarda dogodi 4 tjedna ili više nakon prvog infarkta, tzv ponovljeno .
Komplikacije može se javiti već u nekrotičnom stadiju. Dakle, područje nekroze prolazi kroz topljenje - miomalacija , zbog čega može doći do rupture stijenke miokarda u području infarkta, punjenja perikardijalne šupljine krvlju - tamponada srca , što dovodi do iznenadne smrti.

Riža. 51. Infarkt miokarda (poprečni presjeci srca). 1 - ishemijski infarkt s hemoragijskim rubom stražnji zid lijeva klijetka; 2 - opstrukcijski tromb u silaznoj grani lijeve koronarne arterije; 3 - ruptura srčanog zida. U dijagramima (ispod): a - zona infarkta je zasjenjena (strelica pokazuje razmak); b - razine kriški su zasjenjene.

Riža. 52. Infarkt miokarda. Područje nekroze mišićnog tkiva okruženo je demarkacijskom linijom (DL). koji se sastoji od leukocita.
Miomalacija može dovesti do ispupčenja stijenke ventrikula i stvaranja akutne srčane aneurizme. Ako aneurizma pukne, dolazi i do tamponade srca. Ako akutna aneurizma ne pukne, u njenoj šupljini nastaju krvni ugrušci, koji mogu postati izvor tromboembolije u žilama mozga, slezene, bubrega i samih koronarnih arterija. Postupno, u akutnoj srčanoj aneurizmi, krvni ugrušci se zamjenjuju vezivno tkivo Međutim, u rezultirajućoj šupljini aneurizme, trombotične mase ostaju ili se ponovno stvaraju. Aneurizma postaje kronična. Izvor tromboembolije mogu biti trombotske naslage na endokardu u području infarkta. Smrt u nekrotičnom stadiju također može nastupiti od ventrikularne fibrilacije srca.

Riža. 53. Kronična ishemijska bolest srca. a - postinfarktna kardioskleroza velikog žarišta (prikazano strelicom); b - difuzna žarišna kardioskleroza (ožiljci su prikazani strelicama).
Ishodi. Akutni infarkt miokarda miokarda može rezultirati akutnim zatajenjem srca, često s razvojem plućnog edema i oticanjem moždane supstance. Ishod je također velikožarišna kardioskleroza i kronična ishemijska bolest srca.
4. Kronična koronarna bolest srca
Morfološki izraz kronične ishemijske bolesti srca su:
- izražena aterosklerotska mala žarišna kardioskleroza;
- postinfarktna makrofokalna kardioskleroza;
- kronična srčana aneurizma u kombinaciji s aterosklerozom koronarnih arterija (slika 53). Nastaje kada se nakon masivnog infarkta miokarda nastalo ožiljno tkivo počne izbočiti pod krvnim tlakom, postane tanje i formira se izbočina nalik vrećici. Zbog vrtloženja krvi u aneurizme se pojavljuju krvni ugrušci koji mogu postati izvorom tromboembolije. Kronična srčana aneurizma u većini je slučajeva uzrok sve većeg kroničnog zatajenja srca.
Sve ove promjene prati umjereno izražena regenerativna hipertrofija miokarda.
Klinički Kronična ishemijska bolest srca očituje se anginom pektoris i postupnim razvojem kroničnog kardiovaskularnog zatajenja, što završava smrću bolesnika. U bilo kojoj fazi kronične ishemijske bolesti srca može doći do akutnog ili rekurentnog infarkta miokarda.
Razlozi Upala srca je uzrokovana raznim infekcijama i intoksikacijama. Upalni proces može zahvatiti jednu od membrana srca ili cijelu njegovu stijenku. Upala endokarda - endokarditis , upala miokarda - miokarditis, perikard - perikarditis , i upala svih membrana srca - pankarditis .
Endokarditis.
Upala endokarda obično se proteže samo na određeni dio, pokrivajući ili srčane zaliske, ili njihove akorde, ili zidove srčanih šupljina. Kod endokarditisa uočava se kombinacija procesa karakterističnih za upalu - alteracija, eksudacija i proliferacija. Od najveće važnosti u klinici je valvularni endokarditis . Češće od ostalih zahvaćen je bikuspidalni zalistak, nešto rjeđe - aortni zalistak, a upala zalistaka desne polovice srca javlja se prilično rijetko. Ili su zahvaćeni samo površinski slojevi zaliska ili je zahvaćen u cijelosti, do svoje pune dubine. Često promjena valvule dovodi do njezine ulceracije, pa čak i do perforacije. Trombotičke mase obično se formiraju u području destrukcije ventila ( tromboendokarditis) u obliku bradavica ili polipa. Eksudativne promjene sastoje se od zasićenja valvule krvnom plazmom i infiltracije stanica eksudata. Istodobno, ventil bubri i postaje deblji. Produktivna faza upale završava sklerozom, zadebljanjem, deformacijom i sraštavanjem listića zalistaka, što dovodi do bolesti srca.
Endokarditis dramatično komplicira tijek bolesti u kojoj se razvio, jer je funkcija srca ozbiljno oštećena. Osim toga, trombotske naslage na zaliscima mogu postati izvorom tromboembolije.
Ishod valvularni endokarditis su srčane mane i zatajenje srca.
Miokarditis.
Upala srčanog mišića obično komplicira različite bolesti, a da nije samostalna bolest. U nastanku miokarditisa važna je infekcija srčanog mišića virusima, rikecijama i bakterijama koje u miokard dospijevaju krvotokom, odnosno hematogenim putem. Miokarditis se javlja akutno ili kronično. Ovisno o prevladavanju jedne ili druge faze, upala miokarda može biti alternativna, eksudativna, produktivna (proliferativna).
U akutnom tijeku eksudativni i produktivni miokarditis mogu uzrokovati akutno zatajenje srca. Kada su kronični, dovode do difuzne kardioskleroze, što zauzvrat može dovesti do razvoja kroničnog zatajenja srca.
Perikarditis.
Upala vanjske ovojnice srca javlja se kao komplikacija drugih bolesti i javlja se u obliku eksudativnog ili kroničnog adhezivnog perikarditisa.
Eksudativni perikarditis ovisno o prirodi eksudata može biti serozni, fibrinozni, gnojni, hemoragični i mješoviti.
Serozni perikarditis karakterizira nakupljanje seroznog eksudata u perikardijalnoj šupljini, koji se često povlači bez posebnih posljedica u slučaju povoljnog ishoda osnovne bolesti.
Fibrinozni perikarditis češće se razvija s intoksikacijom, na primjer s uremijom, kao i s infarktom miokarda, reumatizmom, tuberkulozom i nizom drugih bolesti. U perikardijalnoj šupljini nakuplja se fibrinozni eksudat, a na površini njegovih listova pojavljuju se fibrinski snopovi u obliku dlačica („dlakavo srce”). Kada se organizira fibrinozni eksudat, između slojeva perikarda nastaju guste priraslice.
Gnojni perikarditis najčešće se javlja kao komplikacija upalnih procesa u obližnjim organima – plućima, pleuri, medijastinumu, limfni čvorovi medijastinum, iz kojeg se upala širi na perikard.
Hemoragijski perikarditis razvija se kada rak metastazira u srce.
Ishod akutnog eksudativnog perikarditisa može biti srčani zastoj.
Kronični adhezivni perikarditis karakterizira eksudativno-produktivna upala, često se razvija s tuberkulozom i reumatizmom. S ovom vrstom perikarditisa, eksudat se ne rješava, već se podvrgava organizaciji. Uslijed toga nastaju priraslice između slojeva perikarda, zatim je perikardijalna šupljina potpuno obrasla i sklerozirana. stezanje srca. Često se kalcijeve soli talože u ožiljnom tkivu i razvija se "oklopno srce".
Ishod Takav perikarditis je kronično zatajenje srca.
SRČANE GREŠKE
Srčani nedostaci su česta patologija, obično podložna samo kirurško liječenje. Suština srčanih mana je promjena u strukturi njegovih pojedinih dijelova ili velikih žila koje se protežu od srca. To je popraćeno oštećenjem srčane funkcije i opći poremećaji krvotok Srčane mane mogu biti urođene i stečene.
Kongenitalni srčani pragovi posljedica su poremećaja embrionalnog razvoja povezanih ili s genetskim promjenama u embriogenezi ili s bolestima koje je fetus pretrpio u tom razdoblju (slika 54). Najčešće u ovoj skupini srčanih mana su otvoreni foramen ovale, ductus arteriosus, interventrikularni septum i Fallot tetralogija.

Riža. 54. Shema glavnih oblika kongenitalnih srčanih mana (prema Ya. L. Rapoportu). A. Normalan odnos između srca i velikih žila. Lp - lijevi atrij; LV - lijeva klijetka; Rp - desni atrij; RV - desna klijetka; A - aorta; LA - plućna arterija i njezine grane; PV – plućne vene. B. Otvoreni ductus arteriosus između plućne arterije i aorte (smjer prolaza krvi iz aorte u plućnu arteriju duž duktusa arteriosusa označen je strelicama). B. Ventrikularni septalni defekt. Krv iz lijeve klijetke djelomično prelazi u desnu (označeno strelicom). D. Tetralogija Fallot. Defekt gornjeg dijela interventrikularnog septuma neposredno ispod ishodišta aorte; suženje plućnog debla na njegovom izlazu iz srca; aorta izlazi iz obje klijetke u području interventrikularnog defekta, primajući miješanu arterijsko-vensku krv (označeno strelicom). Oštra hipertrofija desne klijetke i opća cijanoza (cijanoza).
Nezatvaranje ovalnog prozora. Kroz ovu rupu u interatrijalnom septumu krv teče iz lijevog atrija u desnu, zatim u desnu klijetku i u plućnu cirkulaciju. U ovom slučaju, desni dijelovi srca ispunjeni su krvlju, a kako bi se ona uklonila iz desne klijetke u plućno deblo, potrebno je stalno povećanje rada miokarda. To dovodi do hipertrofije desne klijetke, što omogućuje srcu da se neko vrijeme nosi s poremećajima cirkulacije u njemu. Međutim, ako se ovalni prozor ne zatvori kirurški, tada će se razviti dekompenzacija miokarda desnog srca. Ako je defekt u interatrijalnom septumu vrlo velik, tada venska krv iz desnog atrija, zaobilazeći plućnu cirkulaciju, može ući u lijevi atrij i tu se pomiješati s arterijskom krvlju. Kao rezultat toga, mješovita krv, siromašna kisikom, cirkulira u sustavnoj cirkulaciji. Pacijent razvija hipoksiju i cijanozu.
Krpasti ductus arteriosus (Slika 54, A, B). U fetusa pluća ne funkcioniraju, pa krv kroz ductus thalamus iz plućnog trupa ulazi izravno u aortu, zaobilazeći plućnu cirkulaciju. Normalno, ductus arteriosus se zatvara 15-20 dana nakon rođenja djeteta. Ako se to ne dogodi, tada krv iz aorte, u kojoj postoji visok krvni tlak, ulazi u plućno deblo kroz ductus botalli. Povećava se količina krvi i krvni tlak u njemu, u plućnoj cirkulaciji povećava se količina krvi koja ulazi u lijevu stranu srca. Povećava se opterećenje miokarda i razvija se hipertrofija lijeve klijetke i lijevog atrija. Postupno se u plućima razvijaju sklerotične promjene koje pridonose povećanju tlaka u plućnoj cirkulaciji. To tjera desnu klijetku na intenzivniji rad, što rezultira njezinom hipertrofijom. Kod uznapredovalih promjena u plućnoj cirkulaciji u plućnom deblu tlak može postati veći nego u aorti, te u tom slučaju venska krv iz plućnog debla djelomično prolazi kroz ductus arteriosus u aortu. Mješovita krv ulazi u sustavnu cirkulaciju, a pacijent razvija hipoksiju i cijanozu.
Defekt ventrikularnog septuma. S ovim nedostatkom, krv iz lijeve klijetke ulazi u desno, uzrokujući njegovo preopterećenje i hipertrofiju (slika 54, C, D). Ponekad interventrikularni septum može biti potpuno odsutan (trokomorno srce). Takav nedostatak je nespojiv sa životom, iako novorođenčad s trokomornim srcem može živjeti neko vrijeme.
Tetralogija FALLOT - defekt ventrikularnog septuma, koji je u kombinaciji s drugim anomalijama razvoja srca: suženjem plućnog trupa, aorte koja potječe iz lijeve i desne klijetke istovremeno i s hipertrofijom desne klijetke. Ova se mana javlja u 40-50% svih srčanih mana u novorođenčadi. S defektom kao što je tetralogija Fallot, krv teče s desne strane srca na lijevu. Pritom u plućnu cirkulaciju ulazi manje krvi nego što je potrebno, a miješana krv ulazi u sistemsku cirkulaciju. Pacijent razvija hipoksiju i cijanozu.
Stečene srčane mane u velikoj većini slučajeva su posljedica upalne bolesti srce i njegovi zalisci. Najčešći uzrok stečenih srčanih mana je reumatizam, ponekad su udruženi s endokarditisom različite etiologije.
Patogeneza.
Uslijed upalnih promjena i skleroze zalistaka, zalisci se deformiraju, zgušnjavaju, gube elastičnost i ne mogu u potpunosti zatvoriti atrioventrikularne otvore ili ušće aorte i plućnog trupa. U tom slučaju nastaje srčana mana, koja može imati različite varijante.
Nedostatak ventila razvija se s nepotpunim zatvaranjem atrioventrikularnog otvora. Ako su bikuspidalni ili trikuspidalni zalisci nedostatni, krv tijekom sistole teče ne samo u aortu ili plućno deblo, već i natrag u atrije. Ako postoji insuficijencija aortnih ili plućnih zalistaka, tada tijekom dijastole krv djelomično teče natrag u srčane klijetke.
Stenoza, ili sužavanje rupa između atrija i ventrikula razvija se ne samo s upalom i sklerozom srčanih zalistaka, već i s djelomičnim stapanjem njihovih zalistaka. U tom slučaju smanjuje se atrioventrikularni otvor ili ušće plućne arterije ili otvor konusa aorte.
Počinio porok bolest srca nastaje kada kombinacija stenoze atrioventrikularnog otvora i insuficijencije ventila. Ovo je najčešći tip stečenih srčanih mana. S kombiniranim defektom bikuspidalnog ili trikuspidalnog zaliska, povećani volumen krvi tijekom dijastole ne može ući u ventrikul bez dodatni napor miokard atrija, a tijekom sistole krv se djelomično vraća iz klijetke u atrij koji je ispunjen krvlju. Kako bi se spriječilo prekomjerno rastezanje šupljine atrija, kao i osigurao protok potrebnog volumena krvi u vaskularni krevet, kompenzacijsko se povećava sila kontrakcije miokarda atrija i ventrikula, zbog čega se razvija njegova hipertrofija. Međutim, stalno prelijevanje krvi, na primjer, u lijevom atriju zbog stenoze atrioventrikularnog otvora i insuficijencije bikuspidalnog zalistka, dovodi do toga da krv iz plućnih vena ne može u potpunosti teći u lijevi atrij. U plućnoj cirkulaciji dolazi do zastoja krvi, a to otežava protok venske krvi iz desne klijetke u plućnu arteriju. Da bi se prevladao povišeni krvni tlak u plućnoj cirkulaciji, povećava se sila kontrakcije miokarda desne klijetke, a srčani mišić također hipertrofira. Razvijanje kompenzacijski(radi) hipertrofija srca.
Ishod stečene srčane mane, ako se greška ventila ne eliminira kirurški, je kronično zatajenje srca i srčana dekompenzacija, koji se razvijaju tijekom određenog vremenskog razdoblja, obično izračunatog u godinama ili desetljećima.
VASKULARNA BOLESTI
Vaskularne bolesti mogu biti prirođene i stečene.
KONGENITALNE BOLESTI ŽILA
Kongenitalne vaskularne bolesti po prirodi su razvojne mane, među kojima su najznačajnije kongenitalne aneurizme, koarktacija aorte, arterijska hipoplazija i venska atrezija.
Kongenitalne aneurizme- žarišne izbočine vaskularni zid uzrokovan defektom u njegovoj strukturi i hemodinamskim opterećenjem.
Aneurizme imaju oblik malih vrećastih tvorevina, ponekad višestrukih, veličine do 1,5 cm, među kojima su posebno opasne aneurizme intracerebralnih arterija, jer njihovo pucanje dovodi do subarahnoidalnog ili intracerebralnog krvarenja. Uzroci aneurizme su kongenitalni nedostatak glatkih mišićnih stanica u stijenci krvnih žila i defekt elastičnih membrana. Arterijska hipertenzija potiče nastanak aneurizmi.
Koarktacija aorte - kongenitalno suženje aorte, obično u području gdje luk ulazi u silazni dio. Defekt se očituje naglim povećanjem krvnog tlaka u gornjim ekstremitetima i njegovim smanjenjem u donjim ekstremitetima s slabljenjem pulsiranja tamo. U tom slučaju razvija se hipertrofija lijeve polovice srca i kolateralna cirkulacija kroz sustave unutarnjih torakalnih i interkostalnih arterija.
Arterijska hipoplazija karakterizira nerazvijenost ovih krvnih žila, uključujući aortu, dok hipoplazija koronarnih arterija može biti uzrok iznenadne srčane smrti.
Venska atrezija - rijedak razvojni defekt koji se sastoji u kongenitalnom nedostatku određenih vena. Najvažnija je atrezija jetrenih vena koja se očituje teškim poremećajima građe i funkcije jetre (Budd-Chiarijev sindrom).
Stečene vaskularne bolesti vrlo često, osobito kod ateroskleroze i hipertenzije. Klinički značaj Također imaju obliterirajući endarteritis, stečene aneurizme i vaskulitis.
Obliterirajući endarteritis - bolest arterija, uglavnom donjih ekstremiteta, karakterizirana zadebljanjem intime sa sužavanjem lumena krvnih žila do njezine obliteracije. Ovo se stanje očituje teškom, progresivnom hipoksijom tkiva koja dovodi do gangrene. Uzrok bolesti nije utvrđen, ali su pušenje i arterijska hipertenzija najvažniji čimbenici rizika. Određenu ulogu u patogenezi patnje igraju pojačana aktivnost simpatičko-adrenalnog sustava i autoimuni procesi.
STEČENE ANEURIZME
Stečene aneurizme su lokalno proširenje lumena krvnih žila zbog patoloških promjena u zidu krvnih žila. Mogu biti u obliku vrećice ili cilindričnog oblika. Uzroci ovih aneurizmi mogu biti oštećenje vaskularnog zida aterosklerotične, sifilične ili traumatske prirode. Aneurizme se najčešće javljaju u aorti, rjeđe u drugim arterijama.
Aterosklerotske aneurizme, U pravilu se razvijaju u aorti oštećenoj aterosklerotskim procesom s prevladavanjem kompliciranih promjena, obično nakon 65-75 godina, češće u muškaraca. Uzrok je destrukcija mišićno-elastičnog okvira srčane ovojnice aorte ateromatoznim plakovima. Tipična lokacija- abdominalna aorta. U aneurizme se stvaraju trombotične mase koje služe kao izvor tromboembolije.
Komplikacije- ruptura aneurizme s razvojem smrtonosnog krvarenja, kao i tromboembolija arterija donjih ekstremiteta s naknadnom gangrenom.
Sifilitičke aneurizme- posljedica sifilitičkog mezaortitisa, karakterizirana uništavanjem mišićno-elastičnoga okvira srednje ljuske zida aorte, u pravilu, u području uzlaznog luka i njegovog prsnog dijela.
Češće se ove aneurizme opažaju kod muškaraca i mogu doseći 15-20 cm u promjeru. Ako aneurizma postoji dulje vrijeme, ona vrši pritisak na susjedna tijela kralješaka i rebra, uzrokujući njihovu atrofiju. Klinički simptomi povezani su s kompresijom susjednih organa i pojavljuju se zatajenje disanja, disfagija zbog kompresije jednjaka, uporan kašalj zbog kompresije povratnog živca, bol, srčana dekompenzacija.
Vaskulitis- velika i heterogena skupina vaskularnih bolesti upalne prirode.
Vaskulitis je karakteriziran stvaranjem infiltrata u stijenci krvnih žila iu perivaskularnom tkivu, oštećenjem i deskvamacijom endotela, gubitkom vaskularnog tonusa i hiperemijom u akutnom razdoblju, sklerozacijom stijenke i često obliteracijom lumena u kronični tijek.
Vaskulitis se dijeli na sistemski, ili primarni, I sekundarni. Primarni vaskulitis čini veliku skupinu bolesti, raširen je i ima samostalno značenje. Sekundarni vaskulitis razvija se u mnogim bolestima i bit će opisan u odgovarajućim poglavljima.
Bolesti vena predstavljeni su uglavnom flebitisom - upalom vena, tromboflebitisom - flebitisom kompliciranim trombozom, flebotrombozom - trombozom vena bez prethodne upale i proširene vene vene
Flebitis, tromboflebitis i flebotromboza.
Flebitis je obično posljedica infekcije venske stijenke, može komplicirati akutni zarazne bolesti. Ponekad se flebitis razvija kao posljedica ozljede vene ili njezinog kemijskog oštećenja. Kada se vena upali, obično dolazi do oštećenja endotela, što dovodi do gubitka njegove fibrinolitičke funkcije i stvaranja krvnog ugruška na tom području. Nastaje tromboflebitis. Očituje se bolom, otokom tkiva distalno od okluzije, cijanozom i crvenilom kože. U akutnom razdoblju tromboflebitis može biti kompliciran tromboembolijom. S dugim kroničnim tijekom, trombotične mase prolaze kroz organizaciju, međutim, tromboflebitis i flebotromboza glavnih vena mogu izazvati razvoj trofični ulkusi, obično donjih ekstremiteta.
flebeurizma- abnormalno širenje, zakrivljenost i produženje vena koje se javlja u uvjetima povišenog intravenskog tlaka.
Predisponirajući čimbenik je urođena ili stečena inferiornost venske stijenke i njezino stanjivanje. Istodobno se u blizini pojavljuju kompenzacijski fokusi hipertrofije glatkih mišićnih stanica i skleroze. Najčešće su zahvaćene vene donjih ekstremiteta, hemoroidalne vene i vene donji odjeljak jednjaka s blokadom u njima venski odljev. Područja širenja vena mogu imati nodularni, vretenasti oblik poput aneurizme. Proširene vene često se kombiniraju s venskom trombozom.
Proširene vene- najčešći oblik venske patologije. Javlja se uglavnom kod žena starijih od 50 godina.
Povišeni intravenski tlak može biti povezan s profesionalna djelatnost i način života (trudnoća, stojeći rad, nošenje teških predmeta itd.). Pretežno su zahvaćene površne vene, klinički se bolest očituje oticanjem ekstremiteta, trofičkim poremećajima kože s razvojem dermatitisa i ulkusa.
Proširene hemoroidne vene- također čest oblik patologije. Predisponirajući čimbenici su zatvor, trudnoća, a ponekad i portalna hipertenzija.
Varikozne vene se razvijaju u donjem hemoroidalnom pleksusu sa stvaranjem vanjskih čvorova ili u gornjem pleksusu sa stvaranjem unutarnjih čvorova. Čvorovi obično tromboziraju, izboče se u lumen crijeva, ozlijede se, podvrgnu se upali i ulceraciji s razvojem krvarenja.
Varikozne vene jednjaka razvija se s portalnom hipertenzijom, obično povezanom s cirozom jetre ili s kompresijom portalnog trakta tumorom. To se događa zbog činjenice da vene jednjaka prebacuju krv iz portalnog sustava u kavalni sustav. Kod proširenih vena dolazi do stanjivanja stijenke, upale i stvaranja erozija. Puknuće stijenke varikozne vene jednjaka dovodi do ozbiljnog, često smrtonosnog krvarenja.
Bolesti srca i krvnih žila zauzimaju prvo mjesto po morbiditetu i mortalitetu u gotovo svim zemljama svijeta. Ovo tužno vodstvo posljedica je mnogih čimbenika, uključujući lošu kvalitetu prehrane, lošu ekologiju i loš način života. Nisu uzalud mnoge kardiovaskularne bolesti nazivane bolestima civilizacije.
Naš kardiovaskularni sustav predstavljaju srce i krvne žile. Zvuči kao primitivna tautologija, ali je istinita.
Ljudsko srce sadrži
- Četiri komore ili šupljine - desna i lijeva pretklijetka, ventrikuli
- Provodni sustav koji osigurava normalan ritam i redoslijed kontrakcija srca
- Unutarnja membrana koja oblaže unutrašnjost srčanih šupljina - endokard
- Srčani zalisci koji odvajaju srčane komore i sprječavaju protok krvi unatrag
- Srednji, mišićni sloj - miokard
- Vanjski sloj srca, perikard
- Srčane (koronarne) arterije koje opskrbljuju tkiva srca.

Vaskularni sustav predstavljaju dva kruga cirkulacije - veliki i mali. Veliki krug opskrbljuje organe i tkiva arterijskom krvlju s kisikom, a oduzima ugljični dioksid.
Vaskularni sustav uključuje arterije i vene velikog ili srednjeg kalibra, male arterije i vene (arteriole i venule), kao i najmanje žile - kapilare.
U kapilarama se odvija izmjena plinova između krvi i tkiva, a arterijska krv prelazi u vensku.
Bilo koji od gore navedenih dijelova kardiovaskularnog sustava može biti zahvaćen. U osnovi bolesti srca i krvožilnog sustava najčešće su sljedeći patološki mehanizmi:
- Kongenitalne malformacije
- Upalni procesi
- Infekcije - bakterijske, virusne, gljivične
- Promjene vaskularnog tonusa
- Su česti metabolički poremećaji, što dovodi do promjena u ravnoteži kiselina, lužina, elektrolita
- Promjene u zgrušavanju krvi
- Blokada vaskularnog lumena.
U većini kliničke situacije uočava se kombinacija jednog ili više patoloških mehanizama.
bolesti
Pogodna, prihvatljiva klasifikacija još nije usvojena kardiovaskularne bolesti. Očigledno je to zbog raznolikosti uzroka i manifestacija ovih bolesti.
MKB (Međunarodna klasifikacija bolesti) je glomazna i dizajnirana više za statistiku nego za rješavanje praktičnih problema.
Teško da ima smisla nabrajati sve bolesti u potpunosti - previše ih je, a većina su rijetke. Ali vrijedi spomenuti neka kršenja:

Ishemija je kršenje opskrbe krvlju određenog organa i patološke promjene koje su se u njemu razvile zbog toga. IHD se temelji na poteškoćama u cirkulaciji krvi kroz koronarne arterije zbog njihove blokade aterosklerotskim plakovima i krvnim ugrušcima. IHD se očituje anginom pektoris. Uz dugotrajnu ishemiju, srčani mišić umire i razvija se infarkt miokarda.

Vodeći znak je porast krvnog tlaka za više od 140/90 mm. Hg Umjetnost. Vrijednost krvnog tlaka uvelike ovisi o stanju arterijskog vaskularnog tonusa, volumenu cirkulirajuće krvi i radu srca. Te funkcije reguliraju određene strukture mozga i organi endokrinog sustava. Hipertenzija se razvija kada je ta regulacija poremećena, a zauzvrat s vremenom dovodi do nepovratnih promjena u različitim organima.
.

Ovo stanje se u potpunosti može pripisati i neurološkim i kardiovaskularnim bolestima. Mozak je pogođen, ali uzrok je kršenje cirkulacije krvi kroz cerebralne (cerebralne) žile. Ovaj poremećaj se može manifestirati na dva načina, pa se razlikuju hemoragijski i ishemijski moždani udar.
U ishemijskom moždanom udaru, žila je blokirana aterosklerotičnim plakom, nakon čega se razvija ishemija u odgovarajućem području mozga. Kod hemoragijskog moždanog udara krv teče u mozak zbog prekida cjelovitosti krvne žile.
Poremećaji srčanog ritma (aritmije).

Da bi hemodinamika bila osigurana na odgovarajućoj razini, srce se mora kontrahirati određenim redoslijedom i učestalošću - prvo, atrija izbacuje krv u ventrikule, a iz ventrikula ulazi u velike žile - aortu i plućnu arteriju. To se postiže normalnim prolaskom živčanog impulsa kroz provodni sustav srca.
Brojni patološki čimbenici dovode do blokade impulsa ili stvaranja abnormalnih izvanrednih impulsa, koji ometaju normalnu kontraktilnost miokarda. To je bit aritmija, a neke od njih su opasne ne samo za zdravlje, već i za život.

Mogu biti urođene i stečene. U tim uvjetima pretežno je zahvaćen ventilni aparat. Iako neki urođene mane osim oštećenja valvula, očituju se nezatvaranjem pregrada između atrija i ventrikula, kao i abnormalnim komunikacijama između aorte i plućne arterije.
Oštećenje zalistaka može biti u obliku insuficijencije, kada se zalisci međusobno ne zatvaraju u potpunosti, i stenoze - suženja otvora zaliska. U svim tim slučajevima dolazi do poremećaja cirkulacije krvi u svim tjelesnim sustavima.

Ovaj pojam odnosi se na kompleks negativnih promjena u srcu tijekom reume. Ova bolest se javlja s oštećenjem većine organa i anatomskih struktura. Ali najviše stradaju zglobovi i srce. S reumatskim karditisom, uz defekte ventila, razvija se upala miokarda - miokarditis.
Uz miokarditis, upalne promjene u srčanom mišiću dovode do inhibicije njegove kontraktilnosti. To se očituje smanjenjem pumpne funkcije srca i razvojem zatajenja srca. U nekim slučajevima, situacija se pogoršava dodatkom perikarditisa - upale perikarda.
Perikard je predstavljen dvjema membranama, između kojih se nalazi prostor sličan prorezu. Kod perikarditisa dolazi do nakupljanja tekućine u tom prostoru, što dodatno pogoršava postojeće poremećaje cirkulacije.
Plućna embolija (PE).

U venama donjih ekstremiteta neki upalni procesi i stagnacija krvi dovode do tromboze. S vremenom se nastali krvni ugrušci mogu odvojiti. U ovom slučaju, tromb djeluje kao embolus - patološka formacija koja začepljuje vaskularni lumen.
Kroz donju šuplju venu tromb-embolus se šalje u desni atrij, u desnu klijetku, a odatle u plućnu arteriju, čije se grane granaju u plućno tkivo.
Valja napomenuti da je plućna arterija pogrešan naziv, danak tradiciji kada su se sve žile koje izlaze iz srca nazivale arterijama. Zapravo, to je vena, jer kroz nju teče venska krv.
Potpuna blokada glavnog trupa plućne arterije embolijom znači 100% trenutnu smrt. Blokada njegovih ogranaka izuzetno je teška, a prati je i ozbiljne probleme s cirkulacijom i disanjem.

Ovo je srčana patologija, ali uz uključivanje plućnog tkiva. Plućni edem nastaje zbog zatajenja srca, točnije, smanjenja kontraktilnosti lijeve klijetke.
Zatajenje lijevog ventrikula dovodi do stagnacije krvi u plućnoj cirkulaciji. Istodobno, tlak u plućnim žilama raste toliko da se krvna plazma znoji u lumen plućnih alveola.
Ovaj tekući izljev pjeni se kada dišete - ponekad pjena izlazi na usta. Kao i PE, plućni edem je izuzetno opasno stanje koje zahtijeva hitne mjere za njegovo uklanjanje.
.
Povećan sadržaj kolesterol niske i vrlo niske gustoće, dovodi do njegovog taloženja na stijenkama arterija u obliku aterosklerotskih plakova. Ovi plakovi začepljuju vaskularni lumen. U tom slučaju dolazi do poremećaja protoka krvi i razvija se ishemija u odgovarajućim anatomskim zonama.

Neki patološki procesi, uključujući ishemiju i upalu, komplicirani su smrću pojedinih vlakana miokarda. Mrtva područja miokarda zamjenjuju se vezivnim tkivom – skleroziraju. To dovodi do smanjenja kontraktilnosti miokarda.
Posljednja dva stanja, ateroskleroza i kardioskleroza, nisu neovisne bolesti. To su sindromi (kompleksi negativnih promjena i simptoma) koji prate druge bolesti srca i krvnih žila. Ove se bolesti također mogu kombinirati i međusobno pogoršavati.
Na primjer, ateroskleroza koronarnih arterija je glavni uzrok bolesti koronarnih arterija. Ishemija miokarda može dovesti do srčanog udara. A srčani udar često se komplicira aritmijama i plućnim edemom. Kombinacija različitih kardiovaskularni poremećajičesto tvori zatvorenog zlobnog prijatelja. Razbijanje tog kruga i izlazak iz mrtve točke moguć je samo uz pomoć sveobuhvatnog pravodobno liječenje.
Trudimo se pružiti najrelevantnije i najkorisnije informacije za Vas i Vaše zdravlje.
 U životu moderne osobe stalno postoje čimbenici koji negativno utječu na stanje kardiovaskularnog sustava.
U životu moderne osobe stalno postoje čimbenici koji negativno utječu na stanje kardiovaskularnog sustava.
Nedostatak kretanja, stres, loše navike, prejedanje - sve to dovodi do povišenog krvnog tlaka, au kroničnom obliku - na arterijsku hipertenziju (AH). Ova bolest uzrokuje značajno pogoršanje dobrobiti i smanjenje kvalitete života, a kasnije često postaje uzrok srčanog ili moždanog udara.
Stoga je važno bolest prepoznati u najranijim fazama, kada je proces još reverzibilan. Još bolje, pokušajte to izbjeći.
 Bolest u kojoj osoba ima visoki krvni tlak
, u medicinskim krugovima naziva se hipertenzija.
Bolest u kojoj osoba ima visoki krvni tlak
, u medicinskim krugovima naziva se hipertenzija.
Tlak je stabilan, kreće se od 160/95.
Mora se snimati najmanje tri puta unutar 15 dana.
Bolest je opasna, budući da ako je hipertenzija, ova bolest, otišla daleko, može dati komplikacije u obliku smrtonosnog srčanog udara, gubitka svijesti i moždanog udara.

Jedna od uobičajenih patologija srca je poremećena provodljivost miokarda. Ovu patologiju možete pronaći i pod nazivom "srčani blok".
To je relativno uobičajena pojava, koji može biti uzrokovan cijelim nizom odstupanja i bolesti, pa ga je potrebno detaljno razmotriti.
Što je
Točnije rečeno, poremećaj provođenja miokarda nije bolest/patologija, već cijela skupina bolesti/patologija.

Hipertrofija lijevog atrija je bolest u kojoj se lijeva klijetka srca zadeblja, zbog čega površina gubi svoju elastičnost.
Ako se zbijanje srčanog septuma odvija neravnomjerno, mogu se dodatno pojaviti poremećaji u radu aortnog i mitralnog zaliska srca.
Danas je kriterij za hipertrofiju zadebljanje miokarda od 1,5 cm ili više. Ova bolest je trenutno glavni uzrok rana smrt mladi sportaši.

Zašto je bolest opasna?
Osoba koja pati od aritmije izložena je riziku od moždanog udara i infarkta miokarda. To je zbog činjenice da se tijekom aritmije srce nepravilno steže, što rezultira stvaranjem krvnih ugrušaka.
Protokom krvi ti se ugrušci raznose po cijelom tijelu i tamo gdje ugrušak zapne, doći će do blokade i osoba će se razboljeti.
Danas su bolesti kardiovaskularnog sustava vrlo čest problem među ljudima svih dobnih kategorija. Treba napomenuti da je smrtnost od ovih bolesti svake godine sve veća. Veliku ulogu u tome imaju čimbenici koji utječu na disfunkciju organa.
Koji se kriteriji koriste za klasifikaciju takvih patologija, koji simptomi ih prate? Kako se te bolesti liječe?
Što su oni?
Sve patologije kardiovaskularnog sustava grupiraju se ovisno o njihovoj lokaciji i prirodi njihovog tijeka. Stoga su bolesti podijeljene u sljedeće vrste:
- Bolesti srca (mišići i zalisci);
- Bolesti krvnih sudova(periferne i druge arterije i vene);
- Opće patologije cijelog sustava.
Postoji i klasifikacija kardiovaskularnih bolesti prema etiologiji:
Osim toga, ova patološka stanja mogu biti urođena, nasljedna ili stečena.
Krvožilne i srčane bolesti razlikuju se po simptomima i težini.
Popis bolesti srčanog mišića i srčanih zalistaka:

Osim toga, bolesti srca uključuju poremećaje ritma: aritmije (tahikardija, bradikardija), srčani blok.
Vaskularne patologije uključuju:

Uobičajene bolesti kardiovaskularnog sustava koje utječu na rad ovih organa u cjelini su:
- hipertonična bolest;
- moždani udar;
- ateroskleroza;
- kardioskleroza.
Gore navedene bolesti su vrlo opasne po život i stoga zahtijevaju pravodobno liječenje. Kako bi se izbjegle takve patologije, potrebno je slijediti pravila za prevenciju bolesti srca i krvožilnog sustava.
Mnogi naši čitatelji aktivno koriste dobro poznatu metodu koja se temelji na sjemenkama i soku amaranta, koju je otkrila Elena Malysheva, za smanjenje razine KOLESTEROLA u tijelu. Preporučujemo da se upoznate s ovom tehnikom.
Opće karakteristike i terapija
Uobičajeni simptomi kardiovaskularnih patologija su:

Važno je napomenuti da se liječenje kardiovaskularnih bolesti provodi integriranim pristupom. Uključuje prijem lijekovi, narodni lijekovi, fizioterapeutski postupci, fizikalna terapija.
Koriste se i vježbe disanja. Znanstvenici su dokazali da disanje uz jecanje liječi kardiovaskularne bolesti.
Ishemijska bolest
Ova se bolest obično javlja kod ljudi starost. Ova bolest se također naziva koronarna bolest zbog činjenice da je miokard zahvaćen zbog poremećene cirkulacije krvi u koronarnim arterijama. Često se javlja bez ikakvih simptoma.
 Simptomi tijekom tjelesne aktivnosti isti su kao kod angine:
Simptomi tijekom tjelesne aktivnosti isti su kao kod angine:
- osjećaj nedostatka zraka;
- bol u sredini prsnog koša;
- ubrzani puls;
- pojačano znojenje.
Za poboljšanje stanja i prevenciju razne komplikacije, dodjeljuju se:

U teškim slučajevima moguća je kirurška intervencija - presađivanje koronarne arterije, stentiranje. Preporučuje se posebna prehrana fizioterapija, fizioterapeutski postupci.
Angina pektoris
Popularno nazvan angina pektoris. Posljedica je ateroskleroze koronarnih žila. Uz anginu, postoji bol iza prsne kosti kompresivne prirode, koja se širi u lopaticu i Gornji ud S lijeve strane. Također, tijekom napada javlja se nedostatak daha i težina u području prsa.
Povratne informacije našeg čitatelja - Victoria Mirnova
Nisam navikao vjerovati nikakvim informacijama, ali sam odlučio provjeriti i naručio jedno pakiranje. Primijetio sam promjene u roku od tjedan dana: srce mi je prestalo smetati, počeo sam se osjećati bolje, imao sam snage i energije. Testovi su pokazali pad KOLESTEROLA na NORMALNO. Probajte i vi, a ako koga zanima dole je link na članak.
Napadaj se ublažava uz pomoć nitroglicerina i njegovih analoga. Za liječenje se koriste beta-blokatori (Prinorm, Aten, Azectol, Hipres, Atenolol), izosorbitol dinitrat (Izolong, Ditrate, Sorbidin, Cardiket, Etidiniz).
Pacijentu se propisuju lijekovi koji blokiraju kalcijeve kanale, kao i lijekovi koji poboljšavaju metaboličke procese u miokardu.
Miokarditis
Uz miokarditis dolazi do upale miokarda. Ovo je olakšano bakterijske infekcije, alergije, oslabljen imunitet. Ovu bolest karakterizira Oštra bol V područje grudi, slabost, otežano disanje, abnormalni srčani ritam, hipertermija. Provedene studije ukazuju na povećanje veličine organa.
Ako je miokarditis zarazan, tada se koristi antibiotska terapija. Ostale lijekove propisuje stručnjak ovisno o težini bolesti.
Infarkt miokarda
Bolest je karakterizirana smrću mišićnog tkiva miokarda. Ovo stanje je posebno opasno za ljudski život.
 Glavni simptomi su bol u prsima, blijeda koža, gubitak svijesti, zamračenje očiju. Ali ako nakon uzimanja nitroglicerina bol tijekom angine pektoris nestane, tada tijekom srčanog udara može vas mučiti čak i nekoliko sati.
Glavni simptomi su bol u prsima, blijeda koža, gubitak svijesti, zamračenje očiju. Ali ako nakon uzimanja nitroglicerina bol tijekom angine pektoris nestane, tada tijekom srčanog udara može vas mučiti čak i nekoliko sati.
Ako postoje znakovi patologije, preporuča se osigurati pacijentov odmor, za to se postavlja na ravnu površinu. Hitno je potrebna hospitalizacija pacijenta. Stoga, bez odlaganja, trebate nazvati hitnu pomoć. Preporuča se uzimanje Corvalola (trideset kapi).
Rizik smrtni ishod opasno u prvim satima patološkog stanja, pa se pacijent stavlja na intenzivnu njegu. Liječenje uključuje primjenu lijekova za snižavanje venskog tlaka, normalizaciju srčane aktivnosti i ublažavanje boli.
Rehabilitacijske aktivnosti traju do šest mjeseci.
Srčana bolest
Bolesti srca – deformacije srčanog mišića i zalistaka. Postoje takve vrste ove patologije:
- Kongenitalna;
- Kupljeno.

Srčana mana Tetralogija Fallot
Kongenitalne se pojavljuju zbog činjenice da srce fetusa nije pravilno formirano u maternici. Stečene lezije su komplikacija ateroskleroze, reumatizma, sifilisa. Simptomi bolesti su različiti i ovise o mjestu oštećenja:

Nedostaci srca također uključuju sljedeće vrste patologija: mitralna stenoza, bolest aorte, insuficijencija mitralnog zaliska, insuficijencija trikuspida, aortna stenoza.
Za takve bolesti propisana je terapija održavanja. Jedna od učinkovitih metoda liječenja je kirurška metoda– kod stenoze radi se komisurotomija, kod insuficijencije valvule radi se protetika. U slučaju kombiniranih nedostataka, ventil se potpuno zamjenjuje umjetnim.
Aneurizma
Aneurizma je bolest stijenki krvnih žila kada se njihovo određeno područje znatno proširi. Najčešće se to događa u žilama mozga, aorte i srčanih žila. Ako pukne aneurizma vena i arterija srca, smrt nastupa trenutno.

Simptomi ovise o mjestu proširenja žile – najčešća je moždana aneurizma. Bolest je uglavnom asimptomatska. Ali kada zahvaćeno područje dosegne veliku veličinu ili je na rubu puknuća, tada je takva patologija označena jakom glavoboljom koja ne nestaje nekoliko dana. Stoga je važno na vrijeme konzultirati liječnika kako biste izbjegli katastrofalne posljedice.
Jedini način da se potpuno riješite aneurizme je operacija.
Ateroskleroza
Ovo stanje utječe na arterije koje se nalaze u organima. Karakteristika bolesti je taloženje kolesterola na stijenkama krvnih žila, što dovodi do sužavanja njihovog lumena, a samim tim dolazi do poremećaja opskrbe krvlju. Aterosklerotski plakovi može se odvojiti od posuda. Ova pojava može biti fatalna.
Za liječenje se koriste statini koji snižavaju kolesterol, kao i lijekovi koji poboljšavaju cirkulaciju krvi.
Hipertonična bolest
Opća karakteristika hipertenzije je porast sistoličkog i dijastoličkog krvnog tlaka. Glavni simptomi:

Liječenje je usmjereno na smanjenje krvnog tlaka i uklanjanje uzroka ovog procesa. Stoga se propisuju antihipertenzivi, na primjer, beta-blokatori (Atenolol, Sotalol, Bisprololol).
Osim toga, koriste se diuretici za uklanjanje klora i natrija (klortalidon, indapamid, furosemid), te antagonisti kalija za sprječavanje poremećaja u krvnim žilama mozga (amplodipin, nimodipin, verapamil).
Također, za hipertenziju je propisana posebna dijeta.
Moždani udar je ozbiljno stanje koje je posljedica poremećaja cirkulacije krvi u mozgu. Zbog nedovoljne prehrane dolazi do oštećenja moždanog tkiva, začepljenja ili pucanja krvnih žila. U medicini se razlikuju sljedeće vrste moždanog udara:
- Hemoragični(ruptura žile);
- Ishemijski (blokada).

Simptomi moždanog udara:
- akutna glavobolja;
- konvulzije;
- letargija;
- pospanost;
- gubitak svijesti;
- mučnina i povračanje.
 Ako se uoče takvi znakovi, pacijent treba hitna hospitalizacija. Za pružanje prve pomoći mora mu se osigurati ležeći položaj, protok zraka i skidanje odjeće.
Ako se uoče takvi znakovi, pacijent treba hitna hospitalizacija. Za pružanje prve pomoći mora mu se osigurati ležeći položaj, protok zraka i skidanje odjeće.
Liječenje ovisi o vrsti patologije. Za liječenje hemoragičnog moždanog udara koriste se metode snižavanja krvnog tlaka i zaustavljanja krvarenja u mozgu ili lubanji. U ishemijskim stanjima potrebno je obnoviti cirkulaciju krvi u mozgu.
Osim toga, lijekovi se propisuju za stimulaciju metabolički procesi. Terapija kisikom ima važnu ulogu. Važno je napomenuti da je rehabilitacija nakon moždanog udara dugotrajan proces.
Proširene vene
Varikozne vene su bolest koja je praćena poremećajem rada venske krvi i vaskularnih zalistaka. Najčešće se patologija širi na vene donjih ekstremiteta.
 Simptomi koji se javljaju kod proširenih vena su sljedeći:
Simptomi koji se javljaju kod proširenih vena su sljedeći:
- oteklina;
- promjena nijanse koža u blizini mjesta lezije;
- grčevi mišića (osobito noću);
- sindrom boli;
- osjećaj težine u udovima.
Za ublažavanje stanja preporuča se nošenje kompresijskih čarapa i vježbanje. Liječenje lijekovima uključuje primjenu venotonika, lijekova koji poboljšavaju venski protok krvi i antikoagulansa. U teškim slučajevima koristi se operacija.
Bolesti srca i krvnih žila zahtijevaju pravodobno liječenje. Kako bi se izbjegle komplikacije, terapija mora biti sveobuhvatna i sustavna.
Za prevenciju patoloških procesa potrebna je pravilna prehrana i fizikalna terapija. Vježbe disanja su u tom smislu učinkovite, jer je utvrđeno da disanje uz jecanje liječi kardiovaskularne bolesti.
Kardiovaskularne bolesti i nasljedna predispozicija
Među glavnim uzrocima patologija srca i krvožilnih bolesti je nasljedni faktor. Takve bolesti uključuju:

Nasljedne patologije čine veliki postotak popisa bolesti kardiovaskularnog sustava.
Još uvijek mislite da je nemoguće POTPUNO OPORAVITI?
Već duže vrijeme patite od stalnih glavobolja, migrena, jakog nedostatka zraka pri najmanjem naporu i povrh svega izražene HIPERTENZIJE? Sada odgovorite na pitanje: jeste li zadovoljni ovime? Mogu li se SVI OVI SIMPTOMI tolerirati? Koliko ste vremena već izgubili na neučinkovit tretman?
Jeste li znali da svi ovi simptomi ukazuju na POVEĆANU razinu KLESTEROLA u vašem tijelu? Ali sve što je potrebno je vratiti kolesterol u normalu. Uostalom, ispravnije je liječiti ne simptome bolesti, već samu bolest! Slažeš li se?
-
 Milano Metropolitan: karta, cijene ulaznica i korisni savjeti Koliko koštaju ulaznice?
Milano Metropolitan: karta, cijene ulaznica i korisni savjeti Koliko koštaju ulaznice?
-
 Naučiti čitati Jeppesenove dijagrame - Vodič Instaliranje dodataka koji će značajno poboljšati grafiku i realističnost simulatora
Naučiti čitati Jeppesenove dijagrame - Vodič Instaliranje dodataka koji će značajno poboljšati grafiku i realističnost simulatora
-
 Kada i u kojim slučajevima samostalni poduzetnik treba podnijeti nultu deklaraciju?
Kada i u kojim slučajevima samostalni poduzetnik treba podnijeti nultu deklaraciju?
-
 Što je epitet i kako ga pronaći?
Što je epitet i kako ga pronaći?










