Tout sur les maladies du système cardiovasculaire. Maladies du système cardiovasculaire
Date de parution de l'article : 03/02/2017
Date de mise à jour de l'article : 18/12/2018
À partir de cet article, vous apprendrez : quels sont les types de maladies cardiaques (congénitales et acquises). Leurs causes, symptômes et méthodes de traitement (médical et chirurgical).
Les maladies cardiovasculaires sont l’une des principales causes de décès. Les statistiques russes montrent qu'environ 55 % de tous les citoyens décédés souffraient de maladies de ce groupe.
Par conséquent, connaître les signes des pathologies cardiaques est important pour chacun afin d'identifier la maladie à temps et de commencer immédiatement le traitement.
Il est également important de se soumettre à un examen préventif par un cardiologue au moins une fois tous les 2 ans et à partir de 60 ans - chaque année.
La liste des maladies cardiaques est longue, elle est présentée dans le contenu. Ils sont beaucoup plus faciles à traiter s'ils sont diagnostiqués stade initial. Certains d'entre eux sont complètement guérissables, d'autres non, mais dans tous les cas, si vous commencez le traitement à un stade précoce, vous pouvez éviter le développement ultérieur de la pathologie, des complications et réduire le risque de décès.
Maladie coronarienne (CHD)
Il s'agit d'une pathologie dans laquelle l'apport sanguin au myocarde est insuffisant. La cause est l'athérosclérose ou la thrombose des artères coronaires.

Classification de l'IHD
Le syndrome coronarien aigu mérite d'être évoqué séparément. Son symptôme est une crise prolongée (plus de 15 minutes) de douleur thoracique. Ce terme ne désigne pas une maladie distincte, mais est utilisé lorsqu'il est impossible de distinguer l'infarctus du myocarde de l'infarctus du myocarde sur la base des symptômes et de l'ECG. Le patient reçoit un diagnostic préliminaire de « syndrome coronarien aigu » et un traitement thrombolytique est immédiatement instauré, ce qui est nécessaire pour tout problème. forme aiguë IHD. Le diagnostic final est posé après une analyse sanguine des marqueurs de l'infarctus : la troponine cardiaque T et la troponine cardiaque 1. Si leurs taux sont élevés, le patient a eu une nécrose du myocarde.
Symptômes de l'IHD
Un signe d'angine de poitrine est des crises de brûlure et de douleur pressante derrière le sternum. Parfois, la douleur irradie côté gauche, dans diverses parties du corps : omoplate, épaule, bras, cou, mâchoire. Moins souvent, la douleur est localisée dans l'épigastre, de sorte que les patients peuvent penser qu'ils ont des problèmes d'estomac et non de cœur.
En cas d'angor stable, les crises sont provoquées par l'activité physique. Selon la classe fonctionnelle de l'angine (ci-après dénommée FC), la douleur peut être provoquée par un stress d'intensité variable.
| 1 FC | Le patient tolère bien les activités quotidiennes, comme la marche longue, le jogging léger, la montée des escaliers, etc. Les crises de douleur ne surviennent que lors d'une activité physique de haute intensité : course rapide, levée de poids répétée, pratique d'un sport, etc. |
|---|---|
| 2 FC | Une crise peut survenir après avoir marché plus de 0,5 km (7 à 8 minutes sans s'arrêter) ou après avoir monté des escaliers de plus de 2 étages. |
| 3 FC | L’activité physique d’une personne est considérablement limitée : marcher 100 à 500 m ou monter au 2ème étage peut déclencher une crise. |
| 4 FC | Les crises sont déclenchées par la moindre activité physique : marcher moins de 100 m (par exemple se déplacer dans la maison). |

L'angor instable diffère de l'angor stable en ce sens que les crises deviennent plus fréquentes, commencent à apparaître au repos et peuvent durer plus longtemps - 10 à 30 minutes.
La cardiosclérose se manifeste par des douleurs thoraciques, un essoufflement, de la fatigue, un gonflement et des troubles du rythme.
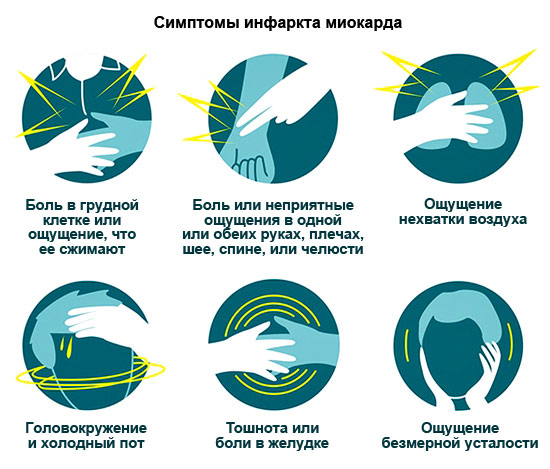
Selon les statistiques, environ 30 % des patients meurent de cette maladie cardiaque dans les 24 heures sans consulter un médecin. Par conséquent, étudiez attentivement tous les signes d'IM afin d'appeler une ambulance à temps.
Symptômes de l'IM
| Formulaire | Panneaux |
|---|---|
| Anginal – le plus typique | Douleur pressante et brûlante dans la poitrine, irradiant parfois vers l'épaule gauche, le bras, l'omoplate, le côté gauche du visage. La douleur dure à partir de 15 minutes (parfois même une journée). Non éliminable par la nitroglycérine. Les analgésiques ne font que l’affaiblir temporairement. Autres symptômes : essoufflement, arythmies. |
| Asthmatique | Une crise d'asthme cardiaque se développe, provoquée par une insuffisance aiguë du ventricule gauche. Principaux signes : sensation d'étouffement, manque d'air, panique. Supplémentaires : cyanose des muqueuses et de la peau, accélération du rythme cardiaque. |
| Arythmique | Fréquence cardiaque élevée, hypotension artérielle, étourdissements, évanouissement possible. |
| Abdominal | Douleur dans le haut de l'abdomen qui irradie vers les omoplates, nausées, vomissements. Souvent, même les médecins le confondent au départ avec des maladies gastro-intestinales. |
| Cérébrovasculaire | Vertiges ou évanouissements, vomissements, engourdissement d'un bras ou d'une jambe. Par image clinique un tel IM est similaire à un accident vasculaire cérébral ischémique. |
| Asymptomatique | L'intensité et la durée de la douleur sont les mêmes que pour une douleur normale. Il peut y avoir un léger essoufflement. Particularité douleur - Le comprimé de nitroglycérine n'aide pas. |
Traitement de la maladie coronarienne
| Angine stable | Soulager une crise - Nitroglycérine. Thérapie à long terme : Aspirine, bêtabloquants, statines, Inhibiteurs de l'ECA. |
|---|---|
| Une angine instable | Soins d'urgence : appeler une ambulance en cas de crise d'intensité plus élevée que d'habitude et donner également au patient un comprimé d'aspirine et un comprimé de nitroglycérine toutes les 5 minutes 3 fois. À l'hôpital, le patient recevra des antagonistes du calcium (vérapamil, diltiazem) et de l'aspirine. Cette dernière devra être prise de manière continue. |
| Infarctus du myocarde | Aide d'urgence : appeler immédiatement un médecin, 2 comprimés d'Aspirine, Nitroglycérine sous la langue (jusqu'à 3 comprimés à 5 minutes d'intervalle). Dès leur arrivée, les médecins commenceront immédiatement ce traitement : ils inhaleront de l'oxygène, administreront une solution de morphine, si la nitroglycérine ne soulage pas la douleur, et administreront de l'héparine pour fluidifier le sang. Traitement complémentaire : soulagement de la douleur avec administration intraveineuse Nitroglycérine ou analgésiques narcotiques ; prévenir la nécrose ultérieure du tissu myocardique à l'aide de thrombolytiques, de nitrates et de bêtabloquants ; utilisation constante d'aspirine. Restaurer la circulation sanguine dans le cœur à l'aide de tels opérations chirurgicales: angioplastie coronarienne, pose de stent, . |
| Cardiosclérose | Le patient se voit prescrire des nitrates, des glycosides cardiaques, des inhibiteurs de l'ECA ou des bêtabloquants, de l'aspirine, des diurétiques. |

Insuffisance cardiaque chronique
Il s’agit d’une maladie du cœur dans laquelle il est incapable de pomper complètement le sang dans tout le corps. La raison en est les maladies cardiaques et vasculaires (malformations congénitales ou acquises, cardiopathie ischémique, inflammation, athérosclérose, hypertension, etc.).

En Russie, plus de 5 millions de personnes souffrent d'ICC.
Stades de l'ICC et leurs symptômes :
- 1 – initiale. Il s’agit d’une légère insuffisance ventriculaire gauche qui n’entraîne pas de troubles hémodynamiques (circulatoires). Il n'y a aucun symptôme.
- Étape 2A. Mauvaise circulation dans l'un des cercles (généralement le petit cercle), hypertrophie du ventricule gauche. Signes : essoufflement et palpitations avec peu d'effort physique, cyanose des muqueuses, toux sèche, gonflement des jambes.
- Étape 2B. L'hémodynamique est altérée dans les deux cercles. Les cavités cardiaques subissent une hypertrophie ou une dilatation. Signes : essoufflement au repos, douleurs lancinantes dans la poitrine, teinte bleue des muqueuses et de la peau, arythmies, toux, asthme cardiaque, gonflement des membres, de l'abdomen, hypertrophie du foie.
- Étape 3. Troubles circulatoires sévères. Modifications irréversibles du cœur, des poumons, des vaisseaux sanguins et des reins. Tous les signes caractéristiques du stade 2B s'intensifient et des symptômes de dommages apparaissent les organes internes. Le traitement n'est plus efficace.

Traitement
Tout d’abord, un traitement de la maladie sous-jacente est nécessaire.
Un traitement médicamenteux symptomatique est également réalisé. Le patient se voit prescrire :
- Inhibiteurs de l'ECA, bêtabloquants ou antagonistes de l'aldostérone - pour abaisser la tension artérielle et prévenir la progression des maladies cardiaques.
- Diurétiques - pour éliminer l'œdème.
- Glycosides cardiaques - pour le traitement des arythmies et l'amélioration des performances myocardiques.
Défauts de vanne
Il existe deux types typiques de pathologies valvulaires : la sténose et l'insuffisance. En cas de sténose, la lumière de la valve est rétrécie, ce qui rend difficile le pompage du sang. En cas d'insuffisance, la valve, au contraire, ne se ferme pas complètement, ce qui entraîne un écoulement de sang en sens inverse.

Le plus souvent, ces anomalies des valvules cardiaques sont acquises. Ils apparaissent dans le contexte de maladies chroniques (par exemple, cardiopathie ischémique), d'inflammations antérieures ou d'un mauvais mode de vie.
Les valvules aortique et mitrale sont les plus sensibles aux maladies.
Symptômes et traitement des maladies valvulaires les plus courantes :
| Nom | Symptômes | Traitement |
|---|---|---|
| Sténose aortique | Au stade initial, il n'y a aucun symptôme, il est donc très important de subir régulièrement des examens cardiaques préventifs. À un stade sévère, des crises d'angine de poitrine apparaissent, s'évanouissant pendant activité physique, peau pâle, pression artérielle systolique basse. |
Traitement médicamenteux des symptômes (dus à des défauts valvulaires). Remplacement de valve. |
| Échec la valve aortique | Augmentation de la fréquence cardiaque, essoufflement, asthme cardiaque (crise d'étouffement), évanouissement, hypotension artérielle diastolique. | |
| Sténose mitrale | Essoufflement, hypertrophie du foie, gonflement de l'abdomen et des membres, parfois enrouement de la voix, rarement (dans 10 % des cas) douleurs cardiaques. | |
| Insuffisance de la valve mitrale | Essoufflement, toux sèche, asthme cardiaque, gonflement des jambes, douleur dans l'hypocondre droit, douleur douloureuse au cœur. |
Prolapsus de la valve mitrale
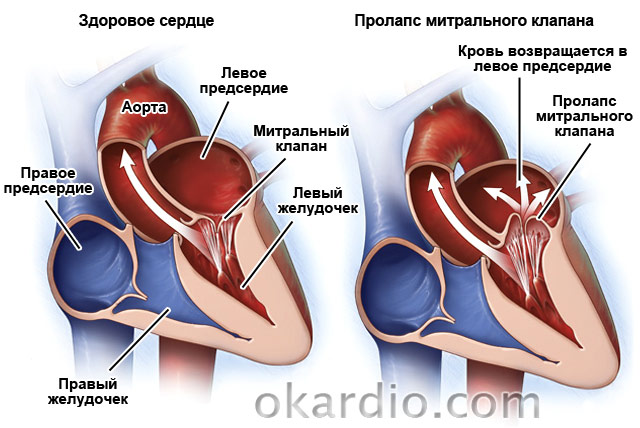
Une autre pathologie courante est. Survient chez 2,4% de la population. Il s’agit d’une anomalie congénitale dans laquelle les feuillets valvulaires « s’enfoncent » dans l’oreillette gauche. Dans 30 % des cas, elle est asymptomatique. Chez les 70 % des patients restants, les médecins notent un essoufflement, des douleurs dans la région cardiaque, accompagnées de nausées et d'une sensation de « boule » dans la gorge, d'arythmies, de fatigue, de vertiges et d'augmentations fréquentes de la température jusqu'à 37,2-37,4. .
Le traitement peut ne pas être nécessaire si la maladie est asymptomatique. Si le défaut s'accompagne d'arythmies ou de douleurs cardiaques, un traitement symptomatique est prescrit. À fort changement la valve peut être corrigée chirurgicalement. Étant donné que la maladie progresse avec l'âge, les patients doivent être examinés par un cardiologue 1 à 2 fois par an.
L'anomalie d'Ebstein

L'anomalie d'Ebstein est un déplacement des feuillets de la valve tricuspide vers le ventricule droit. Symptômes : essoufflement, tachycardie paroxystique, évanouissement, gonflement des veines du cou, hypertrophie de l'oreillette droite et de la partie supérieure du ventricule droit.
Le traitement des cas asymptomatiques n’est pas effectué. Si les symptômes sont sévères, une correction chirurgicale ou une transplantation valvulaire est réalisée.
Malformations cardiaques congénitales
Les anomalies congénitales de la structure cardiaque comprennent :
- La communication interauriculaire est la présence d'une communication entre les oreillettes droite et gauche.
- Défaut septum interventriculaire– communication pathologique entre les ventricules droit et gauche.
- Le complexe d'Eisenmenger est une communication interventriculaire haute, l'aorte est déplacée vers la droite et se connecte simultanément aux deux ventricules (dextroposition aortique).
- Persistance du canal artériel - la communication entre l'aorte et l'artère pulmonaire, qui est normalement présente au stade de développement embryonnaire, n'est pas fermée.
- La tétralogie de Fallot est une combinaison de quatre anomalies : communication interventriculaire, dextroposition aortique, sténose. artère pulmonaire et hypertrophie ventriculaire droite.

Malformations cardiaques congénitales - signes et traitement :
| Nom | Symptômes | Traitement |
|---|---|---|
| Communication interauriculaire | Avec un petit défaut, les signes commencent à apparaître à un âge mûr : après 40 ans. C'est un essoufflement, une faiblesse, une fatigue. Au fil du temps, une insuffisance cardiaque chronique se développe avec tous les symptômes caractéristiques. Plus le défaut est important, plus les symptômes commencent à apparaître tôt. | Fermeture chirurgicale du défaut. Cela n'arrive pas toujours. Indications : inefficacité des médicaments traitement de CHF, en retard Développement physique chez les enfants et les adolescents, augmentation de la pression artérielle dans le cercle pulmonaire, écoulement artério-veineux. Contre-indications : shunt veino-artériel, insuffisance ventriculaire gauche sévère. |
| Communication interventriculaire | Si le défaut fait moins de 1 cm de diamètre (ou moins de la moitié du diamètre de l'orifice aortique), seul un essoufflement est caractéristique lors d'une activité physique d'intensité modérée. Si le défaut est plus grand que la taille spécifiée : essoufflement à un effort léger ou au repos, douleurs cardiaques, toux. |
Fermeture chirurgicale du défaut. |
| Complexe Eisenmenger | Tableau clinique : peau bleuâtre, essoufflement, hémoptysie, signes d'ICC. | Médicaments : bêtabloquants, antagonistes de l'endothéline. Une intervention chirurgicale visant à fermer la communication septale, à corriger l'origine aortique et à remplacer la valvule aortique est possible, mais les patients meurent souvent au cours de l'intervention. Durée moyenne La vie du patient est de 30 ans. |
| Tétralogie de Fallot | Teinte bleue des muqueuses et de la peau, retard de croissance et de développement (à la fois physique et intellectuel), convulsions, hypotension artérielle, symptômes d'insuffisance cardiaque. L'espérance de vie moyenne est de 12 à 15 ans. 50% des patients décèdent avant l'âge de 3 ans. |
Le traitement chirurgical est indiqué pour tous les patients sans exception. Dans la petite enfance, une intervention chirurgicale est réalisée pour créer une anastomose entre les artères sous-clavières et pulmonaires afin d'améliorer la circulation sanguine dans les poumons. Entre 3 et 7 ans, il est possible de réaliser chirurgie radicale: correction simultanée des 4 anomalies. |
| Persistance du canal artériel | Beaucoup de temps passe sans signes cliniques. Au fil du temps, l'essoufflement et palpitations, pâleur ou teinte bleue de la peau, hypotension artérielle diastolique. | Fermeture chirurgicale du défaut. Indiqué pour tous les patients, à l'exception de ceux présentant une dérivation de droite à gauche. |
Maladies inflammatoires
Classification:
- Endocardite – affecte la paroi interne du cœur, les valvules.
- Myocardite – membrane musculaire.
- Péricardite - le sac péricardique.

Ils peuvent être causés par des micro-organismes (bactéries, virus, champignons), des processus auto-immuns (par exemple les rhumatismes) ou des substances toxiques.
L’inflammation cardiaque peut également être une complication d’autres maladies :
- tuberculose (endocardite, péricardite);
- syphilis (endocardite);
- grippe, mal de gorge (myocardite).
Soyez attentif à cela et consultez rapidement un médecin si vous soupçonnez une grippe ou un mal de gorge.
Symptômes et traitement de l'inflammation
| Nom | Symptômes | Traitement |
|---|---|---|
| Endocardite | Haute température (38,5-39,5), transpiration accrue, anomalies valvulaires à développement rapide (détectées par échocardiographie), souffles cardiaques, hypertrophie du foie et de la rate, fragilité accrue des vaisseaux sanguins (des hémorragies sous les ongles et dans les yeux sont visibles), épaississement du bout des doigts. | Traitement antibactérien pendant 4 à 6 semaines, transplantation valvulaire. |
| Myocardite | Elle peut survenir de plusieurs manières : crises de douleur au niveau du cœur ; symptômes d'insuffisance cardiaque; ou avec des arythmies extrasystoles et supraventriculaires. Un diagnostic précis peut être posé sur la base d’un test sanguin pour détecter les enzymes, les troponines et les leucocytes spécifiques au cœur. | Repos au lit, régime (n°10 avec restriction en sel), thérapie antibactérienne et anti-inflammatoire, traitement symptomatique de l'insuffisance cardiaque ou des arythmies. |
| Péricardite | Douleurs thoraciques, essoufflement, palpitations, faiblesse, toux sans mucosités, lourdeur dans l'hypocondre droit. | Anti-inflammatoires non stéroïdiens, antibiotiques, dans les cas graves - péricardiectomie subtotale ou totale (ablation d'une partie ou de la totalité du sac péricardique). |
Troubles du rythme
Raisons : névroses, obésité, non nutrition adéquat, ostéochondrose cervicale, mauvaises habitudes, intoxication par des drogues, de l'alcool ou des drogues, maladie coronarienne, cardiomyopathie, insuffisance cardiaque, syndromes d'excitation ventriculaire prématurée. Ces dernières sont des maladies cardiaques dans lesquelles il existe des voies d'impulsion supplémentaires entre les oreillettes et les ventricules. Vous découvrirez ces anomalies dans un tableau séparé.
Caractéristiques des troubles du rythme :
| Nom | Description |
|---|---|
| Tachycardie sinusale | Battement cardiaque rapide (90 à 180 par minute) tout en maintenant le rythme normal et le schéma normal de propagation des impulsions dans tout le cœur. |
| Fibrillation auriculaire (scintillement) | Contractions auriculaires incontrôlées, irrégulières et fréquentes (200 à 700 par minute). |
| Flutter auriculaire | Contractions rythmiques des oreillettes avec une fréquence d'environ 300 par minute. |
| Fibrillation ventriculaire | Contractions ventriculaires chaotiques, fréquentes (200 à 300 par minute) et incomplètes. L'absence de contraction complète provoque une insuffisance circulatoire aiguë et des évanouissements. |
| Flutter ventriculaire | Contractions rythmiques des ventricules avec une fréquence de 120 à 240 par minute. |
| Tachycardie paroxystique supraventriculaire (supraventriculaire) | Crises de rythme cardiaque rapide (100 à 250 par minute) |
| Extrasystole | Contractions spontanées hors du rythme. |
| Troubles de la conduction (bloc sino-auriculaire, bloc inter-auriculaire, bloc auriculo-ventriculaire, bloc de branche) | Ralentir le rythme de tout le cœur ou de certaines cavités. |

Syndromes d'excitation prématurée des ventricules :
| Syndrome de WPW (syndrome de Wolf-Parkinson-White) | Syndrome CLC (Clerc-Lévy-Christesco) |
|---|---|
| Signes : tachycardie paroxystique (paroxystique) supraventriculaire ou ventriculaire (chez 67 % des patients). Accompagné d'une sensation d'augmentation du rythme cardiaque, de vertiges et parfois d'évanouissements. | Symptômes : tendance aux crises de tachycardie supraventriculaire. Pendant ceux-ci, le patient ressent un rythme cardiaque fort et peut se sentir étourdi. |
| Cause : présence d'un faisceau de Kent, un trajet anormal entre l'oreillette et le ventricule. | Cause : présence d'un faisceau de James entre l'oreillette et la jonction auriculo-ventriculaire. |
| Les deux maladies sont congénitales et assez rares. | |
Traitement des troubles du rythme
Elle consiste à traiter la maladie sous-jacente, à ajuster son alimentation et son mode de vie. Des médicaments antiarythmiques sont également prescrits. Le traitement radical des arythmies sévères consiste en l'installation d'un défibrillateur-cardioverter, qui va « régler » le rythme du cœur et prévenir la fibrillation ventriculaire ou auriculaire. En cas de troubles de la conduction, une stimulation cardiaque électrique est possible.

Le traitement des syndromes d'excitation ventriculaire prématurée peut être symptomatique (élimination des crises avec des médicaments) ou radical (ablation par radiofréquence de la voie de conduction anormale).
Cardiomyopathies
Ce sont des maladies du myocarde qui provoquent une insuffisance cardiaque, non associées à des processus inflammatoires ou à des pathologies des artères coronaires.
Les plus courants sont hypertrophiques et. L'hypertrophie se caractérise par la croissance des parois du ventricule gauche et du septum interventriculaire, dilatées - par une augmentation de la cavité des ventricules gauche et parfois droit. Le premier est diagnostiqué chez 0,2% de la population. Se produit chez les athlètes et peut provoquer une mort cardiaque subite. Mais dans ce cas, il faut faire attention diagnostic différentiel entre cardiomyopathie hypertrophique et hypertrophie cardiaque non pathologique chez les athlètes.

Le système circulatoire est l'un des systèmes intégrateurs du corps. Normalement, il répond de manière optimale aux besoins en sang des organes et des tissus. Où le niveau de circulation systémique est déterminé par :
- activité cardiaque;
- tonus vasculaire;
- l'état du sang - la taille de sa masse totale et circulante, ainsi que ses propriétés rhéologiques.
Des violations de la fonction cardiaque, du tonus vasculaire ou des modifications du système sanguin peuvent entraîner une insuffisance circulatoire - une condition dans laquelle le système circulatoire ne répond pas aux besoins des tissus et des organes pour leur fournir de l'oxygène et des substrats métaboliques avec le sang, comme ainsi que le transport du dioxyde de carbone et des métabolites des tissus.
Les principales causes d’insuffisance circulatoire :
- pathologie cardiaque;
- troubles du tonus des parois des vaisseaux sanguins;
- modifications de la masse de sang en circulation et/ou de ses propriétés rhéologiques.
Selon la gravité de l'évolution et la nature de l'évolution, aiguë et échec chronique la circulation sanguine
Insuffisance circulatoire aiguë se développe sur des heures ou des jours. Les causes les plus courantes peuvent être :
- infarctus aigu du myocarde;
- certains types d'arythmie;
- perte de sang aiguë.
Insuffisance circulatoire chronique se développe sur plusieurs mois ou années et ses causes sont :
- maladies cardiaques inflammatoires chroniques;
- cardiosclérose;
- malformations cardiaques;
- conditions hyper et hypotensives;
- anémie.
En fonction de la gravité des signes d'insuffisance circulatoire, on distingue 3 stades. Au stade I, les signes d'insuffisance circulatoire (essoufflement, palpitations, congestion veineuse) sont absents au repos et ne sont détectés que lors d'une activité physique. Au stade II, ces signes et d'autres signes d'insuffisance circulatoire sont détectés à la fois au repos et surtout pendant l'activité physique. Au stade III, des troubles importants de l'activité cardiaque et de l'hémodynamique au repos sont observés, ainsi que le développement de troubles dystrophiques et changements structurels dans les organes et les tissus.
PATHOLOGIE DE L'ACTIVITÉ CARDIAQUE
La majeure partie des divers processus pathologiques affectant le cœur, il existe trois groupes de formes typiques de pathologie : insuffisance coronarienne, arythmies et insuffisance cardiaque .
1. Insuffisance coronarienne caractérisé par un excès de demande myocardique en oxygène et en substrats métaboliques par rapport à leur afflux par les artères coronaires.
Types d'insuffisance coronarienne :
- perturbations réversibles (transitoires) du flux sanguin coronaire ; il s'agit notamment de l'angine de poitrine, caractérisée par une douleur compressive sévère dans le sternum résultant d'une ischémie myocardique ;
- arrêt irréversible du flux sanguin ou diminution significative à long terme du flux sanguin dans les artères coronaires, qui se termine généralement par un infarctus du myocarde.
Mécanismes des lésions cardiaques en cas d'insuffisance coronarienne.
Manque d'oxygène et de substrats métaboliques dans le myocarde en cas d'insuffisance coronarienne (angine de poitrine, infarctus du myocarde) provoque le développement d'un certain nombre de mécanismes courants et typiques de lésions myocardiques :
- trouble des processus d'approvisionnement énergétique des cardiomyocytes;
- dommages à leurs membranes et enzymes;
- déséquilibre des ions et du liquide;
- trouble des mécanismes de régulation de l'activité cardiaque.
Les modifications des principales fonctions du cœur lors d'une insuffisance coronarienne consistent principalement en des violations de son activité contractile, dont un indicateur est une diminution des accidents vasculaires cérébraux et du débit cardiaque.
2. Arythmies - un état pathologique provoqué par des troubles du rythme cardiaque. Ils se caractérisent par des changements dans la fréquence et la périodicité de la génération des impulsions d'excitation ou de la séquence d'excitation des oreillettes et des ventricules. Les arythmies sont une complication de nombreuses maladies cardiovasculaires. système vasculaire Et raison principale mort subite due à une pathologie cardiaque.
Types d'arythmies, leur étiologie et pathogenèse. Les arythmies sont le résultat d'une violation d'une, deux ou trois propriétés fondamentales du muscle cardiaque : l'automaticité, la conductivité et l'excitabilité.
Arythmies dues à une altération de l'automaticité, c'est-à-dire la capacité du tissu cardiaque à générer un potentiel d'action (« impulsion excitatrice »). Ces arythmies se manifestent par des changements dans la fréquence et la régularité de la génération des impulsions cardiaques et peuvent se manifester sous la forme de tachycardie Et bradycardie.
Les arythmies résultent d'une violation de la capacité des cellules cardiaques à conduire une impulsion d'excitation.
On distingue les types de troubles de la conduction suivants :
- ralentissement ou blocage de la conduction ;
- accélération de la mise en œuvre.
Arythmies résultant de troubles de l'excitabilité du tissu cardiaque.
Excitabilité- la propriété des cellules de percevoir l'action d'un stimulus et d'y répondre par une réaction d'excitation.
Ces arythmies incluent l'extrasystole. tachycardie paroxystique et fibrillation (scintillement) des oreillettes ou des ventricules.
Extrasystole- une impulsion extraordinaire et prématurée qui provoque une contraction de tout le cœur ou de certaines parties de celui-ci. Dans ce cas, la séquence correcte des contractions cardiaques est perturbée.
Tachycardie paroxystique- augmentation paroxystique et soudaine de la fréquence des impulsions du rythme correct. Dans ce cas, la fréquence des impulsions ectopiques varie de 160 à 220 par minute.
Fibrillation auriculaire ou ventriculaire représente un mouvement irrégulier et désordonné activité électrique oreillettes et ventricules, accompagnés de l'arrêt de la fonction de pompage efficace du cœur.
3. Insuffisance cardiaque - un syndrome qui se développe dans de nombreuses maladies affectant divers organes et tissus. Dans le même temps, le cœur ne répond pas à leurs besoins en apport sanguin adéquat à leur fonction.
Étiologie L'insuffisance cardiaque est principalement associée à deux groupes de raisons : dommages directs au cœur- traumatisme, inflammation des membranes du cœur, ischémie prolongée, infarctus du myocarde, lésions toxiques du muscle cardiaque, etc., ou surcharge fonctionnelle du cœur par conséquent:
- augmenter le volume de sang circulant vers le cœur et augmenter la pression dans ses ventricules avec hypervolémie, polycythémie, malformations cardiaques ;
- la résistance qui en résulte à l'expulsion du sang des ventricules vers l'aorte et l'artère pulmonaire, ce qui se produit avec l'hypertension artérielle de toute origine et certaines malformations cardiaques.
Types d'insuffisance cardiaque (schéma 3).
Selon la partie du cœur principalement touchée :
- ventriculaire gauche qui se développe à la suite d'une lésion ou d'une surcharge du myocarde ventriculaire gauche ;
- ventriculaire droit, qui est généralement le résultat d'une surcharge du myocarde ventriculaire droit, par exemple dans les maladies pulmonaires obstructives chroniques - bronchectasie, asthme bronchique, emphysème pulmonaire, pneumosclérose, etc.
Selon la vitesse de développement :
- Aigu (minutes, heures). C'est le résultat d'une lésion cardiaque, d'un infarctus aigu du myocarde, d'une embolie pulmonaire, d'une crise hypertensive, d'une myocardite toxique aiguë, etc.
- Chronique (mois, années). C'est une conséquence de l'hypertension artérielle chronique, de l'insuffisance respiratoire chronique, de l'anémie prolongée et des malformations cardiaques chroniques.
Violations de la fonction cardiaque et de l'hémodynamique centrale. Une diminution de la force et de la vitesse de contraction, ainsi qu'un relâchement du myocarde en cas d'insuffisance cardiaque se manifestent par des modifications des indicateurs de la fonction cardiaque, de l'hémodynamique centrale et périphérique.
Les principaux comprennent :
- réduction de l'accident vasculaire cérébral et du débit cardiaque, qui se développe à la suite d'une dépression de la fonction contractile du myocarde ;
- une augmentation du volume sanguin systolique résiduel dans les cavités des ventricules du cœur, conséquence d'une systole incomplète;
MALADIES DU SYSTÈME CARDIOVASCULAIRE.
Schéma 3
- augmentation de la pression télédiastolique dans les ventricules du cœur. Causé par une augmentation de la quantité de sang accumulé dans leurs cavités, une altération de la relaxation myocardique, un étirement des cavités cardiaques dû à une augmentation du volume sanguin diastolique final qu'elles contiennent :
- une augmentation de la pression artérielle dans les vaisseaux veineux et les cavités cardiaques d'où le sang pénètre dans les parties affectées du cœur. Ainsi, en cas d'insuffisance cardiaque ventriculaire gauche, la pression dans l'oreillette gauche, la circulation pulmonaire et le ventricule droit augmente. En cas d'insuffisance cardiaque ventriculaire droite, la pression augmente dans l'oreillette droite et dans les veines de la circulation systémique :
- diminution du taux de contraction systolique et de relaxation diastolique du myocarde. Elle se manifeste principalement par une augmentation de la durée de la période de tension isométrique et de la systole cardiaque dans son ensemble.
MALADIES DU SYSTÈME CARDIOVASCULAIRE
Le groupe des maladies du système cardiovasculaire comprend des maladies courantes telles que l'athérosclérose, l'hypertension, les maladies coronariennes, les maladies cardiaques inflammatoires et leurs défauts. aussi des maladies vasculaires. Dans le même temps, l’athérosclérose, l’hypertension et les maladies coronariennes se caractérisent par les taux de morbidité et de mortalité les plus élevés au monde, bien qu’il s’agisse de maladies relativement « jeunes » et qui n’ont acquis leur importance qu’au début du 20e siècle. I.V. Davydovsky les a appelés « maladies de civilisation », causées par l’incapacité d’une personne à s’adapter à l’urbanisation en progression rapide et aux changements associés dans les modes de vie des gens, aux influences constantes du stress, aux perturbations environnementales et à d’autres caractéristiques d’une « société civilisée ».
L'étiologie et la pathogenèse de l'athérosclérose et de l'hypertension ont de nombreux points communs. En même temps, IHD. qui : est désormais considérée comme une maladie indépendante, est essentiellement une forme cardiaque d'athérosclérose et d'hypertension. Cependant, en raison du fait que le principal taux de mortalité est précisément associé à l'infarctus du myocarde, qui est l'essence même de l'IHD. selon la décision de l'OMS, elle a acquis le statut d'entité nosologique indépendante.
ATHEROSCLÉROSE
Athérosclérose- maladie chronique des artères de gros et moyen calibre (de type élastique et musculo-élastique), associée principalement à des troubles du métabolisme des graisses et des protéines.
Cette maladie est extrêmement répandue dans le monde, puisque les signes de l'athérosclérose se retrouvent chez toutes les personnes de plus de 30 à 35 ans, bien qu'ils soient exprimés à des degrés divers. L'athérosclérose est caractérisée par des dépôts focaux de lipides et de protéines dans les parois des grosses artères, autour desquels le tissu conjonctif se développe, entraînant la formation d'une plaque d'athérosclérose.
Étiologie de l'athérosclérose n'a pas été entièrement divulgué, bien qu'il soit généralement admis qu'il s'agit d'une maladie polyétiologique causée par une combinaison de modifications du métabolisme des graisses et des protéines et de lésions de l'endothélium de l'intima des artères. Les causes des troubles métaboliques, ainsi que les facteurs endommageant l'endothélium, peuvent être différentes, mais des études épidémiologiques approfondies sur l'athérosclérose ont permis d'identifier les influences les plus significatives, appelées facteurs de risque .
Ceux-ci inclus:
- âge, puisque l'augmentation de la fréquence et de la gravité de l'athérosclérose avec l'âge ne fait aucun doute ;
- sol- chez les hommes, la maladie se développe plus tôt que chez les femmes, et est plus grave, les complications surviennent plus souvent ;
- hérédité- l'existence de formes génétiquement déterminées de la maladie a été prouvée ;
- hyperlipidémie(hypercholestérolémie)- un facteur de risque majeur du fait de la prédominance des lipoprotéines de basse densité dans le sang sur les lipoprotéines et haute densité, qui est principalement lié aux habitudes alimentaires ;
- hypertension artérielle , ce qui entraîne une perméabilité accrue des parois vasculaires, y compris pour les lipoprotéines, ainsi que des dommages à l'endothélium intimal ;
- des situations stressantes - le facteur de risque le plus important, puisqu'ils entraînent un stress psycho-émotionnel, à l'origine de troubles régulation neuroendocrinienne métabolisme des graisses et des protéines et troubles vasomoteurs ;
- fumeur- l'athérosclérose chez les fumeurs se développe 2 fois plus intensément et survient 2 fois plus souvent que chez les non-fumeurs ;
- facteurs hormonaux, puisque la plupart des hormones affectent les troubles du métabolisme des graisses et des protéines, ce qui est particulièrement évident lorsque diabète sucré et l'hypothyroïdie. Les contraceptifs oraux sont proches de ces facteurs de risque, à condition qu'ils soient utilisés depuis plus de 5 ans ;
- obésité et sédentarité contribuer à la perturbation du métabolisme des graisses et des protéines et à l'accumulation de lipoprotéines de basse densité dans le sang.
Patho- et morphogenèse L'athérosclérose comprend plusieurs étapes (Fig. 47).
Stade prélipidique caractérisé par l'apparition dans l'intima des artères de complexes graisses-protéines en quantités telles qu'elles ne sont pas encore visibles à l'œil nu et qu'il n'y a pas encore de plaques d'athérosclérose.
Stade de lipoïdose reflète l'accumulation de complexes graisses-protéines dans l'intima des vaisseaux sanguins, qui deviennent visibles sous la forme de taches et de rayures graisseuses couleur jaune. Au microscope, des masses graisseuses et protéiques sans structure sont déterminées, autour desquelles se trouvent les macrophages, les fibroblastes et les lymphocytes.

Riz. 47. Athérosclérose de l'aorte, a - taches et rayures graisseuses (coloration au Soudan III) ; b - plaques fibreuses avec ulcération ; c - plaques fibreuses ; d - plaques fibreuses ulcérées et calcifications ; d - plaques fibreuses, ulcérations, calcifications, caillots sanguins.
Stade de la liposclérose se développe à la suite de la prolifération du tissu conjonctif autour des masses et des formes de protéines grasses plaque fibreuse, qui commence à s'élever au-dessus de la surface de l'intima. Au-dessus de la plaque, l'intima se sclérose - elle se forme pneu à plaque, qui peut devenir hyalinisée. Les plaques fibreuses constituent la principale forme de lésions vasculaires athéroscléreuses. Ils sont situés dans les endroits où l'impact hémodynamique est le plus important sur la paroi artérielle - dans la zone de ramification et de courbure des vaisseaux sanguins.
Stade des lésions compliquées comprend trois processus : l'athéromatose, l'ulcération et la calcification.
L'athéromatose est caractérisée par la désintégration des masses graisseuses et protéiques au centre de la plaque avec la formation de détritus pâteux amorphes contenant des restes de collagène et de fibres élastiques de la paroi vasculaire, des cristaux de cholestérol, des graisses saponifiées et des protéines coagulées. La paroi médiane du vaisseau sous la plaque s'atrophie souvent.
L'ulcération est souvent précédée d'une hémorragie dans la plaque. Dans ce cas, la couverture de plaque se rompt et des masses athéromateuses tombent dans la lumière du vaisseau. La plaque est un ulcère athéromateux recouvert de masses thrombotiques.
La calcinose achève la morphogenèse de l'athérosclérose
plaques et se caractérise par la précipitation de sels de calcium. Il se produit une calcification, ou pétrification, de la plaque, qui acquiert une densité rocheuse.
Cours de l'athérosclérose ondulé. À mesure que la maladie progresse, la lipoïdose intimale augmente ; à mesure que la maladie s'atténue, la croissance du tissu conjonctif autour des plaques et le dépôt de sels de calcium dans celles-ci augmentent.
Formes cliniques et morphologiques de l'athérosclérose. Les manifestations de l’athérosclérose dépendent des grosses artères touchées. Pour la pratique clinique, les lésions athéroscléreuses de l'aorte, des artères coronaires du cœur, des artères du cerveau et des artères des extrémités, principalement basses, sont de la plus haute importance.
Athérosclérose de l'aorte- la localisation la plus courante des modifications athéroscléreuses, qui sont ici les plus prononcées.
Les plaques se forment généralement dans la zone où les petits vaisseaux proviennent de l'aorte. La voûte plantaire et l'aorte abdominale, où se trouvent les grandes et petites plaques, sont plus touchées. Lorsque les plaques atteignent les stades d'ulcération et d'athérocalcinose, des troubles du flux sanguin se produisent à leur emplacement et des thrombus muraux se forment. Lorsqu'ils se détachent, ils se transforment en thromboembolies, bloquant les artères de la rate, des reins et d'autres organes, provoquant ainsi des crises cardiaques. L'ulcération de la plaque d'athérosclérose et la destruction des fibres élastiques de la paroi aortique qui en résulte peuvent contribuer à la formation anévrismes - saillie sacculaire de la paroi vasculaire remplie de sang et de masses thrombotiques. La rupture de l'anévrisme entraîne une évolution rapide perte de sang massive et une mort subite.
L'athérosclérose des artères cérébrales, ou forme cérébrale, est typique des patients âgés et âgés. Avec une sténose importante de la lumière des artères due à des plaques d'athérosclérose, le cerveau subit constamment manque d'oxygène; et s'atrophie progressivement. Ces patients développent une démence athéroscléreuse. Si la lumière d'une des artères cérébrales est complètement obstruée par un thrombus, infarctus ischémique cerveau sous forme de foyers de son ramollissement gris. Les artères cérébrales touchées par l'athérosclérose deviennent fragiles et peuvent se rompre. Une hémorragie se produit - AVC hémorragique, dans lequel la zone correspondante du tissu cérébral meurt. L'évolution d'un accident vasculaire cérébral hémorragique dépend de sa localisation et de sa gravité. Si une hémorragie se produit dans la zone inférieure du quatrième ventricule ou si le sang répandu pénètre dans les ventricules latéraux du cerveau, une mort rapide survient. En cas d'infarctus ischémique, ainsi qu'en cas de petits accidents vasculaires cérébraux hémorragiques qui n'ont pas entraîné la mort du patient, le tissu cérébral mort se résorbe progressivement et à sa place se forme une cavité contenant du liquide - kyste cérébral. L'infarctus ischémique et l'accident vasculaire cérébral hémorragique s'accompagnent de troubles neurologiques. Les patients survivants développent une paralysie, la parole en souffre souvent et d'autres troubles de la parole apparaissent. Quand co-
Avec un traitement approprié, il est possible, au fil du temps, de restaurer certaines fonctions perdues du système nerveux central.
L'athérosclérose des vaisseaux des membres inférieurs est également plus fréquente chez les personnes âgées. Lorsque la lumière des artères des jambes ou des pieds est considérablement rétrécie par des plaques d'athérosclérose, les tissus des membres inférieurs sont sujets à l'ischémie. Lorsque la charge sur les muscles des membres augmente, par exemple lors de la marche, des douleurs apparaissent et les patients sont obligés de s'arrêter. Ce symptôme est appelé la claudication intermittente . De plus, on note des températures froides et une atrophie des tissus des extrémités. Si la lumière des artères sténosées est complètement fermée par une plaque, un thrombus ou un embole, les patients développent une gangrène athéroscléreuse.
Dans le tableau clinique de l'athérosclérose, les lésions des artères rénales et intestinales peuvent être les plus prononcées, mais ces formes de la maladie sont moins fréquentes.
MALADIE HYPERTONIQUE
Maladie hypertonique- une maladie chronique caractérisée par une augmentation à long terme et persistante de la pression artérielle (TA) - systolique supérieure à 140 mm Hg. Art. et diastolique - au-dessus de 90 mm Hg. Art.
Les hommes tombent malades un peu plus souvent que les femmes. La maladie débute généralement entre 35 et 45 ans et progresse jusqu'à l'âge de 55 à 58 ans, après quoi la pression artérielle se stabilise souvent à des valeurs élevées. Parfois, une augmentation persistante et rapide de la pression artérielle se développe chez les jeunes.
Étiologie.
L'hypertension est basée sur une combinaison de 3 facteurs :
- stress psycho-émotionnel chronique;
- défaut héréditaire des membranes cellulaires, entraînant une perturbation de l'échange des ions Ca 2+ et Na 2+ ;
- défaut génétiquement déterminé du mécanisme volumétrique rénal de régulation de la pression artérielle.
Facteurs de risque:
- les facteurs génétiques ne font aucun doute, puisque l'hypertension est souvent familiale ;
- stress émotionnel répété;
- régime avec une consommation élevée de sel de table;
- facteurs hormonaux - augmentation des effets vasopresseurs du système hypothalamo-hypophysaire, libération excessive de catécholamines et activation du système rénine-angiotensine ;
- facteur rénal;
- obésité;
- fumeur;
- inactivité physique, mode de vie sédentaire.
Patho- et morphogenèse.
L'hypertension se caractérise par un développement par étapes.
Le stade transitoire, ou préclinique, est caractérisé par des augmentations périodiques de la pression artérielle. Ils sont causés par un spasme des artérioles, au cours duquel la paroi du vaisseau lui-même subit un manque d'oxygène, provoquant des modifications dégénératives. En conséquence, la perméabilité des parois artériolaires augmente. Ils sont saturés de plasma sanguin (plasmorragie) qui s'étend au-delà des vaisseaux, provoquant un œdème périvasculaire.
Après normalisation des niveaux de pression artérielle et restauration de la microcirculation, le plasma sanguin des parois des artérioles et des espaces périvasculaires est éliminé dans le système lymphatique et les protéines sanguines qui ont pénétré dans les parois des vaisseaux sanguins avec le plasma sont précipitées. En raison de l'augmentation répétée de la charge sur le cœur, une hypertrophie compensatoire modérée du ventricule gauche se développe. Si, au stade transitoire, les conditions provoquant un stress psycho-émotionnel sont éliminées et qu'un traitement approprié est effectué, l'hypertension naissante peut être guérie, car à ce stade, il n'y a toujours pas de changements morphologiques irréversibles.
Le stade vasculaire est caractérisé cliniquement par une augmentation persistante de la pression artérielle. Ceci s'explique par une profonde dérégulation du système vasculaire et ses modifications morphologiques. La transition d'une augmentation transitoire de la pression artérielle vers une augmentation stable est associée à l'action de plusieurs mécanismes neuroendocriniens, parmi lesquels les plus importants sont réflexes, rénaux, vasculaires, membranaires et endocriniens. Des augmentations fréquemment répétées de la pression artérielle entraînent une diminution de la sensibilité des barorécepteurs de la crosse aortique, qui entraînent normalement un affaiblissement de l'activité du système sympathique-surrénalien et une diminution de la pression artérielle. Le renforcement de l'influence de ce système de régulation et les spasmes des artérioles des reins stimulent la production de l'enzyme rénine. Cette dernière conduit à la formation d’angiotensine dans le plasma sanguin, qui stabilise la pression artérielle à un niveau élevé. De plus, l'angiotensine améliore la formation et la libération de minéralocorticoïdes par le cortex surrénalien, ce qui augmente encore la pression artérielle et contribue également à sa stabilisation à un niveau élevé.
Des spasmes répétés des artérioles avec une fréquence croissante, une augmentation des plasmorragies et une quantité croissante de masses protéiques précipitées dans leurs parois conduisent à hyalinose, ou partériolosclérose. Les parois des artérioles deviennent plus denses, perdent leur élasticité, leur épaisseur augmente considérablement et, par conséquent, la lumière des vaisseaux diminue.
Une pression artérielle constamment élevée augmente considérablement la charge sur le cœur, entraînant le développement d'une insuffisance cardiaque. hypertrophie compensatoire (Fig. 48, b). Dans ce cas, le poids du cœur atteint 600 à 800 g. Une hypertension artérielle constante augmente la charge sur les grosses artères, ce qui entraîne une atrophie des cellules musculaires et une perte d'élasticité des fibres élastiques de leurs parois. En combinaison avec des modifications de la composition biochimique du sang, l'accumulation de cholestérol et de grosses protéines moléculaires, les conditions préalables sont créées pour le développement de lésions athéroscléreuses des grosses artères. De plus, la gravité de ces changements est bien plus grande que dans l'athérosclérose, qui ne s'accompagne pas d'une augmentation de la pression artérielle.
Stade des changements d'organes.
Les modifications des organes sont secondaires. Leur gravité, ainsi que leurs manifestations cliniques, dépendent du degré d'atteinte des artérioles et des artères, ainsi que des complications associées à ces modifications. La base des changements chroniques dans les organes n'est pas leur circulation sanguine, augmentant le manque d'oxygène et le conditionnement ! ce sont des scléroses d’organes avec une fonction diminuée.
En cas d'hypertension, il est de la plus haute importance crise d'hypertension , c'est-à-dire une augmentation brutale et prolongée de la pression artérielle due à un spasme des artérioles. Crise d'hypertension a sa propre expression morphologique : spasmes des artérioles, plasmorragies et nécrose fibrinoïde de leurs parois, hémorragies diapédiques périvasculaires. Ces changements, qui se produisent dans des organes tels que le cerveau, le cœur et les reins, entraînent souvent la mort des patients. Une crise peut survenir à n'importe quel stade du développement de l'hypertension. Des crises fréquentes caractérisent l'évolution maligne de la maladie, qui survient généralement chez les jeunes.
Complications l'hypertension, se manifestant par des spasmes, une thrombose des artérioles et des artères, ou leur rupture, entraîne des crises cardiaques ou des hémorragies d'organes, qui sont généralement la cause du décès.
Formes cliniques et morphologiques de l'hypertension.
En fonction de la prédominance des lésions corporelles ou d'autres organes, on distingue les formes cliniques et morphologiques de l'hypertension cardiaque, cérébrale et rénale.
Forme de coeur, comme la forme cardiaque de l'athérosclérose, est l'essence maladie coronarienne maladie cardiaque et est considérée comme une maladie indépendante.
Cerveau ou forme cérébrale- l'une des formes d'hypertension les plus courantes.
Elle est généralement associée à la rupture d'un vaisseau hyalinisé et au développement d'une hémorragie massive dans le cerveau (accident vasculaire cérébral hémorragique) comme un hématome (Fig. 48, a). Une percée de sang dans les ventricules du cerveau aboutit toujours à la mort du patient. Des infarctus cérébraux ischémiques peuvent également survenir en cas d'hypertension, bien que beaucoup moins fréquemment qu'en cas d'athérosclérose. Leur développement est associé à une thrombose ou à un spasme de modifications athéroscléreuses des artères cérébrales moyennes ou des artères de la base du cerveau.
Forme rénale. Au cours de l'évolution chronique de l'hypertension, une néphrosclérose artérioscléreuse se développe, associée à une hyalinose des artérioles afférentes. Une diminution du flux sanguin entraîne une atrophie et une hyalinose des glomérules correspondants. Leur fonction est assurée par les glomérules conservés, qui subissent une hypertrophie.

Riz. 48. Hypertension. a - hémorragie dans l'hémisphère gauche du cerveau ; b - hypertrophie myocardique du ventricule gauche du cœur ; c - rein ridé primaire (néphrosclérose artérioloscléreuse).

Riz. 49. Néphrosclérose artérioloscléreuse. Glomérules hyalinisés (HK) et atrophiés (AK).
Par conséquent, la surface des reins prend un aspect granuleux : des glomérules hyalinisés et des néphrons atrophiés et sclérotiques coulent, et des glomérules hypertrophiés dépassent au-dessus de la surface des reins (Fig. 48, c, 49). Peu à peu, les processus sclérotiques commencent à prédominer et des bourgeons primaires ridés se développent. Dans le même temps, l'insuffisance rénale chronique augmente, ce qui met fin l'urémie.
Hypertension symptomatique (hypertension). L'hypertension est une augmentation de la pression artérielle de nature secondaire - un symptôme de diverses maladies des reins, des glandes endocrines et des vaisseaux sanguins. Si la maladie sous-jacente est éliminée, l'hypertension disparaît également. Ainsi, après l'ablation d'une tumeur surrénale - phéochromocytome. accompagnée d'une hypertension importante, la pression artérielle se normalise également. Il convient donc de distinguer l’hypertension de l’hypertension symptomatique.
MALADIE CORONARIENNE (CHD)
Les cardiopathies ischémiques ou coronariennes sont un groupe de maladies causées par une insuffisance absolue ou relative de la circulation coronarienne, qui se manifeste par un écart entre le besoin en oxygène du myocarde et son apport au muscle cardiaque. Dans 95 % des cas, l’IHD est causée par l’athérosclérose des artères coronaires. C’est l’IHD qui constitue la principale cause de mortalité dans la population. L'IHD cachée (préclinique) est retrouvée chez 4 à 6 % des personnes de plus de 35 ans. Chaque année, plus de 5 millions de patients sont enregistrés dans le monde. Et B C et plus de 500 000 d'entre eux meurent. Les hommes tombent malades plus tôt que les femmes, mais après 70 ans, les hommes et les femmes contractent également souvent une IHD.
Formes de maladie coronarienne. Il existe 4 formes de la maladie :
- mort coronarienne subite, survenant en raison d'un arrêt cardiaque chez une personne qui n'avait eu aucun problème cardiaque 6 heures auparavant ;
- angine de poitrine - forme de cardiopathie ischémique, caractérisé par des crises de douleurs thoraciques avec modifications de l'ECG, mais sans apparition d'enzymes caractéristiques dans le sang ;
- infarctus du myocarde - nécrose ischémique focale (circulatoire) aiguë du muscle cardiaque, se développant à la suite d'une perturbation soudaine de la circulation coronarienne ;
- cardiosclérose - cardiopathie ischémique chronique (CHD)- issue d'une angine de poitrine ou d'un infarctus du myocarde ; Sur la base de la cardiosclérose, un anévrisme cardiaque chronique peut se former.
Evolution de la maladie ischémique peut être aiguë et chronique. Ils soulignent donc cardiopathie ischémique aiguë(angine de poitrine, mort subite d'origine coronarienne, infarctus du myocarde) et cardiopathie ischémique chronique(cardiosclérose dans toutes ses manifestations).
Facteurs de risque la même chose que pour l’athérosclérose et l’hypertension.
Étiologie de l'IHD fondamentalement la même que l’étiologie de l’athérosclérose et de l’hypertension. Plus de 90 % des patients atteints de maladie coronarienne souffrent d'athérosclérose sténosée des artères coronaires, le degré de rétrécissement d'au moins l'une d'entre elles pouvant atteindre 75 % ou plus. Dans ce cas, un flux sanguin suffisant même pour une activité physique légère ne peut pas être assuré.
Pathogenèse de diverses formes d'IHD
Développement divers types La cardiopathie ischémique aiguë est associée à une perturbation aiguë de la circulation coronarienne, entraînant des lésions ischémiques du muscle cardiaque.
L'étendue de ces dommages dépend de la durée de l'ischémie.
- L'angine de poitrine est caractérisée par une ischémie myocardique réversible associée à une sclérose coronarienne sténosante et est forme clinique tous les types d’IHD. Elle se caractérise par des accès de douleur compressive et une sensation de brûlure dans la moitié gauche de la poitrine avec irradiation dans main gauche, zone de l'omoplate, cou, mâchoire inférieure. Les crises surviennent lors d'un effort physique, d'un stress émotionnel, etc. et sont stoppées par la prise de vasodilatateurs. Si le décès survient lors d'une crise d'angine de poitrine qui a duré 3 à 5 voire 30 minutes, les modifications morphologiques du myocarde ne peuvent être détectées qu'à l'aide de techniques spéciales, car le cœur n'est pas modifié macroscopiquement.
- La mort coronarienne subite est associée au fait que ischémie aiguë dans le myocarde déjà 5 à 10 minutes après qu'une attaque puisse se former substances archopogènes- des substances qui provoquent une instabilité électrique du cœur et créent les conditions préalables à la fibrillation ventriculaire. Lors des autopsies de ceux qui sont décédés des suites d'une fibrillation myocardique, le cœur était flasque, avec une cavité élargie du ventricule gauche. Fragmentation microscopiquement prononcée fibre musculaire.
- Infarctus du myocarde.
Étiologie L'infarctus aigu du myocarde est associé à un arrêt soudain du flux sanguin coronarien, soit en raison d'une obstruction de l'artère coronaire par un thrombus ou un embole, soit en raison d'un spasme prolongé d'une artère coronaire athéroscléreuse.
Pathogénèse l'infarctus du myocarde est largement déterminé par le. que les lumières restantes des trois artères coronaires ne représentent au total que 34 % de la norme moyenne, alors que la « somme critique » de ces lumières devrait être d'au moins 35 %, car même alors, le flux sanguin total dans les artères coronaires tombe à le niveau minimum acceptable.
Dans la dynamique de l'infarctus du myocarde, on distingue 3 stades, chacun caractérisé par ses propres caractéristiques morphologiques.
Stade ischémique, ou stade de la dystrophie ischémique, se développe dans les 18 à 24 heures suivant le blocage de l'artère coronaire par un thrombus. Les modifications macroscopiques du myocarde ne sont pas visibles à ce stade. L'examen microscopique révèle des modifications dystrophiques des fibres musculaires sous la forme de leur fragmentation, d'une perte de striation transversale et le stroma myocardique est œdémateux. Les troubles de la microcirculation s'expriment sous forme de stase et de boue dans les capillaires et les veinules, et il existe des hémorragies diapésiques. Le glycogène et les enzymes rédox sont absents dans les zones ischémiques. L'examen au microscope électronique des cardiomyocytes de la zone d'ischémie myocardique révèle un gonflement et une destruction des mitochondries, une disparition des granules de glycogène, un gonflement du sarcoplasme et une contraction excessive des myofilaments (Fig. 50). Ces changements sont associés à une hypoxie, un déséquilibre électrolytique et un arrêt du métabolisme dans les zones d'ischémie myocardique. Pendant cette période, dans les parties du myocarde non affectées par l'ischémie, des troubles de la microcirculation et un œdème stromal se développent.
La mort au stade ischémique survient à partir de choc cardiogénique, fibrillation ventriculaire ou arrêt cardiaque (asystole).
Stade nécrotique L'infarctus du myocarde se développe à la fin du premier jour après une crise d'angine. A l'autopsie, une péricardite fibrineuse est souvent observée au niveau de la zone de l'infarctus. Une coupe transversale du muscle cardiaque montre clairement des foyers jaunâtres de forme irrégulière de nécrose myocardique, entourés d'une bande rouge de vaisseaux hyperémiques et d'hémorragies - infarctus ischémique avec un bord hémorragique (Fig. 51). L'examen histologique révèle des foyers de nécrose des tissus musculaires limités au myocarde non affecté démarcation(frontière) doubler, représenté par une zone d'infiltration leucocytaire et de vaisseaux hyperémiques (Fig. 52).
En dehors des zones d'infarctus, des troubles de la microcirculation, des modifications dystrophiques prononcées des cardiomyocytes et la destruction de nombreuses mitochondries simultanément avec une augmentation de leur nombre et de leur volume se développent au cours de cette période.
Stade d'organisation de l'infarctus du myocarde commence immédiatement après le développement de la nécrose. Les leucocytes et les macrophages débarrassent le champ inflammatoire des masses nécrotiques. Des fibroblastes apparaissent dans la zone de démarcation. produisant du collagène. Le foyer de nécrose est initialement remplacé par du tissu de granulation, qui se transforme en tissu conjonctif fibreux grossier en 4 semaines environ. L'infarctus du myocarde s'organise et une cicatrice reste à sa place (voir Fig. 30). Une cardiosclérose à grande focale se produit. Durant cette période, le myocarde autour de la cicatrice et le myocarde de toutes les autres parties du cœur, notamment le ventricule gauche, subissent une hypertrophie régénérative. Cela vous permet de normaliser progressivement la fonction cardiaque.
Ainsi, l'infarctus aigu du myocarde dure 4 semaines. Si pendant cette période le patient subit un nouvel infarctus du myocarde, on parle de récurrent . Si un nouvel infarctus du myocarde survient 4 semaines ou plus après le premier infarctus, on parle de répété .
Complications peut survenir déjà au stade nécrotique. Ainsi, la zone de nécrose subit une fonte - myomalacie , à la suite de quoi une rupture de la paroi du myocarde dans la zone de l'infarctus peut survenir, remplissant la cavité péricardique de sang - tamponnade cardiaque , entraînant une mort subite.

Riz. 51. Infarctus du myocarde (sections transversales du cœur). 1 - infarctus ischémique avec bord hémorragique mur arrière ventricule gauche; 2 - thrombus obstruant la branche descendante de l'artère coronaire gauche ; 3 - rupture de la paroi cardiaque. Dans les schémas (ci-dessous) : a - la zone d'infarctus est ombrée (la flèche montre l'espace) ; b - les niveaux de tranche sont ombrés.

Riz. 52. Infarctus du myocarde. La zone de nécrose du tissu musculaire est entourée d'une ligne de démarcation (DL). constitué de leucocytes.
La myomalacie peut entraîner un gonflement de la paroi ventriculaire et la formation d'un anévrisme cardiaque aigu. Si un anévrisme se rompt, une tamponnade cardiaque se produit également. Si un anévrisme aigu ne se rompt pas, des caillots sanguins se forment dans sa cavité, qui peuvent devenir une source de thromboembolie dans les vaisseaux du cerveau, de la rate, des reins et des artères coronaires elles-mêmes. Progressivement, dans un anévrisme cardiaque aigu, les caillots sanguins sont remplacés tissu conjonctif Cependant, dans la cavité résultante de l'anévrisme, des masses thrombotiques persistent ou se reforment. L'anévrisme devient chronique. La source de thromboembolie peut être des dépôts thrombotiques sur l'endocarde dans la zone de l'infarctus. La mort au stade nécrotique peut également survenir à la suite d'une fibrillation ventriculaire du cœur.

Riz. 53. Cardiopathie ischémique chronique. a - cardiosclérose à grande focale post-infarctus (représentée par une flèche) ; b - cardiosclérose focale diffuse (les cicatrices sont représentées par des flèches).
Résultats. Infarctus aigu du myocarde le myocarde peut entraîner une insuffisance cardiaque aiguë, souvent accompagnée du développement d'un œdème pulmonaire et d'un gonflement de la substance cérébrale. Le résultat est également une cardiosclérose à grande focale et une cardiopathie ischémique chronique.
4. Maladie coronarienne chronique
Expression morphologique Les cardiopathies ischémiques chroniques sont :
- cardiosclérose athéroscléreuse à petite focale prononcée ;
- cardiosclérose macrofocale post-infarctus ;
- anévrisme cardiaque chronique associé à l'athérosclérose des artères coronaires (Fig. 53). Cela se produit lorsque, après un infarctus du myocarde massif, le tissu cicatriciel qui en résulte commence à se gonfler sous la pression artérielle, s'amincit et forme une saillie en forme de sac. En raison du tourbillonnement du sang, des caillots sanguins apparaissent dans l'anévrisme, ce qui peut devenir une source de thromboembolie. L'anévrisme cardiaque chronique est dans la plupart des cas la cause d'une insuffisance cardiaque chronique croissante.
Tous ces changements s'accompagnent d'une hypertrophie régénérative modérément prononcée du myocarde.
Cliniquement La cardiopathie ischémique chronique se manifeste par une angine de poitrine et le développement progressif d'une insuffisance cardiovasculaire chronique, aboutissant au décès du patient. À tout stade de la cardiopathie ischémique chronique, un infarctus du myocarde aigu ou récurrent peut survenir.
Les raisons L'inflammation du cœur est causée par diverses infections et intoxications. Le processus inflammatoire peut affecter l'une des membranes du cœur ou l'ensemble de sa paroi. Inflammation de l'endocarde - endocardite , inflammation du myocarde - myocardite, péricarde - péricardite , et inflammation de toutes les membranes du cœur - pancardite .
Endocardite.
L'inflammation de l'endocarde ne s'étend généralement qu'à une certaine partie de celui-ci, recouvrant soit les valvules cardiaques, soit leurs cordes, soit les parois des cavités cardiaques. Avec l'endocardite, on observe une combinaison de processus caractéristiques de l'inflammation - altération, exsudation et prolifération. La plus grande importance en clinique est endocardite valvulaire . Plus souvent que d'autres, la valvule bicuspide est touchée, un peu moins fréquemment - la valvule aortique, et l'inflammation des valvules de la moitié droite du cœur se produit assez rarement. Soit seules les couches superficielles de la valvule sont touchées, soit elle est touchée entièrement, dans toute sa profondeur. Souvent, l’altération valvulaire entraîne une ulcération, voire une perforation. Des masses thrombotiques se forment généralement dans la zone de destruction valvulaire ( thromboendocardite) sous forme de verrues ou de polypes. Les modifications exsudatives consistent en une saturation de la valvule avec du plasma sanguin et une infiltration de cellules exsudatives. Dans le même temps, la valve gonfle et devient plus épaisse. La phase productive de l'inflammation se termine par une sclérose, un épaississement, une déformation et une fusion des feuillets valvulaires, ce qui conduit à une maladie cardiaque.
L'endocardite complique considérablement l'évolution de la maladie dans laquelle elle s'est développée, car la fonction cardiaque est gravement affectée. De plus, les dépôts thrombotiques sur les valvules peuvent devenir source de thromboembolie.
Le résultat endocardite valvulaire sont des malformations cardiaques et une insuffisance cardiaque.
Myocardite.
L'inflammation du muscle cardiaque complique généralement diverses maladies, sans toutefois constituer une maladie indépendante. Dans le développement de la myocardite, l'infection du muscle cardiaque par des virus, des rickettsies et des bactéries qui atteignent le myocarde par la circulation sanguine, c'est-à-dire par voie hématogène, est importante. La myocardite survient de manière aiguë ou chronique. Selon la prédominance de l'une ou l'autre phase, l'inflammation du myocarde peut être altérée, exsudative, productive (proliférative).
Au cours de l'évolution aiguë, une myocardite exsudative et productive peut provoquer une insuffisance cardiaque aiguë. Lorsqu'elles sont chroniques, elles conduisent à une cardiosclérose diffuse, qui à son tour peut conduire au développement d'une insuffisance cardiaque chronique.
Péricardite.
L'inflammation de la paroi externe du cœur survient comme une complication d'autres maladies et se présente sous la forme d'une péricardite adhésive exsudative ou chronique.
Péricardite exsudative selon la nature de l'exsudat, il peut être séreux, fibrineux, purulent, hémorragique et mixte.
Péricardite séreuse caractérisé par l'accumulation d'exsudat séreux dans la cavité péricardique, qui disparaît souvent sans conséquences particulières en cas d'évolution favorable de la maladie sous-jacente.
Péricardite fibrineuse se développe plus souvent en cas d'intoxication, par exemple en cas d'urémie, ainsi qu'en cas d'infarctus du myocarde, de rhumatismes, de tuberculose et d'un certain nombre d'autres maladies. L'exsudat fibrineux s'accumule dans la cavité péricardique et des faisceaux de fibrine sous forme de poils (« cœur poilu ») apparaissent à la surface de ses feuilles. Lorsque l'exsudat fibrineux s'organise, des adhérences denses se forment entre les couches du péricarde.
Péricardite purulente survient le plus souvent comme une complication de processus inflammatoires dans les organes voisins - poumons, plèvre, médiastin, ganglions lymphatiques médiastin, à partir duquel l'inflammation se propage au péricarde.
Péricardite hémorragique se développe lorsque le cancer métastase au cœur.
L’issue d’une péricardite exsudative aiguë peut être un arrêt cardiaque.
Péricardite adhésive chronique caractérisé par une inflammation exsudative-productive, se développe souvent avec la tuberculose et les rhumatismes. Avec ce type de péricardite, l'exsudat ne se résorbe pas, mais s'organise. En conséquence, des adhérences se forment entre les couches du péricarde, puis la cavité péricardique est complètement envahie et sclérosée. serrant le cœur. Souvent, des sels de calcium se déposent dans le tissu cicatriciel et un « cœur blindé » se développe.
Le résultat Une telle péricardite est une insuffisance cardiaque chronique.
MALFORMATIONS CARDIAQUES
Les malformations cardiaques sont une pathologie courante, généralement sujette uniquement à traitement chirurgical. L'essence des malformations cardiaques est une modification de la structure de ses parties individuelles ou des gros vaisseaux s'étendant du cœur. Ceci s'accompagne d'une altération de la fonction cardiaque et troubles généraux la circulation sanguine Les malformations cardiaques peuvent être congénitales ou acquises.
Seuils cardiaques congénitaux sont une conséquence de troubles du développement embryonnaire associés soit à des modifications génétiques de l'embryogenèse, soit à des maladies dont souffre le fœtus au cours de cette période (Fig. 54). Les malformations cardiaques les plus courantes parmi ce groupe sont le foramen ovale persistant, le canal artériel, le septum interventriculaire et la tétralogie de Fallot.

Riz. 54. Schéma des principales formes de malformations cardiaques congénitales (d'après Ya. L. Rapoport). A. Relation normale entre le cœur et les gros vaisseaux. Lp - oreillette gauche ; LV - ventricule gauche ; Rp - oreillette droite ; RV - ventricule droit ; A - aorte ; LA - artère pulmonaire et ses branches ; PV - veines pulmonaires. B. Canal artériel persistant entre l'artère pulmonaire et l'aorte (la direction du passage du sang de l'aorte à l'artère pulmonaire le long du canal artériel est indiquée par des flèches). B. Communication interventriculaire. Le sang du ventricule gauche passe partiellement dans le ventricule droit (indiqué par la flèche). D. Tétralogie de Fallot. Défaut de la partie supérieure du septum interventriculaire immédiatement en dessous de l'origine de l'aorte ; rétrécissement du tronc pulmonaire à sa sortie du cœur ; l'aorte émerge des deux ventricules dans la zone du défaut interventriculaire, recevant du sang artério-veineux mixte (indiqué par la flèche). Hypertrophie aiguë du ventricule droit et cyanose générale (cyanose).
Non fermeture de la fenêtre ovale. À travers ce trou dans la cloison inter-auriculaire, le sang circule de l'oreillette gauche vers la droite, puis vers le ventricule droit et dans la circulation pulmonaire. Dans ce cas, les parties droites du cœur sont remplies de sang et pour l'évacuer du ventricule droit vers le tronc pulmonaire, une augmentation constante du travail du myocarde est nécessaire. Cela conduit à une hypertrophie du ventricule droit, ce qui permet au cœur de faire face aux troubles circulatoires pendant un certain temps. Cependant, si la fenêtre ovale n'est pas fermée chirurgicalement, une décompensation myocardique du cœur droit se développera. Si le défaut de la cloison interauriculaire est très important, le sang veineux de l'oreillette droite, contournant la circulation pulmonaire, peut pénétrer dans l'oreillette gauche et se mélanger ici avec le sang artériel. De ce fait, du sang mêlé, pauvre en oxygène, circule dans la circulation systémique. Le patient développe une hypoxie et une cyanose.
Canal artériel inégal (Fig. 54, A, B). Chez le fœtus, les poumons ne fonctionnent pas et, par conséquent, le sang du canal thalamus provenant du tronc pulmonaire pénètre directement dans l'aorte, contournant la circulation pulmonaire. Normalement, le canal artériel se ferme 15 à 20 jours après la naissance de l'enfant. Si cela ne se produit pas, le sang de l'aorte, dans laquelle règne une pression artérielle élevée, pénètre dans le tronc pulmonaire par le canal botalli. La quantité de sang et la pression artérielle augmentent ; dans la circulation pulmonaire, la quantité de sang qui pénètre dans le côté gauche du cœur augmente. La charge sur le myocarde augmente et une hypertrophie du ventricule gauche et de l'oreillette gauche se développe. Progressivement, des modifications sclérotiques se développent dans les poumons, contribuant à une augmentation de la pression dans la circulation pulmonaire. Cela oblige le ventricule droit à travailler plus intensément, entraînant son hypertrophie. Avec des modifications avancées de la circulation pulmonaire dans le tronc pulmonaire, la pression peut devenir plus élevée que dans l'aorte et, dans ce cas, le sang veineux du tronc pulmonaire passe partiellement à travers le canal artériel jusqu'à l'aorte. Le sang mélangé pénètre dans la circulation systémique et le patient développe une hypoxie et une cyanose.
Communication interventriculaire. Avec ce défaut, le sang du ventricule gauche pénètre dans le ventricule droit, provoquant sa surcharge et son hypertrophie (Fig. 54, C, D). Parfois, le septum interventriculaire peut être complètement absent (cœur à trois chambres). Un tel défaut est incompatible avec la vie, même si les nouveau-nés dotés d'un cœur à trois chambres peuvent vivre un certain temps.
Tétralogie de Fallot - communication interventriculaire, qui s'associe à d'autres anomalies du développement cardiaque : rétrécissement du tronc pulmonaire, de l'aorte provenant simultanément des ventricules gauche et droit et avec hypertrophie du ventricule droit. Cette anomalie survient dans 40 à 50 % de toutes les malformations cardiaques chez les nouveau-nés. Avec un défaut tel que la tétralogie de Fallot, le sang circule du côté droit du cœur vers la gauche. Dans le même temps, moins de sang que nécessaire pénètre dans la circulation pulmonaire et le sang mélangé pénètre dans la circulation systémique. Le patient développe une hypoxie et une cyanose.
Malformations cardiaques acquises dans la grande majorité des cas, sont une conséquence maladies inflammatoires cœur et ses valvules. La cause la plus fréquente de malformations cardiaques acquises est le rhumatisme, parfois associée à une endocardite d'étiologie différente.
Pathogénèse.
En raison de modifications inflammatoires et de sclérose des valvules, celles-ci se déforment, deviennent denses, perdent leur élasticité et ne peuvent pas fermer complètement les orifices auriculo-ventriculaires ou l'embouchure de l'aorte et du tronc pulmonaire. Dans ce cas, une malformation cardiaque se forme, qui peut avoir diverses variantes.
Insuffisance valvulaire se développe avec une fermeture incomplète de l'ouverture auriculo-ventriculaire. Si les valvules bicuspides ou tricuspides sont insuffisantes, le sang pendant la systole s'écoule non seulement dans l'aorte ou le tronc pulmonaire, mais également dans les oreillettes. En cas d'insuffisance des valvules aortiques ou pulmonaires, pendant la diastole, le sang retourne partiellement dans les ventricules du cœur.
Sténose, ou rétrécissement des trous entre l'oreillette et les ventricules se développe non seulement avec une inflammation et une sclérose des valvules cardiaques, mais également avec une fusion partielle de leurs valvules. Dans ce cas, l'orifice auriculo-ventriculaire ou l'embouchure de l'artère pulmonaire ou l'ouverture du cône aortique devient plus petit.
Vice engagé une maladie cardiaque survient lorsqu'une combinaison de sténose de l'orifice auriculo-ventriculaire et d'insuffisance valvulaire. Il s’agit du type de malformation cardiaque acquise le plus courant. En cas de défaut combiné de la valve bicuspide ou tricuspide, l'augmentation du volume de sang pendant la diastole ne peut pas pénétrer dans le ventricule sans effort supplémentaire le myocarde de l'oreillette, et pendant la systole, le sang retourne partiellement du ventricule vers l'oreillette, qui est remplie de sang. Afin d'éviter un étirement excessif de la cavité de l'oreillette et d'assurer l'écoulement du volume de sang requis dans le lit vasculaire, la force de contraction de l'oreillette et du ventricule myocardique augmente de manière compensatoire, ce qui entraîne le développement de son hypertrophie. Cependant, un débordement constant de sang, par exemple dans l'oreillette gauche en raison d'une sténose de l'orifice auriculo-ventriculaire et d'une insuffisance de la valve bicuspide, conduit au fait que le sang des veines pulmonaires ne peut pas s'écouler complètement dans l'oreillette gauche. La stagnation du sang se produit dans la circulation pulmonaire, ce qui rend difficile la circulation du sang veineux du ventricule droit vers l'artère pulmonaire. Pour surmonter l'augmentation de la pression artérielle dans la circulation pulmonaire, la force de contraction du myocarde ventriculaire droit augmente et le muscle cardiaque s'hypertrophie également. Développement compensatoire(fonctionnement) hypertrophie cardiaque.
Le résultat malformations cardiaques acquises, si le défaut valvulaire n'est pas éliminé chirurgicalement, est une insuffisance cardiaque chronique et une décompensation cardiaque, se développant sur une certaine période de temps, généralement calculée en années ou en décennies.
MALADIES VASCULAIRES
Les maladies vasculaires peuvent être congénitales ou acquises.
MALADIES VASCULAIRES CONGÉNITALES
Les maladies vasculaires congénitales ont la nature de défauts de développement, parmi lesquels les plus importants sont les anévrismes congénitaux, la coarctation de l'aorte, l'hypoplasie artérielle et l'atrésie veineuse.
Anévrismes congénitaux- saillies focales paroi vasculaire causée par un défaut de sa structure et de sa charge hémodynamique.
Les anévrismes se présentent sous la forme de petites formations sacculaires, parfois multiples, mesurant jusqu'à 1,5 cm, parmi lesquelles les anévrismes des artères intracérébrales sont particulièrement dangereux, car leur rupture entraîne une hémorragie sous-arachnoïdienne ou intracérébrale. Les causes des anévrismes sont l'absence congénitale de cellules musculaires lisses dans la paroi vasculaire et un défaut des membranes élastiques. L'hypertension artérielle favorise la formation d'anévrismes.
Coarctation de l'aorte - un rétrécissement congénital de l'aorte, généralement dans la zone où l'arc pénètre dans la partie descendante. Le défaut se manifeste par une forte augmentation de la pression artérielle dans les membres supérieurs et une diminution de celle-ci dans les membres inférieurs avec un affaiblissement des pulsations. Dans ce cas, une hypertrophie de la moitié gauche du cœur et une circulation collatérale à travers les systèmes des artères thoraciques internes et intercostales se développent.
Hypoplasie artérielle se caractérise par un sous-développement de ces vaisseaux, y compris l'aorte, tandis qu'une hypoplasie des artères coronaires peut être à l'origine d'une mort cardiaque subite.
Atrésie veineuse - un défaut rare du développement consistant en l'absence congénitale de certaines veines. La plus importante est l'atrésie des veines hépatiques, qui se manifeste par de graves troubles de la structure et de la fonction du foie (syndrome de Budd-Chiari).
Maladies vasculaires acquises très fréquent, en particulier dans l'athérosclérose et l'hypertension. Signification clinique Ils souffrent également d'endartérite oblitérante, d'anévrismes acquis et de vascularite.
Endartérite oblitérante - une maladie des artères, principalement des membres inférieurs, caractérisée par un épaississement de l'intima avec rétrécissement de la lumière des vaisseaux jusqu'à son oblitération. Cette affection se manifeste par une hypoxie tissulaire sévère et progressive conduisant à la gangrène. La cause de la maladie n’a pas été établie, mais le tabagisme et l’hypertension artérielle constituent les facteurs de risque les plus importants. L'activité accrue du système sympathique-surrénalien et les processus auto-immuns jouent un certain rôle dans la pathogenèse de la souffrance.
ANÉVRYSMES ACQUIS
Les anévrismes acquis sont une expansion locale de la lumière des vaisseaux sanguins due à des modifications pathologiques de la paroi vasculaire. Ils peuvent être en forme de sac ou cylindriques. Les causes de ces anévrismes peuvent être des lésions de la paroi vasculaire de nature athéroscléreuse, syphilitique ou traumatique. Les anévrismes surviennent le plus souvent dans l'aorte, moins souvent dans les autres artères.
Anévrismes athéroscléreux, En règle générale, ils se développent dans l'aorte endommagée par le processus athéroscléreux avec une prédominance de modifications compliquées, généralement après 65 à 75 ans, plus souvent chez les hommes. La cause en est la destruction de la structure musculo-élastique de la muqueuse cardiaque de l'aorte par des plaques d'athérome. Emplacement typique- aorte abdominale. Des masses thrombotiques se forment dans l'anévrisme, servant de source de thromboembolie.
Complications- rupture d'un anévrisme avec développement d'un saignement mortel, ainsi que thromboembolie des artères des membres inférieurs avec gangrène ultérieure.
Anévrismes syphilitiques- une conséquence de la mésaortite syphilitique, caractérisée par la destruction du cadre musculo-élastique de la coque médiane de la paroi aortique, en règle générale, au niveau de l'arc ascendant et de sa partie thoracique.
Le plus souvent, ces anévrismes sont observés chez l'homme et peuvent atteindre 15 à 20 cm de diamètre. Si l'anévrisme persiste longtemps, il exerce une pression sur les corps vertébraux et les côtes adjacents, provoquant leur atrophie. Les symptômes cliniques sont associés à une compression des organes adjacents et apparaissent arrêt respiratoire, dysphagie par compression de l'œsophage, toux persistante par compression du nerf récurrent, douleur, décompensation cardiaque.
Vascularite- un groupe important et hétérogène de maladies vasculaires à caractère inflammatoire.
La vascularite se caractérise par la formation d'un infiltrat dans la paroi des vaisseaux sanguins et dans le tissu périvasculaire, une lésion et une desquamation de l'endothélium, une perte du tonus vasculaire et une hyperémie en période aiguë, une sclérose de la paroi et souvent une oblitération de la lumière dans l'évolution chronique.
La vascularite est divisée en systémique, ou primaire, Et secondaire. La vascularite primaire constitue un grand groupe de maladies, est répandue et a sens indépendant. La vascularite secondaire se développe dans de nombreuses maladies et sera décrite dans les chapitres correspondants.
Maladies veineuses sont représentés principalement par la phlébite - inflammation des veines, thrombophlébite - phlébite compliquée de thrombose, phlébothrombose - thrombose des veines sans leur inflammation préalable, et varices veines
Phlébite, thrombophlébite et phlébothrombose.
La phlébite est généralement une conséquence d'une infection de la paroi veineuse ; elle peut compliquer la phase aiguë. maladies infectieuses. Parfois, la phlébite se développe à la suite d'une blessure à une veine ou de dommages chimiques. Lorsqu'une veine devient enflammée, l'endothélium est généralement endommagé, ce qui entraîne une perte de sa fonction fibrinolytique et la formation d'un caillot sanguin dans cette zone. Se pose thrombophlébite. Elle se manifeste par des douleurs, un gonflement des tissus en aval de l'occlusion, une cyanose et une rougeur de la peau. Dans la période aiguë, la thrombophlébite peut se compliquer de thromboembolie. Avec une longue évolution chronique, les masses thrombotiques subissent une organisation, cependant, la thrombophlébite et la phlébothrombose des veines principales peuvent provoquer le développement ulcères trophiques, généralement les membres inférieurs.
Phlébeurisme- expansion anormale, tortuosité et allongement des veines qui se produisent dans des conditions d'augmentation de la pression intraveineuse.
Le facteur prédisposant est l'infériorité congénitale ou acquise de la paroi veineuse et son amincissement. Dans le même temps, des foyers compensatoires d'hypertrophie des cellules musculaires lisses et de sclérose apparaissent à proximité. Les veines des membres inférieurs, les veines hémorroïdaires et les veines sont le plus souvent touchées partie inférieureœsophage avec blocage écoulement veineux. Les zones d’expansion veineuse peuvent avoir une forme nodulaire, semblable à un anévrisme, en forme de fuseau. Les varices sont souvent associées à une thrombose veineuse.
Varices- la forme la plus courante de pathologie veineuse. Elle survient principalement chez les femmes de plus de 50 ans.
Une augmentation de la pression intraveineuse peut être associée à activité professionnelle et du mode de vie (grossesse, travail debout, port d'objets lourds, etc.). Les veines superficielles sont principalement touchées ; cliniquement, la maladie se manifeste par un gonflement des extrémités, des troubles trophiques cutanés avec développement de dermatites et d'ulcères.
Varices hémorroïdaires- également une forme courante de pathologie. Les facteurs prédisposants sont la constipation, la grossesse et parfois l'hypertension portale.
Les varices se développent dans le plexus hémorroïdaire inférieur avec formation de ganglions externes ou dans le plexus supérieur avec formation de ganglions internes. Les ganglions se thrombosent généralement, se gonflent dans la lumière intestinale, se blessent, subissent une inflammation et une ulcération avec développement de saignements.
Varices de l'œsophage se développe avec une hypertension portale, généralement associée à une cirrhose du foie, ou à une compression du tractus porte par une tumeur. Cela est dû au fait que les veines de l'œsophage dérivent le sang du système porte vers le système cave. Dans les varices, il se produit un amincissement de la paroi, une inflammation et la formation d'érosions. Une rupture de la paroi d’une varice œsophagienne entraîne des saignements graves, souvent mortels.
Les maladies cardiovasculaires occupent la première place en termes de morbidité et de mortalité dans presque tous les pays du monde. Ce triste leadership est dû à de nombreux facteurs, notamment une alimentation de mauvaise qualité, une mauvaise écologie et un mauvais mode de vie. Ce n’est pas pour rien que de nombreux troubles cardiovasculaires sont appelés maladies de civilisation.
Notre système cardiovasculaire est représenté par le cœur et les vaisseaux sanguins. Cela ressemble à une tautologie primitive, mais c’est vrai.
Le cœur humain contient
- Quatre chambres ou cavités - oreillettes droite et gauche, ventricules
- Le système de conduction qui assure le rythme et la séquence normaux des contractions cardiaques
- La membrane interne tapissant l’intérieur des cavités cardiaques – endocarde
- Valvules cardiaques qui séparent les cavités cardiaques et empêchent le sang de refluer
- Couche musculaire moyenne - myocarde
- La couche externe du cœur, le péricarde
- Artères cardiaques (coronaires) qui irriguent les tissus du cœur.

Le système vasculaire est représenté par deux cercles de circulation sanguine - grand et petit. Le grand cercle alimente les organes et les tissus en sang artériel en oxygène et élimine le dioxyde de carbone.
Le système vasculaire comprend les artères et veines de gros ou moyen calibre, les petites artères et veines (artérioles et veinules), ainsi que les plus petits vaisseaux - les capillaires.
C'est dans les capillaires que s'effectuent les échanges gazeux entre le sang et les tissus, et le sang artériel se transforme en sang veineux.
N’importe laquelle des parties ci-dessus du système cardiovasculaire peut être affectée. Le plus souvent, les mécanismes pathologiques suivants sont à l'origine des maladies cardiaques et vasculaires :
- Malformations congénitales
- Processus inflammatoires
- Infections – bactériennes, virales, fongiques
- Modifications du tonus vasculaire
- Sont communs Troubles métaboliques, entraînant des modifications de l'équilibre des acides, des alcalis et des électrolytes
- Modifications de la coagulation sanguine
- Blocage de la lumière vasculaire.
En majorité situations cliniques une combinaison d'un ou plusieurs mécanismes pathologiques est notée.
Maladies
Une classification pratique et acceptable n'a pas encore été adoptée maladies cardiovasculaires. Apparemment, cela est dû à la diversité des causes et des manifestations de ces maladies.
La CIM (Classification internationale des maladies) est lourde et conçue davantage à des fins statistiques que pour résoudre des problèmes pratiques.
Cela n’a guère de sens d’énumérer complètement toutes les maladies : elles sont trop nombreuses et la plupart d’entre elles sont rares. Mais certaines violations méritent d’être mentionnées :

L'ischémie est une violation de l'apport sanguin à un organe donné et des changements pathologiques qui s'y sont développés pour cette raison. L'IHD est basée sur des difficultés de circulation sanguine dans les artères coronaires en raison de leur blocage par des plaques d'athérosclérose et des caillots sanguins. L'IHD se manifeste par une angine de poitrine. En cas d'ischémie prolongée, le muscle cardiaque meurt et un infarctus du myocarde se développe.

Le signe principal est une augmentation de la pression artérielle de plus de 140/90 mm. art. Art. La valeur de la pression artérielle dépend en grande partie de l'état du tonus artériel, du volume de sang circulant et du travail du cœur. Ces fonctions sont régulées par certaines structures du cerveau et des organes du système endocrinien. L'hypertension se développe lorsque cette régulation est perturbée et, à son tour, entraîne avec le temps des modifications irréversibles dans divers organes.
.

Cette condition peut être entièrement attribuée aux maladies neurologiques et cardiovasculaires. Le cerveau est touché, mais la cause est une violation de la circulation sanguine dans les vaisseaux cérébraux (cérébraux). Ce trouble peut se manifester de deux manières et on distingue donc les accidents vasculaires cérébraux hémorragiques et ischémiques.
Lors d'un accident vasculaire cérébral ischémique, le vaisseau est bloqué par une plaque d'athérosclérose, après quoi une ischémie se développe dans la zone correspondante du cerveau. Lors d’un accident vasculaire cérébral hémorragique, le sang afflue dans le cerveau en raison d’une rupture de l’intégrité d’un vaisseau sanguin.
Troubles du rythme cardiaque (arythmies).

Pour que l'hémodynamique soit assurée au niveau approprié, le cœur doit se contracter avec une certaine séquence et fréquence - d'abord, les oreillettes expulsent le sang dans les ventricules, et des ventricules, il pénètre dans les gros vaisseaux - l'aorte et l'artère pulmonaire. Ceci est réalisé par le passage normal d’un influx nerveux à travers le système de conduction du cœur.
Un certain nombre de facteurs pathologiques conduisent à un blocage des impulsions ou à la formation d'impulsions anormales extraordinaires qui entravent la contractilité myocardique normale. C'est l'essence des arythmies, et certaines d'entre elles sont dangereuses non seulement pour la santé, mais aussi pour la vie.

Ils peuvent être congénitaux et acquis. Dans ces conditions, l’appareil valvulaire est majoritairement affecté. Bien que certains malformations congénitales outre les lésions des valvules, elles se manifestent par une non-fermeture des cloisons entre les oreillettes et les ventricules, ainsi que par des communications anormales entre l'aorte et l'artère pulmonaire.
Les dommages aux valves peuvent prendre la forme d'une insuffisance, lorsque les clapets des valves ne se ferment pas complètement les uns avec les autres, et d'une sténose - un rétrécissement de l'ouverture de la valve. Dans tous ces cas, la circulation sanguine dans tous les systèmes du corps est perturbée.

Ce terme fait référence à un ensemble de changements négatifs dans le cœur lors de rhumatismes. Cette maladie survient avec des dommages à la plupart des organes et structures anatomiques. Mais ce sont les articulations et le cœur qui en souffrent le plus. Avec la cardite rhumatismale, accompagnée de défauts valvulaires, une inflammation du myocarde se développe - myocardite.
En cas de myocardite, les modifications inflammatoires du muscle cardiaque entraînent une inhibition de sa contractilité. Cela se manifeste par une diminution de la fonction de pompage du cœur et le développement d'une insuffisance cardiaque. Dans certains cas, la situation est aggravée par l'ajout d'une péricardite - inflammation du péricarde.
Le péricarde est représenté par deux membranes entre lesquelles se trouve un espace en forme de fente. Avec la péricardite, du liquide s'accumule dans cet espace, ce qui aggrave encore les troubles circulatoires existants.
Embolie pulmonaire (EP).

Dans les veines des membres inférieurs, certains processus inflammatoires et la stagnation du sang conduisent à une thrombose. Au fil du temps, les caillots sanguins qui en résultent peuvent se détacher. Dans ce cas, le thrombus agit comme une embolie - une formation pathologique qui obstrue la lumière vasculaire.
Par la veine cave inférieure, le thrombus-embole est envoyé vers l'oreillette droite, vers le ventricule droit, et de là vers l'artère pulmonaire, dont les branches se ramifient en Tissu pulmonaire.
Il convient de noter que l’artère pulmonaire est un terme impropre, un hommage à la tradition selon laquelle tous les vaisseaux sortant du cœur étaient appelés artères. En fait, il s’agit d’une veine, car le sang veineux y circule.
Le blocage complet du tronc principal de l'artère pulmonaire par une embolie entraîne une mort instantanée à 100 %. Le blocage de ses branches est extrêmement difficile et s'accompagne également de graves problèmes circulatoires et respiratoires.

Il s’agit d’une pathologie cardiaque, mais avec atteinte du tissu pulmonaire. L'œdème pulmonaire se développe en raison d'une insuffisance cardiaque, ou plus précisément d'une diminution de la contractilité ventriculaire gauche.
L'insuffisance cardiaque ventriculaire gauche entraîne une stagnation du sang dans la circulation pulmonaire. Dans le même temps, la pression dans les vaisseaux pulmonaires augmente tellement que le plasma sanguin transpire dans la lumière des alvéoles pulmonaires.
Cet épanchement liquide mousse lorsque vous respirez – parfois de la mousse sort de la bouche. Comme l'EP, l'œdème pulmonaire est une affection extrêmement dangereuse qui nécessite des mesures d'urgence pour l'éliminer.
.
Contenu accru le cholestérol de faible et très faible densité conduit à son dépôt sur les parois des artères sous forme de plaques d'athérosclérose. Ces plaques obstruent la lumière vasculaire. Dans ce cas, le flux sanguin est perturbé et une ischémie se développe dans les zones anatomiques correspondantes.

Certains processus pathologiques, notamment l'ischémie et l'inflammation, sont compliqués par la mort de fibres myocardiques individuelles. Les zones mortes du myocarde sont remplacées par du tissu conjonctif - sclérosé. Cela entraîne une diminution de la contractilité du myocarde.
Les deux dernières affections, l’athérosclérose et la cardiosclérose, ne sont pas des maladies indépendantes. Ce sont des syndromes (complexes de changements et de symptômes négatifs) qui accompagnent d'autres maladies du cœur et des vaisseaux sanguins. Ces maladies peuvent également se combiner et s’aggraver mutuellement.
Par exemple, l’athérosclérose des artères coronaires est la principale cause de maladie coronarienne. L'ischémie myocardique peut entraîner une crise cardiaque. Et une crise cardiaque est souvent compliquée par des arythmies et un œdème pulmonaire. Combinaison de différents troubles cardiovasculaires forme souvent un ami fermé et vicieux. Rompre ce cercle et sortir de l'impasse n'est possible qu'avec l'aide d'une approche globale traitement opportun.
Nous essayons de fournir les informations les plus pertinentes et les plus utiles pour vous et votre santé.
 Dans la vie d'une personne moderne, il existe constamment des facteurs qui affectent négativement l'état du système cardiovasculaire.
Dans la vie d'une personne moderne, il existe constamment des facteurs qui affectent négativement l'état du système cardiovasculaire.
Manque de mouvement, stress, mauvaises habitudes, suralimentation - tout cela entraîne une augmentation de la tension artérielle et, sous forme chronique - à l'hypertension artérielle (AH). Cette maladie provoque une détérioration notable du bien-être et une diminution de la qualité de vie, et devient par la suite souvent la cause d'une crise cardiaque ou d'un accident vasculaire cérébral.
Il est donc important de reconnaître la maladie dès les premiers stades, lorsque le processus est encore réversible. Mieux encore, essayez de l'éviter.
 Une maladie dans laquelle une personne a hypertension artérielle
, dans les milieux médicaux, on parle d'hypertension.
Une maladie dans laquelle une personne a hypertension artérielle
, dans les milieux médicaux, on parle d'hypertension.
La tension artérielle est stable, à partir de 160/95.
Doit être enregistré au moins trois fois dans un délai de 15 jours.
La maladie est dangereuse, car si l'hypertension, cette maladie, est allée loin, elle peut entraîner des complications sous la forme d'une crise cardiaque mortelle, d'une perte de conscience et d'un accident vasculaire cérébral.

L'une des pathologies cardiaques courantes est la conduction myocardique altérée. Vous pouvez également retrouver cette pathologie sous le nom de « bloc cardiaque ».
C'est relatif Occurrence fréquente, qui peut être causée par toute une série de déviations et de maladies, elle doit donc être examinée en détail.
Ce que c'est
Pour être plus précis, les troubles de la conduction myocardique ne sont pas une maladie/pathologie, mais tout un groupe de maladies/pathologies.

L'hypertrophie auriculaire gauche est une maladie dans laquelle le ventricule gauche du cœur s'épaissit, entraînant une perte d'élasticité de la surface.
Si le compactage de la cloison cardiaque se produit de manière inégale, des troubles du fonctionnement des valvules aortique et mitrale du cœur peuvent en outre survenir.
Aujourd'hui, le critère d'hypertrophie est un épaississement myocardique de 1,5 cm ou plus. Cette maladie est actuellement la principale cause mort précoce jeunes athlètes.

Pourquoi la maladie est-elle dangereuse ?
Une personne souffrant d'arythmie court un risque d'accident vasculaire cérébral et d'infarctus du myocarde. Cela est dû au fait qu'en cas d'arythmie, le cœur ne se contracte pas correctement, ce qui entraîne la formation de caillots sanguins.
Avec le flux sanguin, ces caillots sont transportés dans tout le corps et là où le caillot se coince, un blocage se produira et la personne tombera malade.
De nos jours, les maladies du système cardiovasculaire constituent un problème très courant chez les personnes de toutes catégories d'âge. Il convient de noter que la mortalité due à ces maladies augmente chaque année. Les facteurs influençant le dysfonctionnement des organes jouent un rôle important à cet égard.
Quels critères permettent de classer de telles pathologies, quels symptômes les accompagnent ? Comment ces maladies sont-elles traitées ?
Quels sont-ils?
Toutes les pathologies du système cardiovasculaire sont regroupées selon leur localisation et la nature de leur évolution. Par conséquent, les maladies sont divisées dans les types suivants :
- Maladie cardiaque (muscles et valvules) ;
- Maladies des vaisseaux sanguins(artères et veines périphériques et autres);
- Pathologies générales de tout le système.
Il existe également une classification des maladies cardiovasculaires selon l'étiologie :
De plus, ces conditions pathologiques peuvent être congénitales, ou bien héréditaires ou acquises.
Les maladies vasculaires et cardiaques diffèrent par leurs symptômes et leur gravité.
Liste des maladies du muscle cardiaque et des valvules cardiaques :

De plus, les maladies cardiaques comprennent des troubles du rythme : arythmie (tachycardie, bradycardie), bloc cardiaque.
Les pathologies vasculaires comprennent :

Les maladies courantes du système cardiovasculaire qui affectent l'activité de ces organes dans leur ensemble sont :
- maladie hypertonique;
- accident vasculaire cérébral;
- athérosclérose;
- cardiosclérose.
Les maladies ci-dessus mettent la vie en danger et nécessitent donc un traitement rapide. Pour éviter de telles pathologies, il est nécessaire de suivre les règles de prévention des maladies cardiaques et vasculaires.
Beaucoup de nos lecteurs utilisent activement la méthode bien connue à base de graines et de jus d'amarante, découverte par Elena Malysheva, pour réduire le niveau de CHOLESTÉROL dans le corps. Nous vous recommandons de vous familiariser avec cette technique.
Caractéristiques générales et thérapie
Les symptômes courants des pathologies cardiovasculaires sont :

Il est important de noter que le traitement des maladies cardiovasculaires est réalisé selon une approche intégrée. Il comprend la réception médicaments, remèdes populaires, procédures physiothérapeutiques, physiothérapie.
Des exercices de respiration sont également utilisés. Les scientifiques ont prouvé que la respiration sanglotante guérit les maladies cardiovasculaires.
Maladie ischémique
Cette maladie survient généralement chez les personnes vieillesse. Cette maladie est aussi appelée maladie coronarienne en raison du fait que le myocarde est affecté en raison d'une altération de la circulation sanguine dans les artères coronaires. Cela se produit souvent sans aucun symptôme.
 Les symptômes lors d'une activité physique sont les mêmes que pour l'angine de poitrine :
Les symptômes lors d'une activité physique sont les mêmes que pour l'angine de poitrine :
- sensation de manque d'air;
- douleur au milieu de la poitrine;
- Impulsion rapide;
- transpiration accrue.
Pour améliorer la condition et prévenir diverses complications, sont assignés:

Dans les cas graves, une intervention chirurgicale est possible - pontage aorto-coronarien, pose de stent. Un régime spécial est recommandé physiothérapie, procédures physiothérapeutiques.
Angine de poitrine
Populairement appelé angine de poitrine. C'est une conséquence de l'athérosclérose des vaisseaux coronaires. Avec l'angine de poitrine, il y a une douleur derrière le sternum de nature compressive, irradiant vers l'omoplate et membre supérieur Du côté gauche. De plus, lors des crises, un essoufflement et une lourdeur au niveau de la poitrine surviennent.
Commentaires de notre lectrice - Victoria Mirnova
Je n'ai pas l'habitude de faire confiance à des informations, mais j'ai décidé de vérifier et j'ai commandé un colis. J'ai remarqué des changements en une semaine : mon cœur a cessé de me déranger, j'ai commencé à me sentir mieux, j'avais de la force et de l'énergie. Les tests ont montré une diminution du CHOLESTÉROL à NORMAL. Essayez-le aussi, et si quelqu'un est intéressé, vous trouverez ci-dessous le lien vers l'article.
L'attaque est soulagée à l'aide de la nitroglycérine et de ses analogues. Pour le traitement, des bêtabloquants (Prinorm, Aten, Azectol, Hipres, Atenolol), du dinitrate d'isosorbitol (Izolong, Ditrate, Sorbidine, Cardiket, Etidiniz) sont utilisés.
Le patient se voit prescrire des médicaments qui bloquent les canaux calciques, ainsi que des médicaments qui améliorent les processus métaboliques dans le myocarde.
Myocardite
Avec la myocardite, le myocarde devient enflammé. Ceci est facilité infections bactériennes, allergies, immunité affaiblie. Cette maladie se caractérise par douleur aiguë V zone de la poitrine, faiblesse, essoufflement, rythme cardiaque anormal, hyperthermie. Les études menées indiquent une augmentation de la taille de l'organe.
Si la myocardite est infectieuse, un traitement antibiotique est utilisé. D'autres médicaments sont prescrits par un spécialiste en fonction de la gravité de la maladie.
Infarctus du myocarde
La maladie se caractérise par la mort du tissu musculaire myocardique. Cette condition est particulièrement dangereuse pour la vie humaine.
 Les principaux symptômes sont des douleurs dans la poitrine, une peau pâle, une perte de conscience et un assombrissement des yeux. Mais si, après avoir pris de la nitroglycérine, la douleur liée à l'angine de poitrine disparaît, alors lors d'une crise cardiaque, elle peut vous déranger même pendant plusieurs heures.
Les principaux symptômes sont des douleurs dans la poitrine, une peau pâle, une perte de conscience et un assombrissement des yeux. Mais si, après avoir pris de la nitroglycérine, la douleur liée à l'angine de poitrine disparaît, alors lors d'une crise cardiaque, elle peut vous déranger même pendant plusieurs heures.
S’il existe des signes de pathologie, il est recommandé d’assurer le repos du patient ; pour cela, il est placé sur une surface plane. L'hospitalisation du patient est nécessaire d'urgence. Par conséquent, vous devez appeler une ambulance sans tarder. Il est recommandé de prendre du Corvalol (trente gouttes).
Risque issue fatale dangereux dans les premières heures de l'état pathologique, le patient est donc placé en soins intensifs. Le traitement comprend l'utilisation de médicaments pour abaisser la pression veineuse, normaliser l'activité cardiaque et soulager la douleur.
Les activités de rééducation durent jusqu'à six mois.
Maladie cardiaque
Maladie cardiaque – déformations du muscle cardiaque et des valvules. Il existe les types suivants de cette pathologie :
- Congénital;
- Acheté.

Malformation cardiaque Tétralogie de Fallot
Les congénitaux apparaissent du fait que le cœur fœtal ne se forme pas correctement dans l'utérus. Les lésions acquises sont une complication de l'athérosclérose, des rhumatismes, de la syphilis. Les symptômes de la maladie sont variés et dépendent de la localisation des défauts :

Les malformations cardiaques comprennent également les types de pathologies suivants : sténose mitrale, maladie aortique, insuffisance valvulaire mitrale, insuffisance tricuspide, sténose aortique.
Pour ces maladies, un traitement d'entretien est prescrit. L'une des méthodes de traitement efficaces est méthode chirurgicale– en cas de sténose, une commissurotomie est réalisée, en cas d'insuffisance valvulaire, une prothèse est réalisée. En cas de défauts combinés, la valve est entièrement remplacée par une valve artificielle.
Anévrisme
Un anévrisme est une maladie des parois des vaisseaux sanguins lorsqu'une certaine zone de ceux-ci se dilate de manière significative. Le plus souvent, cela se produit dans les vaisseaux du cerveau, de l'aorte et des vaisseaux cardiaques. Si un anévrisme des veines et des artères du cœur se rompt, la mort survient instantanément.

Les symptômes dépendent de l'emplacement de la dilatation du vaisseau - le plus courant est un anévrisme cérébral. La maladie est généralement asymptomatique. Mais lorsque la zone touchée atteint une grande taille ou est sur le point de se rompre, une telle pathologie est alors indiquée par un mal de tête sévère qui ne disparaît pas au bout de plusieurs jours. Par conséquent, il est important de consulter un médecin à temps pour éviter des conséquences désastreuses.
La seule façon de se débarrasser complètement d’un anévrisme est la chirurgie.
Athérosclérose
Cette condition affecte les artères qui se trouvent dans les organes. La caractéristique de la maladie est le dépôt de cholestérol sur les parois des vaisseaux sanguins, ce qui entraîne un rétrécissement de leur lumière et donc une perturbation de l'apport sanguin. Plaques athéroscléreuses peut se détacher des vaisseaux. Ce phénomène peut être fatal.
Les statines sont utilisées pour le traitement, qui abaissent le cholestérol, ainsi que pour les médicaments qui améliorent la circulation sanguine.
Maladie hypertonique
Une caractéristique générale de l’hypertension est une augmentation de la pression artérielle systolique et diastolique. Principaux symptômes :

Le traitement vise à réduire la tension artérielle et à éliminer les causes de ce processus. Par conséquent, des médicaments antihypertenseurs sont prescrits, par exemple des bêtabloquants (Atenolol, Sotalol, Bisprololol).
De plus, des diurétiques sont utilisés pour éliminer le chlore et le sodium (Chlorthalidone, Indapamide, Furosémide) et des antagonistes du potassium pour prévenir les troubles des vaisseaux sanguins du cerveau (Amplodipine, Nimodipine, Verapamil).
De plus, pour l'hypertension, un régime spécial est prescrit.
L’accident vasculaire cérébral est une maladie grave résultant d’une altération de la circulation sanguine dans le cerveau. En raison d’une nutrition insuffisante, les tissus cérébraux commencent à être endommagés et les vaisseaux sanguins se bouchent ou se rompent. En médecine, on distingue les types d'accidents vasculaires cérébraux suivants :
- Hémorragique(rupture de vaisseau) ;
- Ischémique (blocage).

Symptômes d'un accident vasculaire cérébral :
- mal de tête aigu;
- convulsions;
- léthargie;
- somnolence;
- perte de conscience;
- nausée et vomissements.
 Si de tels signes sont observés, le patient doit hospitalisation urgente. Pour prodiguer les premiers soins, il doit disposer d'une position allongée, d'un flux d'air et d'un retrait des vêtements.
Si de tels signes sont observés, le patient doit hospitalisation urgente. Pour prodiguer les premiers soins, il doit disposer d'une position allongée, d'un flux d'air et d'un retrait des vêtements.
Le traitement dépend du type de pathologie. Pour traiter les accidents vasculaires cérébraux hémorragiques, des méthodes sont utilisées pour abaisser la tension artérielle et arrêter les saignements dans le cerveau ou le crâne. En cas d'ischémie, il est nécessaire de rétablir la circulation sanguine dans le cerveau.
De plus, des médicaments sont prescrits pour stimuler processus métaboliques. L'oxygénothérapie joue un rôle important. Il est important de noter que la rééducation post-AVC est un long processus.
Varices
Les varices sont une maladie qui s'accompagne d'un dysfonctionnement du flux sanguin veineux et des valvules vasculaires. Le plus souvent, la pathologie se propage aux veines des membres inférieurs.
 Les symptômes qui surviennent avec les varices sont les suivants :
Les symptômes qui surviennent avec les varices sont les suivants :
- gonflement;
- changement de teinte peau près du site de la lésion ;
- crampes musculaires (surtout la nuit) ;
- syndrome douloureux;
- sensation de lourdeur dans les membres.
Il est recommandé de porter des bas de contention et de faire de l'exercice pour soulager la maladie. Le traitement médicamenteux comprend l'utilisation de veinotoniques, de médicaments qui améliorent le flux sanguin veineux et d'anticoagulants. Dans les cas graves, la chirurgie est utilisée.
Les maladies du cœur et des vaisseaux sanguins nécessitent un traitement rapide. Pour éviter les complications, le traitement doit être complet et systématique.
Pour prévenir les processus pathologiques, une bonne nutrition et une thérapie physique sont nécessaires. Les exercices de respiration sont efficaces à cet égard, car il a été établi que la respiration sanglotante guérit les maladies cardiovasculaires.
Maladies cardiovasculaires et prédisposition héréditaire
Parmi les principales causes de pathologies cardiaques et vasculaires figure un facteur héréditaire. Ces maladies comprennent :

Les pathologies héréditaires constituent un pourcentage important de la liste des maladies du système cardiovasculaire.
Pensez-vous toujours qu’il est impossible de RÉCUPÉRER COMPLÈTEMENT ?
Vous souffrez depuis longtemps de maux de tête constants, de migraines, d'un essoufflement important au moindre effort et, par-dessus tout, d'une HYPERTENSION prononcée ? Répondez maintenant à la question : en êtes-vous satisfait ? TOUS CES SYMPTÔMES peuvent-ils être tolérés ? Combien de temps avez-vous déjà perdu avec un traitement inefficace ?
Saviez-vous que tous ces symptômes indiquent une AUGMENTATION des niveaux de CHOLESTÉROL dans votre corps ? Mais il suffit de ramener le taux de cholestérol à la normale. Après tout, il est plus correct de traiter non pas les symptômes de la maladie, mais la maladie elle-même ! Êtes-vous d'accord?
-
 Milan Métropolitain : plan, prix des billets et conseils utiles Combien coûtent les billets ?
Milan Métropolitain : plan, prix des billets et conseils utiles Combien coûtent les billets ?
-
 Apprendre à lire les diagrammes de Jeppesen - Tutoriel Installation d'addons qui amélioreront considérablement les graphismes et le réalisme du simulateur
Apprendre à lire les diagrammes de Jeppesen - Tutoriel Installation d'addons qui amélioreront considérablement les graphismes et le réalisme du simulateur
-
 Quand et dans quels cas un entrepreneur individuel doit-il présenter une déclaration zéro ?
Quand et dans quels cas un entrepreneur individuel doit-il présenter une déclaration zéro ?
-
 Qu'est-ce qu'une épithète et comment la trouver ?
Qu'est-ce qu'une épithète et comment la trouver ?










