Procentul de arsuri ale căilor respiratorii superioare. Boala arsurilor este tratabilă la adulți și copii?
Aceste leziuni ale țesuturilor apar ca urmare a efectelor termice (flacără, abur, lichide fierbinți, obiecte fierbinți, metale topite, materiale plastice, radiații termice și luminoase etc.).
Orice expunere termică (mai mult de 1 minut la temperaturi peste 45 °C) duce la supraîncălzire și moarte celulară ca urmare a denaturarii proteinelor, inactivarea enzimelor, paralizia respirației tisulare și alte tulburări metabolice. În acest caz, hipertermia în țesuturi continuă (și chiar se intensifică!) după încetarea factorului termic.
Autoritățile cred că a fost o tentativă de sinucidere. Proprietarul clădirii, Nicholas Barta, a fost scos din epavă cu arsuri de gradul doi și al treilea acoperind 30 la sută din corpul său. Cum au aflat medicii acest procent? Sistemul funcționează prin atribuire dobândă standard părțile principale ale corpului. De exemplu, pielea de pe fiecare braț acoperă 9% din suprafața totală a pacientului. Fiecare picior reprezintă 18%, la fel ca partea din față și din spate a trunchiului. Capul și gâtul alcătuiesc încă 9 la sută, iar ultima bucată acoperă organele genitale și picioarele.
Această defalcare le permite medicilor să estimeze dimensiunea arsurii în raport cu corpul - o arsură care acoperă jumătate de braț ar adăuga 4 sau 5% la cifra totală. Regula celor nouă funcționează excelent pentru adulți, dar poate duce la distorsiuni semnificative la copii. Acest lucru se datorează faptului că proporțiile corpului unui bebeluș se schimbă foarte mult pe măsură ce îmbătrânește, în special la nivelul picioarelor și al capului. Sistemul Lund-Browder folosește procente fixe pentru picioare, brațe, trunchi, gât și organe genitale, dar valorile atribuite picioarelor și capului variază în funcție de vârsta copilului.
Răcirea rapidă a țesuturilor arse reduce adâncimea și suprafața arsurii.
Există arsuri superficiale (grade I-II) și profunde (grade III-IV) (Fig. 1).
Orez. 1.
Arsuri de gradul I caracterizată prin înroșire severă și umflare a pielii, durere severă. Vindecarea are loc în decurs de 1 săptămână. si este insotita de descuamarea straturilor superficiale ale epidermei.
O altă metodă folosește dimensiunea palmei pacientului ca ghid. De obicei, pielea de pe palmă reprezintă 5% din suprafața totală. Medicul poate verifica dimensiunea mâinii pacientului și o poate compara cu dimensiunea arsurii pentru a ghici rapid procentul.
Explicație bonus: De ce contează procentul? Suprafața totală a arsurilor se corelează cu rezultatul pacientului. Medicii pot folosi procentul pentru a determina cursul tratamentului. O victimă arsă poate fi internată în spital dacă are arsuri moderate pe mai mult de 10 la sută din corp sau arsuri de gradul trei pe mai mult de 1 la sută. Medicii pot folosi, de asemenea, procentul de arsura pentru a-și da seama cât de mult lichid să administreze intravenos.
La Arsuri de gradul II Pielea înroșită și umflată devine acoperită cu vezicule de diferite dimensiuni, umplute cu un exsudat inflamator ușor gălbui.
Victimele experimentează dureri severe (în special cu arsuri faciale). Vindecarea are loc în 1-2 săptămâni. spontan fără cicatrici.
Arsuri de gradul treiîmpărțit în arsuri de gradul IIIa și IIIb.
Explicatorul îi mulțumește lui Raphael Lee de la Universitatea din Chicago. Traumatologia prin inhalare crește semnificativ incidența insuficienței respiratorii și a sindromului de detresă respiratorie acută. Acesta este și motivul pentru majoritatea decese timpuriiîn victimele arsurilor. Scop acest studiu este să examineze incidența, diagnosticul precoce, complicațiile și tratamentul leziunilor prin inhalare și să discute relația dintre leziunile prin inhalare și moartea în arsuri.
Inhalare - arsura acuta tractului respirator cauzate de vapori sau inhalanți toxici, cum ar fi vapori, gaze și ceață. În cazul unei arsuri, pot apărea leziuni prin inhalare, deși ambele leziuni apar de obicei împreună. În ciuda interesului clinic crescând pentru problema leziunilor prin inhalare în ultimele câteva decenii, fiziopatologia leziunilor prin inhalare rămâne prost înțeleasă și au existat puține îmbunătățiri ale tratamentului. Leziunea prin inhalare continuă să fie una dintre cele mai semnificative leziuni care complică îngrijirea pacienților cu leziuni termice.
Gradul IIIa - suprafața plăgii este acoperită cu o crustă maro deschis, cenușiu albicios, vezicule mari tensionate; dupa 6 saptamani vindecarea are loc cu formarea de cicatrici hipertrofice aspre; epitelizarea rănii are loc datorită straturilor profunde ale dermului și anexelor pielii - transpirație și glande sebacee, foliculi de păr.
Prevenirea sau diagnosticarea precoce și tratamentul complicațiilor care pun viața în pericol este esențială pentru a reduce morbiditatea și mortalitatea asociate: leziunile căilor respiratorii sunt prezente la o treime dintre pacienții cu arsuri majore, iar riscul de leziune pulmonară concomitentă este direct legat de suprafața corpului arsă.
Ratele de mortalitate după inhalarea fumului variază de la 45 la 78%. Inhalarea fumului rămâne o problemă gravă și care pune viața în pericol. Căldura generată de ardere poate provoca daune termice semnificative ale căilor respiratorii superioare. Particulele produse prin ardere pot înfunda mecanic și irita căile respiratorii, provocând bronhospasm reflex. Gazele asfixiante otrăvitoare eliberate în timpul descompunerii termice includ monoxid de carbon și cianura de hidrogen. Alte produse secundare produse la arderea mobilierului, a bumbacului sau a cauciucului și a materialelor plastice provoacă, de asemenea, vătămări.
Gradul IIIb - crusta este densă, nedureroasă, maro inchis(necroză cutanată completă), se respinge după 3-5 săptămâni, rana devine acoperită cu granulații; Grefa de piele este necesară pentru vindecare.
La Arsura de gradul IV apare necroza (carbonizarea) pielii și a țesutului subiacent - țesut subcutanat, fascia, mușchi, oase.
Pentru a determina zona arsurii, se folosește „regula celor nouă” a lui Wallace: suprafața capului și gâtului este de 9%, extremitatea superioară este de 9%, extremitatea inferioară este de 18%, anterioară și suprafețele posterioare ale trunchiului sunt de 18% fiecare, zona perineului și a organelor genitale este de 1%.
Scopul cercetării noastre a fost de a studia incidența, diagnostic precoce, complicațiile și tratamentul leziunilor prin inhalare și discutăm relația dintre leziunile prin inhalare și decesul la pacienții cu arsuri. Fiecare pacient a fost supus următoarelor proceduri.
Nume, vârstă, sex și istoric medical, boli cronice sau boli congenitale. Vârsta este un factor valoros în determinarea prognosticului, de exemplu la pacienții foarte tineri sau foarte bătrâni al căror prognostic este prost. Sexualitatea pacientilor este importanta deoarece femeile sunt mai susceptibile la arsuri. Boli cronice cum ar fi diabetul zaharat, boala ischemica inimi sau astm bronsic, poate crește mortalitatea dacă este asociat cu arsuri.
Pentru a evalua severitatea unei arsuri, se utilizează indicele Frank (IF): fiecare procent arsura superficiala corespunde la 1 unitate, iar adâncimea - 3 unități, suma unităților convenționale constituie indicele de severitate. De exemplu:
DACA pentru arsuri 30% (10%) /I — Gradul II-III este egal cu (30-10) + (10. 3) = 50 de unități.
O arsură este considerată ușoară dacă FI este de până la 30 de unități, moderat severă 31< ИФ < 90 ед. (выживают 40-70 % пострадавших), тяжелой 91 < ИФ < 120 ед. (выживают 20—30 %), крайне тяжелой ИФ >120 de unitati (mai puțin de 10% supraviețuiesc).
Evaluarea și evaluarea leziunii prin inhalare
Am măsurat semnele vitale in timpul receptiei - tensiune arterialași frecvența pulsului pentru a cunoaște gradul de hipovolemie și ca punct de referință pentru progresul în aportul de lichide și nivelul de conștiență pentru a determina gradul de hipoxie. Bănuim că prin inhalarea de fum, oricine este expus la spatiu inchis, sau care și-a pierdut cunoștința în timpul unui incendiu, mai ales în prezența unor cantități mari de fum greu. Manifestari clinice variază între victime, în funcție de susceptibilitatea acestora la traume și de gradul de impact.
Prognosticul bolii arsurilor poate fi determinat rapid și destul de fiabil folosind „regula sutelor”:
unde B este vârsta, ani; S—suprafața totală de ardere,%.
La P< 80 прогноз благоприятный; при П = 81...100 прогноз сомнительный; при П >100 prognosticul este nefavorabil.
Prognosticul se înrăutățește semnificativ cu arsurile concomitente ale căilor respiratorii, cu deteriorare mecanicăși leziuni cauzate de radiații.
Leziunea poate fi limitată la căile aeriene superioare sau se poate extinde distal cu distrugere traheobronșică și alveolară. Am evaluat gradul de arsuri și gradul de hipoxie la pacienții cu leziuni prin inhalare. Pacienți cu risc scăzut de rănire și fără simptome clinice poate fi observat de obicei timp de 4-12 ore și apoi externat cu urmărire și instrucțiuni de revenire dacă este simptomatic.
Toți pacienții internați în departamentul nostru cu leziuni prin inhalare suspectate clinic au fost testați sânge arterial a fost principalul test de diagnostic care a fost efectuat în serie. Hipoxia arterială și scăderea saturației de oxihemoglobină sunt însoțite de inhalarea de fum, astfel încât prezența hipoxiei este un indicator al leziunii prin inhalare până la proba contrarie. S-a constatat că debutul hipoxemiei poate fi întârziat cu 48 de ore, în ciuda lipsei constatărilor clinice sau radiologice la inhalare.
Cu arsuri de gradul I-II, care afectează mai mult de 30% din suprafața corpului și arsuri de gradul II-IV pe o suprafață de peste 10%, victimele se dezvoltă boala arsurilor. Pe parcursul ei se disting patru perioade: socul de arsuri, toxemia de arsuri, septicotoxemia de arsuri și perioada de convalescență (recuperare).
Arde șoc- greu, care pune viața în pericol o afecțiune care se dezvoltă în primele 2 ore după o arsură. Victimele sunt entuziasmate, se plâng de durere, sete, frisoane, greață, pulsul se accelerează și tensiunea arterială crește.
Ne-am făcut o radiografie cufăr la pacienţii cu leziuni suspectate prin inhalare. O radiografie toracică efectuată în ziua rănirii a fost nesigură ca mijloc de determinare a leziunii pulmonare din inhalarea fumului. Le-am efectuat însă la internare pentru că servesc drept bază pentru radiografiile ulterioare.
Radiografia toracică a fost utilizată în monitorizarea pacienților pentru a detecta atelectazie și mai mult sau mai puțin extins manșeta sau edem peribronșic. Am folosit testele funcției respiratorii ca procedură la pat pentru detectarea precoce și cuantificarea leziunilor prin inhalare. Aceste teste demonstrează prezența obstrucției căilor respiratorii.
Semnele de șoc sever sunt deprimarea tuturor funcțiilor vitale, scăderea tensiune arteriala(70-80 mm Hg și mai jos), tahicardie (120-140 bătăi/min), oligurie până la anurie, scăderea temperaturii corpului, respirație superficială frecventă, adinamie.
Ca urmare a hemoconcentrației, concentrația de hemoglobină crește la 180-190 g/l, numărul de globule roșii - la 7. 10 12 /l, numărul hematocritului - până la 0,7, densitatea relativă a sângelui până la 1,064. Acești indicatori maschează anemia, care se dezvoltă în mod necesar ca urmare a sechestrării și distrugerii globulelor roșii. În același timp, leucocitoza crește în sânge (până la 40,109/l) cu neutrofilie, o schimbare a formulei spre stânga și limfopenie. Conținutul de proteine din serul sanguin scade la 50 g/l și mai jos, azot rezidual- până la 40 mmol/l. În plasma sanguină, conținutul de potasiu crește (până la 8 mmol/l) și scade conținutul de sodiu (până la 115 mmol/l). Victimele pierd până la 8 litri de lichid pe zi (în principal prin răni), până la 100 g de proteine.
Bronhoscopia cu fibre optice oferă informații directe despre întreg sistemul respirator. Pe lângă funcțiile sale de diagnostic, bronhoscopia are aplicații terapeutice și de cercetare importante și este utilizată pentru a determina severitatea leziunii prin inhalare. A fost utilizată următoarea estimare.
Primul ajutor și îndrumarea timpurie
A început când pacienții arși cu leziuni prin inhalare au venit la camera noastră de urgență, unde am acordat primul ajutor după cum urmează. Respirația: Am testat pentru compromisul căilor aeriene superioare, respirație grea, stridor și tuse. Am administrat 100% oxigen din cauza posibilității inhalării de monoxid de carbon în timpul incendiilor. Primul este durere puternică, care poate duce la șoc neurogen, iar al doilea este pierderea de lichide, care poate duce la șoc hipovolemic.
- Căi respiratorii: am furnizat căi aeriene brevetate.
- Când un pacient ajunge la unitatea de arsuri, apar două probleme principale.
Șocul de arsuri este mai grav dacă nu doar pielea este arsă, ci și căile respiratorii. Mortalitatea datorată șocului rămâne ridicată - aproximativ 20%.
După 2-3 zile, începe a doua perioadă de boală - arde toxemia.ÎN tablou clinic simptomele cerebrale predomină sub formă de excitare (delir, insomnie) sau inhibiție (somnolență, stare soporoasă). Temperatura corpului rămâne constant ridicată, apetitul este redus. Este detectată anemie, o schimbare a formulei leucocitelor către stânga crește și viteza de sedimentare a eritrocitelor (VSH) crește. Pierderea de plasmă, descompunerea proteinelor și scăderea sintezei proteinelor duc la hipoproteinemie severă. Organele parenchimatoase (rinichi, ficat) sunt afectate, iar boala se complică cu pneumonie.
Am așezat pacientul pe un cărucior pentru a-l așeza într-un recipient cu apă pentru a îndepărta pielea moartă și a aspira bulele. Apoi desenăm pacientul Dermazin. In timpul pansamentului se introduce umezeala in pacient, iar terapia cu fluide incepe cu 500 cc de acetat Ringer; dăm pacientului și un analgezic. Pacientul este apoi cântărit și procentul de arsuri este estimat în scopuri de terapie cu fluide folosind formula Evans: 2 cm3 greutate corporală × procent de arsură.
Pentru arsuri mari, adică mai mult de 50% din suprafața totală a corpului, introducem o linie venoasă centrală pentru a măsura continuu presiunea venoasă centrală. Evaluăm pacientul pentru leziunea prin inhalare; dacă pacientul este suspectat de leziune prin inhalare, se aplică o mască de oxigen 100% urmată de heparină nebulizată.
În perioada de toxemie, este posibilă dezvoltarea sepsisului precoce. Boala se dezvoltă acut, însoțită de o creștere bruscă a temperaturii corpului, tahicardie, respirație crescută, transpirație abundentă, diureză afectată și apariția îngălbenirii pielii și sclerei ( hepatită toxică). La cercetare bacteriologică sângele detectează creșterea microorganismelor patogene - E coli sau Pseudomonas aeruginosa, stafilococ.
Resuscitare cu fluide: Unitatea noastră urmează formula Evans și pacientului i se administrează o doză de întreținere de 5% glucoză. Pacientul era îmbrăcat de două ori pe zi metoda deschisa cu sulfamidină de argint micronizată în bază hidrofilă după hidroterapie. Orice pacient suspectat de leziune prin inhalare a primit oxigen umidificat. Am folosit debitul cu continut ridicat oxigen și o mască de față etanșă, etanșă, fără respirație, care ar facilita livrarea unor niveluri ridicate de oxigen suplimentar care ar ajuta la inversarea lipsei de oxigenare creată de nepotrivirea ventilație-perfuzie. Se recomandă continuarea terapiei cu oxigen până când acidoza este corectată, nivelul carboxihemoglobinei scade sub 15% și simptome neurologice se va opri, ceea ce durează de obicei câteva ore.
- Resuscitare cu fluide.
- Toate lichidele trebuie să fie calde pentru a evita hipotermia.
- Tratament medical.
A treia perioada - arde septicotoxemie- cauzate de supurația plăgilor de arsuri. Produsele de degradare a țesuturilor provoacă intoxicație. Starea pacienților rămâne gravă, dorm prost și sunt deranjați de durerea din răni. Anemia crește, conținutul de proteine din sânge scade. Declin forte de protectie organism și rezistența la infecție duce la dezvoltarea de distrofice și procese inflamatoriiîn organele interne (inima, plămânii, rinichii, tract gastrointestinal). Procesul regenerativ-reparator este întrerupt, epitelizarea rănilor se oprește, greutatea corporală a pacienților scade, pielea lor devine uscată, palidă, încrețită, se formează multiple escare (în zona sacrului, tuberozități calcaneale, rotulă etc.) . Anemia crește, se observă tulburări severe de activitate organe interne, ceea ce duce la moartea victimei. Cauza morții sunt complicațiile ( pneumonie bilaterală, sepsis, degenerarea amiloidă a organelor parenchimatoase).
Se administreaza urmatoarea doza: adulti, diluate cu 5 ml solutie inhalatorie 5% in 1-5 ml ser fiziologic la 6 ore si in functie de simptomele pacientului; pediatric. Folosim bronhodilatatoare cu prudență extremă în cazuri de hipertiroidie, diabetul zaharatȘi boli cardiovasculare; efecte secundare includ tahicardie, palpitații, tremor, insomnie, nervozitate, greață și cefalee.
Adăugăm heparină la nebulizator și aceasta joacă un rol important în descompunerea gipsului și resturilor generate de inhalare. În toracele ars circumferenţial, am efectuat o escarotomie pentru a preveni restricţionarea expansiunii toracice în timpul respiraţiei. Acest lucru a fost realizat folosind două incizii laterale în piept și o incizie mediană în peretele toracic și două incizii paralele.
A patra perioadă a bolii arsurilor - convalescenţă- apare treptat după vindecarea rănilor de arsuri. Adesea, recuperarea completă nu are loc - complicațiile rămân sub formă de nefrită cronică și amiloidoză.
Tratamentul arsurilor presupune o combinație influențe locale pe o plaga de arsura si cele generale, destinate restabilirii functionarii normale a sistemelor corpului, prevenirea si tratarea complicatiilor. Recuperare reușită piele iar tratamentul victimelor arse este de neconceput fără un tratament general cu drepturi depline.
Prim ajutor. Eliminați imediat acțiunea temperatura ridicata(stinge îmbrăcămintea care arde sau mocnește, scoate de pe foc). Umpleți hainele arse cu apă și acoperiți-le cu pământ sau nisip. Dacă acest lucru nu este posibil, atunci hainele care mocnesc trebuie îndepărtate rapid.
Este mai bine să tăiați și să îndepărtați îmbrăcămintea în zona arsă. Pe suprafața arsă se aplică un bandaj aseptic uscat. Nu trebuie să îndepărtați resturile de îmbrăcăminte care aderă de pe suprafața rănii sau să străpungeți veziculele - acest lucru crește durerea și se poate agrava stare generală victima. Înainte de aplicarea unui bandaj, partea arsă a corpului trebuie eliberată de obiectele care, odată cu umflarea crescândă, pot provoca compresii (ceasuri, inele). Când este transportată la spital, victima este protejată de răcire (învelită într-o pătură) și este asigurată odihna. Opțiune tratament medicamentos prezentate în tabel. 1.
Tabelul 1. Schema de tratament aproximativă pentru victimele cu arsuri extinse în stadiul prespital
|
Doza |
Scopul aplicației |
|
|
Un amestec de protoxid de azot și oxigen |
Raport 2:1 în volum |
Anestezie pentru a elimina durerea și emoția bruscă |
|
Promedol |
2 ml soluție 2%. | |
|
Difenhidramină sau diprazină |
2 ml soluție 1% 2 ml soluție 2,5%. |
Efect sedativ, antihistaminic și antiemetic |
|
Poliglyukin |
Reumplerea volumului sanguin |
|
|
Manitol |
200-400 ml soluție 20%. |
Creșterea BCC , îmbunătățirea filtrării glomerulare, prevenirea oligo- și anurie |
|
Bicarbonat de sodiu |
150-250 ml soluție 5%. |
Eliminarea acidozei metabolice, lupta împotriva hiponatremiei |
|
Eufillin |
5-10 ml soluție 2,4%. |
Normalizarea tonusului vascular, creșterea IOC , îmbunătățirea fluxului sanguin coronarian și renal, eliminarea bronhospasmului |
|
Cordiamină |
Stimularea respirației și a tonusului vascular |
|
|
Korglykon |
2 ml soluție 0,06%. |
Creșterea contracțiilor miocardice |
În spital se evaluează starea generală, suprafata de ardere, aplicați un pansament aseptic uscat, injectați ser antitetanos (3000 AE) și 1 ml de toxoid tetanic sub piele.
Produsele din sânge (albumină, proteine), înlocuitorii plasmatici (poliglucină, hemodez, reopoliglucină, gelatinol) se administrează intravenos. soluții saline(soluție de clorură de sodiu 0,9%, soluție Ringer-Locke), diuretice osmotice (soluție de manitol 15%), un amestec de soluție de glucoză 10% și soluție de novocaină 0,25% în raport de 1: 1 (până la 1,5-2 l). Șocul sever necesită o transfuzie de sânge. Cantitatea de lichide transfuzate în prima zi ajunge la 4-6 litri (Tabelul 2).
Masa 2. Cantitatea de soluții intravenoase pentru arsuri severe în primele 2 zile (ml)
|
Un drog |
Timp după accidentare, h |
|||
|
Poliglyukin | ||||
|
Novocaină, soluție 0,125%. | ||||
|
Lactasol | ||||
|
Reopoliglyukin | ||||
|
Plasma (uscata, nativa) | ||||
|
Soluții de sare de glucoză | ||||
|
Bicarbonat de sodiu, soluție 4%. | ||||
|
Manitol, soluție 20%. | ||||
|
Hemodeză (polideză) | ||||
|
Volumul total | ||||
Împreună cu terapie prin perfuzie, victima trebuie să primească 2-3 litri de lichid prin gură dacă nu vărsă. Pentru băut, se recomandă să se administreze porții mici de soluții de sare alcaline (3-4 g de clorură de sodiu și 1,5-2 g de bicarbonat de sodiu la 1 litru de apă), hidrolizat proteic cu adaos de glucoză sau acid citric(după gust), ceai cald. Normalizarea persistentă a tensiunii arteriale, încetarea greaței și vărsăturilor, restabilirea diurezei, absența azotemiei și a acidozei și creșterea temperaturii corpului indică faptul că victima se recuperează după o stare de șoc.
Natura tratamentului medicamentos este reflectată în tabel. 3.
Tratamentul local al rănilor de arsuri. După răcire, rănile se acoperă cu pansamente umezite cu alcool etilic (70-96%), care au efect analgezic și decongestionant. Soluțiile activate electrochimic de cloruri de sodiu și potasiu au proprietăți antiinflamatorii, analgezice și bactericide ridicate. Toaleta unei plăgi de arsuri se efectuează sub anestezie (2 ml soluție de promedol 1%, 2 ml soluție de analgin 50%, 1 ml soluție de difenhidramină 1% subcutanat). Pielea este tratată cu benzină, alcool sau 0,5% soluție apoasă amoniac. Îndepărtat de pe suprafața rănii corpuri străine, deschide bule mari. Zonele puternic contaminate ale plăgii sunt curățate cu bile de tifon umezite cu o soluție 3% de peroxid de hidrogen sau furatsilin (1:5000). Apoi suprafața plăgii este acoperită cu un bandaj steril timp de 7-10 zile. antiseptice(5-10% emulsie de sintomicină, unguent balsamic conform A.V. Vishnevsky, oxicort, furatsilinovaya, sulfanilamidă și alte emulsii anti-arsuri), cu unguente „Levosin”, „Levomikol”, etc.
Tabelul 3. Doze medicamente, administrat in primele 2 zile pentru arsuri severe
|
Un drog |
Timp după accidentare, h |
||||||
|
Calmante |
|
||||||
|
Morfină, soluție 1%, ml | |||||||
|
Promedol, soluție 2%, ml | |||||||
|
Analgin, soluție 50%, ml | |||||||
|
Cardiovascular |
|
||||||
|
Strofantina, soluție 0,005%, ml | |||||||
|
Korglykon, soluție 0,006%, ml | |||||||
|
Eufillin, soluție 2,4%, ml | |||||||
|
Neuroleptice |
|
||||||
|
Droperidol, soluție 0,25%, ml/kg | |||||||
|
Antihistaminice |
|
||||||
|
Difenhidramină, soluție 1%, ml | |||||||
|
Vitamine |
|
||||||
|
În soluție 1,6%, ml | |||||||
|
soluție 5%, ml | |||||||
|
S, 5 % soluție, ml | |||||||
Tratamentul ulterior al rănilor de arsuri se efectuează sub bandaj (metoda închisă) sau fără bandaj (metoda deschisă).
Rănile infectate duc la comune răni purulente reguli: folosiți pansamente umed-uscate cu soluții hipertonice și antiseptice (soluție de clorură de sodiu 5-10%, soluție de furasilină 1:5000, soluție de rivanol 1:2000, soluție 3-5% acid boric, 1% soluție de dioxidină, 0,05% soluție de clorhexidină, 0,1-0,5% soluție de permanganat de potasiu).
Dacă este prezent Pseudomonas aeruginosa, rana este spălată cu peroxid de hidrogen, acoperită cu pulbere de acid boric și acoperită cu un pansament umed-uscat cu polimixină M, gentamicină, carbenicilină, kanamicina.
Terapia cu antibiotice începe cu administrarea de ampicilină, oxacilină sau ampiox (1 g de 4 ori pe zi per os sau intramuscular). Mai eficiente sunt cefazolina sau cefomandolul, cefuroxima, cefoxitina (1 g de 3 ori pe zi) și thienam. Este recomandabil să combinați diferite tipuri de antibiotice.
Pentru a curăța rana de țesutul mort, se folosesc pansamente cu enzime proteolitice (tripsină, chimotripsină, chimopsină, protelină, terilitină) și acizi slabi (unguent salicilic 40%). Crusta este respinsă în 5-7 zile. Pielea este transplantată pe suprafața de granulare curățată.
Grefele de piele despicate tăiate din zonele intacte ale corpului (coapsă, spate, fese, abdomen) sunt transplantate folosind dermatomi de diferite modele. Se aplică un strat de tifon pe rana donatorului, urmat de un bandaj și un bandaj din tifon de bumbac. Bandajul este îndepărtat a doua zi, lăsând un strat de tifon înmuiat în sânge pe suprafața rănii, care este uscat cu o lampă Sollux și se formează o „crustă” uscată. Pe măsură ce rana donatorului se vindecă, această „crustă” se separă și poate fi tăiată bucată cu bucată pe măsură ce se desprinde.
Dacă evoluția plăgii în zona transplantului este favorabilă, primul pansament se face în a 6-a zi, pansamentul se schimbă cu grijă și se îndepărtează acumularea de exudat.
La tratarea arsurilor faciale după 2-2 1/2 săptămâni. dupa grefarea pielii, cald băi de apă(temperatura apei 37 °C, durata 20-25 minute), ajută la curățarea și epitelizarea rănii.
Reabilitare. Refacerea pielii nu înseamnă recuperarea completă. Pentru a restabili capacitatea de lucru, este necesară o anumită perioadă de reabilitare. Termenele limită tratament internat Pentru pacienții cu arsuri superficiale de gradul I-II, perioada de reabilitare este în medie de 2-3 săptămâni, reabilitare - 1-2 săptămâni, pentru pacienții cu arsuri de gradul IIIa, respectiv, 4-7 săptămâni. si 3-4 saptamani.
Capacitatea de a lucra la acești pacienți este complet restaurată fără pierderea abilităților profesionale.
Durata tratamentului internat pentru pacienții cu arsuri profunde de gradul IIIb variază în funcție de zona afectată de la 2 la 6 luni, durata reabilitării este de la 1 la 30 de luni. Nu mai mult de 80% dintre pacienții cu arsuri profunde de până la 10% din suprafața corpului și mai puțin de 15% dintre pacienții cu o zonă de arsuri de peste 20% revin la munca lor anterioară. Restul devin invalidi din cauza dezvoltării contracturilor persistente și a deformărilor severe ale sistemului musculo-scheletic.
Reabilitarea pacienților după vindecarea arsurilor superficiale nu este dificilă. Terapia activă cu exerciții fizice, iradierea cu ultraviolete, hidroterapie și procedurile generale de sănătate în instituțiile sanatoriu-stațiuni contribuie la restaurare integrală Capacitatea de a lucra.
Consecințele arsurilor profunde (contracturi, deformări, defecte cosmetice, cioturi ale membrelor, dermatoze, modificări patologice organe interne) necesită eforturi mari din partea medicilor de diferite specialități pentru a readuce victimele la viața socială și activă de muncă.
Traumatologie și ortopedie. N. V. Kornilov
O altă componentă foarte importantă a diagnosticului este determinarea zonei leziunii. Cunoscut un numar mare de metode de determinare a zonei de ardere, care nu sunt utilizate în prezent.
La tratarea pacienților adulți, se folosesc cele două cele mai convenabile: aplicație practicăși cea mai puțin intensă forță de muncă.
Prima dintre acestea este metoda propusă de A. Wallace în 1951, cunoscută sub numele de regula celor nouă. Se presupune că aria fiecărei regiuni anatomice ca procent este un multiplu de 9. Distribuția părților corpului după zonă este următoarea: membrele superioare sunt 9% fiecare; membru inferior- 18%, suprafețele din față și din spate ale corpului - 18% fiecare; cap și gât - 9%; perineu și organe genitale - 1%. Pentru copii, rapoartele sunt diferite (Fig. 3.2).
O altă metodă comună este regula palmei. Anterior, se credea că zona palmei este de aproximativ 1-1,1% din suprafața totală a corpului și există alte date. Ca rezultat al studiilor antropometrice, J. Grazer et al. (1997) au concluzionat că zona palmei adulte constituie 0,78% din suprafața totală a corpului. În procesul de stabilire a diagnosticului, este necesar să se coreleze zona palmei pacientului și medicul care face determinarea pentru a preveni eroarea sistematică de măsurare.
Trebuie subliniat că este destul de dificil să determinați cu exactitate zona arsurii folosind ambele metode. Acest lucru se datorează următoarelor circumstanțe:
Datorită particularităților structura anatomică Proporțiile părților corpului pot varia între oameni. Sunt oameni cu membre scurte și lungi, cu mâini mari și mici, cu tipuri diferite fizic (astenic, normo- și hiperstenic). După ce ajung la vârsta adultă, oasele încetează să crească, iar dimensiunea palmei rămâne constantă. Pe parcursul vieții, o persoană crește în greutate și, în același timp, zona corpului său se schimbă. La femei, din cauza creșterii glandelor mamare și a dezvoltării sarcinii, se modifică și raportul dintre zonele palmei și suprafața corpului.
În același timp, nu este necesară o precizie foarte mare în determinarea zonei de ardere, iar erorile de 1-2% sunt destul de acceptabile.
La copii, proporțiile zonei diferitelor părți ale corpului sunt diferite de cele ale adulților în timpul procesului de creștere, se schimbă și se apropie de cele ale unui adult. Pentru a determina zona arsurii, puteți folosi tabelul. 3.1, propus de S. Lund și N. Browder (1944). La construirea acestui tabel s-a ținut cont de faptul că zona diverse părți corpul se modifică cu vârsta în grade diferite.
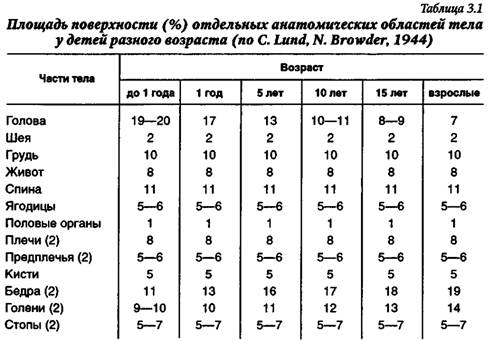
Pentru a determina aria corpului la copii și adulți, nomograma prezentată în Fig. 3.3.
În plus, există o metodă cunoscută pentru determinarea ariei relative a arsurilor conform N. N. Blokhin (1953). Conform acestei metode, se determină aria absolută în cm2 pentru copii și apoi se împarte la un coeficient. La vârsta de 1 an acest coeficient este de 30; la 2 ani - 40; la 3 ani - 50; la 4 ani - 60; la 5-6 ani - 70; la 7-8 ani - 80. La vârsta de 8 până la 15 ani - coeficientul este egal cu vârsta plus zero (de exemplu, 12 ani - 120), iar mai în vârstă - înălțimea în centimetri.
Zona și adâncimea leziunii determină severitatea stării pacientului și prognosticul leziunii. Au fost propuși indicatori integrali pentru a evalua severitatea leziunii termice. Cel mai utilizat indice este indicele Frank. La determinarea acestui indicator, fiecare procent al unei arsuri superficiale (gradul I-III) este evaluat ca 1 punct și fiecare procent al unei leziuni profunde (gradul III-IV) - ca 3 puncte.
Indicele de severitate a leziunilor (ISI) permite o evaluare mai precisă a severității leziunii termice. Se calculează astfel: fiecare procent dintr-o arsură de gradul I. luat ca 0,5 puncte; gradul II - pentru 1 punct; Sha st. - pentru 2 puncte; Shb Art. - pentru 3 puncte și gradul IV - pentru 4 puncte.
Suma obținută la determinarea acestor indici reflectă severitatea leziunii și permite prezicerea probabilității de apariție și severitatea șocului de arsură.

Se crede că șocul de ardere de gradul întâi se dezvoltă dacă suma punctelor este de la 30 la 70. Socul de ardere de gradul doi apare atunci când suma este de la 71 la 130 și șocul extrem de sever (gradul III) - atunci când acest valoarea este depășită.
La vârstnici, persoanele slăbite și copii, șocul de arsuri apare cu valori mai mici ale sumei indicilor de prognostic. Trebuie remarcat faptul că leziunile prin inhalare agravează în mod semnificativ cursul leziunii termice. Se crede că prezența arsurilor și a leziunilor termochimice ale tractului respirator contribuie la o severitate aproximativ egală cu 10-15% dintr-o arsură profundă a pielii.
Indicii numerici au mare importanță la diagnosticarea șocului de arsuri.
Există și alți indici (regula sutei și indicele Bo) care pot prezice rezultatul unei accidentări. Acești indicatori sunt foarte apropiați în natură și reflectă probabilitatea de supraviețuire (sau moartea pacientului). Acești indici sunt aplicabili numai pacienților adulți. La determinarea acestora, se calculează suma suprafeței totale a arsurii și vârsta victimei. Cu cât această sumă este mai aproape de 100, cu atât este mai mare probabilitatea de deces și cu atât mai mică este probabilitatea de supraviețuire.
-
 Milano Metropolitan: harta, prețurile biletelor și sfaturi utile Cât costă biletele?
Milano Metropolitan: harta, prețurile biletelor și sfaturi utile Cât costă biletele?
-
 Învățați să citiți diagramele Jeppesen - Tutorial Instalarea suplimentelor care vor îmbunătăți semnificativ grafica și realismul simulatorului
Învățați să citiți diagramele Jeppesen - Tutorial Instalarea suplimentelor care vor îmbunătăți semnificativ grafica și realismul simulatorului
-
 Când și în ce cazuri ar trebui un antreprenor individual să depună o declarație zero?
Când și în ce cazuri ar trebui un antreprenor individual să depună o declarație zero?
-
 Ce este un epitet și cum să-l găsești?
Ce este un epitet și cum să-l găsești?










