Най-често срещаните заболявания на сърдечно-съдовата система. Най-често срещаните заболявания на сърдечно-съдовата система
Не всеки мисли, че лошото им здраве може да е свързано с някаква опасна болест. Често може да има случаи на напреднало заболяване, което е следствие от това, че човек се адаптира към своето състояние и го смята за нормално конкретно за себе си. Понастоящем сърдечно-съдови заболяванияЗа повечето хора те са само лечебна фраза. Много хора не знаят какво означават такива диагнози. Лекар и електрокардиограма ще помогнат да се определи точно естеството на заболяването. Ако се появят някакви симптоми, трябва незабавно да посетите специалист.
Сърдечно-съдовите заболявания в момента са на първо място по масово увреждане и представляват опасност. Много важна причина за възникването им беше предразположеност на ниво генетика и жизнена активност, която далеч не беше правилна.
Днес има много заболявания на централната система за поддържане на живота, курсът им протича по различни начини. Причините за появата им могат да бъдат много разнообразни. Те включват различни видове възпаления, травми, интоксикации и фактори, които не са напълно проучени.
Независимо от причините, симптомите на заболяванията са много сходни. Благодарение на няколко прости правила болестта може да бъде разпозната по първите признаци. Познавайки тези правила, можете да избегнете усложнения или дори да премахнете самата патология.
Симптомите на сърдечно-съдови заболявания попадат в няколко категории:
Всеки дискомфорт и болка в областта на гърдите са основните признаци на заболявания, причинени от неравномерно функциониране на сърдечно-съдовата система. Липсата на кислородно насищане на самия сърдечен мускул причинява вазоспазъм, който причинява силна пареща болка в гърдите.
Приболката обикновено се причинява от стресови ситуации, студ и усилие. При недостиг на кислород в сърцето се появява стенокардия, която в повечето случаи лекарят определя по първите симптоми. Ако има отклонения, записването на електрокардиограма през целия ден помага да ги разпознаете.
Ангина пекторис обикновено се разделя на 2 вида: почивка и напрежение. В първия случай проявлението му се случва през нощта и е придружено от усещане за липса на въздух. Ангина пекторис може да бъде стабилна, когато пристъпите се появяват през приблизително равни периоди и са провокирани дори от малък товар. Когато ходът на заболяването е нестабилен, пристъпът се проявява за първи път или променя характера си, продължителността му е по-голяма, настъпва внезапно и прогресира за разлика от предишните. Този тип заболяване също може да причини, в този случай пациентът се нуждае от спешна хоспитализация.
Ангина пекторис може да показва началото на коронарна болест на сърцето, така че е много важно да се направи електрокардиограма, когато се открият първите признаци. Да доставят максимума точна диагноза, може да се наложи да отидете в болница и да се подложите на кардиовизор.
- Инфаркт на миокардапроявява се с остра болка в гърдите, която резонира във врата и лявата ръка. Понякога болката е толкова силна, че човек припада или изпада в шок. Налягането пада бързо, появява се бледност, студена пот. Да не се бърка с, в който болезнени усещанияотразява се в задната част на главата, гърба и по-рядко в слабините.
- Развитие на перикардит– възпалителен процес на сърдечната торбичка – се усеща тъпа болкав областта на сърцето, набирайки сила или отслабвайки с повишаване на телесната температура.
- Летаргично състояние, задух, болка, излъчваща се към рамото, челюстта, ръката и шията, дават представа за развитие на белодробна емболия. Човек изпитва различни симптоми в зависимост от това къде се намира съсирекът.
- Многобройни стресови ситуации и напрегнат начин на живот често причиняват.Болката може да бъде доста продължителна, понякога да продължи няколко дни. Напредналата невроза води до ангина пекторис.
- Загуба на концентрация, повишена умора, треперене на ръцете и краката също показват сърдечна невроза.
Болка вляво под ребратаможе да показва не само заболявания на сърдечно-съдовата система, но и други:
- интеркостална невралгия, която се проявява като остра болка между ребрата, възможна е частична загуба на възприемане на нервните окончания на кожата в точката на болка;
- херпес зостер, подобен на интеркостална невралгия, но характеризиращ се с появата на подобни на херпес мехури и повишаване на телесната температура;
- спонтанен пневмоторакс, изразен с остра болка, придружена от задух;
- кардиоспазъм, при който се появява не само болка, но и оригване, а рефлексът за преглъщане е нарушен;
- цервикален и торакален радикулит, който се появява при навеждане и завъртане.
В зависимост от описаната болка специалистът определя естеството на заболяването, а благодарение на кардиовизора може да се установи дали симптомите са свързани с лошо функциониране на сърдечно-съдовата система.
- и силни удари,често се появяват в самото начало на развитието на болестта. Сърцебиене с ясно изразен период показва наличието на тахикардия. При сърдечен блок се наблюдават нередовни контракции, придружени от световъртеж или загуба на съзнание.
- Когато броят на сърдечните контракции намалее,, в повечето случаи в резултат на атеросклероза - застой на кръвта в белодробното кръвообращение. По-специално, тя придобива сила през нощта, когато болният човек си ляга.
- Тежкото затлъстяване натоварва мускулната тъкан, като участват в дихателния процес, което може да доведе.
- При невролитично състояние е характерен психогенен задух, което не е признак на сърдечна недостатъчност. Хората с това заболяване често са принудени да дишат дълбоко и изпитват замайване и слабост.
Компютърна система за скрининг анализ помага да се посочи точно естеството на заболяването.
- Венозните капиляри могат да страдат от високо кръвно налягане , поради което може да се появи оток, който е видим признак на сърдечна недостатъчност и нарушена бъбречна функция. Хроничният характер на заболяването често е придружен от задух, учестен пулс и външен шум в белите дробове.
- При анемия и вазоспазъм сред видимите признаци се появява бледност, и в критични случаи– цианоза. Обезцветяването на кожата показва ревматичен кардит.
- и виене на святчесто съобщават за неправилно функциониране на сърцето и кръвоносните съдове. Мозъкът е слабо кръвоснабден, поради лошото кръвоснабдяване продуктите на гниене, които отравят тялото, не се отстраняват.
- Пулсиращо главоболиее основно признак на високо кръвно налягане. За да избегнете апокалиптичен шок и инфаркт на миокарда, кръвното налягане трябва да се лекува.
- Безсъние, безпокойство, гадене, дискомфорт от лявата страна в легнало положениепоказват появата на проблеми в сърдечната област. В допълнение, заболяването се характеризира с бърза загуба на сила и слабост.

Необходимо е сърдечно-съдовите заболявания да се диагностицират възможно най-рано, за да се избегнат неприятни последици, а не да се чака появата на видими симптоми. При първото усещане за дискомфорт трябва незабавно да се консултирате с лекар.
Препоръчва се поне веднъж годишно да се посещава кардиолог, тъй като болестта може да не се разкрие на своя носител, електрокардиограмата може да я разкрие. Въз основа на това лекарят ще може точно да постави диагноза, което значително ще увеличи шансовете за възстановяване.
Лечение
Често хората, страдащи от заболявания на сърдечно-съдовата система, помнят имената и дозировката на лекарствата, които приемат, защото нито едно от тях не се възстановява напълно, можете да постигнете само възможно най-доброто състояние.
Лекарства, предписани на пациента:
- Нитратисе използват при ангина пекторис и се използват за разширяване на коронарните съдове. Като страничен ефектможе да се появи главоболие и главоболие.
- Антикоагулантиизползват се при остри заболявания и имат антикоагулантно действие.
- Антиагрегантиизползвани за пороци, предотвратяват. Ентеричното покритие предпазва стомаха на пациента от гастропатия.
- Бета блокериТе не трябва да се използват при определени заболявания на дихателните органи, но са отлични при ангина пекторис, инфаркт и други патологии.
- Блокери на калциевите каналиотчасти се използва в борбата срещу аритмия, отчасти срещу високо кръвно налягане.
- Диуретици() се приемат за отстраняване на течности от тялото. Тези лекарства могат да причинят електролитни нарушения.
- АСЕ инхибиторинеобходими за профилактика структурни променисърца. Лекарствата дават обратен резултат при стеноза на бъбречната артерия.
- Ангиотензин рецепторни блокерисъщо помагат за намаляване на кръвното налягане. Понякога се приема вместо АСЕ инхибитори.
- Лекарства за понижаване на липидитепомагат за намаляване на холестерола в кръвта и като резултат подобряват прогнозата и дълголетието.
- Антиаритмични лекарстваизползва се при различни нарушения на сърдечния ритъм. Възможно е да се комбинират лекарства.
- Сърдечни гликозидипредписва се при недостатъчно кръвообращение. Те увеличават контракциите на сърдечния мускул.
Най-важна роля в лечението на сърдечно-съдовите заболявания играе диетата, физиотерапияи физическа терапия. Ако лечението е неефективно, се прилагат хирургични методи, след което ще е необходимо да се подложи на сърдечна рехабилитация. Благосъстоянието на човек значително се подобрява и физическата стабилност се увеличава.
Лечението на сърдечно-съдови заболявания може да се извършва и с традиционни методи. Много хора са убедени, че стари рецептиимат много по-голям ефект от медицинската намеса. Струва си обаче да се разбере, че хората са използвали билки, защото не са имали достъп до съвременни лекарства и технологии, а много отвари не само не са донесли ползи, но дори са причинили вреда. Не забравяйте, че никакви билки не могат да заменят лекарствата и физическата активност.
Човек със сърдечно-съдово заболяване, който не участва в неговото възстановяване, ще се убеди, че медицината е безсилна в неговия случай. Без задълбочени познания за действието на билките върху организма конкретно лице, по-безопасно е да не прибягвате до народни средства. Но за тези, които все пак се решат на тази стъпка, по-долу са конкретни видове сърдечно-съдови заболявания с примери за набор от билки.

- аритмия: черна ряпа, невен, лумбаго, хвощ, елеутерокок, валериана.
- атеросклероза: зрели череши, измити с мляко, патладжан, диня, касис, сок сурова тиква, зелен чай, риба, салати, лук, чесън, хрян, копър, ябълки, круши, сливи, ориз, гроздов сок, шипки, коприва, ягоди, боровинки, къпини, орехи, царевично масло. Ехиноидната тинктура помага при съдов спазъм.
- Сърдечна болка: глог, маточина, чесън.
- Високо налягане: мед, сок от моркови, сок от хрян, лимонов сок, смес сок от цвеклос мед.
- Ниско налягане: корени от висока азалия, корен от женшен, корен от марал, китайски лимонник.
- Сърдечна исхемия: пресен корен от хрян, мед.
- Ангина:блато, глог, ливадна детелина, motherwort, тинктура от момина сълза, мента, корен от женско биле, валериан, копър, низ, невен.
- тахикардия:мента, корен от валериана, маточина, глог, маточина, нискоалкохолна бира.
- Хронична сърдечна недостатъчност: мед, мляко, извара, плодове, шипки, лимон, чесън, орехи, стафиди.
Горният списък със сърдечно-съдови заболявания далеч не е пълен. За няколко десетилетия се появиха повече от достатъчно рецепти и медицината непрекъснато открива нови патологии.
Сърдечно-съдови заболявания се диагностицират при пациенти на възраст над 45 години. Според статистиката е така подобни патологиинай-често водят до смърт. Всеки пациент трябва да знае основните причини и симптоми на заболявания, за да може своевременно да окаже помощ на себе си или на свой близък, обадете се на линейка. В края на краищата, най-малкото забавяне може да струва живота ви.
Причини за развитие на заболявания на сърдечно-съдовата система
Има много причини за развитието на сърдечно-съдови заболявания. Но експертите са идентифицирали редица основни фактори, които влияят негативно върху функционирането на сърдечния мускул:
- Вируси и инфекции. Те причиняват възпалителен процес в миокардната тъкан.
- Болести на гръбначния стълб.
- Заседнал начин на живот, което води до загуба на еластичност на съдовите стени.
- Лошо хранене.
- Наднормено тегло.
- Лоши навици като пушене и пиене на алкохол. Те водят до образуване на кръвни съсиреци в съдовете.
- Психо-емоционален стрес. Това може да бъде редовен стрес, неврози и депресия.
- Наследственост. Много пациенти с установени сърдечно-съдови заболявания имат близки роднини, които също са страдали от подобни заболявания.
Патологиите на сърдечно-съдовата система могат да възникнат при редовна консумация на мазни храни, когато кръвоносните съдове започват да се образуват по стените на кръвоносните съдове. холестеролни плаки. В резултат на това кръвообращението е нарушено и сърцето получава по-малко кислород и хранителни вещества.
Свързани симптоми
Всяко заболяване, характеризиращо се с увреждане на сърдечния мускул и кръвоносните съдове, се проявява с определени симптоми. По-често те са подобни на прояви на други заболявания.

Основните признаци на сърдечна дисфункция или съдово увреждане са:
- Суха кашлица, която се появява в легнало положение.
- Бледност на кожата.
- Повишена умора.
- Подуване на меките тъкани.
- Повишена телесна температура.
- Интензивно и често.
- Гадене, в някои случаи придружено от повръщане.
- Повишаване на производителността.
- Болезнени усещания в областта на гръдната кост.
- Затруднено дишане.
- Учестен или бавен пулс.
- Болка в гръбначния стълб, излъчваща се към лявата ръка.
Появата на такива признаци изисква незабавен контакт със специалист. Само опитен лекар ще може да идентифицира причината за появата им и да постави точна диагноза.
Възможни усложнения
Болестите на сърдечно-съдовата система се считат за най-опасни, тъй като водят до проблеми с кръвообращението. В резултат на това не само сърцето престава да получава достатъчно хранителни веществаи кислород.
На фона на промените има и смущения в работата на други органи.
Последствията от сърдечно-съдови заболявания могат да бъдат различни и зависят от вида, тежестта и други характеристики на хода на патологията. Често има развитие, задух, високо кръвно налягане, загуба на работоспособност и смърт.
След инфаркт сърдечният мускул не може да се възстанови напълно, тъй като по време на атака се развива некроза на меките тъкани.Този процес е необратим. С течение на времето протичането на коронарната артериална болест се влошава. Няма лек за тази болест. Към днешна дата лекарствата могат само да забавят развитието на патологията и да подобрят състоянието на пациента.
Основни ССЗ заболявания и техните характеристики
Съвременната медицина познава много заболявания, характеризиращи се с увреждане на сърдечно-съдовата система.

Но най-често срещаните са:
- . Патологията се проявява под формата на нарушение на честотата на контракциите на сърдечния мускул. Основните прояви са слабост и чести припадъци.
- . Това е група от заболявания, характеризиращи се с прекратяване или забавяне на импулсите от сърдечния мускул. Има пълни и непълни блокади. Симптомите включват промени в сърдечната честота,.
- . Проявява се като увреждане на стените на кръвоносните съдове, върху които се образуват мастни плаки. В резултат на това кръвообращението се забавя и започват да се образуват холестеролни плаки. Провокатори за развитието на патологията са диабетът, постоянният стрес и нарушените метаболитни процеси.
- . Патологията се характеризира с нарушение на кръвообращението в краката и ръцете. Възбудата и хипотермията са отключващи фактори. Болестта на Рейно често е придружена от цервикална остеохондроза и хипертиреоидизъм. Пациентите се оплакват от намалена чувствителност на пръстите, синкавост на кожата и изтръпване.
- Кардиопсихоневроза. NCD се проявява под формата на главоболие, болезнени усещания в областта на сърдечния мускул и редовни промени в кръвното налягане. Основните причини за развитието на NCD са интоксикация и преумора. В допълнение към употребата на лекарства, пациентите се съветват да водят активен начин на живот и да се хранят правилно.
- . Това е група от заболявания на сърдечния мускул, при които има наличие различни аномалииразвитие на миокарда. Главната причинаима нарушение в процеса на образуване на органи през периода вътрематочно развитие. Характеризира се със задух, обща слабост и неправилен сърдечен ритъм. Лечението се извършва само чрез операция.
Видеото ще представи опасни симптоми, които показват наличието на проблеми в сърдечно-съдовата система:
- . Счита се за доста често срещано заболяване, което се наблюдава по-често при пациенти на средна и по-възрастна възраст. Тази диагноза се поставя в случаите, когато кръвното налягане надвишава 140/90 mmHg. Изкуство. Признаците на заболяването са главоболие, кървене от носа, нарушена памет и координация на движенията, болка в сърдечната област. Липсата на терапия води до инфаркти, инсулти и смърт.
- Артериална хипотония. Нарича се още хипотония. Пациентите изпитват постоянно ниско кръвно налягане, когато показанията са не повече от 90/60 mmHg. Изкуство. Пациентите често страдат от главоболие, припадък и световъртеж. Лечението се извършва с помощта на лекарства и физиотерапевтични методи.
- . ИБС е хронично заболяване, което възниква при недостатъчно коронарно кръвообращение. Симптомът е стенокардия, която се появява след физическо натоварване. Лечението зависи от тежестта и се провежда с помощта на лекарстваили операция.
- . Характеризира се с увреждане на миокарда с неизвестен произход. Наблюдава се възпаление на сърдечната тъкан и клапни дефекти. Придружен от аритмия, уголемяване на сърдечния мускул. Прогнозата е неблагоприятна дори при своевременно лечение. Само трансплантация на орган може да го подобри.
- . Причината за развитието на патологията са бактерии и вируси, под въздействието на които възниква възпалителен процес, който засяга вътрешната обвивка на миокарда. На пациентите се предписва лекарствена терапия.
- . Той се развива и на фона на инфекциозна лезия. В този случай възпалителният процес засяга само външния слой на сърдечния мускул. Има излив и сух перикардит. Симптомите включват болка в сърцето, слабост, увеличен черен дроб и подуване на меките тъкани. Лечението е медикаментозно, но при тежки случаи се предписва хирургична интервенция.
- Придобити дефекти. Миокардните дефекти възникват на фона на други заболявания, като атеросклероза, сепсис и травма.
- ревматизъм. Причината е възпалителен процес, който причинява увреждане на кръвоносните съдове и сърцето. Възпалението възниква в резултат на развитието на стрептококова инфекция.
- Сърдечна недостатъчност. Вторично заболяване, причинено от други патологии. Има остри и хронични форми.
- . Възпалителният процес засяга вътрешната обвивка на миокарда. Причините са интоксикация, гъбични инфекции, патогенни микроорганизми.
Това са основните заболявания на сърдечно-съдовата система, които се диагностицират най-често. Всеки от тях има свои собствени характеристики, в зависимост от това кое лечение се предписва. В някои случаи протичащите процеси са необратими. Само лекуващият лекар може да постави точна диагноза въз основа на резултатите от изследването.
Диагностични методи

За да идентифицира вида на заболяването, неговата причина, степен и форма на развитие, специалистът първо провежда изследване на пациента и установява симптоми.
Извършва се и външен преглед и се предписват редица диагностични мерки:
- . Доста информативен метод за идентифициране на дисфункция на сърдечния мускул.
- . Отнася се до ултразвукови методидиагностика Позволява да се идентифицират функционални и морфологични нарушения на миокарда.
- Коронарна ангиография. Един от най-точните и информативни методи. Извършва се с помощта на рентгенов апарат и контрастно вещество.
- Тест на бягаща пътека. Диагнозата се извършва с натоварване на сърцето. За това се използва бягаща пътека. Докато се разхождате, специалист използва устройства за измерване на нивата на кръвното налягане и записване на ЕКГ.
- Следене на кръвното налягане. Методът ви позволява да получите пълна картина на нивото на промени в показателите за налягане през целия ден.
Пациентът също е предписан стандартни методилабораторна диагностика. Пациентът трябва да вземе общ и биохимичен анализкръв, урина и изпражнения. Това дава възможност да се идентифицират промените в химичен съставбиологични материали, определят наличието на възпалителен процес.
Възможности за лечение и прогноза
Лечението за идентифициране на заболявания на сърдечно-съдовата система се извършва в зависимост от много характеристики на хода на патологията. В някои случаи, когато патологията е при начална фаза, назначено е медикаментозно лечение. Но в тежки случаи е необходимо операция.
Пациентите първо трябва да следват няколко правила:
- Нормализирайте ежедневието си.
- Избягвайте тежки физически натоварвания и психо-емоционален стрес.
- Хранете се правилно. Лекуващият лекар ще разработи специална диета в зависимост от вида на заболяването.
- Откажете се от лоши навици като пушене и пиене на алкохол.

Лечението на наркотици включва прием на лекарства от различни групи. Най-често на пациентите се предписват:
- Адренергични блокери, например Метопролол.
- Инхибитори ("лизиноприл").
- Диуретици (Верошпирон).
- Калиеви антагонисти (Дилтиазем).
- ("ницерголин").
- Дългодействащи нитрати.
- Сърдечни гликозиди.
За да се предотврати образуването на кръвни съсиреци, се предписват антикоагуланти и антиагреганти. На пациентите се предписва комплексно лечение. Много пациенти трябва да приемат лекарства за цял живот, не само за профилактика, но и за поддържане на функционирането на сърдечния мускул.
Курсът на лечение и дозировката на лекарствата се предписват от лекуващия лекар на индивидуална основа.
Ако патологията е тежка или лекарствената терапия е неефективна, се извършва хирургична интервенция. Основните методи при наличие на заболявания на сърдечно-съдовата система са:
- . В засегнатия съд се инсталира специален стент, който спомага за подобряване на кръвообращението.
- Аорто-коронарен байпас. Предписва се за диагностициране на тежки форми на коронарна артериална болест. Операцията е насочена към създаване на допълнителен път за притока на кръв към сърцето.
- Радиочестотна аблация. Показан при аритмия.
- Смяна на клапан. Показания за процедурата са инфекциозни процеси, засягане на клапните платна, сърдечни пороци, атеросклероза.
- Ангиопластика.
- Трансплантация на органи. Извършва се при тежки сърдечни пороци.
Прогнозата зависи от характеристиките на заболяването и тялото на пациента. При лека патология петгодишната преживяемост е повече от 60%.
След операцията прогнозата често е неблагоприятна.Пациентите изпитват развитието на различни усложнения. Петгодишната преживяемост е по-малко от 30% от пациентите.
Мерки за превенция на ССЗ
За да се намали рискът от развитие на сърдечно-съдови заболявания, трябва да се спазват определени превантивни мерки.

- Да водят активен начин на живот.
- Елиминирайте честия стрес, тревожност, невроза и депресия.
- Хранете се правилно. Вашият лекар ще ви помогне да изберете диета въз основа на характеристиките на тялото ви.
- Лекувайте своевременно инфекциозни, бактериални и гъбични заболявания.
- Редовно се подлагайте на прегледи за превантивни цели.
- Контролирайте теглото си, тъй като излишните килограми влияят негативно на работата на сърцето и кръвоносните съдове.
- Откажете се от лоши навици като пушене и пиене на алкохол.
- Спазването на превантивните мерки ще помогне за значително намаляване на риска от развитие на патологии на сърдечно-съдовата система.
Сърдечно-съдовите заболявания са група заболявания, характеризиращи се с увреждане от различен произход на кръвоносните съдове или сърдечния мускул. Всички те са с опасност за живота на пациента и изискват незабавно лечение.
При тежки форми могат да се развият сериозни усложнения и смърт. Ето защо, ако се появят симптоми, трябва да се консултирате с лекар, който ще диагностицира и, ако е необходимо, ще предпише курс на лечение. Самолечението може да бъде животозастрашаващо.
Заболяванията на сърдечно-съдовата система са сред най-опасните за човека. Всяка година 17,5 милиона души по света умират от сърдечни проблеми. Такъв тъжен резултат е предвидим: стрес, лошо хранене, лоши навици - всичко това се отразява негативно на функционирането на нашето тяло.
Какво точно може да доведе до сърдечни заболявания? Как се развиват? И какви видове сърдечно-съдови заболявания са особено разпространени?
Видове сърдечно-съдови заболявания
Сърдечно-съдовите заболявания се делят на седем вида:
- Ритъмни и проводни нарушения.Те са свързани със заболявания като сърдечна аритмия, бедрен блок, сърдечна фибрилация и др.
- Възпалителни сърдечни заболявания: ендокардит, миокардит, перикардит. Всички тези заболявания са свързани с възпаление различни частисърце: вътрешна обвивка - ендокард, сърдечен мускул - миокард и свързваща обвивка на сърцето - перикард.
- Дефекти на клапаните. Този вид сърдечно заболяване се разделя на два подвида: вродени и придобити дефекти. Вродените дефекти възникват поради генетични нарушения или увреждане на плода; придобитите дефекти най-често са свързани с инфекциозни лезии на тялото или автоимунни реакции.
- Артериална хипертония. Тази подгрупа заболявания е свързана с постоянно повишаване на кръвното налягане.
- Исхемични лезии. Такива заболявания са свързани с пълно или частично намаляване на притока на кръв към сърдечния мускул. В първия случай пациентът ще получи инфаркт на миокарда, във втория ще се развие коронарна болест на сърцето.
- Увреждане на кръвоносните съдове на сърцето: кардиосклероза, коронарна болест на сърцето, атеросклероза.
- Патологични промени– това са заболявания, свързани с необратими промени във функционирането на сърцето. Например, сърдечна астма и недостатъчност, хипертрофия на различни части на сърцето.
Най-често срещаните заболявания на сърдечно-съдовата система
Обширният списък от заболявания в тази група включва и тези, с които се сблъскваме. Така, според статистиката, от 17,5 милиона смъртни случая от ССЗ около 7 милиона души умират годишно от коронарна болест на сърцето, а 6,5 милиона души умират от инсулт.
В допълнение към исхемичната болест на сърцето и инсулта, списъкът на най-честите заболявания включва:
- заболяване на периферните артерии
- ревматичен кардит
- сърдечно заболяване
- хипертония
- дълбока венозна тромбоза и белодробна емболия
Днес ще ви разкажем за тях.
Заболявания на сърдечно-съдовата система: видове и характеристики
1. Болест на периферните артерии
Болестта на периферните артерии е болест кръвоносни съдове, кръвоснабдяване на краката и ръцете. В ранните етапи пациентът може да се оплаче от повишена чувствителностдо ниски температури, студени крайници, чувство на изтръпване или изтръпване и умора или болка в ръцете и краката.
В по-късните стадии на заболяването се появява интермитентно накуцване - доста силна болкав мускулите на определена група, което ги кара да спрат да се движат.
Болката възниква поради недостатъчен приток на кръв към мускулите. До третия стадий на заболяването болката преминава след кратка почивка, когато натоварването изчезне и кръвоснабдяването стане достатъчно. В третия и четвъртия стадий на заболяването може да се появи болка в покой, също могат да се отворят язви и некроза.
Какво да правя?Спрете да пушите, контролирайте теглото си, намалете приема на лесно смилаеми въглехидрати, животински мазнини и холестерол и ходете редовно поне един час на ден.

2. Ревматичен кардит
Ревматизмът на сърцето или ревматичният кардит е заболяване съединителната тъканзасягащи всички слоеве на сърцето. Ревматичният кардит започва с типично възпалено гърло, причинено от стрептококи от група А. Може да се появи и скарлатина, пневмония и други заболявания на дихателната система. Ревматичните атаки се появяват приблизително 2-3 седмици след инфекцията.
Ревматичният кардит се проявява с "нестабилна" (движеща се и периодична) болка в ставите, тахикардия и аритмия, болка в сърцето, както и признаци на сърдечна недостатъчност: подуване на краката, задух в покой, син оттенък на кожата и мокра кашлица.
Какво да правя?Лечението и профилактиката на ревматичния кардит се провежда предимно с медикаменти и е насочена към борба с стрептококова инфекция. За профилактика се предписват по-нежни антибактериални и противовъзпалителни лекарства. Традиционните методи за лечение на ревматичен кардит не се препоръчват.
3. Сърдечен порок
Вроденото сърдечно заболяване е доста често срещано заболяване. Съвременните бебета често се раждат с това заболяване и понякога прекарват целия си живот в борба с него. Но сърдечните заболявания не винаги се появяват в ранна детска възраст; много възрастни го изпитват поради други нелекувани ССЗ.
Придобитата сърдечна недостатъчност е заболяване, свързано с нарушаване на структурата и функцията на сърдечния клапен апарат и водещо до промени във вътрешносърдечното кръвообращение.

Придобитите сърдечни пороци се развиват в резултат на остър или хронични болести(ревматизъм, сепсис, атеросклероза, сифилис) и наранявания, които нарушават дейността на клапите и променят движението на кръвта през съдовете.
Най-често придобитото сърдечно заболяване засяга митралната клапа: между лявото предсърдие и лявата камера. По-рядко аортната клапа. Той разделя лявата камера и аортата.
Какво да правя?За да предотвратите сърдечни заболявания, е необходимо да лекувате възникващите сърдечни заболявания и да наблюдавате състоянието си: отървете се от лошите навици, отслабнете, спортувайте или упражнявайте тялото с различни видове дихателни упражнения.
Ако се появи дефект, се предписва медикаментозно лечение за облекчаване на симптомите, както и операция за коригиране на клапни дефекти.
4. Хипертония
Високото кръвно налягане тревожи голяма част от населението на света. Този всеобхватен проблем, макар и не толкова опасен като инсулт или инфаркт, лесно може да ги причини, затова е толкова важно да следите кръвното си налягане и да разберете защо то се повишава.
Хипертонията може да се прояви като главоболие, световъртеж, изпотяване, зачервяване на лицето, петна пред очите, раздразнителност и др.

Какво да правя?В ранните етапи хипертонията може да се контролира без лекарства. Достатъчно е да се откажете от лошите навици, да намалите консумацията на мазни храни и да се движите повече.
Ако усетите, че състоянието се влошава, консултирайте се с лекар. Той ще предпише необходимите лекарства и ще ви каже какво да направите, за да предотвратите развитието на болестта.
Не забравяйте, че никое лечение няма да бъде ефективно, без да работите върху себе си. Не забравяйте да наблюдавате начина си на живот и да не избягвате малки физически натоварвания. Ако вече ви е трудно да се сприятелите със спорта, направете дихателни упражнения или купете дихателен симулатор.
5. Дълбока венозна тромбоза и белодробна емболия
Дълбоката венозна тромбоза е заболяване, при което се образуват кръвни съсиреци (кръвни съсиреци) в дълбоките вени. Най-често те се появяват в подбедрицата, таза и бедрата. Тромбозата може да стане хронична венозна недостатъчност, подуване на краката, трофични язви и екзема.

Най-опасната проява на тромбоза е белодробната емболия, когато части от кръвния съсирек се откъснат и пътуват до белите дробове, причинявайки запушване. Това нарушава притока на кръв и води до сърдечна и остра дихателна недостатъчност, което може да доведе до незабавна смъртпациент или белодробен инфаркт.
Какво да правя?Ако сте изложени на риск от тромбоза (възраст, бременност, желание за пушене, продължителна почивка на легло, наднормено тегло), тогава трябва да посетите лекар и да следвате препоръките на специалист.
Те могат да се отнасят както за лекарства (предписват се антикоагуланти), така и за нелекарствена профилактика. Например носенето на компресионно облекло, пиенето на много течности, разтягането по време на дълги пътувания.

Сърдечно-съдовите заболявания се контролират трудно, но не и невъзможно. Основното нещо е да се контролирате и да помните, че здравето е по-важно от пушена цигара или друга торта. Здравословният начин на живот е ключът към здраво сърце. Не забравяйте за това и се абонирайте за нашия блог, за да четете интересни статии всяка седмица.
Предлагаме нашия метод за лечение на заболявания на сърдечно-съдовата система дихателни упражненияна симулатора. Можете да научите повече за това, като отидете на.
Глава I. ВЪТРЕШНИ БОЛЕСТИ
Раздел 2.
БОЛЕСТИ НА СЪРДЕЧНО-СЪДОВАТА СИСТЕМА
СЪДЪРЖАНИЕ НА СТРАНИЦАТА:
Сърдечни аритмии:
Синусова тахикардия
Синусова брадикардия
Екстрасистоли
Пароксизмална тахикардия
предсърдно мъждене
Вентрикуларна фибрилация
Сърдечни блокове
атеросклероза
Болест на Рейно
Внезапна смърт. Първа помощ
(методи изкуствено дишанеи сърдечен масаж)
Вродени сърдечни дефекти:
Вентрикуларни преградни дефекти
Незатварянето на междупредсърдната преграда
Открит дуктус артериозус
Коарктация (стеснение на провлака) на аортата
Тетралогия на Фало
Хипертопична болест
Хипотонична болест
Инфаркт на миокарда
Сърдечна исхемия:
Ангина пекторис
кардиомиопатии
Миокардит
Кардиопсихоневроза
Интермитентно накуцване
Перикардит
Придобити сърдечни дефекти:
Митрална стеноза
Недостатъчност на митралната клапа
Аортна стеноза
Провал аортна клапа
Комбиниран сърдечен порок
Пролапс на митралната клапа
Ревматизъм, ревматичен кардит
Сърдечна недостатъчност
Ендокардит
Нарушения в честотата, ритъма и последователността на контракциите на сърцето. Причините за него са вродени аномалии или структурни промени в проводната система на сърцето при различни заболявания, както и автономни, хормонални или електролитни нарушения, дължащи се на интоксикация и излагане на определени лекарства.
Обикновено електрически импулс, роден в синусовия възел, разположен в дясното предсърдие, преминава през мускула към атриовентрикуларния възел и оттам по Хисовия сноп директно към вентрикулите на сърцето, карайки ги да се свиват. Промени могат да настъпят във всяка част на проводната система, което причинява различни ритъмни и проводни нарушения. Те се срещат при невроциркулаторна дистония, миокардит, кардиомиопатии, ендокардит, сърдечни дефекти и коронарна болест на сърцето.
Аритмиите често са непосредствена причина за смъртта. Основен методразпознаване - електрокардиография, понякога в комбинация с дозирано физическо натоварване (велоергометрия, бягаща пътека), с трансезофагеална стимулация на предсърдията; електрофизиологично изследване.
Нормалният ритъм на синусовия възел при повечето здрави възрастни в покой е 60-75 удара. след 1 минута.
Синусова тахикардия- синусов ритъм с честота над 90-100 удара. след минутка. При здрави хора се проявява при физическа активност и емоционална възбуда. Често е проява на вегетативно-съдова дистония, в този случай тя значително намалява при задържане на дъха. По-упоритата синусова тахикардия се проявява при повишена телесна температура, тиреотоксикоза, миокардит, сърдечна недостатъчност, анемия и белодробна емболия. Пациентите могат да усетят сърцебиене.
Лечение.На първо място, заболяването, което е причинило тахикардия. Директна терапия - успокоителни, бета-блокери (анаприлин, обзидан), верапамил.
Синусова брадикардия - синусов ритъм с честота под 55 удара в минута. Често се наблюдава при здрави, особено физически тренирани индивиди (в покой, по време на сън), може да бъде проява на невроциркулаторна дистония, а също и да се появи при инфаркт на миокарда, синдром на болния синус, с повишена вътречерепно налягане, намалена функция на щитовидната жлеза (хипотиреоидизъм), при някои вирусни заболявания, под въздействието на редица лекарства (сърдечни гликозиди, бета-блокери, верапамил, резерпин). Понякога брадикардията се проявява като дискомфорт в сърдечната област.
Лечениенасочени към основното заболяване. Понякога белоид, алупент, аминофилин са ефективни. IN тежки случаи(особено при синдром на болния синус), може да бъде показана временна или постоянна сърдечна стимулация (изкуствен пейсмейкър).
Екстрасистоли- преждевременни контракции на сърцето, при които електрическият импулс не идва от синусовия възел. Те могат да придружават всяко сърдечно заболяване, а в половината от случаите изобщо не са свързани с него, което отразява влиянието върху сърцето на вегетативни и психо-емоционални разстройства, както и баланса на електролитите в тялото, лечение с лекарства, алкохол и стимуланти, тютюнопушене.
Симптоми и протичане. Пациентите или не усещат екстрасистоли, или ги усещат като усилване на сърцето или затихване. Това съответства на отслабване или загуба на следващата пулсова вълна при изследване на пулса и преждевременни сърдечни тонове при слушане на сърцето. Значението на екстрасистолите е различно.
Среща се от време на време здраво сърцеобикновено не е значително, но тяхното увеличение понякога показва обостряне на съществуващо заболяване (коронарна болест на сърцето, миокардит) или предозиране на сърдечни гликозиди. Честите предсърдни екстрасистоли (импулсът идва от атриума, но не от синусовия възел) често предвещават предсърдно мъждене. Особено неблагоприятни са чести и разнообразни камерни екстрасистоли(импулсът идва от дясната или лявата камера), които могат да бъдат предвестници на камерно мъждене - виж по-долу.
Лечениепредимно основното заболяване. Редките екстрасистоли не изискват специално лечение. Belloid се използва като антиаритмично лекарство (при брадикардия), при суправентрикуларни екстрасистоли - обзидан, верапамил, хипидип, при камерни екстрасистоли - лидокаин, новокаинамид, дифенин, етмозин, етацизин. За всички видове могат да се използват кордарон (амиодарон), дизопирамид (ритмилен, норпаза).
Ако се появят екстрасистоли по време на приема на сърдечни гликозиди, те временно се отменят и се предписват калиеви добавки.
Пароксизмална тахикардия- пристъпи на ускорен сърдечен ритъм с правилен ритъм от 140-240 удара в минута с внезапно, отчетливо начало и също толкова внезапен край. Причините и механизмите на развитие са подобни на тези при екстрасистол. Тя може да бъде суправентрикуларна (източникът на импулси е разположен над атриовентрикуларното съединение) и камерна (източникът на импулси е в камерния мускул).
Симптоми и протичане. Пароксизмът на тахикардията се усеща като ускорен сърдечен ритъм с продължителност от няколко секунди до няколко дни. Суправентрикуларната тахикардия често е придружена от изпотяване, прекомерно уриниране в края на атаката, „къркорене“ в стомаха, диарични изпражнения, леко повишаване на телесната температура. Продължителните атаки могат да бъдат придружени от слабост, припадък, неприятни усещанияв областта на сърцето при неговите заболявания - ангина пекторис, поява или засилване на сърдечна недостатъчност. Вентрикуларната тахикардия се наблюдава по-рядко и винаги е свързана със сърдечно заболяване, може да бъде предвестник на камерно мъждене.
Лечение.Почивка, отказ от физическа активност; Пароксизмът на суправентрикуларната тахикардия може да бъде спрян чрез рефлексни методи: напрежение, стиснете корема, задръжте дъха си, натиснете очните ябълки, предизвикайте запушване. При неефективност се използват лекарства: пропранолол (обзидан, анаприлин), верапамил, прокаинамид, ритмилен и понякога дигоксин. При тежки случаи се извършва интраатриална или трансезофагеална ултрачеста предсърдна стимулация и електроимпулсна терапия. При камерна тахикардия се прилагат лидокаин, етацизин, етмозин, провежда се и електроимпулсна терапия.
Предсърдно мъждене и трептене(предсърдно мъждене) - хаотично свиване на отделни групи мускулни влакна, при което предсърдията като цяло не се компресират, а вентрикулите работят неправилно, обикновено с честота от 100 до 150 удара в минута. Предсърдното мъждене може да бъде постоянно или пароксизмално. Наблюдава се при митрални дефектисърдечни заболявания, исхемична болест на сърцето, тиреотоксикоза, алкохолизъм.
Симптоми и протичане. Предсърдното мъждене може да не е болезнено или да се усеща като сърцебиене. Пулсът е неправилен, звучността на сърдечните тонове е променлива. Честият ритъм на камерна контракция допринася за появата или влошаването на сърдечната недостатъчност. Има склонност към образуване на кръвни съсиреци.
Лечение.В повечето случаи целта не е да се възстанови правилният ритъм, а да се забави. За това се използва дигоксин (интравенозно и перорално). Лечение на основното заболяване - тиреотоксикоза, миокардит, хирургично отстраняване на сърдечни дефекти, спиране на приема на алкохол. За възстановяване на правилния ритъм се използват хинидин, прокаинамид, верапамил, дизопирамид (ритмилен, норпаза). Провеждат се честа интраатриална или трансезофагеална предсърдна стимулация и електроимпулсна терапия.
Камерно мъждене и трептене (вентрикуларна фибрилация) може да възникне при всяко сериозно заболяванесърце (обикновено в острата фаза на инфаркт на миокарда), с белодробна емболия, предозиране на сърдечни гликозиди и антиаритмични лекарства, с електрическа травма, анестезия, интракардиална манипулация.
Симптоми и протичане. Внезапно спиране на кръвообращението, картина на клинична смърт: липса на пулс, сърдечни шумове, съзнание, дрезгаво агонално дишане, понякога конвулсии, разширени зеници.
Лечениесе свежда до незабавни компресии на гръдния кош и изкуствено дишане (виж „внезапна смърт”). Интракардиално се прилагат лидокаин, калиеви препарати, адреналин, калциев глюконат и се провежда лечение с кислород.
Сърдечни блокове- сърдечна дисфункция, свързана със забавяне или спиране на провеждането на импулси през проводната система на сърцето. Различават се синоатриални блокове (на нивото на предсърдната мускулна тъкан), атриовентрикуларни (на ниво атриовентрикуларна връзка) и интравентрикуларни. В зависимост от тежестта им се различават: 1) блокада от 1-ва степен: всеки импулс се предава бавно към подлежащите части на проводната система, 2) блокада от 2-ра степен, непълна: извършват се само част от импулсите, 3) блокада от 3-та степен. , пълно: не се провеждат импулси. Всички блокади могат да бъдат постоянни или преходни. Възниква при миокардит, кардиосклероза, инфаркт на миокарда, под въздействието на някои лекарства (сърдечни гликозиди, бета-блокери, верапамил). Вроденият пълен напречен блок е много рядък.
Симптоми и протичане. При непълни напречни блокади се отбелязва загуба на пулс и сърдечни звуци. При пълна напречна блокада персистиращата брадикардия е значителна (пулс под 40 на минута). Намаляването на кръвоснабдяването на органите и тъканите се проявява чрез атаки на Morgagni-Edams-Stokes (припадък, конвулсии). Възможна е стенокардия, сърдечна недостатъчност и внезапна смърт.
Лечение.Те лекуват основното заболяване и елиминират факторите, довели до блокадата. Временно - атропин, изадрин, алупент, аминофилин. Пълните напречни блокове са индикация за използване на временна или постоянна камерна електрическа стимулация (изкуствен пейсмейкър).
Често срещано заболяване, изразяващо се в разрастване на съединителна тъкан в стените на големи и средни артерии (склероза) в комбинация с мастно импрегниране на вътрешната им обвивка (атеро-). Поради удебеляване, стените на кръвоносните съдове стават по-дебели, луменът им се стеснява и често се образуват кръвни съсиреци. В зависимост от зоната, в която се намират засегнатите артерии, кръвоснабдяването на даден орган или част от тялото страда с възможна некроза (инфаркт, гангрена).Атеросклерозата се среща най-често при мъже на възраст 50-60 години и при жени над 60 години, но напоследък при много по-млади хора (30-40 години). Има семейна склонност към атеросклероза. Предразположен е още към: артериална хипертония, затлъстяване, тютюнопушене, захарен диабет, повишени нива на липидите в кръвта (нарушен метаболизъм на мазнините и мастни киселини).
Развитието на склеротично променени съдове се улеснява от заседналия начин на живот, прекомерния емоционален стрес и понякога от личните характеристики на човек ( психологически тип"лидер").
Симптоми и протичане. Картината на заболяването зависи изцяло от местоположението и степента на атеросклеротичната лезия, но винаги се проявява с последиците от недостатъчното кръвоснабдяване на тъкан или орган.
Атеросклероза на аортатаповлиява се от постепенно нарастваща артериална хипертония, чуващ се шум над възходящата и коремната аорта. Атеросклерозата на аортата може да бъде усложнена от дисекираща аортна аневризма с възможна смърт на пациента. При склероза на клоните на аортната дъга се наблюдават признаци на недостатъчно кръвоснабдяване на мозъка (инсулти, замаяност, припадък) или горните крайници.
Атеросклероза на мезентериалните артерии,т.е. храненето на червата се проявява в две основни състояния: първо, тромбоза на артериалните клони с инфаркт (некроза) на чревната стена и мезентериума; второ, коремна жаба - пристъп на коликообразна коремна болка, която се появява скоро след хранене, често с повръщане и подуване. Болката се облекчава от нитроглицерин, гладуването спира пристъпите на коремна болка.
Атеросклероза на бъбречните артериинарушава кръвоснабдяването на бъбреците, което води до персистираща артериална хипертония, която е трудна за лечение. Резултатът от този процес е нефросклероза и хронична бъбречна недостатъчност.
Атеросклероза на артериите долните крайници - вижте "Интермитентно накуцване".
Атеросклероза на коронарните (коронарните) артерии на сърцето- вижте "Исхемична болест на сърцето".
Признаниеизвършва се въз основа на клиничната картина, изследване на спектъра на кръвните липиди. Рентгеновите лъчи понякога показват отлагане на калциеви соли в стените на аортата и други артерии.
Лечениеосновно насочени към фактори, допринасящи за развитието на атеросклероза: артериална хипертония, захарен диабет, загуба на тегло при затлъстяване. Задължително - физическа дейност, отказване от тютюнопушене, балансирано хранене (преобладаване на растителни мазнини, консумация на морска и океанска риба, нискокалорични храни, богати на витамини). Трябва внимателно да се следи редовното изхождане.
Ако има значително и непропорционално повишаване на нивата на липидите в кръвта, вземете специални лекарства, които го намаляват (в зависимост от вида на метаболитното нарушение на мазнините и мастните киселини). При стеснение (стеноза) на магистралните артерии е възможно хирургично лечение (отстраняване на вътрешната обвивка на артериите - ейдартеректомия, прилагане на байпасни кръвоснабдителни пътища - шънтове, използване на изкуствени съдови протези).
Пароксизмални нарушения на артериалното кръвоснабдяване на ръцете и (или) краката, възникващи под въздействието на студ или вълнение. Жените боледуват по-често от мъжете. По правило синдромът на Рейно е вторичен феномен, който се развива с различни дифузни заболявания на съединителната тъкан (предимно склеродермия), увреждане на цервикалния гръбначен стълб, периферна нервна система (ганглиопит), ендокринна система (хипертиреоидизъм, диенцефални нарушения), дигитален артериит, артериовенозни аневризми , допълнителни цервикални ребра, с криоглобулинемия.Ако няма конкретни причини за развитието на синдрома на Рейно, тогава те казват, че болестта на Рейно, задължителен признак е симетрията на увреждането на крайниците.
Симптоми и протичане. По време на пристъп чувствителността на пръстите намалява, те изтръпват, появява се изтръпване по върховете, кожата става смъртоносно бледа и синкава, пръстите изстиват, а след пристъпа стават болезнено горещи и подути. Засегнати са предимно 2-5 пръста на ръцете и краката и по-рядко други изпъкнали части на тялото (нос, уши, брадичка). Постепенно се развиват нарушения в храненето на кожата: сплескване или дори отдръпване на върховете на пръстите, кожата тук губи своята еластичност, става суха, лющи се, а по-късно се развиват пустули близо до ноктите (паронихия), лошо заздравяващи язви.
Признаниевъз основа на клинични данни. Извършва се изследване за изключване или потвърждаване на заболявания, придружени от синдрома на Рейно.
Лечение.На първо място, основното заболяване. Приемайте лекарства, които подобряват местното кръвообращение: спазмолитици (но-шпа, папаверин), симпатолитични средства (резерпин, метилдопа, гуапетидип), лекарства, съдържащи каликреин (андекалин, каликреин-депо), антитромбоцитни средства (аспирин, камбанки, декстран), калциев канал блокери (нифедипин, коринфар, кордипин и др.).
Всички състояния, изискващи сърдечно-белодробна реанимация, се обединяват от понятието „клинична смърт“, което се характеризира със спиране на дишането и кръвообращението. Това означава не само пълен механичен спиране на сърцето, но и вид сърдечна дейност, която не осигурява минимално необходимото ниво на кръвообращение. Това състояние може да се развие с различни животозастрашаващи заболявания. сърдечен ритъм: камерно мъждене, пълна напречна (атриовентрикуларна) блокада, придружена от пристъпи на Morgagni-Edams-Stokes, пароксизмална камерна тахикардия и др.Най-честата кардиогенна причина за спиране на кръвообращението е инфаркт на миокарда.
Симптоми и протичане. Следните признаци са характерни за внезапен сърдечен арест: загуба на съзнание, липса на пулс в големите артерии (каротидна, феморална) и върховете на сърцето, спиране на дишането или внезапна поява на агонално дишане, разширени зеници, промяна в цвета на кожата ( сиво със синкав оттенък). За установяване на факта на спиране на сърцето е достатъчно наличието на първите три признака (липса на съзнание, пулс в големи артерии, сърдечна дейност). Времето, прекарано в търсене на пулс в голяма артерия, трябва да бъде минимално. Ако няма пулс, тогава не можете да губите време за слушане на сърдечни звуци, измерване на кръвното налягане или правене на електрокардиограма.
Трябва да се помни, че в повечето случаи на внезапна смърт на потенциално здрави хора средната продължителност на пълното спиране на кръвообращението е около 5 минути, след което настъпват необратими промени в централната нервна система. Това време е рязко намалено, ако спирането на кръвообращението е предшествано от сериозни заболявания на сърцето, белите дробове или други органи или системи.
Първа помощв случай на спиране на сърцето трябва да започне незабавно, дори преди пристигането на екипа на линейката медицински грижи, тъй като е важно не само да се възстанови кръвообращението и дишането на пациента, но и да се върне към живота като пълноценен човек. На пациента се прилага изкуствена вентилация и закрит сърдечен масаж. Полага се на твърда повърхност хоризонтално по гръб, главата му е отметната възможно най-назад, долната му челюст е избутана напред и нагоре, доколкото е възможно. За да направите това, хванете долната челюст с две ръце в основата й; зъби Долна челюсттрябва да се намира пред зъбите на горната челюст.
За изкуствена вентилация е по-добре да се използва методът "уста в уста", при който ноздрите на пациента трябва да се притиснат с пръсти или да се притиснат към бузата на лицето, което реанимира. Ако гърдите на пациента се разширяват, това означава, че вдишването е извършено правилно. Интервалите между отделните дихателни цикли трябва да са 5 секунди (12 цикъла за 1 минута).
Извършване индиректен масажинфарктът се предшества от силен удар с юмрук в гръдната кост. Пациентът е в хоризонтално положение върху твърда повърхност, ръцете на реаниматора са разположени в долната трета на гръдната кост, строго по средната линия. Поставете едната длан върху другата и натискайте гръдната кост, не свивайте лактите, натискайте само китките. Темпото на масажа е 60 масажни движения в минута. Ако реанимацията се извършва от един човек, тогава съотношението на вентилация и масаж е 2:12; ако двама души реанимират, тогава това съотношение е 1:5, тоест за едно надуване има 5 компресии на гръдния кош. За да продължи интензивното лечение, пациентът е хоспитализиран в интензивното отделение.
Заболявания, които възникват поради различни нарушения в нормалното образуване на сърцето и съдовете, излизащи от него в пренаталния период или спиране на неговото развитие след раждането. Не говорим за генетично наследствено заболяване, а за аномалии, които могат да бъдат причинени от наранявания по време на бременност, инфекции, липса на витамини в храната, излагане на радиация и хормонални нарушения. Нито едно от външните или вътрешните влияния не причинява специфичен дефект.Всичко зависи от фазата на развитие на сърцето, през която е настъпило увреждането на плода. Всички вродени сърдечни дефекти се разделят на 2 групи: дефекти с първична цианоза ("сини") и дефекти без първична цианоза ("блед" тип).
Изолиран дефект на камерната преградаедин от доста често срещаните сърдечни дефекти от "бледия" тип, при който има комуникация между лявата и дясната камера. Може да се наблюдава изолирано и в комбинация с други сърдечни пороци.
Малък вентрикуларен септален дефект (болест на Толочинов-Роджер) е сравнително доброкачествен вроден сърдечен дефект. Обикновено няма оплаквания. Дефектът не пречи на развитието на детето, може да бъде открит при случаен преглед. Сърцето е с нормални размери. Чува се и се усеща силен, остър шум по левия ръб на гръдната кост (III-IV междуребрие). Като усложнение може да се развие бактериален (инфекциозен) ендокардит с увреждане на ръбовете на дефекта на камерната преграда или ревматичен ендокардит.
Признаниедефектът се подпомага от фонокардиография, ехокардиография, в редки случаи - катетеризация на сърдечните кухини, ангиокардиография, сърдечна манометрия.
Високо разположен дефект на камерната преградае придружено от факта, че част от кръвта от лявата камера не навлиза в аортата, а директно в белодробната артерия или от дясната камера в аортата. Само в някои случаи остава безсимптомно за дълго време. Кърмачетата често изпитват силен задух, сучат лошо и не наддават, а пневмонията е често срещана. Тяхното състояние бързо се влошава и може да доведе до смърт в най-кратък срок.
Много деца с голям дефект на камерната преграда умират през първите 2 години от живота си. Ако преживеят критичен период, състоянието им може да се подобри значително: задухът изчезва, апетитът и физическото развитие се нормализират. Въпреки това двигателната активност постепенно намалява и до пубертета могат да се развият значителни нарушения. Усложненията на висок вентрикуларен септален дефект са бактериален ендокардит, сърдечна недостатъчност и рядко атриовентрикуларен блок.
Незатварянето на интеркардиалната преграда.Един от най-често срещаните (10%) рожденни дефектисърца от групата на “бледия” тип, при които има комуникация между дясно и ляво предсърдие. Открива се не по-рано от зряла възраст (20-40 години), случайно и се наблюдава 4 пъти по-често при жените, отколкото при мъжете.
Симптоми и протичане. Пациентите се оплакват от задух, особено по време на физическо натоварване, и могат да получат сърцебиене (екстрасистолия, пароксизмално предсърдно мъждене). Има склонност към припадък. В редки случаи силна кашлица с дрезгав глас. Понякога има хемоптиза. Пациентите обикновено са с крехко телосложение, с деликатна, полупрозрачна и необичайно бледа кожа. В по-голямата си част цианозата не се появява в покой. При плач, писък, смях или кашляне, напъване, физическа активност или по време на бременност може да се появи преходно посиняване на кожата и лигавиците. Често се образува "сърдечна гърбица" - изпъкналост на предните сегменти на ребрата над сърдечната област. Размерът на сърцето се увеличава, чува се шум във второто междуребрие вляво.
Често дефектът на предсърдната преграда се усложнява от ревматично сърдечно заболяване и възникват различни нарушения на неговия ритъм и проводимост. Възможни са рецидивиращи бронхити и пневмонии. Има склонност към образуване на кръвни съсиреци в кухините на дясното предсърдие и дясната камера, в самата белодробна артерия и нейните клонове. Средната продължителност на живота на тези пациенти без лечение е средно 36 години.
Признание.Основното нещо е анализът на данните от ангиокардиографията, сондирането на сърдечните кухини, ехокардиографията и рентгеновото изследване на сърцето.
Лечение.Ограничете физическата активност. Симптоматична терапия (сърдечни гликозиди, диуретици, антиаритмични лекарства). Ако дефектът се понася лошо, е необходимо хирургично лечение (пластика на дефекта).
Петнист дуктус артериозус- вроден сърдечен порок от групата на “бледия тип”, при който след раждането каналът, свързващ аортата с белодробната артерия, не зараства и остава функционален. Един от най-честите дефекти (10%). Среща се по-често при жените, отколкото при мъжете.
Симптоми и протичане зависят от размера на канала и степента на натоварване на сърцето. При неусложнените случаи няма оплаквания или те са незначителни. В такива случаи дефектът се открива случайно. При значително разширяване на ductus arteriosus е възможно общо инхибиране на растежа и развитието със значително намалена физическа способност. Пациентите обикновено са слаби, теглото им е под нормалното.
Най-честите оплаквания са сърцебиене, пулсация на кръвоносните съдове на врата и главата, усещане за тежест в гърдите, кашлица, задух при физическо натоварване, бърза умора. Има виене на свят и склонност към припадък. Няма цианоза. Чува се силен, продължителен шум отляво на гръдната кост (II-III междуребрие). Откритият дуктус артериозус може да бъде усложнен от ревматичен и септичен ендокардит и сърдечна недостатъчност. Средната продължителност на живота е по-кратка от тази на здравите индивиди.
Признание- данни от фонокардиография, катетеризация на сърдечни кухини, ангиокардиография.
Хирургично лечение - изкуствено затваряне на ductus arteriosus (лигиране, пресичане). Консервативното лечение се провежда само в случай на усложнения.
Коарктация на аортата- вродена стеноза (стесняване) на аортния провлак (от групата на дефектите от "бледия" тип) до пълното затваряне на лумена на аортата, представлява 6-7% от всички случаи на вродени сърдечни дефекти. По-често се наблюдава при мъжете, в сравнение с жените, съотношението е 2:1.
Симптоми и протичане. При умерена коарктация няма оплаквания. Появата на симптоми се дължи на артериална хипертония и недостатъчно кръвоснабдяване на долните крайници. Заболяването се усеща между 10-20 години от живота.
Най-често пациентите се оплакват от звънене в ушите, прилив на кръв, парене и топлина на лицето и ръцете, пулсация на съдовете на шията и главата, чувство на тежест в тях, главоболие, замаяност, сърцебиене, задух . В по-тежки случаи - пристъпи на гадене, повръщане и склонност към припадък. Може да има кървене от носа или хемоптиза. В същото време има обезпокоително усещане за изтръпване, студенина, слабост в краката, крампи по време на физическа активност, а раните по тях не заздравяват добре.
Интермитентното накуцване е рядко. Външно пациентите могат да изглеждат нормални. Понякога имат добре развити раменни мускули и слаби мускули на краката. На гръден кошв корема се виждат пулсиращи артерии. Чува се шум над сърдечната област, който се провежда към съдовете на шията, в областта между лопатките. Много важен признак е, че пулсът е различен по сила в горните и долните крайници, кръвното налягане в ръцете е повишено, а в краката е понижено.
Възможни са различни усложнения - мозъчни кръвоизливи, сърдечна недостатъчност, ранна съдова атеросклероза, аневризми (разширение) на кръвоносните съдове, инфекциозен ендокардит, ревматичен процес. Средната продължителност на живота без лечение не надвишава 35 години.
Признаниевъз основа на клинични признаци, с рентгеново изследване - разширение на възходящата аорта и нейната дъга, аортографията е от решаващо значение.
Лечение.Единственият радикален и ефективен методе хирургично, което е показано при всички случаи на установена коарктация на аортата. Оптималната възраст за операция е 8-14 години.
Тетралогия на Фало(най-честият "син" дефект) е комбинация от 4 признака: стеноза (стесняване) на белодробната артерия до пълно затваряне на лумена, декстропозиция на аортата (аортата изглежда като че ли седи над дясната и лявата камера, т.е. е, той комуникира и с двете), дефект на интервентрикуларната преграда и хипертрофия (уголемяване) на дясната камера. Придружава се от персистираща цианоза от ранна детска възраст и е съвместима с относително дълъг живот.
Симптоми и протичане. Задухът се появява в детска възраст, обикновено е свързан дори с леко физическо натоварване и понякога има характер на задушаване. Децата често търсят облекчение в клекнало положение, свикват да седят с кръстосани под тях крака и спят с прибрани колене към корема. Те са слаби, студени и често изпитват припадъци и конвулсии. Благосъстоянието се влияе неблагоприятно от промени в атмосферните условия, прекомерна топлина, студ - задух, обща слабост и увеличаване на цианозата. Възможни са нервни разстройства.
Децата изпитват нарушения на храносмилателната система, а юношите изпитват сърцебиене и усещане за тежест в областта на сърцето при мускулно натоварване. Забавя се физическото развитие и растеж на детето, забавя се умственото и половото развитие.
Забележителни са неподходящо дългите и по-тънки крайници, особено долните. Важни признаци са синкавите пръсти, удебелени под формата на тъпанчета. Над сърцето се чува груб шум. Усложненията на дефекта са кома, кома с намалено съдържание на кислород в кръвта, тромбоза, честа пневмония, инфекциозен ендокардит, сърдечна недостатъчност. Средната продължителност на живота е 12 години.
Признаниедефект се прави чрез сондиране на кухините на сърцето, ангиокардиография.
Лечението е хирургично.
Отчита до 90% от всички случаи на хронично високо кръвно налягане. В икономически развитите страни 18-20% от възрастните страдат от хипертопична болест, т.е. имат многократно повишаване на кръвното налягане до 160/95 mm Hg. Изкуство. и по-високи.Те се ръководят от стойностите на така нареченото „случайно“ налягане, измерено след петминутна почивка, в седнало положение, три пъти подред (взети са предвид най-ниските стойности), по време на първи преглед на пациентите - винаги на двете ръце, а при необходимост и на краката. При здрави хора на възраст 20-40 години "случайното" кръвно налягане обикновено е под 140/90 mm Hg. чл., на 41-60 години - под 145/90 mm Hg. чл., на възраст над 60 години - не по-висока от 160/95 mm Hg. Изкуство.
Симптоми и протичане. Хипертонията обикновено се появява на възраст между 30 и 60 години и е хронична с периоди на влошаване и подобрение. Етап 1 (лек) се характеризира с повишаване на кръвното налягане в диапазона 160-180/95-105 mm Hg. Изкуство. Това ниво е нестабилно и постепенно се връща към нормалното по време на почивка. Загрижен съм за болка и шум в главата, лош сън и намалена умствена работоспособност. Понякога - замаяност, кървене от носа. II стадий (среден) - по-високо и стабилно ниво на артериалното налягане (180200/105-115 mm Hg в покой). Засилват се и главоболието в сърдечната област и световъртежът. Възможни са хипертонични кризи (внезапно и значително повишаване на кръвното налягане).
Появяват се признаци на увреждане на сърцето и централната нервна система (преходни нарушения мозъчно кръвообращение, инсулти), промени в очното дъно, намален кръвоток в бъбреците. III стадий (тежък) - по-честа поява на съдови инциденти (инсулти, инфаркти). Кръвното налягане достига 200-230/115-130 mm Hg. чл., няма самостоятелна нормализация от него. Такова натоварване на съдовете причинява необратими промени в дейността на сърцето (ангина пекторис, инфаркт на миокарда, сърдечна недостатъчност, аритмии), мозъка (инсулт, енцефалопатия), фундуса (увреждане на съдовете на ретината - ретинопатия), бъбреците (намален кръвен поток). в бъбреците, намалена гломерулна филтрация, хронична бъбречна недостатъчност).
Признаниесе извършва въз основа на данни от систематично определяне на кръвното налягане, идентифициране на характерни промени в фундуса и електрокардиограма. Хипертонията трябва да се разграничава от вторичната артериална хипертония (симптоматична), която възниква при заболявания на бъбреците, бъбречните съдове, ендокринните органи (болест на Ицепко-Кушинг, акромегалия, първичен алдостеропизъм, тиреотоксикоза), нарушения на кръвообращението (атеросклероза на аортата, недостатъчност на аортната клапа, пълна атриовентрикуларна блокада, коарктация на аортата).
Лечение.Нелекарствени: загуба на тегло, ограничаване на консумацията готварска сол, спа лечение, физиотерапевтични процедури (бани, масаж на областта на яката). Медикаментозното лечение включва бета-блокери (обзидан, анаприлин, вискен, атенолол, специкор, беталок, кордан и др.), диуретици (хипотиазид, бриналдикс, триампур и др.), антагонисти на калциевите канали (верапамил, нифедипин), централно действащи лекарства ( клонидикс, допегит, резерпин), празозин (адверсутен), каптоприл (капотен), апресин. Възможен прием сложни лекарства- аделфан, синепрес, кристепин, сабридиндин, трирезид. В този случай изборът на терапия трябва да се извършва чисто индивидуално.
Заболяване, свързано с дисфункция на нервната система и невро хормонална регулациясъдов тонус, придружен от понижаване на кръвното налягане. Първоначалният фон на това състояние е астения, свързана с травматични ситуации, хронични инфекциии интоксикации (професионални рискове, злоупотреба с алкохол), неврози.Симптоми и протичане. Пациентите са летаргични, апатични, сутрин ги обзема силна слабост и умора, не се чувстват весели дори след дълъг сън; Паметта се влошава, човек става разсеян, вниманието му е нестабилно, работоспособността намалява, има постоянно усещане за липса на въздух, потентността и либидото при мъжете и менструалният цикъл при жените са нарушени. Емоционална нестабилност, раздразнителност, повишена чувствителност към ярка светлина, силна реч.
Обичайното главоболие често се свързва с колебания в атмосферното налягане, обилно хранене и продължителен престой в изправено положение. Мигрена, протичаща като мигрена, с гадене и повръщане, се облекчава с разходка на чист въздух или физически упражнения, обтриване на слепоочията с оцет, поставяне на главата с лед или студена кърпа. Има световъртеж, залитане при ходене, припадък. Кръвното налягане обикновено е леко или умерено понижено до 90/60-50 mmHg. Изкуство.
Признаниеизвършено на осн клинични признации изключване на заболявания, придружени от вторична артериална хипотония (болест на Адисън, хипофизна недостатъчност, болест на Симъндс, остри и хронични инфекции, туберкулоза, пептична язваи т.н.).
Лечение.Правилен режим на работа и почивка. Те използват седативни и транквиланти, адренергични агонисти: мезатон, ефедрин, фетанол; надбъбречни хормони: коргин, DOXA; средства, които стимулират централната нервна система: тинктура от женшен, Китайска лимонена трева, заманихи, пантокрин и др. Възможни са физиотерапевтични (бани, масаж), санаториално-курортно лечение, физиотерапия.
Сърдечно заболяване, причинено от недостатъчно кръвоснабдяване с фокус на некроза (смърт) в сърдечния мускул (миокарда); най-важната форма на коронарна болест на сърцето. Инфарктът на миокарда се причинява от остро запушване на лумена на коронарната артерия от тромб или подута атеросклеротична плака.Симптоми и протичане. Началото на миокарден инфаркт се счита за появата на интензивна и продължителна (повече от 30 минути, често много часове) субстернална болка (ангинозно състояние), която не се облекчава от многократни дози нитроглицерин; понякога картината на атака е доминирана от задушаване или болка в епигастричния регион.
Усложнения на остър пристъп: кардиогенен шок, остра левокамерна недостатъчност до белодробен оток, тежки аритмии с понижаване на кръвното налягане, внезапна смърт. IN остър периодинфаркт на миокарда, артериална хипертония, която изчезва след отшумяване на болката, учестен пулс, повишаване на телесната температура (2-3 дни) и броя на левкоцитите в кръвта, последвано от повишаване на ESR, повишена активност на ензимите креатинфосфокиназа , аспартат аминотрансфераза, лактат дехидрогеназа и др. Епистенокардит перикардит (болка) може да се появи в областта на гръдната кост, особено по време на дишане, често се чува шум от перикардно триене).
Усложненията на острия период включват, в допълнение към горните: остра психоза, повторен инфаркт, остра аневризма на лявата камера (изпъкналост на нейната изтънена некротична част), разкъсвания на миокарда, междукамерната преграда и папиларните мускули, сърдечна недостатъчност, различни разстройстваритъм и проводимост, кървене от остри стомашни язви и др.
При благоприятно протичане процесът в сърдечния мускул навлиза в стадия на белези. Пълен белег в миокарда се образува до края на 6 месеца след инфаркта.
Признаниесе извършва въз основа на анализ на клиничната картина, характерни промени в електрокардиограмата по време на динамично наблюдение и повишени нива на специфични за сърцето ензими. В съмнителни случаи се извършва ехокардиография (откриване на "неподвижни" зони на миокарда) и радиоизотопно изследване на сърцето (миокардна сцинтиграфия).
Лечение.Необходима е спешна хоспитализация на пациента. Преди пристигането на линейката е необходимо да се даде на пациента нитроглицерин (от една до няколко таблетки с интервал от 5-6 минути). Валидолът е неефективен в тези случаи. В болницата са възможни опити за възстановяване на проходимостта на коронарните съдове (разтопяване на кръвни съсиреци с помощта на стрептокиназа, стретодеказа, алвезин, фибринолизин и др., приложение на хепарин, спешна хирургична интервенция - спешно коронарен байпас).
Необходими са болкоуспокояващи (наркотични аналгетици, аналгин и неговите препарати, възможна е анестезия с азотен оксид и др., епидурална анестезия - инжектиране на болкоуспокояващи под мембраните на гръбначния мозък), използва се нитроглицерин (интравенозно и перорално), антагонисти на калциевите канали ( вераамил, нифедипин, сензит), бета-блокери (обзидап, анаприлин), антиагреганти (аспирин), лечение на усложнения.
Рехабилитацията (възстановяване на стабилно ниво на здраве и работоспособност на пациента) е от голямо значение. Активност на пациента в леглото - от първия ден, сядане - от 2-4 дни, ставане и ходене - на 7-9-11 дни. Времето и обхватът на рехабилитацията се избират строго индивидуално, след изписване на пациента от болницата тя се извършва в клиника или санаториум.
Хроничното заболяване, причинено от недостатъчно кръвоснабдяване на миокарда, в по-голямата част от случаите (97-98%) е следствие от атеросклероза на коронарните артерии на сърцето. Основните форми са ангина пекторис, миокарден инфаркт (виж), атеросклеротична кардиосклероза. Те се срещат при пациенти както изолирани, така и в комбинация, включително с различни усложнения и последствия (сърдечна недостатъчност, сърдечни аритмии и проводни нарушения, тромбоемболизъм).Ангина пекторис- пристъп на внезапна гръдна болка, която винаги отговаря на следните симптоми: има ясно определено време на поява и спиране, появява се при определени обстоятелства (при нормално ходене, след хранене или при тежък товар, при ускоряване, изкачване нагоре, рязко насрещен вятър и др. физическо усилие); болката започва да намалява или спира напълно под въздействието на нитроглицерин (1-3 минути след приемане на таблетката под езика).
Болката се локализира зад гръдната кост (най-характерно), понякога във врата, долната челюст, зъбите, ръцете, раменния пояс и в областта на сърцето. Характерът му е притискащ, стискащ, по-рядко парещ или болезнено усещащ се зад гръдната кост. В същото време кръвното налягане може да се повиши, кожата бледнее, изпотява се, пулсът варира и са възможни екстрасистоли (вижте Аритмии).
Признаниеизвършва се въз основа на разпит на пациента. Промените в електрокардиограмата са неспецифични и не винаги възникват. Тестове с дозирана физическа активност (велоергометрия - "велосипед", бягаща пътека - "бягаща пътека"), трансезофагеална стимулация на предсърдията могат да помогнат за изясняване на диагнозата. Коронарната ангиография ни позволява да идентифицираме степента и разпространението на атеросклеротичните лезии на коронарните артерии, както и възможностите за хирургично лечение.
Лечение.Облекчаване на пристъп на ангина пекторис: под езика - таблетка нитроглицерин, коринфар (кордафен, кордипин, форидон), корватон (сиднофарма). Ако е необходимо, приемът на таблетките може да се повтори. В междупристъпния период - удължени нитропрепарати (нитросорбид, изодинит, сустак, нитронг, сустонит и др.), бета-блокери (обзидан, анаприлин, атенолол, специкор и др.), калциеви антагонисти (верапамил, нифедипин, сензит), корватон. (сиднофарм). При възможност се извършва хирургично лечение - аорто-коронарен байпас (налагане на пътя на кръвоснабдяването на миокарда, заобикаляйки стеснените участъци на коронарните артерии).
кардиомиопатии- първични невъзпалителни миокардни лезии с неизвестна причина, които не са свързани с клапни дефекти или вродени сърдечни дефекти, коронарна болест на сърцето, артериална или белодробна хипертония или системни заболявания. Механизмът на развитие на кардиомиопатиите е неясен. Възможно е участието на генетични фактори и нарушения в хормоналната регулация на организма. Възможно въздействие не може да бъде изключено вирусна инфекцияи промени в имунната система.
Симптоми и протичане. Има основни форми на кардиомиопатии: хипертрофична (обструктивна и необструктивна), конгестивна (разширена) и рестриктивна (рядко).
Хипертрофична кардиомиопатия.Необструктивната (която не създава затруднения в движението на кръвта вътре в сърцето) се характеризира с увеличаване на размера на сърцето поради удебеляване на стените на лявата камера, по-рядко само на върха на сърцето. Може да се чуе шум. При хипертрофия на интервентрикуларната преграда със стесняване на изходния тракт на кръвта от лявата камера (обструктивна форма) се появява болка зад гръдната кост, пристъпи на замаяност с тенденция към припадък, пароксизмална нощен задух и силен систоличен шум. Често се срещат аритмии и нарушения на интракардиалната проводимост (блокади). Прогресията на кардиомиопатиите води до развитие на сърдечна недостатъчност. Електрокардиограмата разкрива признаци на левокамерна хипертрофия, понякога промените наподобяват тези при инфаркт на миокарда („инфарктоподобна” ЕКГ).
Застойната (разширена) кардиомиопатия се проявява чрез рязко разширяване на всички камери на сърцето в комбинация с тяхната лека хипертрофия и постоянно прогресираща, нелечима сърдечна недостатъчност, развитие на тромбоза и тромбоемболия. Прогнозата за прогресираща сърдечна недостатъчност е неблагоприятна. При тежки форми се наблюдават случаи на внезапна смърт.
Признание.Ехокардиографията и радиоизотопната вентрикулография помагат за изясняване на диагнозата. Необходимо е да се прави разлика между застойна кардиомиопатия и миокардит, тежка кардиосклероза.
Лечение.При хипертрофична кардиопатия се използват бета-блокери (анаприлин, обзидан, индерал); ако пътищата на изтичане на кръв от сърцето са нарушени, хирургичен метод. С развитието на сърдечна недостатъчност, ограничавайте физическата активност, приема на сол и течности, използвайте периферни вазодилататори (нитрати, капотен, празозин, депресия, молсидомин), диуретици, калциеви антагонисти (изоптин, верапамил).
Сърдечните гликозиди са практически неефективни. При застойна кардиопатия е възможна сърдечна трансплантация.
Възпалително увреждане на сърдечния мускул. Има ревматични, инфекциозни (вирусни, бактериални, рикетсиозни и др.), Алергични (лекарствени, серумни, постваксинални), дифузни заболявания на съединителната тъкан, наранявания, изгаряния, излагане на йонизиращо лъчение. Има и идиопатичен (т.е. неизвестен характер) миокардит на Абрамов-Фидлер. Водещата роля в развитието на възпалителния процес принадлежи на алергиите и отслабения имунитет.Симптоми и протичане. Миокардитът започва на фона на инфекцията или малко след нея с неразположение, понякога постоянна болка в сърцето, сърцебиене и прекъсвания в работата му и задух, а понякога и болки в ставите. Телесната температура е нормална или леко повишена. Началото на заболяването може да бъде незабележимо или скрито. Размерът на сърцето се увеличава рано.
Важни, но не постоянни признаци са нарушения на сърдечния ритъм (тахикардия - неговото увеличаване, брадикардия - неговото намаляване, предсърдно мъждене, екстрасистол) и проводимост (различни блокади). Могат да се появят акустични симптоми - притъпяване на тоновете, ритъм на галоп, систоличен шум. Миокардитът може да бъде усложнен от развитието на сърдечна недостатъчност, появата на кръвни съсиреци в сърдечните кухини, които от своя страна, отнесени от кръвния ток, причиняват некроза (инфаркт) на други органи (тромбоемболия). Протичането на заболяването може да бъде остро, подостро, хронично (рецидивиращо).
Признание.Строго не специфични знацимиокардит. Диагнозата се поставя въз основа на клинични признаци, промени в електрокардиограмата, ехокардиография, наличие лабораторни признацивъзпаление.
Лечение.Почивка на легло. Ранно записванеглюкокортикоидни хормони (преднизолон), нестероидни противовъзпалителни средства (аспирин, бутадион, ибупрофен, индометацин). Провежда се лечение на сърдечна недостатъчност, нарушения на сърдечния ритъм и проводимост. Те използват лекарства, които подобряват процесите на възстановяване на метаболизма в сърдечния мускул: ретаболил, нерабол, рибоксин, витамини В и С. За продължителен ход на заболяването - делагил, плаквенил.
Има функционален характер и се характеризира с нарушения в невроендокринната регулация на сърдечно-съдовата система.При юноши и млади мъже NCD най-често се причинява от несъответствие във физическото развитие и степента на зрялост на невроендокринния апарат. В други възрасти развитието на дистония може да бъде улеснено от нервно-психическо изтощение в резултат на остри и хронични инфекциозни заболяванияи интоксикация, липса на сън, преумора, неправилно хранене, сексуален живот, физическа активност (намалена или твърде интензивна).
Симптоми и протичане. Пациентите са загрижени за слабост, умора, нарушения на съня и раздразнителност. В зависимост от реакцията на сърдечно-съдовата система се разграничават 3 вида НЦД: сърдечна, хипотонична и хипертонична.
Сърдечен тип - оплаквания от сърцебиене, прекъсвания в сърдечната област, понякога усещане за липса на въздух, могат да се наблюдават промени в сърдечния ритъм (синусова тахикардия, тежка респираторна аритмия, суправентрикуларен екстрасистол). Няма промени в електрокардиограмата или понякога се отбелязват промени в Т вълната.
Хипотензивен тип - умора, мускулна слабост, главоболие (често провокирано от глад), студени ръце и крака, склонност към припадък.
Кожата обикновено е бледа, ръцете са студени, дланите са влажни, има понижение на систолното кръвно налягане под 100 mm Hg. Изкуство. Хипертоничният тип се характеризира с преходно повишаване на кръвното налягане, което при почти половината от пациентите не се комбинира с промяна в благосъстоянието и се открива за първи път по време на медицински преглед. За разлика от хипертонията, няма промени в очното дъно. В някои случаи може да има оплаквания от главоболие, сърцебиене, умора.
Лечение.Основно нелекарствени методи: нормализиране на начина на живот, процедури за закаляване, физическо възпитание и някои спортове (плуване, лека атлетика). Използват се физиотерапия, балнеолечение и санаториално лечение. При раздразнителност и нарушения на съня - препарати от валериана, майчинка, валокордин, понякога транквиланти. При хипотензивен тип - ЛФК, белоид, кофеин, фетанол. При хипертоничен тип - бега-блокери, препарати от рауволфия.
Среща се при облитерираща атеросклероза, облитериращ ендартериит. Основният симптом е появата на болка в мускулите на прасеца при ходене, която изчезва или намалява при спиране. Появата на интермитентна клаудикация се насърчава от захарен диабет, повишени липиди в кръвта, затлъстяване, тютюнопушене, напреднала и сенилна възраст. Обикновено облитериращата атеросклероза се комбинира със стесняване на кръвоносните съдове на мозъка, сърцето и бъбреците.Симптоми и протичане зависят от тежестта на нарушенията на кръвообращението в крайниците. Етап 1 - намаляване и липса на пулс в съдовете на краката. Етап 2 - същинска интермитентна клаудикация (болка в мускулите на прасеца и глутеалната област при ходене - пациентът може да ходи от 30 до 100 м), стадий 3 - болка в покой и през нощта с нарастваща интензивност, стадий 4 - значителна болка в покой, физическата активност е почти невъзможна: тежко недохранване на меките тъкани, тъканна некроза (некроза) на пръстите и краката, развитие на гангрена.
Разпознаване:ангиография, доплерография на съдове на долните крайници.
Лечение.Основното е хирургично, ако това не е възможно - консервативно: спазмолитици (но-шпа, папаверин, халидор), болкоуспокояващи, ганглийни блокери (дипрофен, диколин), антитромбоцитни средства (трентал, камбанки, аспирин), средства, които подобряват хранителните процеси в тъканите (витамини, компламин, солкосерил). Провеждат се физиотерапевтични процедури, хипербарна оксигенация (лечение с кислород в барокамера), санаторно-курортно лечение.
Остро или хронично възпаление на перикарда (перикардната торбичка, външната обвивка на сърцето). Има сух (адхезивен, включително констриктивен - компресивен) и излив (ексудативен) перикардит. Причините за перикардит могат да бъдат инфекции (вируси, бактерии, Mycobacterium tuberculosis, гъбички, протозои, рикетсии), ревматизъм, ревматоиден артрит, системен лупус еритематозус, миокарден инфаркт, уремия, травма (включително операционна зала, радиация), тумори, дефицит на витамин С и B1. Механизмът на развитие на перикардит често е алергичен или автоимунен.Симптоми и протичане определя се от основното заболяване и естеството на течността в перикарда, нейното количество (сухо или ексудативно) и скоростта на натрупване на течност. Първоначално пациентите се оплакват от неразположение, повишена телесна температура, болка зад гръдната кост или в областта на сърцето, често свързана с фазите на дишане (усилва се при вдишване), понякога болката наподобява ангина пекторис, често се чува триене на перикарда. Появата на течност в перикардната кухина е придружена от изчезване на болка и шум от триене на перикарда, задух, възниква цианоза, набъбват вените на шията и се появяват различни ритъмни нарушения (трептене, предсърдно трептене).
При бързо увеличаване на ексудата може да се развие сърдечна тампонада с тежка цианоза, повишена сърдечна честота, болезнени пристъпи на задух и понякога загуба на съзнание. Постепенно се засилват циркулаторните нарушения - появяват се отоци, асцит, черният дроб се увеличава. При продължителен перикардит може да настъпи отлагане на калциеви соли (бронирано сърце).
ПризнаниеРентгенографията на сърцето и ехокардиографията помагат.
Лечение.Използват се нестероидни противовъзпалителни средства (аспирин, реопирин, ибупрофен, индометацин и др.), В тежки случаи - глюкокортикоидни хормони (преднизолон). При инфекциозен перикардит - антибиотици. Ако има заплаха от тампонада, се извършва перикардна пункция. Провежда се лечение на сърдечна недостатъчност (диуретици, периферни вазодилататори, veroshpirop, кръвопускане). При констриктивен и гноен процес е възможна хирургична интервенция.
Придобити сърдечни дефекти.Увреждане на сърдечната клапа(и), чиито платна не са в състояние пълно разкриване(стеноза) на отвора на клапата или до затваряне (клапна недостатъчност) или и двете (комбиниран дефект). Най-честата причина за дефекта е ревматизъм, по-рядко - сепсис, атеросклероза, травма, сифилис. Стенозата се образува поради цикатрициално сливане; клапанна недостатъчност възниква поради разрушаване или увреждане на неговите клапи. Препятствията пред преминаването на кръвта причиняват претоварване, хипертрофия и разширяване на структурите над клапата. Затруднената сърдечна дейност нарушава храненето на хипертрофиралия миокард и води до сърдечна недостатъчност.
Митрална клапа- увреждане на митралната клапа, придружено от затруднено преминаване на кръвта от малкия кръг към големия кръг на нивото на левия атриовентрикуларен отвор. Пациентите имат задух, сърцебиене, кашлица, подуване и болка в десния хипохондриум. Възможно е цианотично зачервяване и се наблюдават аритмии (предсърдно мъждене, екстрасистолия).
Митрална стеноза- стесняване на левия атриовентрикуларен отвор. Специфични акустични белези са ритъмът на пъдпъдъка ("ръкопляскане" 1-ви сърдечен удар, 2-ри сърдечен тон и щракане на отвора на митралната клапа) и диастоличен шум. При леко стесняване на левия атриовентрикуларен отвор, задухът се появява само при големи физическа дейност. По-значителните стеснения причиняват задух при умерено, а след това при леко усилие, а след това и в покой. По време на пристъп на задушаване пациентите заемат принудително полуседнало положение, което улеснява дишането.
Признаниеизвършва се въз основа на акустична картина, данни от фонокардиография, ехокардиография.
Лечениепри тежка и умерена стеноза - хирургично (митрална комисуротомия); при сърдечна недостатъчност - диуретици, периферни вазодилататори, антиаритмични средства, при необходимост - електроимпулсна терапия; лечение и профилактика на основните заболявания, водещи до развитие на дефекта.
Недостатъчност на митралната клапа.Ако е незначителен, няма оплаквания, с напредване на дефицита може да се появи сърцебиене, повишена умора, умерен задух и задържане на течности. Появява се оток, черният дроб и размерът на сърцето се увеличават поради лявата му камера. Чува се систолен шум.
Комбинацията от стеноза и недостатъчност се нарича комбинирано заболяване на митралната клапа, което се характеризира с наличието на признаци и на двете лезии на митралната клапа.
Признание- въз основа на данни от анализа на акустичната картина, фонокардиография, ехокардиография.
Лечениеконсервативен, при тежка недостатъчност на митралната клапа - нейната замяна.
Аортен дефект- симптомите и курсът зависят от формата на дефекта и тежестта на нарушенията на кръвообращението.
Аортна стенозаТя може да бъде ревматична, атеросклеротична или вродена. Стесняването на началната част на аортата затруднява изпразването на лявата камера, а непълното изхвърляне на кръв в аортата причинява недостатъчност на церебралната и коронарната циркулация. Пациентите се оплакват от световъртеж, причерняване пред очите, болка в гърдите по време на физическа активност. Прогресирането на дефекта води до "митрализация", т.е. появата на признаци на митрална регургитация (задух, пристъпи на задух, предсърдно мъждене). Акустичен симптом аортна стенозапредставлява специфичен груб систолен шум, който се чува над аортата и се пренася към съдовете на шията.
Признаниевъз основа на данни от ехокардиографски и фонокардиографски изследвания.
Лечение.При значителна стеноза - хирургично (комисуротомия, изкуствена аортна клапа). Лекарствена терапиявключва нитрати, калциеви антагонисти, бета-адренергични блокери, диуретици. Недостатъчност на аортната клапа.Причината често е ревматизъм, както и увреждане на аортата поради сифилис, септичен ендокардит и атеросклероза. Пациентите са обезпокоени от задух, има пристъпи на задушаване и болка в гърдите (ангина), сърцебиене и усещане за пулсация в главата. Характерен акустичен признак е „нежен“ диастоличен шум. Размерът на сърцето се увеличава поради разширяването на кухината на лявата камера. Типично е понижението на диастоличното кръвно налягане (под 60 mmHg). "Митрализацията" на дефекта се развива бързо (виж аортна стеноза).
Признаниевъз основа на акустични данни, идентифициране на признаци на претоварване на лявата камера, фонокардиография, ехокардиография.
Лечение.Възможна е хирургична корекция на дефекта (имплантиране на изкуствена клапа). Консервативната терапия включва използването на нитрати, калциеви антагонисти, периферни вазодилататори, диуретици и сърдечни гликозиди.
Когато се комбинират пороци на различни клапи, се говори за комбиниран сърдечен порок (комбиниран митрално-аортен порок и др.). Симптомите и хода на заболяването зависят от тежестта и степента на увреждане на дадена клапа.
Издуване, изпъкналост или дори обръщане на едното или двете платна на митралната клапа в кухината на лявото предсърдие по време на контракция на лявата камера. Среща се при млади хора (15-30 години), при жените 9-10 пъти по-често, отколкото при мъжете. Появата на пролапс обикновено се свързва или с удължаване на сухожилните нишки и нарушаване на движението на клапите, или с увреждане на така наречените папиларни мускули, или с намаляване на размера на кухината на лявата камера.Симптоми и протичане. Възможни са оплаквания от болезнени усещания в областта на сърцето, обикновено възникващи на фона на емоционални преживявания, които не са свързани с физическа активност и не се облекчават от нитроглицерин. Болката често е постоянна, придружена от силно безпокойство и сърцебиене. Може да има усещане за прекъсване на работата на сърцето. При слушане на сърцето се открива "щракване" на върха в средата на систола (свиване на сърцето), последвано от шум. При 90% от пациентите пролапсът на митралната клапа е доброкачествен, без да причинява увреждане на здравето и работоспособността им.
ПризнаниеИзвършва се въз основа на фонокардиографски и ехокардиографски данни.
Лечениес малък пролапс на митралната клапа и липса на ритъмни нарушения не се изисква активно лечение. При тежък пролапс, придружен от болка и ритъмни нарушения, се използват бета-блокери (анаприлин, обзидан).
- виж раздел "Ревматични заболявания". Състояние, причинено от неизправност на сърцето като помпа, която осигурява необходимото кръвообращение. Той е следствие и проява на заболявания, които засягат миокарда или усложняват работата му: исхемична болест на сърцето и нейните дефекти, артериална хипертония, дифузни белодробни заболявания, миокардит, кардиомиопатии.Симптоми и протичане. Различават остра и хронична сърдечна недостатъчност в зависимост от скоростта на нейното развитие. Клиничните прояви варират с преобладаващо увреждане на дясната или лявата част на сърцето.
Левокамерна недостатъчноствъзниква, когато лявата страна на сърцето е увредена и претоварена. Конгестия в белите дробове - задух, пристъпи на сърдечна астма и белодробен оток и техните признаци на рентгенова снимка, повишена сърдечна честота се развиват с митрални сърдечни дефекти, тежки форми на коронарна болест на сърцето, миокардит, кардиомиопатии. Левокамерната недостатъчност се проявява чрез намаляване на мозъчното кръвообращение (замайване, потъмняване пред очите, припадък) и коронарното кръвообращение (ангина пекторис); характерно е за аортни дефекти, коронарна болест на сърцето, артериална хипертония и обструктивна кардиопатия. И двата вида левокамерна недостатъчност могат да се комбинират един с друг.
Деснокамерна недостатъчноствъзниква, когато дясната страна на сърцето е претоварена или увредена. Застойна деснокамерна недостатъчност (подуване на вените на шията, високо венозно налягане, цианоза на пръстите, върха на носа, ушите, брадичката, увеличен черен дроб, лека жълтеница, оток с различна тежест) обикновено се свързва със застойна левокамерна недостатъчност и е типичен за дефекти на митралната и трикуспидалната клапа, констриктивен перикардит, миокардит, застойна кардиомиопатия, тежка коронарна болест на сърцето. Неуспехът на изтласкване на дясната камера (признаци за него се откриват главно чрез рентгеново изследване и електрокардиограма) е характерен за стеноза на белодробната артерия на белодробна хипертония.
Дистрофична форма- крайният стадий на деснокамерна недостатъчност, при който се развива кахексия (изтощение на цялото тяло), дистрофични промени в кожата (изтъняване, блясък, гладкост на шарката, отпуснатост), оток - широко разпространен до анасарка (пълно подуване на кожа и телесни кухини), понижени нива на протеин в кръвта (албумин), нарушение на водно-солевия баланс на организма.
Разпознаване и оценка тежестта на сърдечната недостатъчност се извършва въз основа на клинични данни, изяснени от допълнителни изследвания (рентгенография на белите дробове и сърцето, електрокардиография и ехокардиография).
Лечение.Ограничаване на физическата активност, диета, богата на протеини и витамини, калий с ограничени натриеви соли (трапезна сол). Медикаментозното лечение включва прием на периферни вазодилататори (нитрати, апресин, коринфар, празозин, капотен), диуретици (фуроземид, хипотиазид, триампур, урегит), верошпирон, сърдечни гликозиди (строфантин, дигоксин, дигитоксин, целанид и др.).
Възпаление на вътрешната обвивка на сърцето (ендокард) с ревматизъм, по-рядко с инфекция (сепсис, гъбични инфекции), с дифузни заболявания на съединителната тъкан, интоксикация (уремия).Подострият (протрахиран) септичен ендокардит (инфекциозен ендокардит) е септично заболяване с основен източник на инфекция, локализиран върху сърдечните клапи. Най-често причинителите на заболяването са стрептококи, стафилококи, по-рядко ешерихия коли, син гноен бацил, протей и др.
Много по-често се засягат променени клапи поради придобити и вродени сърдечни пороци и клапни протези.
Симптоми и протичане. Характеризира се с повишаване на температурата, често с втрисане и изпотяване, с болки в ставите, бледност на кожата и лигавиците. При увреждане на клапите се появяват признаци, характерни за сърдечни пороци. Самото възпаление на сърдечния мускул се проявява с аритмия, проводни нарушения и признаци на сърдечна недостатъчност. При ангажиране на съдовете в процеса възникват васкулити (възпаление на съдовата стена), тромбози, аневризми (разширяване на съда), хеморагични кожни обриви (натъртвания), инфаркти на бъбреците и далака. Често се наблюдават признаци на дифузен гломерулонефрит, увеличени са черният дроб и далакът, появява се лека жълтеница.
Възможни усложнения: образуване на сърдечни заболявания, разкъсване на клапи, прогресиране на сърдечна недостатъчност, нарушена бъбречна функция и др. Кръвните тестове показват намаляване на хемоглобина, умерено намаляване на левкоцитите, значително увеличение на ESR.
Остър септичен ендокардите усложнение на общия сепсис, по своите прояви не се различава от субакутната форма, характеризира се само с по-бърз ход.
ПризнаниеЕхокардиографското изследване помага (открива увреждане на сърдечните клапи и пролиферация на бактериални колонии); Хемокултурите могат да открият причинителя на ендокардита и да определят неговата чувствителност към антибиотици.
Лечение.Антибиотици за дълго време и в големи дози, имунотерапия (антистафилококова плазма, антистафилококов гамаглобулин), имуномодулатори (Т-активин, тималин). Ако е необходимо, използвайте кратки курсове на глюкокоргоидни хормони (преднизолоп), хепарин, антиагреганти (аспирин, куралтил, трентал), ултравиолетово облъчванекръв, плазмафереза, хемосорбция.
Ако антибактериалната терапия за ендокардит или тежка, нелечима сърдечна недостатъчност е неефективна, е възможен хирургичен метод - отстраняване на засегнатата клапа, последвано от нейната подмяна.
* * * * * * *
НОВИ СЪОБЩЕНИЯ:
* * * * * * *
Дата на публикуване на статията: 02.03.2017 г
Дата на актуализиране на статията: 18.12.2018 г
От тази статия ще научите: какви видове сърдечни заболявания има (вродени и придобити). Техните причини, симптоми и методи на лечение (медицински и хирургични).
Сърдечно-съдовите заболявания са една от водещите причини за смърт. Руската статистика показва, че около 55% от всички починали граждани са страдали от заболявания от тази група.
Ето защо познаването на признаците на сърдечни патологии е важно за всеки, за да идентифицира болестта навреме и да започне незабавно лечение.
Също толкова важно е да се подлагате на профилактичен преглед от кардиолог поне веднъж на всеки 2 години, а от 60-годишна възраст - всяка година.
Списъкът на сърдечните заболявания е обширен, той е представен в съдържанието. Те се лекуват много по-лесно, ако се диагностицират на ранен етап. Някои от тях са напълно лечими, други не, но при всички случаи, ако започнете лечението навреме, можете да избегнете по-нататъчно развитиепатологии, усложнения и намаляване на риска от смърт.
Коронарна болест на сърцето (ИБС)
Това е патология, при която има недостатъчно кръвоснабдяване на миокарда. Причината е атеросклероза или тромбоза на коронарните артерии.
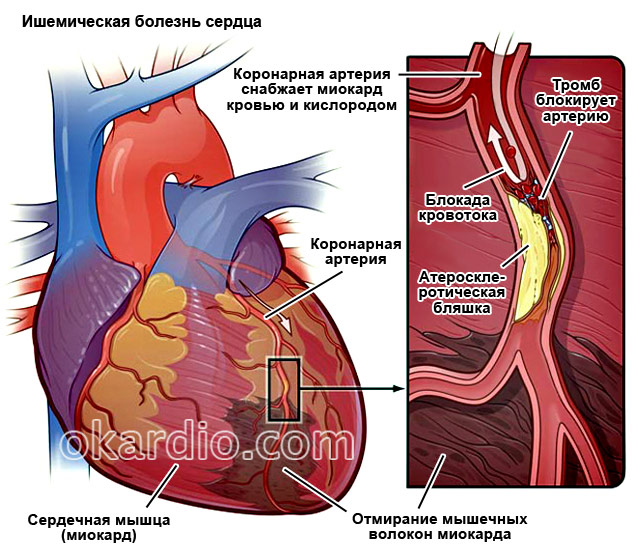
Класификация на ИБС
Острият коронарен синдром си струва да се говори отделно. Симптомът му е продължителна (повече от 15 минути) атака на болка в гърдите. Този термин не означава отделно заболяване, но се използва, когато е невъзможно да се разграничи инфаркт на миокарда от миокарден инфаркт въз основа на симптоми и ЕКГ. На пациента се поставя предварителна диагноза „остър коронарен синдром“ и незабавно се започва тромболитична терапия, която е необходима при всяко остра формаИБС. Окончателната диагноза се поставя след кръвни изследвания за маркери за инфаркт: сърдечен тропонин Т и сърдечен тропонин 1. Ако нивата им са повишени, пациентът е с миокардна некроза.
Симптоми на ИБС
Признак на ангина пекторис са пристъпи на парене, стискаща болка зад гръдната кост. Понякога болката се излъчва в лявата страна, към различни части на тялото: лопатка, рамо, ръка, шия, челюст. По-рядко болката е локализирана в епигастриума, така че пациентите могат да мислят, че имат проблеми със стомаха, а не със сърцето.
При стабилна стенокардия пристъпите се провокират от физическа активност. В зависимост от функционалния клас на стенокардия (наричана по-долу FC), болката може да бъде причинена от стрес с различна интензивност.
| 1 FC | Пациентът понася добре ежедневните дейности, като продължително ходене, лек джогинг, изкачване на стълби и др. Пристъпи на болка се появяват само при висока интензивност на физическата активност: бързо бягане, многократно вдигане на тежести, спортуване и др. |
|---|---|
| 2 FC | Атака може да настъпи след ходене повече от 0,5 km (7-8 минути без спиране) или изкачване на стълби, по-високи от 2 етажа. |
| 3 FC | Физическата активност на човек е значително ограничена: ходенето на 100–500 м или изкачването до 2-рия етаж може да предизвика атака. |
| 4 FC | Атаките се предизвикват дори от най-малкото физическо натоварване: ходене на по-малко от 100 м (например придвижване из къщата). |
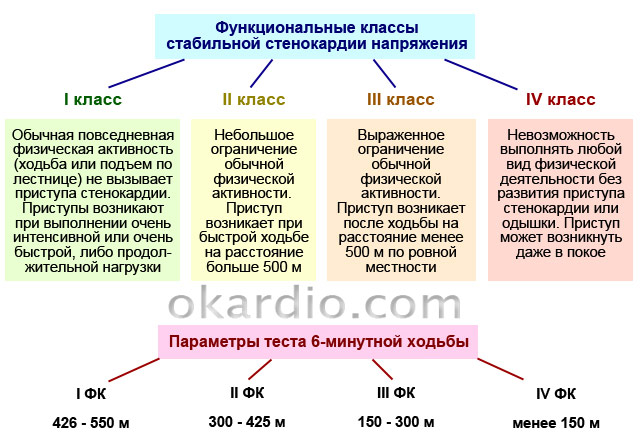
Нестабилната стенокардия се различава от стабилната по това, че пристъпите зачестяват, започват да се появяват в покой и могат да продължат по-дълго - 10-30 минути.
Кардиосклерозата се проявява с болка в гърдите, задух, умора, подуване и ритъмни нарушения.
Според статистиката около 30% от пациентите умират от това сърдечно заболяване в рамките на 24 часа, без да посетят лекар. Ето защо внимателно проучете всички признаци на MI, за да се обадите на линейка навреме.
Симптоми на МИ
| Форма | Знаци |
|---|---|
| Ангинозни - най-типичните | Притискаща, пареща болка в гърдите, понякога излъчваща към лявото рамо, ръката, лопатката, лява страналица. Болката продължава от 15 минути (понякога дори един ден). Не се отстранява с нитроглицерин. Аналгетиците само го отслабват временно. Други симптоми: задух, аритмии. |
| Астматик | Развива се пристъп на сърдечна астма, причинен от остра левокамерна недостатъчност. Основни признаци: чувство на задушаване, липса на въздух, паника. Допълнително: цианоза на лигавиците и кожата, ускорен сърдечен ритъм. |
| Аритмичен | Висок пулс, ниско кръвно налягане, световъртеж, възможно припадък. |
| Коремна | Болка в горната част на корема, която се излъчва към лопатките, гадене, повръщане. Често дори лекарите първоначално го бъркат със стомашно-чревни заболявания. |
| Цереброваскуларна | Замаяност или припадък, повръщане, изтръпване на ръката или крака. Клиничната картина на такъв МИ е подобна на исхемичен инсулт. |
| Безсимптомно | Интензивността и продължителността на болката е същата като при нормална болка. Може да има лек задух. Отличителна чертаболка - таблетката нитроглицерин не помага. |
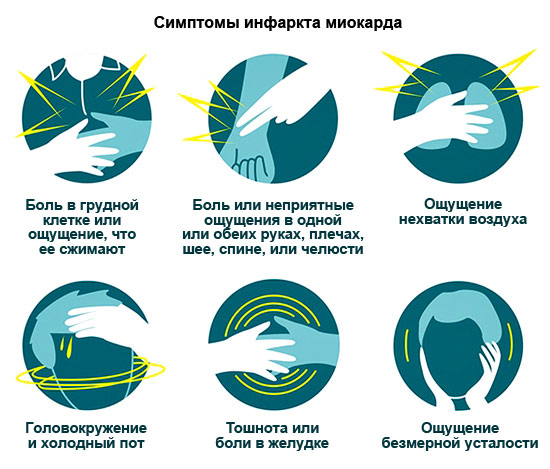
Лечение на коронарна артериална болест
| Стабилна стенокардия | Облекчаване на атака - нитроглицерин. Дългосрочна терапия: Аспирин, бета-блокери, статини, АСЕ инхибитори. |
|---|---|
| Нестабилна ангина | Спешна помощ: обадете се на линейка, ако възникне атака с по-голяма интензивност от обичайното, а също така дайте на пациента таблетка аспирин и таблетка нитроглицерин на всеки 5 минути 3 пъти. В болницата на пациента ще бъдат дадени калциеви антагонисти (верапамил, дилтиазем) и аспирин. Последното ще трябва да се приема постоянно. |
| Инфаркт на миокарда | Спешна помощ: незабавно повикване на лекар, 2 таблетки Аспирин, Нитроглицерин под езика (до 3 таблетки с интервал от 5 минути). При пристигането лекарите веднага ще започнат това лечение: ще вдишат кислород, ще приложат разтвор на морфин, ако нитроглицеринът не облекчи болката, и ще приложат хепарин за разреждане на кръвта. Допълнително лечение: облекчаване на болката с венозно приложениеНитроглицерин или наркотични аналгетици; предотвратяване на по-нататъшна некроза на миокардна тъкан с помощта на тромболитици, нитрати и бета-блокери; постоянна употреба на аспирин. Кръвообращението в сърцето се възстановява чрез следните хирургични операции: коронарна ангиопластика, стентиране,. |
| кардиосклероза | На пациента се предписват нитрати, сърдечни гликозиди, АСЕ инхибитори или бета-блокери, Аспирин, диуретици. |

Хронична сърдечна недостатъчност
Това е състояние на сърцето, при което то не е в състояние да изпомпва напълно кръвта в тялото. Причината са сърдечни и съдови заболявания (вродени или придобити дефекти, исхемична болест на сърцето, възпаления, атеросклероза, хипертония и др.).

В Русия повече от 5 милиона души страдат от CHF.
Етапи на CHF и техните симптоми:
- 1 – начален. Това лек дефицитна лявата камера, което не води до хемодинамични (циркулаторни) нарушения. Няма симптоми.
- Етап 2А. Лоша циркулация в един от кръговете (обикновено малкия кръг), уголемяване на лявата камера. Признаци: задух и сърцебиене при малко физическо натоварване, цианоза на лигавиците, суха кашлица, подуване на краката.
- Етап 2В. Хемодинамиката е нарушена и в двата кръга. Камерите на сърцето претърпяват хипертрофия или дилатация. Признаци: задух в покой, болки в гърдите, син оттенък на лигавиците и кожата, аритмии, кашлица, сърдечна астма, подуване на крайниците, корема, увеличен черен дроб.
- Етап 3. Тежки нарушения на кръвообращението. Необратими промени в сърцето, белите дробове, кръвоносните съдове, бъбреците. Всички признаци, характерни за етап 2В, се засилват и се появяват симптоми на увреждане на вътрешните органи. Лечението вече не е ефективно.

Лечение
На първо място е необходимо лечение на основното заболяване.
Провежда се и симптоматично лечение с лекарства. На пациента се предписва:
- АСЕ инхибитори, бета-блокери или алдостеронови антагонисти - за понижаване на кръвното налягане и предотвратяване на по-нататъшно прогресиране на сърдечно заболяване.
- Диуретици - за премахване на отоци.
- Сърдечни гликозиди - за лечение на аритмии и подобряване на работата на миокарда.
Дефекти на клапаните
Има два типични типа клапни патологии: стеноза и недостатъчност. При стеноза луменът на клапата е стеснен, което затруднява изпомпването на кръвта. В случай на недостатъчност клапата, напротив, не се затваря напълно, което води до изтичане на кръв в обратна посока.

По-често такива пороци на сърдечната клапа се придобиват. Те се появяват на фона на хронични заболявания (например исхемична болест на сърцето), предишни възпаления или лош начин на живот.
Аортната и митралната клапа са най-податливи на заболяване.
Симптоми и лечение на най-честите клапни заболявания:
| Име | Симптоми | Лечение |
|---|---|---|
| Аортна стеноза | В началния етап няма симптоми, така че е много важно редовно да се подлагате на профилактични сърдечни прегледи. В тежък стадий се появяват пристъпи на ангина пекторис, припадък по време на физическо натоварване, бледа кожа и ниско систолично кръвно налягане. |
Медикаментозно лечение на симптомите (поради клапни дефекти). Смяна на клапан. |
| Недостатъчност на аортната клапа | Повишена сърдечна честота, задух, сърдечна астма (пристъпи на задушаване), припадък, ниско диастолично кръвно налягане. | |
| Митрална стеноза | Недостиг на въздух, увеличен черен дроб, подуване на корема и крайниците, понякога дрезгав глас, рядко (в 10% от случаите) болка в сърцето. | |
| Недостатъчност на митралната клапа | Недостиг на въздух, суха кашлица, сърдечна астма, подуване на краката, болка в десния хипохондриум, Това е тъпа болкав сърцето. |
Пролапс на митралната клапа
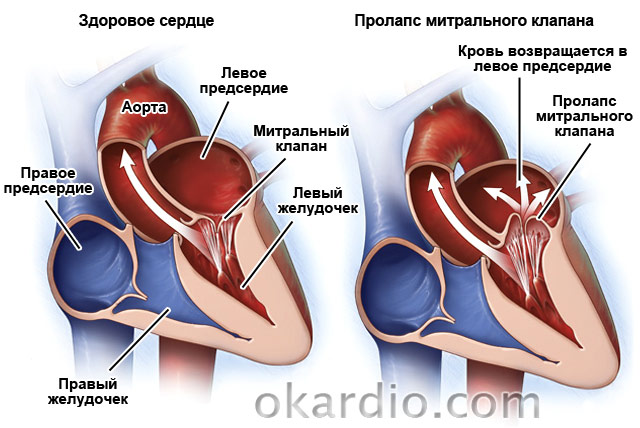
Друга често срещана патология е. Среща се при 2,4% от населението. Това е вроден дефект, при който платната на клапата "потъват" в лявото предсърдие. В 30% от случаите протича безсимптомно. При останалите 70% от пациентите лекарите отбелязват задух, болка в сърдечната област, придружена от гадене и усещане за „бучка“ в гърлото, аритмии, умора, световъртеж и често повишаване на температурата до 37,2–37,4 .
Лечението може да не е необходимо, ако заболяването е безсимптомно. Ако дефектът е придружен от аритмии или болка в сърцето, се предписва симптоматична терапия. Ако клапата се промени значително, е възможна хирургична корекция. Тъй като заболяването прогресира с възрастта, пациентите трябва да бъдат прегледани от кардиолог 1-2 пъти годишно.
Аномалия на Ебщайн

Аномалията на Ebstein е изместване на платната на трикуспидалната клапа в дясната камера. Симптоми: задух, пароксизмална тахикардия, припадък, подуване на вените на шията, разширяване на дясното предсърдие и горната част на дясната камера.
Не се провежда лечение на асимптоматични случаи. Ако симптомите са тежки, се извършва хирургична корекция или трансплантация на клапа.
Вродени сърдечни дефекти
ДА СЕ вродени аномалииструктурите на сърцето включват:
- Дефект на междупредсърдната преграда е наличието на комуникация между дясното и лявото предсърдие.
- Вентрикуларният септален дефект е анормална комуникация между дясната и лявата камера.
- Комплексът на Eisenmenger е високо разположен камерен септален дефект, аортата е изместена надясно и се свързва едновременно с двете камери (аортна декстропозиция).
- Отворете ductus arteriosus– комуникацията между аортата и белодробната артерия, която нормално присъства в ембрионалния стадий на развитие, не е надраснала.
- Тетралогията на Fallot е комбинация от четири дефекта: дефект на камерната преграда, декстропозиция на аортата, белодробна стеноза и хипертрофия на дясната камера.

Вродени сърдечни дефекти - признаци и лечение:
| Име | Симптоми | Лечение |
|---|---|---|
| Дефект на предсърдната преграда | При малък дефект признаците започват да се появяват в средна възраст: след 40 години. Това е задух, слабост, умора. С течение на времето се развива хронична сърдечна недостатъчност с всички характерни симптоми. как по-големи размеридефект, толкова по-рано започват да се появяват симптомите. | Хирургично затваряне на дефекта. Не винаги се случва. Показания: неефективност на лекарственото лечение на CHF, изоставане във физическото развитие при деца и юноши, повишено кръвно налягане в белодробния кръг, артериовенозен секрет. Противопоказания: веноартериален шънт, тежка левокамерна недостатъчност. |
| Вентрикуларен септален дефект | Ако дефектът е с диаметър по-малък от 1 cm (или по-малък от половината от диаметъра на аортния отвор), характерен е само задух при физическа активност с умерена интензивност. Ако дефектът е по-голям от определения размер: задух при леко усилие или в покой, болка в сърцето, кашлица. |
Хирургично затваряне на дефекта. |
| Комплекс Айзенменгер | Клинична картина: синкава кожа, задух, хемоптиза, признаци на ХСН. | Медикаментозно лечение: бета-блокери, ендотелинови антагонисти. Възможна е операция за затваряне на септалния дефект, коригиране на аортния произход и замяна на аортната клапа, но пациентите често умират по време на процедурата. Средната продължителност на живота на един пациент е 30 години. |
| Тетралогия на Фало | Син оттенък на лигавиците и кожата, забавяне на растежа и развитието (както физическо, така и интелектуално), гърчове, ниско кръвно налягане, симптоми на сърдечна недостатъчност. Средната продължителност на живота е 12-15 години. 50% от пациентите умират преди да навършат 3 години. |
Хирургичното лечение е показано за всички пациенти без изключение. В ранна детска възраст се извършва операция за създаване на анастомоза между субклавиалната и белодробната артерия за подобряване на кръвообращението в белите дробове. На 3–7 години е възможно да се извърши радикална хирургия: едновременна корекция на всичките 4 аномалии. |
| Открит дуктус артериозус | Продължава дълго време без клинични признаци. С течение на времето се появяват задух и сърцебиене, бледност или син оттенък на кожата и ниско диастолично кръвно налягане. | Хирургично затваряне на дефекта. Показан за всички пациенти, с изключение на тези, които имат дясно-ляво шунтиране. |
Възпалителни заболявания
Класификация:
- Ендокардит – засяга вътрешната обвивка на сърцето, клапите.
- Миокардит - мускулна мембрана.
- Перикардит - перикардната торбичка.
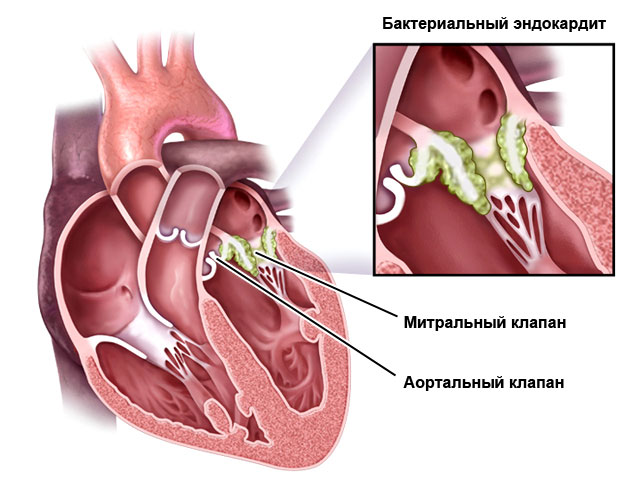
Те могат да бъдат причинени от микроорганизми (бактерии, вируси, гъбички), автоимунни процеси (например ревматизъм) или токсични вещества.
Възпалението на сърцето може да бъде и усложнение на други заболявания:
- туберкулоза (ендокардит, перикардит);
- сифилис (ендокардит);
- грип, възпалено гърло (миокардит).
Обърнете внимание на това и се консултирайте незабавно с лекар, ако подозирате грип или възпалено гърло.
Симптоми и лечение на възпаление
| Име | Симптоми | Лечение |
|---|---|---|
| Ендокардит | Висока температура (38,5–39,5), повишено изпотяване, бързо развиващи се клапни дефекти (откривани чрез ехокардиография), сърдечни шумове, увеличен черен дроб и далак, повишена чупливост на кръвоносните съдове (може да се видят кръвоизливи под ноктите и в очите), удебеляване на върховете на пръстите. | Антибактериална терапия за 4-6 седмици, трансплантация на клапа. |
| Миокардит | Може да възникне по няколко начина: пристъпи на болка в сърцето; симптоми на сърдечна недостатъчност; или с екстрасистоли и суправентрикуларни аритмии. Точна диагноза може да се постави въз основа на кръвен тест за специфични за сърцето ензими, тропонини и левкоцити. | Почивка на легло, диета (№ 10 с ограничение на солта), антибактериална и противовъзпалителна терапия, симптоматично лечение на сърдечна недостатъчност или аритмии. |
| Перикардит | Болка в гърдите, задух, сърцебиене, слабост, кашлица без храчки, тежест в десния хипохондриум. | Нестероидни противовъзпалителни средства, антибиотици, в тежки случаи - субтотална или тотална перикардектомия (отстраняване на част или цялата перикардна торбичка). |
Ритъмни нарушения
Причини: неврози, затлъстяване, нездравословно хранене, цервикална остеохондроза, лоши навици, интоксикация с лекарства, алкохол или наркотици, коронарна артериална болест, кардиомиопатия, сърдечна недостатъчност, синдроми на преждевременно камерно възбуждане. Последните са сърдечни заболявания, при които има допълнителни импулсни пътища между предсърдията и вентрикулите. За тези аномалии ще прочетете в отделна таблица.
Характеристики на ритъмни нарушения:
| Име | Описание |
|---|---|
| Синусова тахикардия | Учестен сърдечен ритъм (90–180 удара в минута), като същевременно се поддържа нормален ритъм и нормален модел на разпространение на импулси в сърцето. |
| Предсърдно мъждене (трептене) | Неконтролирани, неправилни и чести (200-700 в минута) предсърдни контракции. |
| Предсърдно трептене | Ритмични контракции на предсърдията с честота около 300 в минута. |
| Вентрикуларна фибрилация | Хаотични, чести (200-300 в минута) и непълни камерни контракции. Липсата на пълно намаляване провокира остра недостатъчносткръвообръщение и припадък. |
| Вентрикуларно трептене | Ритмични контракции на вентрикулите с честота 120-240 в минута. |
| Пароксизмална суправентрикуларна (надкамерна) тахикардия | Пристъпи на ритмичен бърз сърдечен ритъм (100-250 в минута) |
| Екстрасистолия | Спонтанни контракции извън ритъма. |
| Нарушения на проводимостта (синоатриален блок, междупредсърден блок, атриовентрикуларен блок, бедрен блок) | Забавяне на ритъма на цялото сърце или отделни камери. |
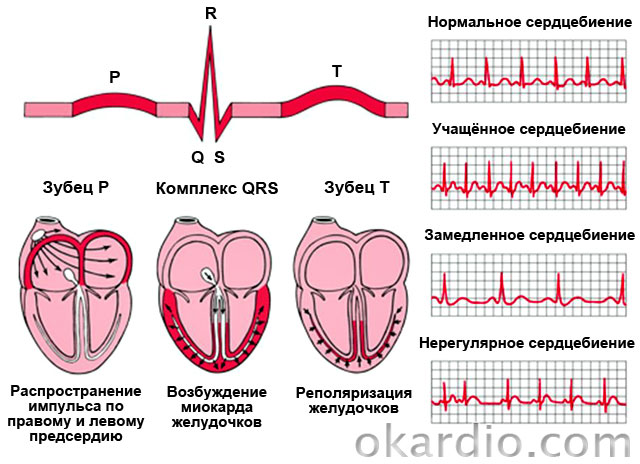
Синдроми на преждевременно възбуждане на вентрикулите:
| WPW синдром (синдром на Волф-Паркинсон-Уайт) | CLC синдром (Clerc-Levy-Christesco) |
|---|---|
| Признаци: пароксизмална (пароксизмална) суправентрикуларна или камерна тахикардия (при 67% от пациентите). Придружен от усещане за ускорен пулс, замаяност и понякога припадък. | Симптоми: склонност към пристъпи на суправентрикуларна тахикардия. По време на тях пациентът се чувства силен побойсърцето, може да се почувствате замаяни. |
| Причина: наличие на сноп на Kent, анормален път между предсърдието и вентрикула. | Причина: наличието на сноп на Джеймс между атриума и атриовентрикуларния възел. |
| И двете заболявания са вродени и доста редки. | |
Лечение на ритъмни нарушения
Състои се от лечение на основното заболяване, коригиране на диетата и начина на живот. Предписват се и антиаритмични лекарства. Радикалното лечение на тежки аритмии е инсталирането на дефибрилатор-кардиовертер, който ще "настрои" ритъма на сърцето и ще предотврати камерно или предсърдно мъждене. При смущения в проводимостта е възможна електрическа сърдечна стимулация.

Лечението на синдромите на преждевременно камерно възбуждане може да бъде симптоматично (елиминиране на атаките с лекарства) или радикално (радиочестотна аблация на анормалния проводен път).
кардиомиопатии
Това са заболявания на миокарда, които причиняват сърдечна недостатъчност, не са свързани с възпалителни процесиили патологии на коронарните артерии.
Най-често срещаните са хипертрофични и. Хипертрофичният се характеризира с нарастване на стените на лявата камера и интервентрикуларната преграда, разширен - с увеличаване на кухината на лявата и понякога на дясната камера. Първият се диагностицира при 0,2% от населението. Среща се при спортисти и може да причини внезапна сърдечна смърт. Но в този случай е необходимо да се извърши внимателна диференциална диагноза между хипертрофична кардиомиопатия и непатологично разширение на сърцето при спортисти.

-
 Милано Метрополитън: карта, цени на билети и полезни съвети Колко струват билетите?
Милано Метрополитън: карта, цени на билети и полезни съвети Колко струват билетите?
-
 Научете се да четете диаграми на Jeppesen - Урок Инсталиране на добавки, които значително ще подобрят графиката и реализма на симулатора
Научете се да четете диаграми на Jeppesen - Урок Инсталиране на добавки, които значително ще подобрят графиката и реализма на симулатора
-
 Кога и в какви случаи индивидуалният предприемач трябва да подаде нулева декларация?
Кога и в какви случаи индивидуалният предприемач трябва да подаде нулева декларация?
-
 Какво е епитет и как да го намерим?
Какво е епитет и как да го намерим?










