Hemoterapija za kolorektalni karcinom. Hemoterapija. Moji strahovi - šta se obistinilo, a šta nije
U standardnom režimu liječenja dizajniranom da produži život pacijenata s onkološkim patologijama probavnih organa, obavezno uključena kemoterapija. Ovo se široko koristi u eliminaciji maligne neoplazme Metoda se sastoji u izvođenju potentnih lijekovi specifično terapijske mjere.
Obaveznu kemoterapiju za ovu bolest treba propisati svakom konkretnom pacijentu strogo pojedinačno, ovisno o općem stanju osobe i prisutnosti određenih kliničkih pokazatelja, obliku i stadiju patologije koji su identificirani. Pravilno odabran režim i tijek antitumorske terapije pomaže poboljšanju kvalitete života oboljelih od raka.
Tradicionalno, dugi niz godina, korištene su 2 vrste hemije:
monokemoterapija. Ova metoda je izvršiti kurs tretmana koristeći jedan lijek protiv raka i najčešće se koristi na 1 glavnom organa za varenje;
polikemoterapija. Upotreba ove tehnike podrazumijeva propisivanje nekoliko snažnih lijekova pacijentu koje mora uzimati uzastopno ili istovremeno.
Potonji tip liječenja, koji koristi prilično složene kombinacije nekoliko lijekova protiv raka, najčešće se koristi. Njegova prednost je u mogućnosti postizanja maksimuma terapeutski efekat, što uključuje supresiju vitalne aktivnosti mutiranih ćelija ili njihovu potpunu smrt.
Prilično često u poslednjih godina Hemoterapija je počela uključivati ciljano, hormonsko i imunološko liječenje. Oni su veoma efikasni i manje traumatični načini da telo zaustavi mutaciju ćelija. Vrste takve terapije i njihove glavne prednosti:
- Ciljana terapija. Zaustavlja reprodukciju i rast abnormalnih ćelija zbog ciljanih efekata na DNK i receptore kancerozni tumor.
- Imunoterapija. Zaustavlja razvoj malignih ćelija usled povećane sposobnosti uz pomoć određenih lekova imunološki sistem identifikovati i uništiti strane agente.
- Hormonska terapija. Eliminira hormonski zavisne tumore koji se ne mogu uništiti tradicionalnom hemijom upotrebom posebnih hormonskih lijekova.
Ovakve terapijske mjere koriste se potentnim kemoterapijskim lijekovima u modernim kliničku praksu počinju da se identifikuju kao nezavisni tipovi terapije protiv raka. Njihov brzi razvoj je zbog visoke efikasnosti i minimalnog broja kontraindikacija i nuspojava.
Osobine hemije u različitim fazama razvoja
U protokolima antitumorskog kompleksa sa kancerozni tumori u želucu koji je u fazi 1-2 razvoja, hemija je uključena kao pomoćni kurs, a može se prepisati kao u preoperativni period, i direktno tokom hirurška intervencija ili posle njega. U ovim fazama razvoja patološko stanje glavnog organa za varenje, koristi se kompleksno terapijsko djelovanje nekoliko antitumorskih farmaceutskih sredstava, drugačiji mehanizam uticaj. Efikasnost kemoterapije je posljedica činjenice da se aktivne komponente lijeka, koje se primjenjuju infuzijom kapanjem i uzimaju oralno, vrlo dobro šire po tijelu.
U završnim fazama razvoja u glavnom probavnom organu kancerogenog tumora, značaj hemije se povećava. Najčešće se oboljelima od raka propisuje sistemska terapija, iako se ponekad preporučuje intraperitonealna primjena citostatika. Izvodi se kroz mali rez napravljen u trbušni zid. Kemoterapija raka želuca 4. stupnja s metastazama uključuje odabir takvih mjera liječenja kao što su adjuvantni, koji se propisuju nakon operacije na glavnom probavnom organu ili izloženosti zračenju, i neoadjuvantni, prethodno provedeni.
Kemoterapija raka želuca u kasnijoj fazi 3 ima sljedeće vrste:
- kurativno ili kurativno, uključujući pomoćnu i neoadjuvantnu terapiju. Koristi se u slučajevima kada je hirurška intervencija dozvoljena;
- palijativno. Namijenjen je zaustavljanju rasta neoperabilnih tumora.
U kasnijim stadijumima raka često se propisuje nezavisna antitumorska terapija. Potreba za njim nastaje samo kada je resekcija tumora ili njegova eliminacija zračenjem nemoguća. Ove vrste hemioterapije za karcinom želuca primenjuju se isključivo u bolnici, pod direktnim nadzorom lekara. Prepisuju se i kada nema efekta od drugih metoda.
Adjuvantna kemoterapija za rak želuca
Ova vrsta antitumorskog tretmana je neophodna nakon što je tretman obavljen na zahvaćenom organu za varenje. radikalna operacija. No, vrijedno je napomenuti da je takva kemoterapija nakon uklanjanja želuca dopuštena samo ako pacijent nema kliničke, histološke i radiološke znakove rezidualnog patološkog fenomena. Njegov glavni cilj je uklanjanje mikroskopskih metastaza.
Adjuvantna kemoterapija ima preventivnu prirodu, jer može utjecati na pojedine dijelove preostale nakon operacije. abnormalne ćelije, cirkulišu kroz krvotok. Ova metoda nije standardni antitumorski tretman i koristi se uglavnom kao preventivna kemoterapija nakon operacije. Glavni razlog za to ovaj tip terapijske aktivnosti se ne koristi u svim slučajevima, nedostatak je specijalizovanih alata za efikasan tretman tumori želuca.
Nakon operacije koristi se i intraperitonealna kemoterapija. Ova metoda terapije se koristi samo kada se kod bolesnika s karcinomom pojave znaci koji ukazuju na širenje mutiranih stanica iz glavnog probavnog organa na unutrašnju trbušnu površinu. To dovodi do razvoja ascitesa (nakupljanje tečnosti u abdomenu). Tokom kursa kemoterapije, stručnjaci ga uklanjaju pomoću katetera. Kroz njega se u peritoneum ulijevaju lijekovi za kemoterapiju otopljeni i zagrijani na 40 °C. Dodatno, uz intraperitonealnu hemiju za uklanjanje lijekova iz tijela, pacijentima s karcinomom se propisuju IV tekućine i antiemetici.
Neoadjuvantna kemoterapija za rak želuca
Ova metoda liječenja, za razliku od adjuvantnog liječenja, provodi se neposredno prije početka glavnog toka terapije. Njegov glavni cilj je smanjiti veličinu primarnog tumora kako bi se olakšala operacija i samim tim poboljšali rezultati.
Standardna neoadjuvantna kemoterapija za rak želuca sastoji se od korištenja najoptimalnijeg AC režima:
- Adriamicin, čiji je često korišćeni analog doksorubicin. Lijek se propisuje intravenozno u dozi od 45 mg/m2 dnevno.
- Ciklofosfamid. Kemoterapija prije operacije za uklanjanje raka želuca ovim lijekom također se provodi intravenskim injekcijama. Općenito prihvaćena doza je 500 mg/m2 dnevno.
Preoperativna hemoterapija po AC režimu podrazumeva ponavljanje šest puta u razmaku od 3 nedelje. Mnogi pacijenti su zainteresirani za pitanje kako se izračunava površina tijela. To obično rade ljekari kada propisuju lijek, ali za opće informacije Treba reći da se za to koristi Mostellerova formula. Njegovo značenje je da je potrebno izvesti kvadratni korijen tjelesne težine, u kilogramima, pomnožiti sa visinom u centimetrima i podijeliti sa 3600.
Palijativna kemoterapija
Ishrana tokom hemoterapije za karcinom želuca treba da bude ograničena, jer pacijenti sa rakom ne mogu da podnose mnoge poznate namirnice. To se uglavnom odnosi na masnu i tešku hranu, topla jela, kao i kisele krastavce i začinjene začine. Pijenje alkohola je također neprihvatljivo, jer alkoholna pića mogu lako izazvati recidiv.
Ishrana nakon kemoterapije zahtijeva pridržavanje određena pravila obroci:
- najveći dio proizvoda na stolu bolesne osobe trebao bi sadržavati povećanu količinu minerala i vitaminski kompleksi, kao i proteini;
- Potrebno je održavati frakcijsku prehranu, odnosno jesti često, ali u minimalnim porcijama;
- Sva jela koja sadrže iritirajuću hranu treba isključiti iz svakodnevne prehrane.
Dijeta za hemoterapiju raka želuca propisana u postoperativnom periodu mora direktno ispunjavati određene zahtjeve. Glavni značaj u ovom slučaju pridaje se konzumaciji proizvoda važnih za funkcionisanje organizma, koji sadrže minimum masti i bilo kakvih hemijskih mikroelemenata koji mogu nadražujuće delovati na sluzokožu organa za varenje.
Praćenje kompatibilnosti proizvoda takođe se smatra veoma važnim. Tek kada su međusobno idealno prilagođene, postoji rizik od dodatnog oštećenja želuca, što može izazvati recidiv bolesti, praćen pojačanim bol. Posebno treba reći o ishrani pacijenata oboljelih od raka u posljednjem, uznapredovalom stadijumu raka. Kako bi održali vitalne funkcije njihovih tijela, daju se intravenozno kroz kapaljku, fiziološki rastvor, proteine i glukozu.
Kako obnoviti želudac nakon kemoterapije?
Uprkos visokoj efikasnosti hemoterapije, nakon njenog kursa ona je neophodna poseban tretman, vraćanje funkcionisanja organa oštećenih tokom terapijskih mjera. Glavni zadaci u ovom slučaju su normalizacija funkcioniranja interni sistemi tijela, jačanje imunološkog sistema čovjeka i oslobađanje od intoksikacije, odnosno otklanjanje poremećaja uzrokovanih uzimanjem snažnih lijekova.
Svakom konkretnom pacijentu potreban je individualni program za obnavljanje tijela, koji uključuje ne samo dijetu, već i fizikalnu terapiju, plivanje, limfna drenaža, terapija aromama i sokovima, čišćenje organizma biljnim odvarima.
Obnavljanje želuca nakon kemoterapije uključuje prolazak kroz određene faze rehabilitacije:
- eliminacija zajedničkog teška intoksikacija. Dobri rezultati postižu se jačanjem režim pijenja dekocije bobica i lekovitog bilja, kao i redovno uzimanje diuretičkih fitokomponenti;
- uklanjanje toksičnih tvari iz gastrointestinalnog trakta. Za to se koriste biljke koje luče sluz, na primjer sjemenke lana, bijeli sljez ili anđelika, polifepan i aktivni ugljen;
- korekcija disbakterioze. Da biste to učinili, koristite kompoziciju pripremljenu na bazi kombinacije biljaka poput islandske cetrarije, puzave majčine dušice i divljeg ruzmarina;
- Obnova mikroflore u probavnim organima provodi se živim sojevima korisnih bakterija, koji u velike količine nalazi u određenim proizvodima mliječne kiseline.
Program oporavka za eliminaciju malignih neoplazmi iz organa za varenje je neophodan čak i kada je kemoterapija raka želuca pravilno odabrana od strane specijaliste i uključuje samo moderne, visoko efikasne lijekove koji sprječavaju pojavu većine mogućih nuspojava.
Pacijente često zanima kako funkcionira kemoterapija za rak želuca? Poznavanje odgovora na ovo pitanje omogućava osobi s rakom da bude spremna za sve nijanse ove metode liječenja. Prema vodećim stručnjacima, koristi se za to lijekovi ne može samo da povuče veliki broj negativne posljedice, ali dovode do značajnog pogoršanja opšte stanje pacijent.
Zato liječnici koji pohađaju pažljivo vagaju sve prednosti i nedostatke prije nego što propisuju određeni kurs. Takođe, tokom takvog tretmana onkolozi vrše redovne kontrole kako bi pratili njegovu efikasnost. dijagnostičkih pregleda. Oni omogućavaju neophodne prilagodbe terapijskog kursa.
Informativni video:
Ruski onkološki istraživački centar nazvan po. N.N. Blokhin RAMS, Moskva
Hemoterapija za rak želuca.
S.A. Tyulandin
Uspjeh kemoterapije za rak želuca je skroman. Očigledna je potreba za traženjem novih efikasnih antitumorskih lijekova i njihovih kombinacija.
U radu će se razmatrati uloga liječenja lijekovima u bolesnika s karcinomom želuca, a posebno značaj kemoterapije u liječenju diseminiranih bolesnika i preoperativne terapije kod pacijenata s lokalno uznapredovalom bolešću, kao i mogućnost adjuvantne kemoterapije za operabilni želudac. rak.
Diseminirani rak želuca
Da li je hemoterapija neophodna za pacijente sa metastatskim karcinomom želuca?
Ovo pitanje može nekome izgledati neprikladno, ali u našoj praksi često se susrećemo sa pacijentima kojima je savjetovano da odbiju kemoterapiju. Hirurzi koji rade u bolnicama opšte hirurgije pokazuju poseban skepticizam u pogledu mogućnosti hemoterapije. Osnova za ovaj skepticizam je nesposobnost moderne kemoterapije da izliječi pacijente sa rakom želuca. Međutim, randomizirana ispitivanja koja su upoređivala rezultate kemoterapije i simptomatske terapije uvjerljivo su pokazala da terapija lijekovima produžava očekivani životni vek pacijenata sa metastatskim procesom sa 3-5 meseci na 10-12 meseci (tabela 1). Na osnovu rezultata ovih studija, sada se smatra neetičkim odbiti kemoterapiju pacijentu s diseminiranim karcinomom želuca.
Tabela 1. Poređenje efikasnosti kemoterapije i simptomatske terapije kod pacijenata sa metastatskim karcinomom želuca
|
Broj pacijenata |
Životni vijek |
|
|
FAMTX |
10 mjeseci |
|
|
Simptomatska terapija |
3 mjeseca |
|
|
FBMTX |
12 mjeseci |
|
|
Simptomatska terapija |
3 mjeseca |
|
|
ELF |
10 mjeseci |
|
|
Simptomatska terapija |
4 mjeseca |
|
|
ELF |
10,2 mjeseca |
|
|
Simptomatska terapija |
5 mjeseci |
Učinkovitost različitih antitumorskih lijekova u karcinomu želuca
U tabeli U tabeli 2 prikazana je učestalost objektivnih efekata pri propisivanju različitih antitumorskih lekova kod pacijenata sa metastatskim karcinomom želuca. Njihova efikasnost ne prelazi 30%, što ukazuje na nisku osjetljivost raka želuca na lijekove kojima raspolažemo. Do nedavno, glavni lijek za liječenje raka želuca bio je 5-fluorouracil. Danas cisplatin, taksani i irinotekan dobijaju sve veću popularnost.
Šta je efikasnije: 5-fluorouracil ili kombinacije?
Još uvijek nema uvjerljivih dokaza da je monoterapija 5-fluorouracilom manje efikasna od kombinirane kemoterapije sa ili bez 5-fluorouracila. U literaturi postoje samo dvije randomizirane studije (Tabela 3) koje upoređuju efikasnost 5-fluorouracila i kombinacija na njemu. Pokazalo se da prilikom dirigovanja
Tabela 2. Djelotvornost različitih antitumorskih lijekova u bolesnika s diseminiranim karcinomom želuca
|
Droge |
Broj pacijenata |
Objektivni efekat, % |
|
antimetaboliti: |
||
|
5-fluorouracil |
416 |
|
|
metotreksat |
||
|
gemcitabin |
||
|
UFT |
188 |
|
|
hidroksiurea (per os) |
||
|
ftorafur (per os) |
||
|
antibiotici: |
||
|
mitomicin-C |
211 |
|
|
doksorubicin |
141 |
|
|
epirubicin |
||
|
Derivati platine: |
||
|
cisplatin |
139 |
|
|
karboplatin |
||
|
taksani: |
||
|
paklitaksel |
||
|
docetaksel |
123 |
|
|
Inhibitori topoizomeraze: |
||
|
irinotekan |
||
|
topotecan |
Kombinirana kemoterapija često ima objektivan antitumorski učinak, koji, međutim, ne dovodi do produženja životnog vijeka u odnosu na primjenu monoterapije 5-fluoro-uracilom. Treba priznati da mali broj pacijenata koji su učestvovali u ovim studijama ne dozvoljava nam da govorimo o statističkoj pouzdanosti dobijenih rezultata. Istovremeno, u većini zemalja svijeta mogućnost postizanja većeg antitumorskog efekta nagnula je vagu u korist propisivanja kombinirane kemoterapije.
Koji je kombinovani režim kemoterapije standardni za prvu liniju kemoterapije?
Odgovor na ovo pitanje je u različite zemlje i biće drugačije na različitim kontinentima. Nijedna od kombinacija proučavanih u randomiziranim studijama nije pokazala uvjerljive prednosti u odnosu na druge. Jednostavno rečeno, nijedan od njih nije dovoljno efikasan za liječenje raka želuca. Mnoge od predloženih kombinacija u početku su pokazale impresivne rezultate. Međutim, prilikom provođenja randomiziranih studija, nijedna od njih nije mogla potvrditi prethodno dobijene rezultate (Tabela 4).
80-ih godina najpopularnija kombinacija bila je FAM (5-fluorouracil, doksorubicin i mitomicin-C), čija je efikasnost u prvim studijama bila više od 40%. Međutim, u randomiziranim studijama, očekivani životni vijek je bio sličan između FAM-a i 5-fluorouracila, au novijim studijama, efikasnost kombinacije FAM-a smanjena je na 9-25%. Početkom 90-ih, nakon randomiziranog ispitivanja u kojem je kombinacija FAM pokazala lošije rezultate, zamijenjena je kombinacijom FAMTX (5-fluorouracil, doksorubicin, metotreksat). Kombinacija FAMTX se smatra standardnom za kemoterapiju diseminiranog karcinoma želuca. Kada ga poredimo
Tabela 3. Rezultati poređenja efikasnosti 5-fluorouracila i kombinacija na njemu u
pacijenata sa metastatskim karcinomom želuca
|
Broj pacijenata |
Objektivni efekat, % |
Očekivano trajanje života, mjeseci |
|
|
5-FU |
|||
|
5-FU+doksorubicin |
|||
|
FAM |
|||
|
5-FU |
7,5 |
||
|
FAM |
|||
|
103 |
Tabela 4. Rezultati randomiziranih studija kod pacijenata sa metastatskim karcinomom želuca
|
Književni izvor |
Mode |
Broj |
Cilj |
Trajanje |
|
bolestan |
Efekat, % |
život, mjeseci |
||
|
Wils J. i ostali (1991.) |
FAM |
103 |
7,2 |
|
|
FAMTX |
105 |
10,5* |
||
|
Kelsen D. et al. (1991) |
FAMTX |
|||
|
EAP |
||||
|
Vanhoefer U. et al. (2000) |
FAMTX |
6,7 |
||
|
ELF |
7,2 |
|||
|
7,2 |
||||
|
Cocconi G. et al. (2001) |
FAMTX |
200 |
6,9 |
|
|
PELF |
7,7 |
|||
|
Webb A. et al. (1997) |
FAMTX |
130 |
6,1 |
|
|
ECF |
126 |
8,7 * |
*str<0.05.
sa kombinacijom EAP (etopozid, doksorubicin, cisplatin) sa jednakom efikasnošću, FAMTX se pokazao manje toksičnim.
Krajem 90-ih, kombinacije koje sadrže platinu počele su se sve više koristiti. Jedan od ovih režima je PF kombinacija, u kojoj se, nakon primjene cisplatina, daje produžena infuzija 5-fluorouracila u trajanju od 5 dana.
U studiji EORTC odlučeno je da se uporedi efikasnost kombinacija FAMTX, PF i ELF (etopozid, leukovorin, 5-fluorouracil). ELF je predložen za liječenje starijih i oslabljenih pacijenata kao minimalne toksičnosti, a popularan je zbog lakoće primjene i mogućnosti ambulantnog liječenja. Rezultati su bili razočaravajući. Efikasnost sve tri kombinacije nije prelazila 20%, a prosječan životni vijek bio je isti i iznosio je oko 7 mjeseci. Autori su zaključili da se nijedna od proučavanih kombinacija ne može smatrati standardnom za kemoterapiju kod pacijenata sa diseminiranim karcinomom želuca i naglasili potrebu za razvojem novih kombinacija.
Druga PELF kombinacija koja sadrži cisplatin (cisplatin, epirubicin, leukovorin i 5-fluorouracil) također se nije pokazala superiornom u odnosu na FAMTX režim, a učestalost nuspojava je bila veća u PELF grupi.
Danas su poznati rezultati samo jedne studije u kojoj je kombinacija FAMTX pokazala skromnije rezultate u odnosu na kombinaciju ECF koja sadrži cis-platinu (epirubicin, cisplatin, dugotrajne infuzije 5-fluorouracila). Stope objektivnog efekta (46% naspram 21%) i srednje preživljavanje (8,7 naspram 6,1 mjeseci) bili su značajno bolji za ECF. Dakle, kombinacije sa uključivanjem cisplatina samo su neznatno poboljšale prognozu pacijenata sa metastatskim karcinomom želuca.
Gore navedeni podaci sugeriraju da ne postoje standardi liječenja lijekovima za pacijente s metastatskim karcinomom želuca. PF se smatra standardom u SAD-u, Koreji i Japanu, dok se ECF češće koristi u Evropi. Mnogi, smatrajući kombinacije koje sadrže cisplatin previše toksične, radije koriste režime „bez platine“ (ELF ili FAMTX). U pogledu trenutne efikasnosti, kombinacije platine imaju neke prednosti, koje, međutim, ne utiču značajno na očekivani životni vek pacijenata sa diseminiranim karcinomom želuca.
Izbor jednog ili drugog režima treba odrediti specifičnom kliničkom situacijom, a posebno općim stanjem pacijenta. Stoga, kada liječimo mlade pacijente u općenito zadovoljavajućem stanju bez pridruženih komplikacija kao što je krvarenje, radije propisujemo režime koji sadrže platinu, kao što je MEP. Kod starijih i oslabljenih pacijenata, poželjna kombinacija je ELF, koji ima umjerenu toksičnost i može se izvoditi ambulantno.
Kako poboljšati rezultate kemoterapije?
Posljednjih godina se povećao interes za korištenje taksana i irinotekana u liječenju pacijenata sa karcinomom želuca. U monoterapiji, efikasnost ovih lijekova bila je 21-23%. Kombinacija docetaksela i cisplatina bila je efikasna kod 16 (37%) od 39 pacijenata sa prosječnim životnim vijekom od 10,4 mjeseca.
U studiji E. Van Cutsem et al. Postavljen je zadatak odrediti optimalnu kombinaciju uključujući docetaksel kod pacijenata sa karcinomom želuca. Kada se uporedi kombinacija TC (docetaksel i cisplatin) i TCF (docetaksel, cisplatin i 5-fluorouracil), obe kombinacije su pokazale visoku antitumorsku efikasnost (stopa objektivnog efekta bila je 35% i 56%, respektivno) i značajno vreme do progresije (5,0 i 5,9 mjeseci, respektivno) sa jednakom učestalošću nuspojava. Na osnovu toga, TCF kombinacija je odabrana za testiranje u komparativnom randomiziranom ispitivanju u kojem bi pacijenti iz kontrolne grupe primali infuzije cisplatina i 5-fluorouracila.
Druga kooperativna studija upoređivala je efikasnost i toksičnost kombinacije IP (irinotekan i cisplatin) i IFU (irinotekan, leukovorin i 5-fluorouracil) kod pacijenata sa uznapredovalim karcinomom želuca. Stopa objektivnih efekata u IP grupi iznosila je 28%, u IFU grupi - 39%, što je poslužilo kao osnova za dalje proučavanje kombinacije IFU u randomiziranom ispitivanju. Stoga je moguće da će rezultati tekućih randomiziranih studija odrediti vrijednost docetaksela i irinotekana u kombiniranoj kemoterapiji za diseminirani karcinom želuca.
Proučava se i mogućnost primjene novih oralnih fluoropirimidina (kapecitabin, UFT) u kombiniranoj kemoterapiji, koji po svojim farmakokinetičkim parametrima imitiraju dugotrajne intravenske infuzije 5-fluorouracila. U tom smislu, čini se logičnim zamijeniti produžene infuzije 5-fluorouracila, koje su toliko zamorne za osoblje i pacijente, oralnim kapecitabinom ili UFT u kombinaciji ECF. Pokazalo se da kapecitabin u dozi od 1000 mg/m2 dva puta dnevno u kombinaciji sa cisplatinom u dozi od 60 mg/m2 prvog dana i epirubicinom u dozi od 50 mg/m2 svake 3 nedelje ima zadovoljavajuću podnošljivost i efikasan kod 39% pacijenata sa adenokarcinomom želuca. Analiza farmakokinetike pokazala je da se kapecitabin dobro apsorbira čak i kod pacijenata koji su prethodno bili podvrgnuti resekciji želuca, dok je koncentracija lijeka u krvi slična onoj tijekom dugotrajnih intravenskih infuzija 5-fluorouracila.
Za liječenje 50 pacijenata s metastatskim karcinomom želuca korištena je kombinacija koja je uključivala epirubicin 50 mg/m2 prvog dana, cisplatin 60 mg/m2 prvog dana i UFT 360 mg/m2 oralno dnevno tokom 21 dana uz istovremenu oralnu primjenu leucovorin u dozi od 45 mg, drugi kurs tretmana je sproveden 28. dana. Učestalost objektivnih efekata ispitivane kombinacije iznosila je 54,3% sa prosječnim životnim vijekom od 10 mjeseci. Prednost predložene kombinacije je pogodna primjena fluoropirimidina per os umjesto infuzije 5-fluorouracila u klasičnom ECF režimu.
Da li je moguće produžiti antitumorski efekat postignut tokom hemoterapije kod pacijenata sa karcinomom želuca upotrebom inhibitora angiogeneze? J. Fielding et al. demonstrirao je rezultate randomizirane studije koja je proučavala efikasnost novog antiangiogenog lijeka iz grupe inhibitora metaloproteinaze - marimastata. Studija je uključivala 369 pacijenata sa diseminiranim karcinomom želuca s objektivnim efektima ili stabilizacijom bolesti na kraju kemoterapije. Kada je kemoterapija prekinuta, davali su im placebo ili marimastat. Uzimanje marimastata značajno je povećalo vrijeme do progresije sa 135 dana u placebo grupi na 167 dana u grupi koja je primala marimastat. Jednogodišnje stope preživljavanja bile su 14%, odnosno 20%.
Hemoterapija druge linije za rak želuca
Danas ne postoje opšte prihvaćene preporuke za kemoterapiju druge linije kod pacijenata sa diseminiranim karcinomom želuca. Mogu samo podijeliti iskustva našeg odjela. Ako je kombinacija koja sadrži cisplatin (na primjer MEP, PF ili TPF) korištena kao prva linija kemoterapije, tada se kako proces napreduje najčešće se propisuje ELF kombinacija. Ako je ELF kombinacija korištena u prvoj fazi, onda se kombinacije uključujući cisplatin (cisplatin-mitomycin-C) propisuju kao kemoterapija druge linije u općenito zadovoljavajućem stanju. Osim toga, oralni fluoropirimidini, kao što su kapecitabin, UFT ili ftorafur, mogu se koristiti za kemoterapiju druge linije.
Lokalno uznapredovali rak želuca
Za T3-4 rak želuca, radikalna operacija je tehnički izazov. Osim toga, u ovoj fazi primarnog tumora postoji velika vjerovatnoća metastaza u regionalne limfne čvorove. U tom smislu postaje opravdana neoadjuvantna kemoterapija, koja, ako je uspješna, poboljšava mogućnost izvođenja radikalne operacije i uništava udaljene mikrometastaze. Nažalost, izvodljivost ovog pristupa još nije potvrđena podacima relevantnih studija. U dvije randomizirane studije, neoadjuvantna kemoterapija nije dovela do značajnog povećanja stope radikalne resekcije i, shodno tome, do poboljšanja dugoročnih ishoda u usporedbi s operacijom bez prethodne terapije lijekovima. U ovim studijama kao kemoterapija su korištene kombinacije FAMTX-a i PF-a, koje, kako je ranije pokazano, imaju blagi antitumorski učinak kod raka želuca. Neuspješnost neoadjuvantne terapije može objasniti niska efikasnost korištenih kombinacija. Nadamo se da će uvođenje u praksu novih kombinacija uključujući taksan, irinotekan i druge lijekove povećati učinkovitost neoadjuvantne terapije kod pacijenata s lokalno uznapredovalim karcinomom želuca. Takođe je veoma važno odrediti faktore koji će predvideti efikasnost planirane hemoterapije kod određenog pacijenta.
Operativni rak želuca
Prognoza pacijenata sa operabilnim karcinomom želuca prvenstveno je određena stadijumom bolesti. Više od 80% pacijenata sa T1-2N0M0 oporavi se nakon radikalne operacije. Petogodišnje preživljavanje pada na 50% u prisustvu T3 i ne više od 20% u prisustvu metastaza u regionalnim limfnim čvorovima. Sa ovih pozicija, nema sumnje u potrebu adjuvantne sistemske terapije kod pacijenata sa operabilnim karcinomom želuca.
Međutim, do danas nema uvjerljivih podataka o prednostima adjuvantne terapije kod pacijenata s operabilnim karcinomom želuca. U literaturi postoje pojedinačni izvještaji o poboljšanju
Tabela 5. Rezultati randomiziranih studija adjuvantne terapije kod pacijenata sa operabilnim karcinomom želuca.
|
Književni izvor |
Mode |
Broj |
Trajanje |
5 godina star |
|
bolestan |
život, mjeseci |
stopa preživljavanja,% |
||
|
Allum W. et al (1989) |
Mitomicin-S-5FU |
141 |
||
|
Mitomicin-S-5FU-CMFP |
140 |
|||
|
Kontrola |
130 |
|||
|
Coombes R. et al. (1990) |
FAM |
133 |
||
|
Kontrola |
130 |
|||
|
Nakajima T. et al. (1999) |
Mitomicin-C-UFT-araC |
288 |
||
|
Kontrola |
285 |
|||
|
Hallissey M. et al. (1994) |
Kontrola |
145 |
||
|
LT (SOD 46 Gy) |
138 |
|||
|
FAM |
159 |
|||
|
Ducreux M. et al. (2000) |
5-FU |
127 |
||
|
Kontrola |
133 |
|||
|
Di Bartolomeo M. et al. (2000) |
EAP-5-FU |
137 |
||
|
Kontrola |
137 |
bez recidiva i sveukupno preživljavanje kada se koristi mitomicin-C, međutim, niti jedna velika randomizirana studija nije potvrdila preporučljivost adjuvantne terapije u ovoj kategoriji pacijenata.
I. Panzini i dr. predstavio je rezultate meta-analize 17 randomiziranih studija koje su ispitivale ulogu adjuvantne kemoterapije, koje su uključile ukupno 2913 pacijenata sa resektabilnim karcinomom želuca. Upotreba kemoterapije u kombinaciji s operacijom smanjila je rizik od smrti za 14% u usporedbi s operacijom bez kemoterapije. Ovi rezultati ukazuju na vrlo skromno poboljšanje preživljavanja u grupi pacijenata koji su primali adjuvantnu kemoterapiju.
U tabeli Tabela 5 prikazuje rezultate randomiziranih studija o adjuvantnoj terapiji karcinoma želuca koje su uključivale više od 100 pacijenata u svakoj od upoređenih grupa. Nijedan od njih nije pokazao poboljšanje u dugotrajnim ishodima liječenja kada je primijenjena adjuvantna terapija korištenjem kombinacija uključujući mitomicin-C ili derivate platine. U studiji M. Hallissey et al. Radioterapija (SOD-46 Gy) je rađena kao pomoćna terapija, što je pogoršalo rezultate liječenja u odnosu na kontrolu.
Jedina studija koja je pokazala izvodljivost adjuvantne terapije nakon radikalne gastrektomije je SWOG-Intergroup studija. 603 bolesnika sa adenokarcinomom želuca ili ezofagogastričnog spoja stadijuma Ib-IV nakon radikalne operacije randomizirana su u dvije grupe. U prvoj grupi pacijenti nisu primali pomoćnu terapiju. Druga grupa je primala tretman prema sljedećem režimu:
- 1 kurs kemoterapije sa 5-fluorouracilom 425 mg/m2 i leukovorinima 20 mg/m2 dana 1-5
- 1 kratki kurs kemoterapije sa 5-fluorouracilom 400 mg/m2 i leucovorinom 20 mg/m2 1-4 dana u 1. nedelji zračne terapije
- terapija zračenjem ukupna doza 45 Gy u frakcijama1,8 Gy svaki
- 1 kratki kurs kemoterapije sa 5-fluorouracilom 400 mg/m2 i leucovorinom 20 mg/m2 1-3 dana posljednje sedmice terapije zračenjem
Tabela 6. Rezultati adjuvantne kemoradioterapije u usporedbi s opservacijom kod pacijenata sa karcinomom želuca nakon kirurškog liječenja
|
Opservacija |
HT+LT |
|
|
Broj pacijenata |
275 |
281 |
|
Trajanje perioda bez recidiva |
19 mjeseci |
30 mjeseci |
|
Životni vijek |
28 mjeseci |
35 mjeseci |
|
3-godišnja stopa preživljavanja |
40% |
50% |
|
4-godišnja stopa preživljavanja |
30% |
46% |
|
Prvi recidivi: |
||
|
u ostatku želuca ili anastomozi |
29% |
19% |
|
regionalnih limfnih čvorova |
72% |
68% |
|
udaljene metastaze |
18% |
35% |
- 2 kursa kemoterapije sa 5-fluorouracilom 425 mg/m2 i leucovorinom 20 mg/m2 1-5 dana nakon 1 mjeseca.
Iako je liječenje kemozračenjem bilo toksično, općenito se smatralo podnošljivim. Prijavljena su 3 smrtna slučaja od toksičnosti; Toksičnost III-IV stepena zabilježena je kod 73% pacijenata (hematološka, gastrointestinalna, infektivna). Rezultati studije nakon 4 godine posmatranja prikazani su u tabeli. 6.
Ukratko, ova studija je pokazala značajno poboljšanje od 10% u trogodišnjem preživljavanju kod pacijenata koji su primali adjuvantnu kombinovanu terapiju, zbog smanjenja broja recidiva bolesti u preostalom dijelu želuca i progresije zbog udaljenih metastaza. Možda će ovaj režim liječenja postati novi standard liječenja pacijenata s karcinomom želuca s visokim rizikom od relapsa (faza II i III) nakon radikalnog kirurškog liječenja.
Intraperitonealna primjena antitumorskih lijekova
U tu svrhu koristi se cisplatin u dozi od 75-100 mg, bleomicin 60 mg, ThioTEF 40-60 mg. Ovim načinom primjene stvara se visoka koncentracija antitumorskih lijekova u trbušnoj šupljini za duži period. Nema smisla intraperitonealno davanje ciklofosfamida, jer sam ciklofosfamid nema antitumorsko djelovanje. Samo u jetri, pod uticajem enzima P-450, ciklofosfan se pretvara u metabolit fosfaramid senf, koji ima antitumorsko dejstvo.
Po analogiji sa ciklofosfamidom, intraperitonealna primjena 5-fluorouracila, koji se samo u jetri pretvara u 5-fluoro-2'-deoksiuridin monofosfat (FdUMP), koji ima antitumorsko djelovanje, nema smisla.
Danas nema podataka da intraperitonealna primjena adjuvansa antitumorskih lijekova nakon radikalnih operacija poboljšava rezultate liječenja. Indikacija za intraperitonealnu primjenu citostatika je nakupljanje ascitesa uzrokovano diseminacijom tumora po peritoneumu, kako bi se zaustavila ili smanjila brzina njegovog nakupljanja. Prije primjene lijekova, ascites treba ukloniti što je više moguće i primijeniti antitumorske lijekove razrijeđene u 100-200 ml izotonične otopine NaCl.
Opasnosti od kemoterapije kod pacijenata sa rakom želuca
Kemoterapija raka želuca prepuna je ozbiljnih komplikacija kako zbog toksičnosti samih lijekova protiv raka, tako i zbog posebnosti tijeka bolesti. Konkretno, kod raka želuca dolazi do gubitka tjelesne težine, što treba uzeti u obzir pri planiranju kemoterapije. Nagli gubitak tjelesne težine u posljednjih mjesec dana ili ukupan gubitak više od 10% početne težine je izuzetno nepovoljan faktor. Kod takvih pacijenata kemoterapija je komplicirana razvojem duboke, često febrilne neutropenije, sepse, stomatitisa, enterokolitisa, praćene teškim proljevom. Prilikom odabira kemoterapije kod takvih pacijenata, prednost treba dati kombinacijama bez platine, smanjujući doze lijeka za 25-50% već tijekom prvog tečaja.
Ekstremna manifestacija pothranjenosti je teška ili potpuna disfagija zbog stenoze ili odbijanja da jede hranu zbog “odbojnosti” prema njoj. Hemoterapiju ne treba davati “gladnom” pacijentu. Potrebno je, prije svega, riješiti stenozu i postići stabilizaciju tjelesne težine pacijenta, a zatim planirati kemoterapiju. Pacijenti koji su izgubili težinu zbog kemoterapije trebaju primati parenteralnu ishranu. Za podsticanje apetita Megace se u našem odjeljenju prepisuje u dozi od 240-320 mg oralno dnevno. Povećanje telesne težine tokom hemoterapije je važan pokazatelj njene efikasnosti, dok je gubitak težine često prvi simptom neuspeha lečenja.
Još jedna opasnost tokom kemoterapije je krvarenje iz neuklonjenog primarnog tumora želuca ili recidiv u području anastomoze. Ova komplikacija predstavlja prijetnju životu pacijenta i često prati uspješnu kemoterapiju zbog raspada tumora. Prilikom provođenja kemoterapije kod pacijenata s neuklonjenom primarnom lezijom ili relapsom u želucu, nivo hemoglobina treba pažljivo pratiti najmanje 2-3 puta tjedno. Bolesnika treba upozoriti na mogućnost razvoja melene ili povraćanja krvnih ugrušaka te na potrebu da se u tom slučaju odmah obavijesti medicinsko osoblje. Ako se pojave znaci krvarenja, kemoterapiju treba prekinuti, a sve napore treba usmjeriti na simptomatsku hemostatsku terapiju, uključujući zamjenu krvi. Nakon prestanka krvarenja, kemoterapiju treba nastaviti samo u pozadini hemostatske terapije.
Često je krvarenje iz tumora želuca koji se raspada je indikacija za palijativnu gastrektomiju ili gastrektomiju. Ako dođe
Kod mladog pacijenta u općem zadovoljavajućem stanju, krvarenje iz tumora želuca koji se raspada je indikacija za kirurško liječenje prije početka kemoterapije.
Zaključak
Uspjeh kemoterapije za rak želuca je skroman. Očigledna je potreba za traženjem novih djelotvornih antitumorskih lijekova i njihovih kombinacija. Određivanje molekularnih karakteristika tumorskih ćelija raka želuca odrediće nove mete za ciljano djelovanje lijekova koji blokiraju receptore faktora rasta i puteve proliferativnog prijenosa signala, utičući na mehanizme kontrole ćelijskog ciklusa i održavanja integriteta genoma, te inhibirajući angiogenezu tumora. Pojava efikasnih režima za liječenje metastatskih oblika karcinoma želuca opravdat će njihovu primjenu u ranijim stadijumima bolesti kao neoadjuvantne i adjuvantne terapije.
Književnost
1. Van de Velde K. Hirurško i medikamentozno liječenje operabilnog karcinoma želuca: rezultati dva randomizirana ispitivanja holandske grupe za rak želuca. Materijali II godišnje ruske onkološke konferencije, M., 8-10. decembar 1998. - M, 1999. - P. 43-44.
2. Allum W.H., Hallissey M.T., Kelly K.A. Adjuvantna kemoterapija u operabilnom karcinomu želuca: 5-godišnje praćenje prvog ispitivanja Britanske grupe za rak želuca // Lancet. - 1989. - Vol. 1.- P. 571-574.
3. Bazin I.S., Garin A.M., Zharkov S.A. Odgovor na kombinacije zasnovane na cisplatinu kod pacijenata sa uznapredovalim karcinomom želuca. Druga međunarodna konferencija o biologiji, prevenciji i liječenju gastrointestinalnih maligniteta. - Koln, 1995. -PP.56.
4. Cocconi G, Carlini P, Gamboni A et al. PELF je aktivniji od FAMTX u metastatskom karcinomu želuca (MGC)//Proc. ASCO-2001.
Vol. 20. - (Apstrakt 501).
5. Coombes R.C., Schein P.S., Chilvers C.E. et al. Nasumično ispitivanje koje je uspoređivalo adjuvantfluorouracil, doksorubicin i mitomicin bez liječenja operabilnog karcinoma želuca. International Collaborative Cancer Group // J. Clin. Oncol. - 1990. - Vol. 8. - P. 1362-1370.
6. Cullinan S, Moertel C, Fleming T. et al. Poređenje tri kemoterapijska režima u liječenju uznapredovalog karcinoma pankreasa i želuca// JAMA.. - 1985. - Vol. 253. - P. 2061-2067.
7. Di Bartolomeo M., Bajetta E., Bordogna G. et al. Poboljšani adjuvantni terapijski ishod kod pacijenata s reseciranim karcinomom želuca prema zahvaćenosti čvorova: 5-godišnji rezultati randomizirane studije talijanskih ispitivanja u medicinskoj onkologiji (ITMO) // Proc. ASCO. -2000. - Vol. 19. - Abstr.
934.
8. Ducreux M., Nordiner B., Ychou M. et al. Resecirani adenokarcinom želuca: randomizirano ispitivanje adjuvantne kemoterapije sa 5FU-cisplatinom // Ibid. - Abstr. 932.
9. Evans T., Paul J., McInnes A. et al. Faza I i PK studija kapecitabina u kombinaciji s epirubicinom i cisplatinom u bolesnika s uznapredovalim adenokarcinomom ezofagogastrija // Ibid. -2001. -Vol. 20. - Abstr. 651.
10. Fielding J., Scholefield .J, Stuart R. Randomizirana dvostruko slijepa placebo kontrolirana studija marimastata kod pacijenata sa neoperabilnim adenokarcinomom želuca// Ibid-2000. - Vol. 19. - Abstr. 929.
11. Hallissey M.T., Dunn J.A., Ward L.C., Allum W.H. Drugo ispitivanje britanske grupe za rak želuca adjuvantne radioterapije ili kemoterapije kod resektabilnog karcinoma želuca: petogodišnje praćenje // - Lancet. - 1994. - Vol. 343 - P. 1309.
12. Kang Y.K., Choi D.W., Im Y.H. et al. Faza III randomizirano poređenje neoadjuvantne kemoterapije praćene operacijom naspram operacije lokalno uznapredovalog karcinoma želuca // Proc ASCO. - 1996. - Vol. 15. - P. 215.
13. Karpeh M.S., Kelsen D.P., Tepper J.E. Rak želuca // Rak: Principi i praksa onkologije. - New-York: Lippincott Williams & Wilkins, 2001. - P. 1092-1126.
14. Kelsen D., Atiq O., Saltz L. et al. FAMTX (fluorouracil, metotreksat, Adriamycin) je jednako efikasan i manje toksičan od EAP (etopozid, Adriamycin, cisplatin): ispitivanje nasumične dodjele kod raka želuca // Proc ASCO. - 1991. - Vol. 10. - Str. 137.
15. Kim N.K., Park Y.S., Heo D.S., et al. Faza III randomizirana studija samo 5-fluorouracila u liječenju uznapredovalog raka želuca// Cancer (Philad.). - 1993. - Vol. 71(12). - P. 3813.
16. Kim S., Yeul H., Shin F. et al. Faza II ispitivanja epirubicina (E), cisplatina (P), oralnog UFT i leukovorina (L) kod pacijenata sa uznapredovalim karcinomom želuca (AGC). Program i apstrakti 25. Kongresa Evropskog društva za medicinsku onkologiju; 13-17. oktobar 2000; Hamburg, Njemačka. - Abstr. 274.
17. Macdonald J., Schein P., Woolley P. et al. Kombinirana kemoterapija 5-fluorouracilom, doksorubicinom i mitomicinom (FAM) za uznapredovali rak želuca // Ann. Intern. Med. - 1980. - Vol. 93. - P. 533-536.
18. Macdonald J.D., Small S., Benedetti J. et al. Postoperativno kombinirano zračenje i kemoterapija i poboljšava preživljavanje bez bolesti (DFS) i ukupno preživljavanje (OS) kod reseciranog adenokarcinoma želuca i GE spoja: rezultati Mergm^ studije INT-0116 (SWOG9008)/
/Proc. ASCO. - 2000. - Vol. 19. - Abstr. 1.
19. Nakajima T., Nashimoto A., Kitamura M. et al. Adjuvantni mitomicin i fluorouracil praćen oralnim uracilom plus tegafurom u serozno negativnom karcinomu želuca: randomizirano ispitivanje. Grupa za kirurško istraživanje raka želuca // Lancet. - 1999. - Vol. 354. - P. 273.
20. Panzini I., Gianni L. et al. Adjuvantna kemoterapija i rak želuca: meta-analiza 17 randomiziranih studija. Program i apstrakti 25. Kongresa Evropskog društva za medicinsku onkologiju; 13-17. oktobar 2000; Hamburg, Njemačka. - Abstr. 273.
21. Pozzo C., Bugat R., Peschel C. et al. Irinotekan u kombinaciji s CDDP ili 5-FU i folinskom kiselinom aktivan je kod pacijenata s uznapredovalim adenokarcinomom želuca ili gastroezofagealnog spoja: konačni rezultati randomizirane studije II faze // Proc. ASCO. - 2001, - Vol. 20. - Abstr.
531.
22. Ridwelski K., Gebauer T., Fahlke J. et al. Kombinirana kemoterapija s docetakselom i cisplatinom za lokalno uznapredovali i metastatski karcinom želuca // Ann. Oncol. - 2001. - Vol. 12. - P. 47-51.
23. Van Cutsem E. J. D., Ajani J., Tjulandin S. et al. Docetaksel u kombinaciji sa cisplatinom sa ili bez 5-fluorouracila kod pacijenata sa uznapredovalim adenokarcinomom želuca ili GE spojnice: preliminarni rezultati. Program i apstrakti 25. Kongresa Evropskog društva za medicinsku onkologiju; 13-17. oktobar 2000; Hamburg, Njemačka. - Abstr. 276.
24. Vanhoefer U., Rougier P., Wilke H. et al. Konačni rezultati randomiziranog ispitivanja faze III sekvencijalnih visokih doza metotreksata, fluorouracila i doksorubicina u odnosu na etopozid, leukovorin i fluorouracil u odnosu na infuzioni fluorouracil i cisplatin u uznapredovalom karcinomu želuca: Ispitivanje Evropske organizacije za istraživanje raka i gastroatrastinskog raka. Cancer Cooperative Group // J. Clin. Oncol. - 2000.
Vol. 18. - P. 2648-2657.
25. Webb A., Cunningham D., Scarffe J.F. et al. Randomizirano ispitivanje koje uspoređuje epirubicin, cisplatin i fluorouracil naspram fluorouracila, doksorubicina i metotreksata u uznapredovalom karcinomu jednjaka // Ibid. - 1997. - Vol. 15. - 261-267.
26. Wils J., Klein H., Wagener D. et al. Sekvencijalne visoke doze metotreksata i fluorouracila u kombinaciji s doksorubicinom: Korak naprijed u liječenju uznapredovalog karcinoma želuca – ispitivanje EORTC Gastrointestinal Tract Cooperative Group // Ibid. - 1991. - Vol. 9. - P. 827-831.
27. Wils J. Liječenje uznapredovalog raka želuca // Semin. Oncol. - 1996. - Vol. 23. - P. 397-403.
Praktična onkologija
C.A. Tyulandin
Aneks 1.
Kombinacije koje se koriste za liječenje raka želuca
FAM
- 5-fluorouracil 600 mg/m2 dana 1, 8, 29, 36
- Doksorubicin 30 mg/m2 intravenozno 1., 29. dani
- Mitomicin-C 10 mg/m 2 1. dan Ponoviti kurs svakih 8 sedmica. FAMTX
- Metotreksat 1500 mg/m2 infuzija 30 min 1. dan
- 5-fluorouracil 1500 mg/m2 infuzija 30 minuta 1 sat nakon metotreksata
- Leucovorin 30 mg intravenozno ili oralno 24 sata nakon metotreksata svakih 6 sati 8 doza
- Doksorubicin 30 mg/m2 intravenozno 15. dana Ponovljena terapija 22. dana.
EAP
- Etopozid 120 mg/m2 intravenozno 4., 5., 6. dana
- Doksorubicin 20 mg/m2 intravenozno 1. i 7. dana
- Cisplatin 40 mg/m2 intravenozno 2. i 8. dana. Ponovljena terapija 29. dana.
- Cisplatin 100 mg/m2 intravenozno, 1. dan
- Fluorouracil u dnevnoj dozi od 1000 mg/m 2 intravenska infuzija 1-5 dana Tretman se provodi svakih 28 dana.
ELF
- Etopozid 120 mg/m2 intravenozno 1., 2., 3. dana
- Leucovorin 30 mg/m2 intravenozno 1., 2., 3. dana
- 5-fluorouracil 500 mg/m 2 intravenski bolus 1, 2, 3 dana. Tok tretmana se ponavlja 28. dana.
PELF
- cisplatin 40 mg/m2 intravenozno 1. i 5. dana;
- epirubicin 30 mg/m2 intravenozno 1. i 5. dana
- leucovorin 100 mg/m2 intravenozno 1-4
- 5-fluorouracil 300 mg/m2 intravenozno dana 1-4 Tretman svake 4 sedmice.
ECF
- epirubicin 50 mg/m2 intravenozno svake 3 sedmice
- cisplatin 60 mg/m2 intravenozno svake 3 sedmice
- 5-fluorouracil u dnevnoj dozi od 200 mg/m2 kontinuirana intravenska infuzija tokom 18-21. sedmice TC
- cisplatin 75 mg/m2 intravenozno 1. dan Ponoviti kurs svake 3 sedmice
- docetaksel 75 mg/m2 intravenozno 1. dan
- cisplatin 75 mg/m2 intravenozno 1. dan
- 5-fluorouracil u dnevnoj dozi od 750 mg/m2 intravenska infuzija 1-5 dana.Tiječenje se provodi svake 3 sedmice.
- irinotekan 200 mg/m2 intravenozno, 1. dan
- cisplatin 60 mg/m2 intravenozno Dan 1 Tretman svake 3 sedmice
IFU
- irinotekan 80 mg/m2
- leucovorin 500 mg/m2 2 h
- 5-fluorouracil 2000 mg/m2 infuzija tokom 22 sata Sedmično tokom 6 sedmica, ponavlja se nakon sedmičnog intervala. MEP
- Mitomicin 5 mg/m2 intravenozno 1. i 7. dana
- Etopozid 60 mg/m2 intravenozno 4., 5., 6. dana
- Cisplatin 40 mg/m2 intravenozno 2. i 8. dana. Tok tretmana svake 4 sedmice.
Kemoterapija je metoda liječenja onkologije koja koristi citostatske (antitumorske) lijekove.
Češće se koristi sistemski pristup; lijekovi ulaze u krvotok i cirkuliraju kroz sve organe tijela, uništavajući patološke stanice. Ali regionalna kemoterapija se također koristi kada se tretiraju određena područja tijela.
Asaf HaRofeh bolnica pruža usluge hemoterapije za liječenje raka. Ovo je najveća javna medicinska ustanova u Izraelu. Ovdje će strani pacijent moći dobiti medicinsku negu koja zadovoljava najviše međunarodne standarde.
Prijavite se za konsultacije
Hemoterapija za rak rektuma u Izraelu
Liječenje karcinoma rektuma citostaticima na Odjelu za onkologiju Asaf provodi se:
Prije operacije sa ili bez zračenja za smanjenje veličine tumora. Posebno je koristan kada se maligni tumor nalazi u blizini analnog sfinktera. Ako izlaganje citostaticima smanjuje oticanje rektuma, liječnik može sačuvati sfinkter.
Nakon operacije, sa ili bez radioterapije, za uništavanje preostalih patoloških segmenata i smanjenje rizika od recidiva bolesti. Smanjite manifestacije metastatskog tumorskog procesa. Ovdje se kemoterapija kolorektalnog karcinoma koristi kao glavna metoda liječenja kada se pojave sekundarne lezije u jetri ili plućima, kako bi se bolest što duže kontrolirala.
Glavni citostatici koji se koriste:
- fluorouracil (5-FU) - daje se kao intravenska injekcija, povremeno ili kao kontinuirana infuzija;
- Xeloda® (tablete);
- irinotekan* (intravenozno);
- raltitreksed (intravenozno).
Režimi hemoterapije za rak rektuma:
- 5-FU i leukovorin (kalcijum folinat).
- Leucovorin povećava efikasnost 5-FU.
- FOLFOX – eloksatin u kombinaciji sa 5-FU i leukovorinom.
- Ovaj režim se takođe koristi u kombinaciji sa bevacizumabom.
- FOLFIRI - irinotekan u kombinaciji sa 5-FU i folnom kiselinom.
- FOLFIRI se takođe daje sa Avastinom.
- FOLFOXIRI - irinotekan, oksaliplatin, 5-FU i folna kiselina.
- Irinotekan i kapecitabin se takođe propisuju zajedno sa Avastinom.
- Oksaliplatin i kapecitabin se mogu kombinovati sa Avastinom.
Ako lijekovi prve linije terapije nemaju željeni učinak, liječnici koriste druge citostatike:
- Cetuximab (Erbitux), lijek za ciljanu terapiju, daje se zajedno s irinotekanom i propisuje se kada primarni ili sekundarni tretman nije uspio.
- Upotreba cetuksimaba određuje se prema tome koji su lijekovi korišteni kao primarni tretman i da li je genetski test bio pozitivan na mutacije KRAS gena.
- Ako se pronađu mutacije, cetuksimab se ne propisuje, jer je njegovo djelovanje usmjereno na receptore epidermalnog faktora rasta EGFR. Oni potiču razvoj patoloških ćelija.
- Panitumumab (Vectibix) je ciljana terapija za liječenje metastatskog kolorektalnog karcinoma koji je prethodno liječen 5-FU, irinotekanom ili oksaliplatinom.
Dobijte konsultaciju sa lekarom
 Ova vrsta citostatske terapije naziva se adjuvans. Cilj liječenja je spriječiti povratak ili širenje raka na druge dijelove tijela. Tokom operacije, hirurg će videti koliko je duboko kancer urastao u crevni zid ili okolno tkivo i odrediti zapreminu tumora. Uzorci se šalju u laboratoriju na dalje proučavanje.
Ova vrsta citostatske terapije naziva se adjuvans. Cilj liječenja je spriječiti povratak ili širenje raka na druge dijelove tijela. Tokom operacije, hirurg će videti koliko je duboko kancer urastao u crevni zid ili okolno tkivo i odrediti zapreminu tumora. Uzorci se šalju u laboratoriju na dalje proučavanje.
Faktori koji ukazuju na vjerovatnoću povratka bolesti:
- Maligne ćelije se nalaze u uklonjenim limfnim čvorovima tokom operacije.
- Rak se proširio na krvne sudove (vaskularna invazija).
- Tumorski proces je prodro duboko u crijevni zid ili zahvatio okolna tkiva.
U takvim situacijama, maligne ćelije se odvajaju od primarnog tumora u rektumu i putuju kroz krvotok ili limfni sistem. Oni su premali da bi se ćelije otkrile tomografijom, ali su i dalje sposobne da formiraju sekundarne tumore.
Hemoterapija je efikasna ako je rak mali, a ne veliki. Stoga liječnik preporučuje liječenje citostaticima nakon operacije kako bi se smanjila vjerojatnost njegovog povratka ili širenja. Lijek putuje kroz krvotok kroz tijelo, uništavajući maligne stanice.
Hemoterapija počinje otprilike 8 sedmica kasnije, kada se pacijent osvijesti nakon operacije.
Kemoterapijski lijekovi za rak rektuma nakon operacije:
- FOLFOX je kombinacija folne kiseline (leukovorin), fluorouracila i oksaliplatina (intravenska primjena).
- Kapecitabin (Xeloda) – u tabletama.
- Fluorouracil (5-FU) – intravenozno.
- XELOX - kombinacija oksaliplatina i kapecitabina
Liječenje može biti potrebno 6 do 7 mjeseci. Hemoterapijski lijekovi mogu biti u obliku tableta koje se mogu uzimati kod kuće. Ili je ovo intravenska terapija pomoću kanile, centralnog katetera, PICC linije ili portacatha.
Hemoterapija za uznapredovali karcinom rektuma
Terapija citostaticima neće spasiti pacijenta od uznapredovalog raka rektuma, ali može smanjiti tumorski proces i povećati preživljavanje. Ciljevi liječenja su usporavanje napredovanja bolesti i upravljanje simptomima – bolom, gubitkom apetita i gubitkom težine.
U uznapredovalim stadijima raka, glavni cilj terapije je pomoći pacijentu da se osjeća bolje. Stoga, ako su nuspojave teške, liječenje se prekida.
Kemoterapijski lijekovi koji se koriste za liječenje rekurentnog ili uznapredovalog kolorektalnog karcinoma:
- Kapecitabin (Xeloda) (tablete)
- Fluorouracil (5-FU)
- Raltitreksiran u venu.
- Raltitrexed se preporučuje kada su 5-FU ili kapecitabin kontraindicirani.
- Oksaliplatin
- Irinotekan
Doktori će koristiti nekoliko različitih kombinacija ovih lijekova, uključujući:
- FOLFOX
- FOLFIRI
- XELOX (oksaliplatin i kapecitabin).
Prilikom odabira lijekova, liječnik uzima u obzir različite faktore kako bi pronašao najbolju opciju. Uzima u obzir koji je prethodni tretman dat i koliko je vremena trebalo da se bolest vrati. Onkolog razgovara s pacijentom o mogućnostima liječenja.
Ako se rak vrati, koriste se drugi citostatici, liječenje se naziva terapija druge linije.
Konstantno se provode ispitivanja kako bi se poboljšalo liječenje uznapredovalog kolorektalnog karcinoma.
Saznajte cijenu liječenja
Kako se provjerava efikasnost hemoterapije za rak rektuma?
Prije početka liječenja, ljekar vrši skeniranje, a zatim 3 mjeseca kasnije. Mjeri se veličina tumora kako bi se vremenom moglo utvrditi koliko dobro liječenje djeluje. Opcije:
- Malignost se smanjila.
- Ostaje iste veličine.
- Povećano.
Ako volumen tumora ostane isti, liječnik će razgovarati s pacijentom o nastavku liječenja – isplati li se nastaviti ili ne.
Kada se smanji ili ostane ista, terapija će biti potrebna još 4-6 mjeseci. Liječenje se nastavlja sve dok se ne pojavi previše nuspojava. Terapija se privremeno prekida. Doktor će govoriti o prednostima i nedostacima različitih opcija. Obično se CT skenira svaka 2-3 mjeseca kako bi se utvrdila efikasnost liječenja.
Ako se tumor povećao, kemoterapija će se prekinuti i preporučit će se druga metoda.
Kemoterapija i operacija za uklanjanje metastaza u jetri.
 Ponekad liječnici preporučuju operaciju za uklanjanje sekundarnih lezija na jetri.
Ponekad liječnici preporučuju operaciju za uklanjanje sekundarnih lezija na jetri.
Operacija se izvodi ako nema drugih znakova raka u tijelu. Da bi se to postiglo, izvodi se PET-CT skeniranje kako bi se pronašle maligne stanice izvan jetre.
Kada je tumor u jetri prevelik za uklanjanje, preporučuje se kurs kemoterapije za rak rektuma kako bi se smanjila veličina tumora. Liječenje citostaticima provodi se prije i poslije operacije.
Ako je standardna kemoterapija za metastaze neučinkovita, liječenje se nudi u kliničkim ispitivanjima.
Hemoterapijski tretman se koristi u ovom slučaju:
- Uništiti ćelije raka koje su zahvatile jetru, ali se nisu razvile u tumore.
- U cilju uništavanja malignih segmenata koji su možda ostali nakon operacije uklanjanja tumora u jetri.
- Za smanjenje veličine malignog tumora u jetri prije operacije, kako bi se omogućilo uklanjanje neoperabilnog tumora.
Floksuridin (FUDR), lijek sličan 5-FU, primjenjuje se kroz sićušne katetere postavljene u jetrenu arteriju. Lijek se također daje u dužem vremenskom periodu pomoću pumpe ugrađene u područje jetre. Ova vrsta regionalne kemoterapije za rak rektuma naziva se hepatična arterijska infuzija.
Regionalna terapija floksuridinom se također može izmjenjivati s intravenskom 5-FU kemoterapijom. Prednost regionalne kemoterapije je u tome što daje visoku koncentraciju citotoksičnih lijekova tumoru i obično dovodi do manje neželjenih efekata liječenja u drugim dijelovima tijela. Nedostatak je nedostatak djelovanja na maligne stanice koje se mogu nalaziti izvan granica ovog organa.
Zatražite povratni poziv
Hemoradiacijska terapija za rak rektuma
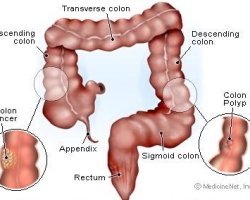 Ova bolest se često liječi zračenjem prije ili poslije operacije. Ova tehnika pomaže u sprečavanju recidiva. Radioterapija smanjuje tumor, što olakšava uklanjanje.
Ova bolest se često liječi zračenjem prije ili poslije operacije. Ova tehnika pomaže u sprečavanju recidiva. Radioterapija smanjuje tumor, što olakšava uklanjanje.
Hemoterapija za rak rektuma se također koristi istovremeno sa terapijom zračenjem. Citostatici čine maligne ćelije osjetljivijima na zračenje.
Budući da je liječenje kombinirano liječenje, vjerovatno će biti uspješnije od same radioterapije. U takvim slučajevima koriste se lijekovi za kemoterapiju - fluorouracil (5-FU), kapecitabin.
5-FU ulazi u organizam:
- Korištenje kapaljke.
- Preko pumpe koju pacijent nosi 24 sata dnevno.
- Kao serija injekcija u venu prije terapije zračenjem.
Pacijent uzima kapecitabin u obliku tableta ujutro i uveče tokom zračenja.
Kombinacija radioterapije i kemoterapije povećava nuspojave. Kombinovani tretman će povećati umor. Pacijent također ponekad osjeća dijareju, mučninu, slabu otpornost na infekcije, učestalo mokrenje i iritaciju kože u području tretmana.
Potencijalne nuspojave nakon kemoterapije za kolorektalni karcinom
Uništavajući ćelije raka, kemoterapija ubija zdrave ćelije koje su podložne brzoj diobi i rastu. Krvne ćelije, pa će tretman citostaticima smanjiti broj leukocita, crvenih krvnih zrnaca i trombocita. To znači sljedeće:
- Pacijent se osjeća umorno.
- Vjerojatnost infekcije će se povećati.
- Osoba postaje podložna raznim vrstama krvarenja.
Ako dobijete temperaturu iznad 38°C ili znakove infekcije, važno je odmah otići u bolnicu. Ponekad će biti potrebno hitno liječenje antibioticima.
Umor je najčešća nuspojava kod ljudi koji se podvrgavaju kemoterapiji. Pacijent može osjetiti slabost i nedostatak energije. Ovo stanje se javlja nekoliko mjeseci nakon završetka liječenja. Koliko brzo se osoba vraća normalnom životu zavisi od opšteg zdravstvenog stanja, prethodne terapije i planiranih procedura.
Ostali mogući negativni učinci kemoterapije uključuju:
- mučnina;
- dijareja;
- stomatitis;
- gubitak ili stanjivanje kose;
- promjene u menstrualnom ciklusu;
- bol u očima, osećaj kao da je u njih nasut pesak.
Za ovu bolest najčešće se koriste sljedeći kemoterapijski lijekovi:
- fluorouracil;
- folna kiselina;
- raltitrexed;
- irinotekan;
- oksaliplatin.
Nabavite program tretmana
Nuspojave fluoroacila (5-FU)
Većina ljudi dobro podnosi ovaj lijek i postoji nekoliko nuspojava, od kojih su najčešće:
- mučnina;
- umor;
- dijareja;
- smanjenje crvenih krvnih zrnaca;
- stomatitis.
Ako se 5-FU unese putem pumpe, ponekad se javlja crvenilo i osjetljivost šaka i stopala – palmoplantarni eritem. Javlja se kod 1 od 3 pacijenta. Koža se ljušti na dlanovima i tabanima. Kod većine pacijenata ovaj simptom je prilično blag i liječenje se nastavlja. Ako se stanje pogorša, liječnik će smanjiti dozu lijeka ili preporučiti pauzu dok se pacijent ne oporavi.
Nuspojave kapecitabina (Xeloda)
Nuspojave kapecitabina su vrlo slične onima kod 5-FU, a također uzrokuju crvenilo i osjetljivost šaka i stopala – palmoplantarni eritem.
Češće je simptom blag; ako se pacijentu pogorša, doza Xeloda se smanjuje ili se predlaže pauza dok se pacijent ne oporavi.
Nuspojave raltitrexeda (tomudex)
Ovaj citostatik se propisuje za liječenje pacijenata kada nije moguće uzimati fluorouracil ili kapecitabin. Ovo može biti zbog srčanih problema kao što je angina.
Uobičajene nuspojave Tomudexa uključuju:
- Smanjenje krvnih zrnaca.
- Dijareja koja se javlja nekoliko dana nakon početka liječenja.
- Nuspojava može biti prilično ozbiljna, pa je važno odmah obavijestiti svog ljekara.
- Umor.
- Mučnina.
- Stomatitis, uključujući upalu grla i otežano disanje.
- Promjene u funkciji jetre obično su dovoljno blage da izazovu simptome.
- Doktor redovno radi krvne pretrage kako bi provjerio funkcionisanje organa.
- Osip.
- Stomačne tegobe i bol.
Nuspojave irinotekana
Uobičajene neželjene posljedice terapije lijekovima uključuju:
- Pojačano znojenje.
- Umor.
- Suzne oči.
- Mučnina.
- Stanje ili gubitak kose.
- Smanjenje krvnih zrnaca.
- Povećana proizvodnja pljuvačke.
- Grčeviti bol u abdomenu.
- Dijareja.
Neki ljudi osjećaju znojenje, bolove u trbuhu i dijareju tokom terapije. Da bi se smanjile nuspojave, liječnik propisuje lijek atropin i daje supkutanu injekciju.
Dijareja nakon irinotekana može biti ozbiljna nuspojava. Morate obavijestiti svog ljekara ako se pojavi ovaj simptom. Ponekad ćete morati da uzimate lekove protiv dijareje. Vaš ljekar može propisati antibiotik ako Vam se dijareja pogorša. Ponekad dehidracija nastupi vrlo brzo, pa se odmah obratite svom ljekaru.
Nuspojave oksaliplatina
Uobičajeni neželjeni efekti liječenja uključuju:
- mučnina;
- utrnulost usana;
- preosjetljivost na hladnoću;
- utrnulost i trnci u rukama i stopalima.
Utrnulost i trnci se javljaju jer oksaliplain utječe na živce. Osjećaj hladnoće traje nekoliko dana nakon uzimanja lijeka. Ponekad, simptom postaje ozbiljniji problem ako liječenje lijekom traje dovoljno dugo. Neki ljudi navode da im je teško hodati jer im trne tabani.
Trebali biste reći svom ljekaru ako se jave trnci ili utrnulost, posebno ako ovi simptomi ne nestanu. Dozu lijeka treba smanjiti ili terapiju treba privremeno prekinuti. Mogu se koristiti i drugi lijekovi za kemoterapiju. Za neke ljude ova nuspojava postaje trajna.
Prijavite se za tretman
|
Faza hemoterapije |
||
|
intenzivan |
nastavak |
|
|
4**** H R* / 4 H 3 R 3 * 6 H R** / 6 H 3 R 3 ** 6 H Z E*** / 6 H 3 Z 3 E 3 *** |
||
|
2 H R Z E S + 1 H R Z E |
5 H R E / 5 H 3 R 3 E 3 6 H R E*** / 6 H 3 R 3 E 3 *** |
|
|
3 H R Z E /[K] |
U skladu sa režimom I, IIa ili IV, u zavisnosti od osetljivosti mikobakterija na lek |
|
|
4 H R/ 4 H 3 R 3 |
||
|
Najmanje 5 lijekova na koje je očuvana osjetljivost Trajanje faze je najmanje 6 mjeseci |
Najmanje 3 lijeka na koje je očuvana osjetljivost Trajanje faze je najmanje 12 mjeseci |
|
Bilješke
* Za respiratornu tuberkulozu
** Za ekstrapulmonarnu tuberkulozu, za tuberkulozu bilo koje lokalizacije kod djece i adolescenata
*** Za tuberkulozu bilo koje lokalizacije kod djece i adolescenata
**** Trajanje kursa kemoterapije u mjesecima
Skraćenice:H– izoniazid,R– rifampicin,Z– pirazinamid,E– etambutol,S– streptomicin,Rb– rifabutin,K– kanamicin/amikacin,Pt– protionamid,Kapa– kapreomicin,Fq– lijekovi iz grupe fluorokinolona,Cs– cikloserin,PAS– PASK
Moguće opcije za režime i uključivanje pojedinačnih lijekova u njih označene su nakon znaka "/". U uglastim zagradama dati su režimi i lijekovi, čije se propisivanje zasniva na podacima o osjetljivosti mikobakterija na lijekove.
3.1. Prvi (I) režim hemoterapije propisuje se novodijagnostikovanim pacijentima s izlučivanjem bakterija i/ili raširenim ili kompliciranim oštećenjem različitih organa.
IN faza intenzivne nege Propisana su 4 glavna lijeka: izoniazid, rifampicin, pirazinamid i streptomicin ili etambutol. Potonji se najbolje propisuje u regijama sa čestim otporom Mycobacterium tuberculosis na streptomicin 1. Intenzivna faza kemoterapije se nastavlja najmanje 2 mjeseca. U tom periodu pacijent mora uzeti 60 doza kombinacije 4 glavna lijeka. Ako se propuste pune doze, trajanje faze intenzivne terapije se povećava na 60 doza.
Nakon 2 mjeseca od početka liječenja, o pitanju prelaska u drugu fazu odlučuje Kliničko stručna komisija (CEC) na osnovu podataka kliničkih, radioloških i mikrobioloških studija.
Ako se izlučivanje bakterija (kako je utvrđeno mikroskopijom sputuma) nastavi nakon 2 mjeseca kemoterapije, faza intenzivne terapije može se nastaviti još 1 mjesec (30 doza) dok se ne dobiju podaci o osjetljivosti patogena na lijek. Ovisno o rezultatu, kemoterapija se prilagođava i nastavlja faza intenzivne terapije (odlukom EEZ). Ukoliko je nemoguće proučiti osjetljivost na lijekove i/ili ako je klinička i radiološka dinamika procesa negativna nakon 3 mjeseca kemoterapije, pacijent se šalje u višu ustanovu radi proučavanja osjetljivosti na lijekove i određivanja daljnje taktike upravljanja. Dok se čekaju rezultati, tretman se sprovodi u skladu sa intenzivnom fazom terapije.
U slučaju teške i komplikovane tuberkuloze bilo koje lokalizacije, trajanje faze intenzivne terapije može se produžiti prema odluci EEZ.
Ako su rezultati mikroskopije sputuma negativni nakon 2 mjeseca kemoterapije, a klinička i radiološka dinamika pozitivna, prelazi se na nastavak kemoterapije.
IN faza nastavka Prepisuju se 2 glavna lijeka - izoniazid i rifampicin - 4 mjeseca (za respiratornu tuberkulozu) ili 6 mjeseci (za ekstrapulmonalnu tuberkulozu) dnevno ili s prekidima 2 puta (3 puta sedmično). Drugi režim u nastavnoj fazi mogao bi biti dnevni izoniazid i etambutol tokom 6 mjeseci. Za tuberkulozni meningitis kod odraslih, faza nastavka liječenja traje 8-12 mjeseci.
Djeca i adolescenti u nastavnoj fazi liječenja propisuju se na 6 mjeseci. izoniazid i rifampicin ili izoniazid, pirazinamid i etambutol dnevno ili povremeno (3 puta sedmično). Faza nastavka se može produžiti na 9 mjeseci kod djece i adolescenata sa generaliziranom tuberkulozom, tuberkuloznim meningitisom, sa destrukcijom plućnog tkiva koja traje duže od 6 mjeseci bez izlučivanja bakterija, kao i kod djece mlađe od 3 godine uključujući. Ovi pacijenti mogu primati 3 lijeka u nastavnoj fazi: izoniazid, rifampicin i pirazinamid ili etambutol.
3.2. Drugi A (IIa) način rada kemoterapija se propisuje za drugi ciklus kemoterapije nakon prekida liječenja ili za recidiv s niskim rizikom rezistencije na lijekove Mycobacterium tuberculosis.
IN faza intenzivne nege Propisuje se 5 glavnih lijekova: izoniazid, rifampicin, pirazinamid, etambutol i streptomicin. Nakon 2 mjeseca (uzeto 60 dnevnih doza), nastavlja se terapija sa 4 lijeka (izoniazid, rifampicin, pirazinamid, etambutol) još mjesec dana (30 doza). Ukupno trajanje intenzivne faze je najmanje 3 mjeseca (90 dnevnih doza kombinacije lijekova). Ako se propuste pune doze, trajanje intenzivne faze se povećava na 90 doza.
Za 3 mjeseca. Od početka faze intenzivne terapije, pitanje prelaska u drugu fazu liječenja odlučuje CIK na osnovu podataka kliničkog, radiološkog i mikrobiološkog pregleda.
Ako se izlučivanje bakterija nastavi i nije moguće proučiti osjetljivost Mycobacterium tuberculosis na lijekove i/ili ako je klinička i radiološka dinamika procesa negativna, nakon 3 mjeseca pacijent se šalje u višu ustanovu radi proučavanja osjetljivosti na lijekove i određivanja daljnjeg liječenja. taktike. Do postizanja rezultata liječenje se provodi kao u intenzivnoj fazi terapije.
Ako su rezultati mikroskopije sputuma negativni nakon 3 mjeseca kemoterapije, a klinička i radiološka dinamika pozitivna, počinje faza nastavka kemoterapije. Do tog vremena, u pravilu, dobijaju se podaci o osjetljivosti Mycobacterium tuberculosis na lijekove, što može zahtijevati korekciju kemoterapije.
Ako je Mycobacterium tuberculosis osjetljiva na glavne kemoterapijske lijekove u faza nastavka narednih 5 mjeseci dnevno ili povremeno se propisuju izoniazid, rifampicin i etambutol 1 režim (3 puta sedmično). Ukupno trajanje terapije je 8 mjeseci. Za djecu i adolescente, faza nastavka liječenja je 6 mjeseci, ukupno trajanje terapije je 9 mjeseci.
3.3. Drugi B (II b) način rada Hemoterapija se propisuje pacijentima s visokim rizikom od rezistencije mikobakterija na lijekove dok se ne dobiju rezultati mikrobiološke studije. To uključuje:
pacijenti koji nemaju efekta od kemoterapije ili imaju pogoršanje ili progresiju procesa tijekom liječenja;
pacijenti koji ranije nisu primali antituberkulozne lijekove, ali koji imaju dobar razlog da sumnjaju na rezistenciju na lijekove na osnovu anamnestičkih i/ili kliničkih podataka (kontakt s pacijentima koji luče multirezistentnu Mycobacterium tuberculosis, akutno progresivni tok).
IN faza intenzivne nege tokom 3 mjeseca propisuje se kombinacija 4 glavna lijeka (izoniazid, rifampicin/rifabutin, pirazinamid, etambutol) i 2-3 rezervna lijeka (u zavisnosti od podataka o rezistenciji na lijekove u regiji).
Dalje liječenje se prilagođava na osnovu podataka o osjetljivosti mikobakterije tuberkuloze na lijekove i provodi se u skladu sa Prvim (I), Drugim A (II a) ili Četvrtim (IV) režimom.
Ovaj režim liječenja može se koristiti u antituberkuloznim ustanovama koje imaju laboratorijsku službu sa postojećim mehanizmom kontrole kvaliteta i mogućnošću utvrđivanja rezistencije na lijekove na rezervne lijekove.
3.4. Treće (III) način rada Hemoterapija se propisuje novootkrivenim pacijentima bez izlučivanja bakterija, sa lakšim (ograničenim) i nekompliciranim oblicima tuberkuloze.
IN faza intenzivne nege Propisana su 4 glavna lijeka: izoniazid, rifampicin, pirazinamid, etambutol. Djeci se propisuju 3 glavna lijeka: izoniazid, rifampicin i pirazinamid ili streptomicin, ili etambutol (potonji se ne prepisuje djeci predškolskog uzrasta). Intenzivna faza traje 2 mjeseca. U tom periodu pacijent mora uzeti 60 doza kombinacije 4 (kod djece - 3) glavna lijeka. Ako se propuste pune doze, trajanje faze intenzivne terapije se povećava na 60 doza.
Nakon 2 mjeseca od početka intenzivne faze terapije, pitanje prelaska u drugu fazu liječenja odlučuje CIK na osnovu podataka kliničkog, radiološkog i mikrobiološkog pregleda.
Kada se pojavi izlučivanje bakterija (mikroskopijom sputuma) i/ili u slučaju negativne kliničke i radiološke dinamike procesa nakon 2 mjeseca liječenja, potrebno je utvrditi osjetljivost mikobakterije tuberkuloze na lijekove i odgovarajuću korekciju kemoterapije. Dok se čekaju rezultati, tretman se ne menja 1 mesec. Ukoliko je nemoguće ispitati osjetljivost na lijek, pacijent se upućuje na višu ustanovu. Daljnji režim liječenja određuje se uzimajući u obzir osjetljivost patogena na lijek. Kod djece sa sporom pozitivnom kliničkom i radiološkom dinamikom procesa, intenzivna faza liječenja može se produžiti za 1 mjesec.
Sa pozitivnom kliničkom i radiološkom dinamikom i odsustvom Mycobacterium tuberculosis prema mikroskopiji sputuma, prelazi se na drugu fazu liječenja – fazu nastavka.
IN faza nastavka prepisati 2 glavna lijeka - izoniazid i rifampicin - 4 mjeseca dnevno ili povremeno 1 režim (3 puta sedmično). Drugi režim u nastavnoj fazi mogao bi biti izoniazid i etambutol u trajanju od 6 mjeseci.
Remisije mogu trajati 8-9 mjeseci. Lečenje primarnih ili rekurentnih tumora želuca koji se ne mogu hirurški ukloniti efikasnije je od metastaza karcinoma želuca Metastaze raka želuca na jetri, jajnicima i abdominalnim limfnim čvorovima su osetljive na lek! manji - karlični limfni čvorovi.
Zadovoljavajući rezultati mogu se postići kod karcinoma debelog crijeva i posebno rektuma, ali su remisije ovdje kraće.
Fluorouracil se može propisati nakon operacije kako bi se spriječili recidivi i metastaze.
Način primjene. Fluorouracil se koristi intravenozno, u obliku 20% masti, kao i u obliku intraarterijskih ili intravenskih infuzija i regionalne perfuzije.
Prema američkim uputama, fluorouracil se najčešće koristi intravenozno u dozi od 10-15 mg po 1 kg tjelesne težine. Lijek se primjenjuje u ovoj dozi jednom dnevno 4-5 dana uzastopno, ako se ne jave toksične manifestacije, narednih dana se daje polovična doza lijeka 4-5 puta - 7,5 mg na 1 kg tijela težine svaki drugi dan.
Kada se pojave prvi znaci intoksikacije (stomatitis, dijareja), liječenje se prekida. Nakon završenog kursa, bez obzira na prisustvo ili odsustvo toksičnih efekata, ne preporučuje se nastavak lečenja istim lekom. Dnevna doza fluorouracila ne smije prelaziti 1 g.
Stanje nakon kemoterapije
Zbog činjenice da se nakon upotrebe ove metode liječenja fluorouracilom često javljaju teške toksične komplikacije, na Institutu za eksperimentalnu i kliničku onkologiju Akademije medicinskih nauka SSSR-a razvijena je blaža metoda. Ovo posljednje uključuje primjenu fluorouracila svaki drugi dan, što omogućava korištenje veće ukupne doze lijeka i značajno smanjenje njegovih nuspojava.
Lijek se primjenjuje intravenozno (brzo), u dozi od 15 mg na 1 kg tjelesne težine dnevno. Dnevna doza je 0,75-1,5 g. Injekcije se rade svaki drugi dan. Ukupna doza po kursu lečenja je 3-5 g, a u odsustvu nuspojava - do 7,5 g.
Ako pacijent dobro podnosi lijek, preporučuje se ponoviti tok liječenja nakon 4-6 sedmica kako bi se produžila remisija. Ukupna količina upotrijebljenog lijeka ovisi o pacijentovom odgovoru na prethodni tok liječenja. Neki pacijenti mogu dobiti do 5, a ponekad i više kurseva. S ovim režimom liječenja, toksične manifestacije su blage i mogu se lako eliminirati.
Broj kurseva je određen efektivnošću tretmana i težinom nuspojava. Ukoliko dođe do objektivnog, subjektivnog ili simptomatskog efekta (smanjenje veličine tumora, utvrđeno palpacijom ili radiološkim, poboljšanje općeg stanja, nestanak boli i drugih simptoma bolesti), kursevi kemoterapije fluor racilom se ponavljaju dok se ovaj efekat ne popravi. održavati. Ako nema efekta i proces napreduje, dalje propisivanje lijeka nije preporučljivo.
Učestalost sesija hemoterapije
Nakon liječenja fluorouracilom, pacijenti doživljavaju smanjenje veličine tumora, sve do potpune regresije. Remisija obično traje 5-8 sedmica, nekoliko mjeseci, a ponekad i godinu ili više. Nakon završetka kemoterapije koristite lijek Photostim, njegova svojstva sprječavaju pojavu novih tumora.
Bolji rezultati se mogu postići kada se liječenje fluorouracilom kombinira sa terapijom zračenjem, posebno za rak pluća, jednjaka i pankreasa.
-
 Milan Metropolitan: mapa, cijene karata i korisni savjeti Koliko koštaju karte?
Milan Metropolitan: mapa, cijene karata i korisni savjeti Koliko koštaju karte?
-
 Učenje čitanja Jeppesen dijagrama - Tutorial Instaliranje dodataka koji će značajno poboljšati grafiku i realizam simulatora
Učenje čitanja Jeppesen dijagrama - Tutorial Instaliranje dodataka koji će značajno poboljšati grafiku i realizam simulatora
-
 Kada i u kojim slučajevima pojedinačni preduzetnik treba da podnese nultu deklaraciju?
Kada i u kojim slučajevima pojedinačni preduzetnik treba da podnese nultu deklaraciju?
-
 Šta je epitet i kako ga pronaći?
Šta je epitet i kako ga pronaći?










