Все о заболеваниях сердечно-сосудистой системы. Болезни сердечно-сосудистой системы
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 18.12.2018
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |

Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
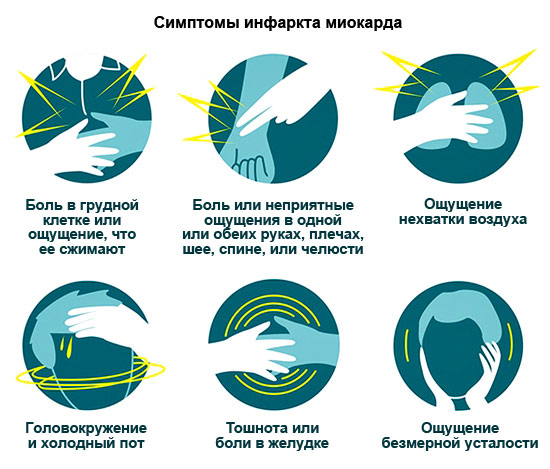
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана
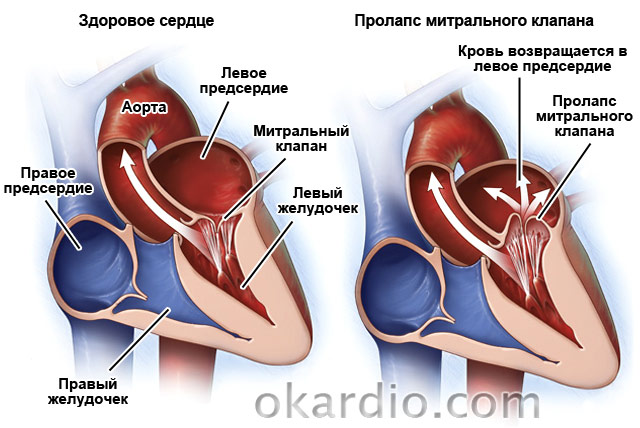
Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.

Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Система кровообращения является одной из интегрирующих систем организма. В норме она оптимально обеспечивает потребности органов и тканей в кровоснабжении. При этом уровень системного кровообращения определяется:
- деятельностью сердца;
- тонусом сосудов;
- состоянием крови - величиной ее общей и циркулирующей массы, а также реологическими свойствами.
Нарушения функции сердца, сосудистого тонуса или изменения в системе крови могут привести к недостаточности кровообращения - состоянию, при котором система кровообращения не обеспечивает потребности тканей и органов в доставке к ним с кровью кислорода и субстратов метаболизма, а также транспорт от тканей углекислоты и метаболитов.
Основные причины недостаточности кровообращения:
- патология сердца;
- нарушения тонуса стенок кровеносных сосудов;
- изменения массы циркулирующей крови и/или ее реологических свойств.
По остроте развития и характеру течения выделяют острую и хроническую недостаточность кровообращения.
Острая недостаточность кровообращения развивается в течение часов или суток. Наиболее частыми причинами ее могут быть:
- острый инфаркт миокарда;
- некоторые виды аритмии;
- острая кровопотеря.
Хроническая недостаточность кровообращения развивается на протяжении нескольких месяцев или лет и причинами ее являются:
- хронические воспалительные заболевания сердца;
- кардиосклероз;
- пороки сердца;
- гипер- и гипотензивные состояния;
- анемии.
По выраженности признаков недостаточности кровообращения выделяют 3 ее стадии. При I стадии признаки недостаточности кровообращения (одышка, сердцебиение, венозный застой) отсутствуют в покое и выявляются лишь при физической нагрузке. При II стадии указанные и другие признаки недостаточности кровообращения обнаруживаются как в покое, гак и особенно при физической нагрузке. При III стадии наблюдаются значительные нарушения сердечной деятельности и гемодинамики в покое, а также развитие выраженных дистрофических и структурных изменений в органах и тканях.
ПАТОЛОГИЯ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ
Основную часть различных патологических процессов, поражающих сердце, составляют три группы типовых форм патологии: коронарная недостаточность, аритмии и сердечная недостаточность .
1. Коронарная недостаточность характеризуется превышением потребности миокарда в кислороде и субстратах метаболизма над их притоком по коронарным артериям.
Виды коронарной недостаточности:
- обратимые (транзиторные) нарушения коронарного кровотока; к ним относится стенокардия, характеризующаяся сильной сжимающей болью в области грудины, возникающей вследствие ишемии миокарда;
- необратимое прекращение кровотока или длительное значительное уменьшение притока крови по коронарным артериям, что завершается, как правило, инфарктом миокарда.
Механизмы повреждения сердца при коронарной недостаточности.
Недостаток кислорода и субстратов обмена веществ в миокарде при коронарной недостаточности (стенокардии, инфаркте миокарда) обусловливает развитие ряда общих, типовых механизмов повреждения миокарда:
- расстройство процессов энергетического обеспечения кардиомиоцитов;
- повреждение их мембран и ферментов;
- дисбаланс ионов и жидкости;
- расстройство механизмов регуляции сердечной деятельности.
Изменение основных функций сердца при коронарной недостаточности заключается прежде всего в нарушениях его сократительной деятельности, показателем чего является снижение ударного и сердечного выбросов.
2. Аритмии - патологическое состояние, обусловленное нарушением ритма сердца. Они характеризуются изменением частоты и периодичности генерации импульсов возбуждения или последовательности возбуждения предсердий и желудочков. Аритмии являются осложнением многих заболеваний сердечно-сосудистой системы и главной причиной внезапной смерти при сердечной патологии.
Виды аритмий, их этиология и патогенез. Аритмии являются следствием нарушения одного, двух или трех основных свойств сердечной мышцы: автоматизма, проводимости и возбудимости.
Аритмии в результате нарушения автоматизма, т. е. способности ткани сердца генерировать потенциал действия («импульс возбуждения»). Эти аритмии проявляются изменением частоты и регулярности генерации сердцем импульсов, могут проявляться в виде тахикардии и брадикардии.
Аритмии в результате нарушения способности клеток сердца проводить импульс возбуждения.
Выделяют следующие виды нарушений проводимости:
- замедление или блокада проведения;
- ускорение проведения.
Аритмии в результате нарушений возбудимости сердечной ткани.
Возбудимость - свойство клеток воспринимать действие раздражителя и реагировать на него реакцией возбуждения.
К таким аритмиям относятся экстрасистолия. пароксизмальная тахикардия и фибрилляция (мерцание) предсердий или желудочков.
Экстрасистола - внеочередной, преждевременный импульс, вызывающий сокращение всего сердца или его отделов. При этом правильная последовательность сердечных сокращений нарушается.
Пароксизмальная тахикардия - приступообразное, внезапное увеличение частоты импульсации правильного ритма. При этом частота эктопических импульсов составляет от 160 до 220 в минуту.
Фибрилляция (мерцание) предсердий или желудочков представляет собой нерегулярную, беспорядочную электрическую активность предсердий и желудочков, сопровождающуюся прекращением эффективной насосной функции сердца.
3. Сердечная недостаточность - синдром, развивающийся при многих болезнях, поражающих различные органы и ткани. При этом сердце не обеспечивает их потребности в кровоснабжении, адекватном их функции.
Этиология сердечной недостаточности связана в основном с двумя группами причин: непосредственным повреждением сердца - травма, воспаление оболочек сердца, длительная ишемия, инфаркт миокарда, токсические повреждения сердечной мышцы и др., или функциональной перегрузкой сердца в результате:
- увеличения объема крови, притекающей к сердцу и повышающей давление в его желудочках при гиперволемии, полицитемии, пороках сердца;
- возникающего сопротивления изгнанию крови из желудочков в аорту и легочную артерию, что происходит при артериальной гипертензии любого генеза и некоторых пороках сердца.
Виды сердечной недостаточности (схема 3).
По преимущественно пораженному отделу сердца:
- левожелудочковая , которая развивается в результате повреждения или перегрузки миокарда левого желудочка;
- правожелудочковая , которая обычно является результатом перегрузки миокарда правого желудочка, например при хронических обструктивных заболеваниях легких - бронхоэктазах, бронхиальной астме, эмфиземе легких, пневмосклерозе и т. п.
По скорости развития:
- Острая (минуты, часы). Является результатом ранения сердца, острого инфаркта миокарда, эмболии легочного ствола, гипертонического криза, острого токсического миокардита и т. п.
- Хроническая (месяцы, годы). Является следствием хронической артериальной гипертензии, хронической дыхательной недостаточности, длительной анемии, хронических пороков сердца.
Нарушения функции сердца и центральной гемодинамики. Снижение силы и скорости сокращения, а также расслабления миокарда при сердечной недостаточности проявляется изменением показателей функции сердца, центральной и периферической гемодинамики.
К числу основных среди них относятся:
- уменьшение ударного и минутного выброса сердца, которое развивается в результате депрессии сократительной функции миокарда;
- увеличение остаточного систолического объема крови в полостях желудочков сердца, что является следствием неполной систолы;
БОЛЕЗНИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ.
Схема 3
- повышение конечного диастолического давления в желудочках сердца. Обусловлено увеличением количества крови, скапливающейся в их полостях, нарушением расслабления миокарда, растяжением полостей сердца вследствие увеличения в них конечного диастолического объема крови:
- повышение давления крови в тех венозных сосудах и сердечных полостях, откуда поступает кровь в пораженные отделы сердца. Так, при левожелудочковой сердечной недостаточности повышается давление в левом предсердии, малом круге кровообращения и правом желудочке. При правожелудочковой сердечной недостаточности давление увеличивается в правом предсердии и в венах большого круга кровообращения:
- снижение скорости систолического сокращения и диастолического расслабления миокарда. Проявляется главным образом увеличением длительности периода изометрического напряжения и систолы сердца в целом.
БОЛЕЗНИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
Группу заболеваний сердечно-сосудистой системы составляют такие распространенные болезни, как атеросклероз, гипертоническая болезнь, ишемическая болезнь сердца, воспалительные заболевания сердца и его пороки, а. также заболевания сосудов. При этом атеросклероз, гипертоническая болезнь и ишемическая болезнь сердца (ИБС) характеризуются во всем мире наибольшей заболеваемостью и смертностью, хотя это относительно «молодые» болезни и свое значение они приобрели лишь в начале XX века. И. В. Давыдовский называл их «болезнями цивилизации», обусловленными неспособностью человека адаптироваться к быстро прогрессирующей урбанизации и связанными с ней изменениями образа жизни людей, постоянными стрессовыми влияниями, нарушениями экологии и другими особенностями «цивилизованного общества».
В этиологии и патогенезе атеросклероза и гипертонической болезни много общего. Вместе с тем ИБС. которая: сейчас рассматривается как самостоятельное заболевание, по существу является кардиальной формой атеросклероза и гипертонической болезни. Однако в связи с тем, что основная смертность связана именно с инфарктом миокарда, который и составляет суть ИБС. по решению ВОЗ, она приобрел а статус самостоятельной нозологической единицы.
АТЕРОСКЛЕРОЗ
Атеросклероз - хроническое заболевание крупных и средних артерий (эластического и мышечно-эластического типа), связанное с нарушением в основном жирового и белкового обмена.
Это заболевание чрезвычайно распространено во всем мире, так как признаки атеросклероза обнаруживаются у всех людей старше 30-35 лет, хотя они выражены в разной степени. Для атеросклероза характерны очаговые отложения в стенках крупных артерий липидов и белков, вокруг которых разрастается соединительная ткань, в результате чего образуется атеросклеротическая бляшка.
Этиология атеросклероза до конца не раскрыта, хотя общепризнано, что это полиэтиологическое заболевание, обусловленное сочетанием изменений жиро-белкового обмена и повреждением эндотелия интимы артерий. Причины обменных нарушений, как и повреждающие эндотелий факторы, могут быть различными, но широкие эпидемиологические исследования атеросклероза позволили выделить наиболее значимые влияния, которые получили название факторов риска .
К ним относятся:
- возраст, так как увеличение частоты и выраженности атеросклероза с возрастом не вызывает сомнений;
- пол - у мужчин заболевание развивается раньше, чем у женщин, и протекает тяжелее, чаще возникают осложнения;
- наследственность - доказано существование генетически обусловленных форм заболевания;
- гиперлипидемия (гиперхолестеринемия) - ведущий фактор риска, обусловленный преобладанием в крови липопротеинов низкой плотности над липопротеинам и высокой плотности, что связано в первую очередь с особенностями питания;
- артериальная гипертензия , которая приводит к повышению проницаемости сосудистых стенок, в том числе и для липопротеинов, а также к повреждению эндотелия интимы;
- стрессовые ситуации - важнейший фактор риска, так как они приводят к психоэмоциональному перенапряжению, являющемуся причиной нарушений нейроэндокринной регуляции жиро-белкового обмена и вазомоторных расстройств;
- курение - атеросклероз у курильщиков развивается в 2 раза интенсивнее и встречается в 2 раза чаще, чем у некурящих;
- гормональные факторы, так как большинство гормонов влияет на нарушения жиро-белкового обмена, что особенно проявляется при сахарном диабете и гипотиреозе. К этим факторам риска близки пероральные контрацептивы, при условии употребления их более 5 лет;
- ожирение и гиподинамия способствуют нарушению жиро-белкового обмена и накоплению в крови липопротеинов низкой плотности.
Пато- и морфогенез атеросклероза складывается из нескольких стадий (рис. 47).
Долипидная стадия характеризуется появлением в интиме артерий жиро-белковых комплексов в таких количествах, которые еще нельзя увидеть невооруженным глазом и при этом нет еще атеросклеротических бляшек.
Стадия липоидоза отражает накопление в интиме сосудов жиро-белковых комплексов, которые становятся видны в виде жировых пятен и полосок желтого цвета. Под микроскопом определяются бесструктурные жиро-белковые массы, вокруг которых располагаются макрофаги, фибробласты и лимфоциты.

Рис. 47. Атеросклероз аорты, а - жировые пятна и полоски (окраска Суданом III); б - фиброзные бляшки с изъязвлением; в - фиброзные бляшки; г - изъязвленные фиброзные бляшки и кальциноз; д - фиброзные бляшки, изъязвление, кальциноз, тромбы.
Стадия липосклероза развивается в результате разрастания соединительной ткани вокруг жиро-белковых масс и образуется фиброзная бляшка, которая начинает возвышаться над поверхностью интимы. Над бляшкой интима склерозируется - образуется покрышка бляшки, которая может гиалинизироваться. Фиброзные бляшки являются основной формой атеросклеротического поражения сосудов. Они располагаются в местах наибольшего гемодинамического воздействия на стенку артерии - в области ветвления и изгибов сосудов.
Стадия осложненных поражений включает три процесса: атероматоз, изъязвление и кальциноз.
Атероматоз характеризуется распадом жиро-белковых масс в центре бляшки с образованием аморфного кашицеобразного детрита, содержащего остатки коллагеновых и эластических волокон стенки сосуда, кристаллы холестерина, подвергшиеся омылению жиры, коагулированные белки. Средняя оболочка сосуда под бляшкой нередко атрофируется.
Изъязвлению нередко предшествует кровоизлияние в бляшку. При этом покрышка бляшки разрывается и атероматозные массы выпадают в просвет сосуда. Бляшка представляет собой атероматозную язву, которая прикрывается тромботическими массами.
Кальциноз завершает морфогенез атеросклеротической
бляшки и характеризуется выпадением в ней солей кальция. Происходит обызвествление, или петрификация, бляшки, которая приобретает каменистую плотность.
Течение атеросклероза волнообразное. При пропрессировании заболевания нарастает липоидоз интимы, при стихании болезни вокруг бляшек усиливается разрастание соединительной ткани и отложение в них солей кальция.
Клинико-морфологические формы атеросклероза. Проявления атеросклероза зависят от того, какие артерии большие поражены. Для клинической практики наибольшее значение имеет атеросклеротическое поражение аорты, венечных артерий сердца, артерий мозга и артерий конечностей, преимущественно низких.
Атеросклероз аорты - наиболее частая локализация атеросклеротических изменений, которые здесь и наиболее выражены.
Обычно бляшки образуются в области отхождения от аорты более мелких сосудов. Больше поражаются дуга и брюшной отдел аорты, где располагаются крупные и мелкие бляшки. Когда бляшки достигают стадий изъязвления и атерокальциноза, в местах их расположения возникают нарушения кровотока и образуются пристеночные тромбы. Отрываясь, они превращаются в тромбо-эмболы, закупоривают артерии селезенки, почек и других органов, вызывая инфаркты. Изъязвление атероослеротической бляшки и разрушение в связи с этим эластических волокон стенки аорты могут способствовать образованию аневризмы - мешковидного выпячивания стенки сосуда, заполненно го кровью и тромботическими массами. Разрыв аневризмы приводит к быстрой массивной кровопотере и скоропостижной смерти.
Атеросклероз артерий мозга, или церебральная форма, характерна для пожилых и старых больных. При значительном стенозе просвета артерий атеросклеротическими бляшками головной мозг постоянно испытывает кислородное голодание; и постепенно атрофируется. У таких больных развивается атеросклеротическое слабоумие. Если просвет одной из мозговых артерий полностью закрывается тромбом, возникает ишемический инфаркт мозга в виде очагов его серого размягчения. Пораженные атеросклерозом мозговые артерии становятся хрупкими и могут разрываться. Возникает кровоизлияние - геморрагический инсульт , при котором соответствующий участок ткани мозга гибнет. Течение геморрагического инсульта зависит от его локализации и массивности. Если кровоизлияние произошло в области дна IV желудочка или излившаяся кровь прорвалась в боковые желудочки мозга, то наступает быстрая смерть. При ишемическом инфаркте, а также при небольших геморрагических инсультах, не приведших больного к смерти, погибшая ткань мозга постепенно рассасывается и на ее месте образуется полость, содержащая жидкость, - киста мозга. Ишемический инфаркт и геморрагический инсульт мозга сопровождаются неврологическими нарушениями. У выживших больных развивается паралич, нередко страдает речь и появляются другие расстрой отва. При со-
ответствующем лечении со временем возможно восстановление части утраченных функций ЦНС.
Атеросклероз сосудов нижних конечностей также чаще встречается в пожилом возрасте. При значительном сужении просвета артерий голеней или стоп атеросклеротическими бляшками ткани нижних конечностей подвергаются ишемии. При повышении нагрузки на мышцы конечностей, например при ходьбе, в них появляется боль, и больные вынуждены останавливаться. Этот симптом носит название перемежающаяся хромота . Кроме того, отмечаются похолодание и атрофия тканей конечностей. Если просвет стенозированных артерий полностью закрывается бляшкой, тромбом или эмболом, у больных развивается атеросклеротическая гангрена.
В клинической картине атеросклероза может наиболее ярко выступать поражение почечных и кишечных артерий, однако эти формы болезни встречаются реже.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
Гипертоническая болезнь - хроническое заболевание, характеризующееся длительным и стойким повышением артериального давления (АД) - систолического выше 140 мм рт. ст. и диастолического - выше 90 мм рт. ст.
Мужчины болеют несколько чаще женщин. Заболевание обычно начинается в 35-45 лет и прогрессирует до 55-58 лет, после чего АД часто стабилизируется на повышенных значениях. Иногда стойкое и быстро нарастающее повышение АД развивается у лиц молодого возраста.
Этиология.
В основе гипертонической болезни лежит сочетание 3 факторов:
- хронического психоэмоционального перенапряжения;
- наследственного дефекта клеточных мембран, приводящего к нарушению обмена ионов Са 2+ и Na 2+ ;
- генетически обусловленного дефекта почечно-объемного механизма регуляции артериального давления.
Факторы риска:
- генетические факторы не вызывают сомнения, так как гипертоническая болезнь часто носит семейный характер;
- повторяющийся эмоциональный стресс;
- рацион питания с большим потреблением поваренной соли;
- гормональные факторы - усиление прессорных влияний гипоталамо-гипофизарной системы, избыточное выделение катехоламинов и активация ренин-ангиотензиновой системы;
- почечный фактор;
- тучность;
- курение;
- гиподинамия, малоподвижный образ жизни.
Пато- и морфогенез.
Гипертоническая болезнь характеризуется стадийным развитием.
Транзиторная, или доклиническая, стадия характеризуется периодическими подъемами АД. Они обусловлены спазмом артериол, во время которого стенка самого сосуда испытывает кислородное голодание, вызывающее в ней дистрофические изменения. В результате повышается проницаемость стенок артериол. Они пропитываются плазмой крови (плазморрагия), которая выходит и за пределы сосудов, обусловливая периваскулярный отек.
После нормализации уровня АД и восстановления микроциркуляции плазма крови из стенок артериол и периваскулярных пространств удаляется в лимфатическую систему, а попавшие в стенки сосудов вместе с плазмой белки крови преципитируют. В связи с повторяющимся повышением нагрузки на сердце развивается умеренная компенсаторная гипертрофия левого желудочка. Если в транзиторной стадии ликвидировать условия, вызывающие психоэмоциональное перенапряжение, и провести соответствующее лечение, начинающуюся гипертоническую болезнь можно излечить, так как в этой стадии еще отсутствуют необратимые морфологические изменения.
Сосудистая стадия клинически характеризуется стойким повышением АД. Это объясняется глубокими нарушениями регуляции сосудистой системы и ее морфологическими изменениями. Переход транзиторного повышения АД в устойчивое связан с действием нескольких нейроэндокринных механизмов, среди которых наибольшее значение имеют рефлекторный, почечный, сосудистый, мембранный и эндокринный. Часто повторяющиеся подъемы АД приводят к снижению чувствительности барорецепторов дуги аорты, которые в норме обеспечивают ослабление активности симпатико-адреналовой системы и понижение АД. Усиление влияния этой системы регуляции и спазм артериол почек стимулируют выработку фермента ренина. Последний приводит к образованию в плазме крови ангиотензина, который стабилизирует АД на высоком уровне. Кроме того, ангиотензин усиливает образование и выход из коркового вещества надпочечников минералокортикоидов, которые еще более повышают АД и также способствуют его стабилизации на высоком уровне.
Повторяющиеся с нарастающей частотой спазмы артериол, усиливающаяся плазморрагия и возрастающее количество преципитированных белковых масс в их стенках приводят к гиалинозу , или партериолосклерозу. Стенки артериол уплотняются, теряют эластичность, значительно увеличивается их толщина и соответственно уменьшается просвет сосудов.
Постоянное высокое АД значительно повышает нагрузку, падающую на сердце, в результате чего развивается его компенсаторная гипертрофия (рис. 48, б). При этом масса сердца достигает 600-800 г. Постоянное высокое АД увеличивает нагрузку и на крупные артерии, в результате чего атрофируются мышечные клетки и эластические волокна их стенок теряют эластичность. В сочетании с изменениями биохимического состава крови, накоплением в ней холестерина и крупномолекулярных белков создаются предпосылки для развития атеросклеротического поражения крупных артерий. Причем выраженность этих изменений значительно больше, чем при атеросклерозе, не сопровождающемся повышением АД.
Стадия изменений органов.
Изменения в органах носят вторичный характер. Их выраженность, а также клинические проявления зависят от степени повреждения артериол и артерий, а также от осложнений, связанных с этими изменениями. В основе хронических изменений органов лежат нарушен не их кровообращения, нарастающее кислородное голодание и обусловленными! им склероз органа со снижением функции.
В течении гипертонической болезни важнейшее значение имеет гипертонический криз , т. е. резкое и длительное повышение АД в связи со спазмом артериол. Гипертонический криз имеет свое морфологическое выражение: спазм артериол, плазморрагия и фибриноидный некроз их стенок, периваскулярные диапедезные кровоизлияния. Эти изменения, возникающие п таких органах, как головной мозг, сердце, почки, нередко приводят больных к смерти. Криз может возникнуть на любом этапе развития гипepтонической болезни. Частые кризы характеризуют злокачественное течение заболевания, встречающееся обычно у лиц молодого возраста.
Осложнения гипертонической болезни, проявляющиеся спазмом, тромбозом артериол и артерий или их разрывом, приводят к инфарктам или кровоизлияниям в органах, которые обычно являются причиной смерти.
Клинико-морфологические формы гипертонической болезни.
В зависимости от преобладания поражения тел или иных органов выделяют сердечную, мозговую и почечную клинико-морфологические формы гипертонической болезни.
Сердечная форма, как и сердечная форма атеросклероза, составляет сущность ишемической болезни сердца и рассматривается как самостоятельное заболевание.
Мозговая, или церебральная, форма - одна из наиболее частых форм гипертонической болезни.
Обычно она связана с разрзывом гиалинизированного сосуда и развитием массивного кровоизлияния в мозг (геморрагический инсульт) по типу гематомы (рис. 48, а). Прорыв крови в желудочки мозга всегда заканчивается смертью больного. Ишемические инфаркты мозга также могут возникать при гипертонической болезни, хотя значительно реже, чем при атеросклерозе. Их развитие связано с тромбозом или спазмом атеросклеротически измененных средних мозговых артерий или артерий основания мозга.
Почечная форма. При хроническом, течении гипертонической болезни развивается артериолосклеротический нефросклероз, связанный с гиалинозом приносящих артериол. Уменьшение притока крови приводит к атрофии и гиалинозу соответствующих клубочков. Их функцию выполняют сохранившиеся клубочки, которые подвергаются гипертрофии.

Рис. 48. Гипертоническая болезнь. а - кровоизлияние в левом полушарии головного мозга; б - гипертрофия миокарда левого желудочка сердца; в - первично-сморщенная почка (артериолосклеротический нефросклероз).

Рис. 49. Артериолосклеротический нефросклероз. Гиалинизированный (ГК) и атрофирующийся (АК) клубочки.
Поэтому поверхность почек приобретает зернистый вид: гиалинизированные клубочки и атрофированные, склерозированные, нефроны западают, а гипертрофированные клубочки выступают над поверхностью почек (рис. 48, в, 49). Постепенно склеротические процессы начинают преобладать и развиваются первично-сморщенные почки. При этом нарастает хроническая почечная недостаточность, которая завершается уремией.
Симптоматические гипертонии (гипертензии). Гипертензией называют повышение АД вторичного характера - симптом при различных заболеваниях почек, желез внутренней секреции, сосудов. Если удается ликвидировать основное заболевание, исчезает и гипертензия. Так, после удаления опухоли надпочечника - феохромоцитомы. сопровождающейся значительной гипертензией, нормализуется и АД. Поэтому гипертоническую болезнь следует отличать от симптоматических гипертензий.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (ИБС)
Ишемическая, или коронарная, болезнь сердца - группа заболеваний, обусловленных абсолютной или относительной недостаточностью коронарного кровообращения, что проявляется несоответствием между потребностью миокарда в кислороде и его доставкой к мышце сердца. В 95 % случаев ИБС обусловлена атеросклерозом коронарных артерий. Именно ИБС выступает как основная причина смертности населения. Скрытая (доклиническая) ИБС обнаруживается у 4-6 % людей старше 35 лет. Ежегодно в мире регистрируется более 5 млн больных. И Б С и более 500 тыс из них умирает. Мужчины заболевают раньше женщин, однако после 70 лет мужчины и женщины болеют ИБС одинаково часто.
Формы ишемической болезни сердца. Выделяют 4 формы заболевания:
- внезапная коронарная смерть, наступающая из-за остановки сердца у человека, за 6 ч до этого не предъявлявшего жалоб на сердце;
- стенокардия - форма ИБС, характеризующаяся приступами загрудинной боли с изменениями на ЭКГ, но без появления характерных ферментов в крови;
- инфаркт миокарда - острый очаговый ишемический (циркуляторный) некроз сердечной мышцы, развивающийся вследствие внезапного нарушения коронарного кровообращения;
- кардиосклероз - хроническая ишемическая болезнь сердца (ХИБС) - исход стенокардии или инфаркта миокарда; на основе кардиосклероза может сформироваться хроническая аневризма сердца.
Течение ишемической болезни может быть острым и хроническим. Поэтому выделяют острую ИБС (стенокардия, внезапная коронарная смерть, инфаркт миокарда) и хроническую ИБС (кардиосклероз во всех его проявлениях).
Факторы риска те же, что при атеросклерозе и гипертонической болезни.
Этиология ИБС принципиально та же, что и этиология атеросклероза и гипертонической болезни. Более 90% больных ИБС страдают стенозирующим атеросклерозом коронарных артерий со степенью сужения хотя бы одной из них до 75 % и выше. При этом не может быть обеспечен кровоток, адекватный даже небольшой физической нагрузке.
Патогенез различных форм ИБС
Развитие различных видов острой ИБС связан с острым нарушением коронарного кровообращения, что ведет к ишемическому повреждению мышцы сердца.
Степень этих повреждений зависит от длительности ишемии.
- Стенокардия характеризуется обратимой ишемией миокарда, связанной со стенозирующим коронаросклерозом, и является клинической формой всех видов ИБС. Для нее характерны приступы сдавливающих болей и чувство жжения в левой половине грудной клетки с иррадиацией в левую руку, область лопатки, шею, нижнюю челюсть. Приступы возникают при физической нагрузке, эмоциональном стрессе и т. п. и купируются приемом сосудорасширяющих средств. Если смерть наступает во время приступа стенокардии, длившегося 3-5 и даже 30 мин, морфологические изменения в миокарде можно обнаружить только с помощью специальных методик, так как макроскопически сердце не изменено.
- Внезапная коронарная смерть связана с тем, что при острой ишемии в миокарде уже через 5-10 мин после приступа могут образовываться аршпмогенные субстанции - вещества, вызывающие электрическую нестабильность сердца и создающие предпосылки для фибрилляции его желудочков. На вскрытии умерших вследствие фибрилляции миокарда сердце дряблое, с расширенной полостью левого желудочка. Микроскопически выражена фрагментация мышечных волокон.
- Инфаркт миокарда.
Этиология острого инфаркта миокарда связана с внезапным прекращением коронарного кровотока либо из-за обтурации коронарной артерии тромбом или эмболом, либо в результате длительного спазма атеросклеротически измененной венечной артерии.
Патогенез инфаркта миокарда в значительной степени определяется тем. что сохранившиеся просветы трех коронарных артерий в сумме составляют лишь 34 % от средней нормы, в то время как «критическая сумма» этих просветов должна быть не менее 35 %, поскольку даже при этом общий кровоток в коронарных артериях падает до минимально допустимого уровня.
В динамике инфаркта миокарда выделяют 3 стадии, каждая из которых характеризуется своими морфологическими особенно-стами.
Ишемическая стадия, или стадия ишемической дистрофии , развивается в первые 18-24 ч после закупорки венечной артерии тромбом. Макроскопические изменения миокарда в этой стадии не видны. При микроскопическом исследовании наблюдаются дистрофические изменения мышечных волокон в виде их фрагментации, утраты поперечной исчерченности, строма миокарда отечна. Выражены расстройства микроциркуляции в виде стазов и сладжей в капиллярах и венулах, имеются диапедезмые кровоизлияния. В участках ишемии отсутствуют гликоген и окислительно-восстановительные ферменты. При электронно-микроскопическом изучении кардиомиоцитов из участка ишемии миокарда в них обнаруживаются набухание и деструкция митохондрий, исчезновение гранул гликогена, отек саркоплазмы, пересокращение миофиламентов (рис. 50). Эти изменения связаны с гипоксией, электролитным дисбалансом и прекращением обмена веществ в участках ишемии миокарда. В непораженных ишемией отделах миокарда в этот период развиваются нарушения микроциркуляции и отек стромы.
Смерть в ишемической стадии наступает от кардиогенного шока, фибрилляции желудочков или остановки сердца (асистолия).
Некротическая стадия инфаркта миокарда развивается в конце первых суток после приступа стенокардии. На вскрытии в области инфаркта нередко наблюдается фибринозный перикардит. На разрезе мышцы сердца хорошо видны желтоватые, неправильной формы очаги некроза миокарда, окруженные красной полосой гиперемированных сосудов и кровоизлияний - ишемический инфаркте геморрагическим венчиком (рис. 51). При гистологическом исследовании обнаруживаются очаги некроза мышечной ткани, ограниченные от непораженного миокарда демаркационной (пограничной) линией , представленной зоной лейкоцитарной инфильтрации и гиперемированных сосудов (рис. 52).
Вне участков инфаркта в этот период развиваются нарушения микроциркуляций, выраженные дистрофические изменения кардиомиоцитов, деструкция многих митохондрий одновременно с увеличением их количества и объема.
Стадия организации инфаркта миокарда начинается тотчас после развития некроза. Лейкоциты и макрофаги очищают поле воспаления от некротических масс. В демаркационной зоне появляются фибробласты. продуцирующие коллаген. Очаг некроза замещается вначале грануляционной тканью, которая в течение примерно 4 нед созревает в грубоволокнистую соединительную ткань. Происходит организация инфаркта миокарда, и на его месте остается рубец (см. рис. 30). Возникает крупноочаговый кардиосклероз. В этот период миокард вокруг рубца и миокард всех остальных отделов сердца, особенно левого желудочка, подвергается регенерационной гипертрофии. Это позволяет постепенно нормализовать функцию сердца.
Таким образом, острый инфаркт миокарда длится 4 нед. Если за этот период у больного возникает новый инфаркт миокарда, то он называется рецидивирующим . Если новый инфаркт миокарда развился спустя 4 нед или более после первого инфаркта, то он называется повторным .
Осложнения могут возникать уже в некротической стадии. Так, участок некроза подвергается расплавлению - миомаляции , в результате чего может произойти разрыв стенки миокарда в области инфаркта, заполнение кровью полости перикарда - тампонада сердца , ведущая к скоропостижной смерти.

Рис. 51. Инфаркт миокарда (поперечные срезы сердца). 1 - ишемический инфаркт с геморрагическим венчиком задней стенки левого желудочка; 2 - обтурируюший тромб в нисходящей ветви левой венечной артерии; 3 - разрыв стенки сердца. На схемах (внизу): а - заштрихована зона инфаркта (стрелкой показан разрыв); б - заштрихованы уровни срезов.

Рис. 52. Инфаркт миокарда. Участок некроза мышечной ткани окружен демаркационной линией (ДЛ). состоящей из лейкоцитов.
Миомаляция может привести к выбуханию стенки желудочка и образованию острой аневризмы сердца. В случае разрыва аневризмы также возникает тампонада сердца. Если острая аневризма не разрывается, в ее полости образуются тромбы, которые могут стать источником тромбоэмболии сосудов головного мозга, селезенки, почек и самих венечных артерий. Постепенно в острой аневризме сердца тромбы замещаются соединительной тканью, однако в образовавшейся полости аневризмы сохраняются или образуются вновь тромботические массы. Аневризма становится хронической. Источником тромбоэмболии могут стать тромботические наложения на эндокарде в области инфаркта. Смерть в некротической стадии может наступить и от фибрилляции желудочков сердца.

Рис. 53. Хроническая ишемическая болезнь сердца. а - постинфарктный крупноочаговый кардиосклероз (показано стрелкой); б - рассеянный очаговый кардиосклероз (рубцы показаны стрелками).
Исходы. Острый инфаркт миокарда может закончиться острой сердечной недостаточностью, часто с развитием отека легких и набуханием вещества головного мозга. Исходом является также крупноочаговый кардиосклероз и хроническая ИБС.
4. Хроническая ишемическая болезнь сердца
Морфологическим выражением хронической ишемической болезни сердца являются:
- выраженный атеросклеротический мелкоочаговый кардиосклероз;
- постинфарктный крупноочаговый кардиосклероз;
- хроническая аневризма сердца в сочетании с атеросклерозом венечных артерий (рис. 53). Она возникает в тех случаях, когда после обширного инфаркта миокарда образующаяся рубцовая ткань начинает выбухать под давлением крови, истончается и формируется мешковидное выпячивание. Вследствие завихрения крови в аневризме появляются тромбы, которые могут стать источником тромбоэмболии. Хроническая аневризма сердца в большинстве случаев является причиной нарастающей хронической сердечной недостаточности.
Все эти изменения сопровождаются умеренно выраженной регенерационной гипертрофией миокарда.
Клинически хроническая ИБС проявляется стенокардией и постепенным развитием хронической сердечно-сосудистой недостаточности, заканчивающейся смертью больного. На любом этапе хронической ИБС может возникнуть острый или повторный инфаркт миокарда.
Причинами воспаления сердца являются различные инфекции и интоксикации. Воспалительный процесс может поражать одну из оболочек сердца или всю его стенку. Воспаление эндокарда - эндокардит , воспаление миокарда - миокардит, перикарда - перикардит , а воспаление всех оболочек сердца - панкардит .
Эндокардит.
Воспаление эндокарда обычно распространяется только на определенную его часть, покрывающую либо клапаны сердца, либо их хорды, либо стенки полостей сердца. При эндокардите наблюдается сочетание характерных для воспаления процессов - альтерации, экссудации и пролиферации. Наибольшее значение в клинике имеет клапанный эндокардит . Чаще других поражается двустворчатый клапан, несколько реже - аортальный, довольно редко возникает воспаление клапанов правой половины сердца. Альтерации подвергаются либо только поверхностные слои клапана, либо он поражается целиком, на всю глубину. Нередко альтерация клапана ведет к его изъязвлению и даже перфорации. В области деструкции клапана обычно образуются тромботические массы (тромбоэндокардит ) в виде бородавок или полипов. Экссудативные изменения заключаются в пропитывании клапана плазмой крови и инфильтрации его клетками экссудата. При этом клапан набухает и становится толще. Продуктивная фаза воспаления заканчивается склерозом, утолщением, деформацией и срастанием створок клапана, что ведет к пороку сердца.
Эндокардит резко осложняет течение того заболевания, при котором он развился, так как при этом тяжело страдает функция сердца. Кроме того, тромботические наложения на клапанах могут стать источником тромбоэмболии.
Исходом клапанных эндокардитов являются пороки сердца и сердечная недостаточность.
Миокардит.
Воспаление мышцы сердца обычно осложняет различные заболевания, не являясь самостоятельной болезнью. В развитии миокардита важное значение имеет инфекционное поражение мышцы сердца вирусами, риккетсиями, бактериями, которые достигают миокарда с током крови, т. е. гематогенным путем. Миокардиты протекают остро или хронически. В зависимости от преобладания той или иной фазы воспаление миокарда может быть альтеративным, экссудативным, продуктивным (пролиферативным).
Приостром течении экссудативный и продуктивный миокардиты могут стать причиной острой сердечной недостаточности. При хроническом течении они приводят к диффузному кардиосклерозу, который в свою очередь может обусловить развитие хронической сердечной недостаточности.
Перикардит.
Воспаление наружной оболочки сердца возникает как осложнение других болезней и протекает либо в форме экссудативного, либо хронического слипчивого перикардита.
Экссудативный перикардит в зависимости от характера экссудата может быть серозным, фибринозным, гнойным, геморрагическим и смешанным.
Серозный перикардит характеризуется накоплением в полости перикарда серозного экссудата, который нередко рассасывается без особых последствий в случае благоприятного исхода основного заболевания.
Фибринозный перикардит развивается чаще при интоксикациях, например при уремии, а также при инфаркте миокарда, ревматизме, туберкулезе и ряде других болезней. В полости перикарда скапливается фибринозный экссудат и на поверхности его листков появляются свертки фибрина в виде волосков («волосатое сердце»). При организации фибринозного экссудата между листками перикарда образуются плотные спайки.
Гнойный перикардит наиболее часто возникает как осложнение воспалительных процессов в рядом расположенных органах - легких, плевре, средостении, лимфатических узлах средостения, с которых воспаление распространяется на перикард.
Геморрагический перикардит развивается при метастазах рака в сердце.
Исходом острых экссудативных перикардитов может быть остановка сердца.
Хронический слипчивый перикардит характеризуется экссудативно-продуктивным воспалением, нередко развивается при туберкулезе и ревматизме. При этом виде перикардита экссудат не рассасывается, а подвергается организации. В результате между листками перикарда образуются спайки, затем полость перикарда полностью зарастает, склерозируется. сдавливая сердце. Нередко в рубцовую ткань откладываются соли кальция и развивается «панцирное сердце».
Исходом такого перикардита является хроническая сердечная недостаточность.
ПОРОКИ СЕРДЦА
Пороки сердца являются частой патологией, обычно подлежащей только хирургическому лечению. Суть пороков сердца заключается в изменении строения его отдельных частей или отходящих от сердца крупных сосудов. Это сопровождается нарушением сердечной функции и общими расстройствами кровообращения. Пороки сердца могут быть врожденными и приобретенными.
Врожденные пороги сердца являются следствием нарушений эмбрионального развития, связанного либо с генетическими изменениями эмбриогенеза, либо с болезнями, перенесенными плодом в этот период (рис. 54). Наиболее часто среди этой группы пороков сердца встречаются незаращение овального окна, артериального протока, межжелудочковой перегородки и тетрада Фалло.

Рис. 54. Схема основных форм врожденных пороков сердца (по Я. Л. Рапопорту). А. Нормальные взаимоотношения сердца и крупных сосудов. Лп - левое предсердие; Лж - левый желудочек; Пп - правое предсердие; Пж - правый желудочек; А - аорта; Ла - легочная артерия и ее ветви; Лв - легочные вены. Б. Незараще-ние артериального протока между легочной артерий и аортой (направление перехода крови из аорты в легочную артерию по артериальному протоку указано стрелками). В. Дефект межжелудочковой перегородки. Кровь из левого желудочка частично переходит в правый (указанно стрелкой). Г. Тетрада Фалло. Дефект верхней части межжелудочковой перегородки тотчас ниже отхождения аорты; сужение легочного ствола у его выхода из сердца; аорта выходит из обоих желудочков в области межжелудочкового дефекта, получая смешанную артериально-венозную кровь (указано стрелкой). Резкая гипертрофия правого желудочка и общая синюха (цианоз).
Незаращение овального окна. Через это отверстие в межпредсердной перегородке кровь из левого предсердия поступает в правое, затем в правый желудочек и в малый круг кровообращения. При этом правые отделы сердца переполняются кровью, и для того, чтобы ее вывести из правого желудочка в легочный ствол, необходимо постоянное усиление работы миокарда. Это приводит к гипертрофии правого желудочка, что позволяет сердцу какое-то время справляться с нарушениями кровообращения в нем. Вместе с тем если овальное окно не закрыть оперативным путем, то разовьется декомпенсация миокарда правого отдела сердца. Если дефект в межпредсердной перегородке очень большой, то венозная кровь из правого предсердия, минуя малый круг кровообращения, может поступать в левое предсердие и здесь смешиваться с артериальной кровью. В результате этого в большом круге кровообращения циркулирует смешанная кровь, бедная кислородом. У больного развиваются гипоксия и цианоз.
Незаращение артериального (боталлова) протока (рис. 54, А, Б). У плода легкие не функционируют, в связи с чем кровь по бо таллову протоку из легочного ствола попадает непосредственно в аорту, минуя малый круг кровообращения. В норме артериальный проток зарастает через 15-20 дней после рождения ребенка. Если этого не происходит, то кровь из аорты, в которой высокое кровяное давление, через боталлов проток попадает в легочный ствол. Количество крови и кровяное давление в нем повышаются, в малом круге кровообращения увеличивается количество крови, которое поступает в левые отделы сердца. Нагрузка на миокард возрастает и развивается гипертрофия левого желудочка и левого предсердия. Постепенно в легких развиваются склеротические изменения, способствующие повышению давления в малом круге кровообращения. Это заставляет правый желудочек работать более интенсивно, в результате чего развивается и его гипертрофия. При далеко зашедших изменениях в малом круге кровообращения в легочном стволе давление может стать выше, чем в аорте, и в этом случае венозная кровь из легочного ствола по артериальному протоку частично переходит в аорту. В большой круг кровообращения поступает смешанная кровь, у больного появляются гипоксия и цианоз.
Дефект межжелудочковой перегородки. При этом пороке кровь из левого желудочка поступает в правый, вызывая его перегрузку и гипертрофию (рис. 54, В, Г). Иногда межжелудочковая перегородка может полностью отсутствовать (трехкамерное сердце). Такой порок несовместим с жизнью, хотя какое-то время новорожденные с трехкамерным сердцем могут жить.
Тетрада ФАЛЛО - дефект межжелудочковой перегородки, который сочетается с другими аномалиями развития сердца: сужением легочного ствола, отхождением аорты от левого и правого желудочков одновременно и с гипертрофией правого желудочка. Этот порок встречается в 40-50 % всех пороков сердца у новорожденных. При пороке типа тетрады Фалло кровь из правых отделов сердца течет в левые. При этом в малый круг кровообращения поступает меньше крови, чем необходимо, а в большой круг кровообращения поступает смешанная кровь. У больного развиваются гипоксия и цианоз.
Приобретенные пороки сердца в подавляющем большинстве случаев являются следствием воспалительных заболеваний сердца и его клапанов. Наиболее частой причиной приобретенных пороков сердца является ревматизм, иногда они связаны с эндокардитом иной этиологии.
Патогенез.
Врезультате воспалительных изменений и склерозирования створок клапаны деформируются, становятся плотными, теряют эластичность и не могут полностью закрывать предсердно-желудочковые отверстия или устья аорты и легочного ствола. При этом формируется порок сердца, который может иметь различные варианты.
Недостаточность клапана развивается при неполном закрытии атриовентрикулярного отверстия. При недостаточности двустворчатого или трехстворчатого клапанов кровь во время систолы поступает не только в аорту или легочный ствол, но и обратно в предсердия. Если же имеется недостаточность клапанов аорты или легочной артерии, то во время диастолы кровь частично поступает назад в желудочки сердца.
Стеноз, или сужение отверстий, между предсердием и желудочками развивается не только при воспалении и склерозировании клапанов сердца, но и при частичном сращении их створок. При этом атриовентрикулярное отверстие или устье легочной артерии либо отверстие конуса аорты становятся меньше.
Коминированный порок сердца возникает при сочетании стеноза предсердно-желудочкового отверстия и недостаточности клапанов. Это наиболее частый вид приобретенных пороков сердца. При комбинированном пороке двустворчатого или трехстворчатого клапана увеличенный объем крови во время диастолы не может поступить в желудочек без дополнительного усилия миокарда предсердия, а во время систолы кровь частично возвращается из желудочка в предсердие, которое переполняется кровью. Для того чтобы не возникло перерастяжение полости предсердия, а также чтобы обеспечить поступление необходимого объема крови в сосудистое русло, компенсаторно повышается сила сокращения миокарда предсердия и желудочка, в результате чего развивается его гипертрофия. Однако постоянное переполнение кровью, например, левого предсердия при стенозе предсердно-желудочкового отверстия и недостаточности двустворчатого клапана приводит к тому, что кровь из легочных вен не может полностью поступить в левое предсердие. Возникает застой крови в малом круге кровообращения, а это затрудняет поступление венозной крови из правого желудочка в легочную артерию. Чтобы преодолеть повышенное кровяное давление в малом круге кровообращения, сила сокращения миокарда правого желудочка повышается и мышца сердца также гипертрофируется. Развивается компенсаторная (рабочая) гипертрофия сердца.
Исходом приобретенных пороков сердца, если дефект клапанов не ликвидирован хирургическим путем, является хроническая сердечная недостаточность и декомпенсация сердца, развивающаяся через определенное время, исчисляемое обычно годами или десятилетиями.
БОЛЕЗНИ СОСУДОВ
Заболевания сосудов могут быть врожденными и приобретенными.
ВРОЖДЕННЫЕ БОЛЕЗНИ СОСУДОВ
Врожденные болезни сосудов носят характер пороков развития, среди которых наибольшее значение имеют врожденные аневризмы, коарктация аорты, гипоплазия артерий и атрезия вен.
Врожденные аневризмы - очаговые выпячивания сосудистой стенки, вызванные дефектом ее строения и гемодинамической нагрузкой.
Аневризмы имеют вид небольших мешотчатых образований, иногда множественных, размером до 1,5 см. Среди них особенно опасны аневризмы внутримозговых артерий, так как их разрыв приводит ксубарахноидальному или внутримозговому кровоизлиянию. Причинами аневризм являются врожденное отсутствие в стенке сосудов гладкомышечных клеток и дефект эластических мембран. Образованию аневризм способствует артериальная гипертензия.
Коарктация аорты - врожденное сужение аорты, обычно в области перехода дуги в нисходящую часть. Порок проявляется резким повышением артериального давления на верхних конечностях и снижением его на нижних конечностях с ослаблением там пульсации. При этом развиваются гипертрофия левой половины сердца и коллатеральное кровообращение через системы внутренней грудной и межреберных артерий.
Гипоплазия артерий характеризуется недоразвитием этих сосудов, в том числе аорты, при этом гипоплазия коронарных артерий может лежать в основе внезапной сердечной смерти.
Атрезия вен - редкий порок развития, заключающийся во врожденном отсутствии определенных вен. Наибольшее значение имеет атрезия печеночных вен, что проявляется тяжелыми нарушениями структуры и функции печени (синдром Бадда-Киари).
Приобретенные болезни сосудов весьма распространены, особенно при атеросклерозе и гипертонической болезни. Клиническое значение имеют также облитерирующий эндартериит, приобретенные аневризмы, васкулиты.
Облитерирующий эндартериит - заболевание артерий в основном нижних конечностей, характеризующееся утолщением интимы с сужением просвета сосудов вплоть до его облитерации. Это состояние проявляется тяжелой, прогрессирующей гипоксией ткани с исходом в гангрену. Причина заболевания не установлена, однако среди факторов риска важнейшее значение имеют курение и артериальная гипертензия. В патогенезе страдания определенную роль играют повышение активности симпатико-адреналовой системы и аутоиммунные процессы.
ПРИОБРЕТЕННЫЕ АНЕВРИЗМЫ
Приобретенные аневризмы - локальное расширение просвета кровеносных сосудов вследствие патологических изменений сосудистой стенки. Они могут иметь мешковидную или цилиндрическую форму. Причинами этих аневризм могут быть повреждения сосудистой стенки атеросклеретической, сифилитической или травматической природы. Чаще аневризмы встречаются в аорте, реже в других артериях.
Атеросклеротические аневризмы, как правило, развиваются в поврежденной атеросклеротическим процессом аорте с преобладанием осложненных изменений, обычно после 65-75 лет, чаще у мужчин. Причиной служит разрушение мышечно-эластического каркаса сердечной оболочки аорты атероматозными бляшками. Типичная локализация - брюшной отдел аорты. В аневризме образуются тромботические массы, служащие источником тромбоэмболии.
Осложнения - разрыв аневризмы с развитием смертельного кровотечения, а также тромбоэмболия артерий нижних конечностей с последующей гангреной.
Сифилитические аневризмы - следствие сифилитического мезаортита, характеризующегося разрушением мышечно-эластического каркаса средней оболочки стенки аорты, как правило, в области восходящего отдела дуги и грудной ее части.
Чаще эти аневризмы наблюдаются у мужчин, могут достигать 15-20 см в диаметре. При длительном существовании аневризма оказывает давление на прилежащие тела позвонков и ребра, вызывая их атрофию. Клинические симптомы связаны со сдавлением прилежащих органов и проявляются дыхательной недостаточностью, дисфагией из-за сдавления пищевода, постоянным кашлем в связи со сдавлением возвратного нерва, болевым синдромом, декомпенсацией сердечной деятельности.
Васкулиты - большая и неоднородная группа заболеваний сосудов воспалительного характера.
Васкулиты характеризуются образованием инфильтрата в стенке сосудов и в периваскулярной ткани, повреждением и слущиванием эндотелия, потерей сосудами тонуса и гиперемией в остром периоде, склерозом стенки и нередко облитерацией просвета при хроническом течении.
Васкулиты подразделяют на системные, или первичные, и вторичные. Первичные васкулиты составляют большую группу болезней, носят распространенный характер и имеют самостоятельное значение. Вторичные васкулиты развиваются при многих заболеваниях и будут описаны в соответствующих главах.
Болезни вен представлены в основном флебитом - воспалением вен, тромбофлебитом - флебитом, осложненным тромбозом, флеботромбозом - тромбозом вен без их предшествующего воспаления, и варикозным расширением вен.
Флебит, тромбофлебит и флеботромбоз.
Флебит обычно является следствием инфицирования венозной стенки, он может осложнять острые инфекционные заболевания. Иногда флебит развивается вследствие травмы вены или ее химического поражения. При воспалении вены обычно повреждается эндотелий, что ведет к потере его фибринолитической функции и образованию в этом участке тромба. Возникает тромбофлебит. Он проявляется болевым симптомом, отеком тканей дистальнее окклюзии, цианозом и покраснением кожи. В остром периоде тромбофлебит может осложниться тромбоэмболией. При длительном хроническом течении тромботические массы подвергаются организации, однако тромбофлебит и флеботромбоз магистральных вен могут служить причиной развития трофических язв, обычно нижних конечностей.
Варикозное расширение вен - аномальное расширение, извилистость и удлинение вен, возникающее в условиях повышенного внутривенозного давления.
Предрасполагающим фактором является врожденная или приобретенная неполноценность венозной стенки и ее истончение. Одновременно компенсаторно рядом возникают очаги гипертрофии гладкомышечных клеток и склероз. Чаще поражаются вены нижних конечностей, геморроидальные вены и вены нижнего отдела пищевода при блокаде в них венозного оттока. Участки расширения вен могут иметь узловатую, аневризмоподобную, веретеновидную форму. Нередко варикоз сочетается с тромбозом вены.
Варикозное расширение вен нижних конечностей - наиболее распространенная форма венозной патологии. Встречается преимущественно у женщин после 50 лет.
Повышение внутривенозного давления может быть связано с профессиональной деятельностью и образом жизни (с беременностью, работа стоя, перенос тяжестей и т. п.). Поражаются преимущественно поверхностные вены, клинически болезнь проявляется отеком конечностей, трофическими нарушениями кожи с развитием дерматита и язв.
Варикозное расширение геморроидальных вен - также распространенная форма патологии. Предрасполагающими факторами являются запоры, беременность, иногда портальная гипертензия.
Варикоз развивается в нижнем геморроидальном сплетении с формированием наружных узлов или в верхнем сплетении с образованием внутренних узлов. Узлы обычно тромбируются, выбухают в просвет кишки, травмируются, подвергаются воспалению и изъязвлению с развитием кровотечения.
Варикозное расширение вен пищевода развивается при портальной гипертензии, обычно связанной с циррозом печени, или при сдавлении опухолью портального тракта. Это происходит вследствие того, что вены пищевода шунтируют кровь из портальной системы в кавальную. В варикозных венах происходят истончение стенки, воспаление и образование эрозий. Разрыв стенки варикозной вены пищевода приводит к тяжелому, нередко смертельному, кровотечению.
Сердечно-сосудистые заболевания, занимают первое место по уровню заболеваемости и смертности, практически во всех странах мира. Это печальное лидерство, обусловлено многими факторами, среди которых – некачественное питание, плохая экология, неправильный образ жизни. Не зря многие сердечно-сосудистые расстройства именуют болезнями цивилизации.
Наша сердечно-сосудистая система представлена сердцем и сосудами. Звучит как примитивная тавтология, но это действительно так.
Сердце человека включает в себя
- Четыре камеры или полости – правое и левое предсердия, желудочки
- Проводящую систему, обеспечивающую нормальный ритм и последовательность сердечных сокращений
- Внутреннюю оболочку, выстилающую изнутри сердечные полости – эндокард
- Сердечные клапаны, разграничивающие сердечные камеры, и препятствующие обратному току крови
- Среднюю, мышечную оболочку – миокард
- Наружную оболочку, сердечную сумку – перикард
- Сердечные (коронарные) артерии, питающие ткани сердца.

Сосудистая система представлена двумя кругами кровообращения – большим и малым. Большой круг обеспечивает органы и ткани артериальной кровью с кислородом, и забирает углекислоту.
Сосудистая система включает в себя артерии и вены крупного или среднего калибра, мелкие артерии и вены (артериолы и венулы), а также мельчайшие сосуды – капилляры.
Именно в капиллярах осуществляется газообмен между кровью и тканями, и артериальная кровь превращается в венозную.
Поражаться может любое из вышеуказанных звеньев сердечно-сосудистой системы. Чаще всего в основе болезней сердца и сосудов лежат следующие патологические механизмы:
- Врожденные пороки развития
- Воспалительные процессы
- Инфекции – бактериальные, вирусные, грибковые
- Изменения сосудистого тонуса
- Общие обменные нарушения, приводящие к изменению баланса кислот, щелочей, электролитов
- Изменения свертываемости крови
- Закупорка сосудистого просвета.
В большинстве клинических ситуаций отмечается сочетание одного или нескольких патологических механизмов.
Заболевания
До сих пор не принята удобная, приемлемая классификация сердечно-сосудистых заболеваний. По-видимому, это обусловлено многообразием причин и проявлений данных заболеваний.
МКБ (международная классификация болезней) носит громоздкий характер, и разработана больше для статистики, нежели для решения практических задач.
Полностью перечислять все болезни вряд ли имеет смысл – их слишком много, и большинство из них редко встречается. Но некоторые нарушения стоят того, чтобы о них упомянуть:

Ишемия – нарушение кровоснабжения определенного органа, и развившиеся по этой причине патологические изменения в нем. В основе ИБС – затруднение циркуляции крови по коронарным артериям из-за их закупорки атеросклеротическими бляшками и тромбами. ИБС проявляется стенокардией. При продолжительной ишемии сердечная мышца омертвевает – развивается инфаркт миокарда.

Ведущий признак – повышение артериального давления более 140/90 мм. рт. ст. Величина артериального давления в значительной степени зависит от состояния артериального сосудистого тонуса, объема циркулирующей крови и работы сердца. Эти функции регулируются определенными структурами головного мозга, органами эндокринной системы. Гипертоническая болезнь развивается при нарушении этой регуляции, и, в свою очередь, с течением времени приводит необратимым изменениям в различных органах.
.

Это состояние в полной мере можно отнести и к неврологическим, и к сердечно-сосудистым заболеваниям. Поражается головной мозг, но причина – нарушение циркуляции крови по церебральным (мозговым) сосудам. Это нарушение может проявляться двояко, в связи с чем выделяют инсульт геморрагический и ишемический.
При ишемическом инсульте сосуд закупоривается атеросклеротической бляшкой, после чего в соответствующем участке головного мозга развивается ишемия. При геморрагическом инсульте из-за нарушения целостности кровеносного сосуда кровь изливается в головной мозг.
Нарушения сердечного ритма (аритмии).

Для того чтобы гемодинамика обеспечивалась на должном уровне, сердце должно сокращаться с определенной последовательностью и частотой – вначале предсердия изгоняют кровь в желудочки, а из желудочков она поступает в крупные сосуды – аорту и легочную артерию. Это достигается нормальным прохождением нервного импульса по проводящей системе сердца.
Ряд патологических факторов приводит к блокаде импульса или к формированию аномальных внеочередных импульсов, затрудняющих нормальную сократимость миокарда. В этом и состоит суть аритмий, и некоторые из них опасны не только для здоровья, но и для жизни.

Могут быть врожденными и приобретенными. При этих состояниях страдает преимущественно клапанный аппарат. Хотя некоторые врожденные пороки помимо поражения клапанов проявляются незаращением перегородок между предсердиями, желудочками, а также аномальными сообщениями между аортой и легочной артерией.
Поражения клапанов может иметь вид недостаточности, когда клапанные створки неполно смыкаются между собой и стеноза – сужения клапанного отверстия. Во всех этих случаях нарушается кровообращение во всех системах организма.

Этим термином обозначают комплекс негативных изменений в сердце при ревматизме. Данное заболевание протекает с поражением большинства органов и анатомических структур. Но больше всего страдают суставы и сердце. При ревмокардите наряду с клапанными пороками развивается воспаление миокарда – миокардит.
При миокардите воспалительные изменения в сердечной мышце приводят к угнетению ее сократимости. Это проявляется снижением насосной функции сердца и развитием сердечной недостаточности. В ряде случаев положение усугубляется присоединением перикардита – воспаления перикарда.
Перикард представлен двумя оболочками, между которыми находится щелевидное пространство. При перикардите в этом пространстве скапливается жидкость, что еще больше отягощает имеющиеся расстройства кровообращения.
Тромбоэмболия легочной артерии (ТЭЛА).

В венах нижних конечностей, некоторые воспалительные процессы и застой крови приводят к тромбозу. Со временем возникшие тромбы могут отрываться. При этом тромб выступает в роли эмбола – патологического образования, закупоривающего сосудистый просвет.
По нижней полой вене тромб-эмбол направляется в правое предсердие, в правый желудочек, а оттуда – в легочную артерию, ветви которой разветвляются в легочной ткани.
Следует заметить, что легочная артерия – неверное название, дань традиции, когда артериями называли все сосуды, выходящие из сердца. Фактически – это вена, ведь по ней течет венозная кровь.
Полная закупорка эмболом основного ствола легочной артерии – 100% мгновенная смерть. Закупорка ее ветвей протекает крайне тяжело, и тоже сопровождается серьезными нарушениями кровообращения и дыхания.

Это сердечная патология, но с вовлечением легочной ткани. Отек легких развивается из-за сердечной недостаточности, точнее – падения сократимости левого желудочка.
Левожелудочковая сердечная недостаточность приводит к застою крови в малом, легочном круге кровообращения. При этом, давление в сосудах малого круга повышается настолько, что плазма крови выпотевает в просвет легочных альвеол.
Этот жидкий выпот вспенивается при дыхании – порой пена выходит изо рта. Как и ТЭЛА, отек легких – крайне опасное состояние, требующее экстренных мер по его устранению.
.
Повышенное содержание холестерина низкой и очень низкой плотности, приводит к его отложению на стенках артерий в виде атеросклеротических бляшек. Эти бляшки закупоривают сосудистый просвет. При этом нарушается ток крови и развивается ишемия в соответствующих анатомических зонах.

Некоторые патологические процессы, среди которых ишемия и воспаление, осложняются гибелью отдельных волокон миокарда. Погибшие участки миокарда замещаются соединительной тканью – склерозируются. Это приводит к снижению сократимости миокарда.
Два последних состояния, атеросклероз и кардиосклероз, не являются самостоятельными заболеваниями. Это синдромы (комплексы негативных изменений, симптомов), которые сопровождают другие заболевания сердца и сосудов. Эти заболевания тоже могут сочетаться и взаимно отягощать друг друга.
Например, атеросклероз коронарных артерий – основная причина ИБС. Ишемия миокарда может привести к инфаркту. А инфаркт зачастую осложняется аритмиями и отеком легких. Сочетание различных сердечно-сосудистых нарушений нередко формирует замкнутый порочный руг. Разорвать это круг, выйти из тупика можно только с помощью комплексного своевременного лечения.
Мы стараемся дать максимально актуальную и полезную информацию для вас и вашего здоровья.
 В жизни современного человека постоянно присутствуют факторы, негативно влияющие на состояние сердечно-сосудистой системы.
В жизни современного человека постоянно присутствуют факторы, негативно влияющие на состояние сердечно-сосудистой системы.
Недостаток движения, стрессы, вредные привычки, переедание – все это приводит к повышению артериального давления, а в хронической форме - к артериальной гипертензии (АГ) . Этот недуг вызывает заметное ухудшение самочувствия и снижение качества жизни, а впоследствии нередко становится причиной инфаркта или инсульта.
Поэтому важно распознать болезнь на самых ранних порах, когда процесс еще обратим. А еще лучше – стараться ее избежать.
 Болезнь, при которой у человека наблюдается повышенное давление
, в врачебных кругах называют гипертонией.
Болезнь, при которой у человека наблюдается повышенное давление
, в врачебных кругах называют гипертонией.
Артериальное давление устойчиво, начиная от 160/95.
Должно быть зафиксировано не меньше, чем три раза на протяжении 15 дней.
Болезнь опасная , так как если гипертония, этот недуг, зашел далеко, он может дать осложнения в виде фатального инфаркта, потери сознания и инсульта.

Одной из распространённых патологий сердца является нарушение проводимости миокарда. Также можно встретить эту патологию под наименованием «блокада сердца».
Это относительно частое явление, которое может быть вызвано целым спектром отклонение и заболеваний, потому его необходимо рассмотреть детальным образом.
Что это такое
Если говорить точнее, то нарушение проводимости миокарда – это не заболевание/патология, а целая группа заболеваний/патологий.

Гипертрофия левого предсердия - заболевание, при котором происходит утолщение левого желудочка сердца, из-за чего поверхность теряет эластичность.
Если уплотнение сердечной перегородки произошло неравномерно, дополнительно могут возникать еще и нарушения в работе аортального и митрального клапанов сердца.
Сегодня критерием гипертрофии является утолщение миокарда в 1,5 см и более. Это заболевания на сегодняшний день является основной причиной ранней смерти молодых спортсменов.

Чем опасна болезнь
Человек, страдающий аритмией, находится в группе риска по возникновению инсульта и инфаркта миокарда. Связано это с тем, что при аритмии сердце неправильно сокращается, в результате чего образуются тромбы.
С потоком крови эти сгустки разносятся по организму и там, где тромб застрянет, произойдет закупоривание и человек заболеет.
В нынешнее время заболевания сердечно-сосудистой системы являются весьма распространенной проблемой среди людей всех возрастных категорий. Следует отметить: смертность от этих болезней с каждым годом возрастает. Огромную роль в этом играют факторы, влияющие на нарушения в работе органов.
За какими критериями классифицируют такие патологии, какие симптомы им сопутствуют? Как лечатся эти заболевания?
Какими бывают?
Все патологии сердечно-сосудистой системы группируют в зависимости от их локализации и характера протекания. Поэтому заболевания делят на такие виды:
- Болезни сердца (мышцы и клапанов);
- Заболевания кровеносных сосудов (периферических и других артерий и вен);
- Общие патологии целой системы.
Существует и классификация сердечно-сосудистых заболеваний по этиологии:
Кроме того, эти патологические состояния бывают врожденными, а могут быть наследственными и приобретенными.
Заболевания сосудов и сердца отличаются симптоматикой и степенью тяжести.
Список болезней сердечной мышцы и клапанов сердца:

Кроме того, к сердечным заболеваниям относятся нарушения ритма: аритмия (тахикардия, брадикардия), блокада сердца.
К патологиям сосудов относятся:

Распространенные заболевания сердечно-сосудистой системы, которые поражают деятельность этих органов в целом, это:
- гипертоническая болезнь;
- инсульт;
- атеросклероз;
- кардиосклероз.
Вышеперечисленные заболевания являются весьма опасными для жизни и поэтому требуют своевременного лечения. Чтобы избежать таких патологий, необходимо соблюдение правил профилактики болезней сердца и сосудов.
Многие наши читатели для снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
Общая характеристика и терапия
Общими симптомами сердечно-сосудистых патологий являются:

Важно отметить, что лечение сердечно-сосудистых заболеваний осуществляется с комплексным подходом. Он включает прием медикаментозных препаратов, народные средства, физиотерапевтические процедуры, лечебную физкультуру.
Применяется также дыхательная гимнастика. Ученые доказали, что рыдающее дыхание излечивает сердечно-сосудистые заболевания.
Ишемическая болезнь
Такое заболевание проявляется обычно у людей преклонного возраста. Это заболевание называется еще коронарной болезнью из-за того, что миокард поражается вследствие нарушенного кровообращения в коронарных артериях. Часто протекает без каких-либо признаков.
 Симптомы бывают при физических нагрузках, такие же, как при стенокардии:
Симптомы бывают при физических нагрузках, такие же, как при стенокардии:
- ощущения недостатка воздуха;
- болевой синдром в середине грудной клетки;
- частый пульс;
- повышенная потливость.
Для улучшения состояния и предотвращения различных осложнений, назначаются:

В тяжелых случаях возможно оперативное вмешательство – аортокоронарное шунтирование, стентирование. Рекомендуется специальная диета, лечебная физкультура, физиотерапевтические процедуры.
Стенокардия
В народе называют грудной жабой. Является последствием атеросклероза коронарных сосудов. При стенокардии появляется боль за грудиной сжимающего характера, отдающая на лопатку и верхнюю конечность с левой стороны. Также при приступах возникает одышка, тяжесть в области грудной клетки.
Отзыв нашей читательницы - Виктории Мирновой
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: перестало беспокоить сердце, начала лучше себя чувствовать, появились силы и энергия. Анализы показали снижение ХОЛЕСТЕРИНА до НОРМЫ. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Приступ снимается с помощью нитроглицерина и его аналогов. Для лечения используют вета-адреноблокаторы (Принорм, Атен, Азектол, Хипрес, Атенолол), динитрат изосорбита (Изолонг, Дитрат, Сорбидин, Кардикет, Этидиниз).
Пациенту приписывают препараты, которые блокируют кальциевые каналы, а также средства, улучшающие обменные процессы в миокарде.
Миокардит
При миокардите воспаляется миокард. Этому способствуют бактериальные инфекции, аллергия, ослабленный иммунитет. Для этого заболевания характерны острая боль в грудной области, слабость, одышка, нарушенный ритм сердца, гипертермия. Проведенные исследования свидетельствуют об увеличенном размере органа.
Если миокардит инфекционного характера, тогда применяется антибактериальная терапия. Другие лекарственные средства назначает специалист в зависимости от степени тяжести болезни.
Инфаркт миокарда
Болезнь характеризуется отмиранием мышечной ткани миокарда. Это состояние особенно опасно для человеческой жизни.
 Основные симптомы – болезненные ощущения за грудиной, бледность кожи, потеря сознания, потемнение в глазах.
Но если после приема нитроглицерина, боль при стенокардии проходит, то при инфаркте она может беспокоить даже несколько часов.
Основные симптомы – болезненные ощущения за грудиной, бледность кожи, потеря сознания, потемнение в глазах.
Но если после приема нитроглицерина, боль при стенокардии проходит, то при инфаркте она может беспокоить даже несколько часов.
При признаках патологии рекомендуется обеспечение покоя больного, для этого его укладывают на ровную поверхность. В срочном порядке необходима госпитализация больного. Поэтому, не медля, нужно вызывать скорую. Рекомендуется прием Корвалола (тридцать капель).
Риск летального исхода опасен в первые часы патологического состояния, поэтому пациента помещают в реанимацию. Лечение включает применение средств для понижения венозного давления, нормализации сердечной деятельности и купирования боли.
Реабилитационные мероприятия длятся до полугода.
Порок сердца
Порок сердца – деформации сердечной мышцы и клапанов. Существуют такие виды данной патологии:
- Врожденные;
- Приобретенные.

Порок сердца Тетрада Фалло
Врожденные появляются из-за того, что сердце плода неправильно сформировалось в утробе матери. Приобретенные поражения – осложнение атеросклероза, ревматизма, сифилиса. Симптомы заболевания разнообразны, и зависят от места локализации дефектов:

К сердечным порокам относятся также такие виды патологий: митральный стеноз, аортальньный порок, недостаточность митрального клапана, трикуспидальная недостаточность, стеноз устья аорты.
При таких заболеваниях назначают поддерживающую терапию. Одним из эффективных методов лечения является хирургический способ – при стенозе проводят комиссуротомию, при недостаточности клапана – протезирование. При сочетанных пороках полностью меняют клапан на искусственный.
Аневризма
Аневризмой называется болезнь стенок сосудов, когда определенный их участок значительно расширяется. Чаще всего это происходит в сосудах головного мозга, аорте, сердечных сосудах. Если аневризма вен и артерий сердца разрывается, смерть наступает моментально.

Симптомы зависят от локализации расширения сосуда — наиболее частой бывает аневризма мозговых сосудов. Заболевание в основном протекает бессимптомно. Но когда пораженный участок достигает больших размеров или находится на грани разрыва, то на такую патологию указывает сильная головная боль, которая не проходит в течение нескольких дней. Поэтому важно вовремя обратиться к врачу, чтобы избежать плачевных последствий.
Полностью избавиться от аневризмы, можно только с помощью хирургического вмешательства.
Атеросклероз
При этом состоянии поражаются артерии, которые находятся в органах. Характеристика заболевания заключается в отложении холестерина на стенках сосудов, что приводит к тому, что их просвет суживается, поэтому нарушается кровоснабжение. Атеросклеротические бляшки могут отрываться от сосудов. Такое явление может закончиться летальным исходом.
Используют для лечения статины, которые понижают показатель холестерина, а также препараты, которые улучшают кровоснабжение.
Гипертоническая болезнь
Общая характеристика гипертонии – повышение систолического и диастолического артериального давления. Основные симптомы:

Лечение направлено на снижение артериального давления и устранения причин такого процесса. Поэтому назначают антигипертензивные лекарства, например, бета-андреноблокаторы (Атенолол, Соталол, Биспрололол).
Кроме этого, используются мочегонные препараты для выведения хлора и натрия (Хлорталидон, Индапамид, Фуросемид), и антагонисты калия для предотвращения нарушений в сосудах мозга (Амплодипин, Нимодипин, Верапамил).
Также при гипертонической болезни назначают специальную диету.
Инсульт – тяжелое состояние в результате нарушенного кровообращения в головном мозге. Из-за недостаточности питания мозговая ткань начинает повреждаться, а сосуды закупориваться или разрываться. В медицине выделяют такие виды инсультов:
- Геморрагический (разрыв сосуда);
- Ишемический (закупорка).

Симптомы инсульта:
- острая головная боль;
- судороги;
- заторможенность;
- сонливость;
- потеря сознания;
- тошнота и рвота.
 Если наблюдаются такие признаки, больному необходима срочная госпитализация. Для оказания первой помощи ему необходимо обеспечить лежащее положение, приток воздуха и освобождение от одежды.
Если наблюдаются такие признаки, больному необходима срочная госпитализация. Для оказания первой помощи ему необходимо обеспечить лежащее положение, приток воздуха и освобождение от одежды.
Лечение зависит от вида патологии. Для лечения геморрагического инсульта применяют методы для понижения давления и остановки кровоизлияний в мозге или черепе. При ишемическом – необходимо восстановить кровообращение в мозге.
Кроме этого, назначают препараты для стимуляции обменных процессов. Важную роль играет кислородная терапия. Важно отметить, что послеинсультная реабилитация – процесс длительный.
Варикоз
Варикозное расширение вен – болезнь, которая сопровождается нарушенной работой венозного кровотока и клапанов сосудов. Чаще всего распространяется патология на вены нижних конечностей.
 Симптомы, которые выделяют при варикозе, следующие:
Симптомы, которые выделяют при варикозе, следующие:
- отечность;
- изменение оттенка кожных покровов возле места поражения;
- судороги мышц (особенно ночью);
- болевой синдром;
- ощущение тяжести конечностей.
Рекомендуется для облегчения состояния ношение компрессионного трикотажа и физические упражнения. Медикаментозное лечение включает использование венотонических средств, препаратов, которые улучшают венозный кровоток, антикоагулянты. В тяжелых случаях применяется оперативное вмешательство.
Заболевания сердца и сосудов требует своевременного лечения. Чтобы избежать осложнений, терапия должна быть комплексной и систематической.
Для предотвращения патологических процессов необходимо правильное питание, лечебная физкультура. Эффективной в этом плане является дыхательная гимнастика, ведь установлено, что рыдающее дыхание излечивает сердечно-сосудистые заболевания.
Сердечно сосудистые болезни и наследственная предрасположенность
Среди основных причин патологий болезней сердца и сосудов – наследственный фактор. К таким заболеваниям относятся:

Наследственные патологии составляют большой процент в списке заболеваний сердечно-сосудистой системы.
Вы все еще думаете что ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ невозможно?
Вы уже давно мучаетесь от постоянных головных болей, мигреней, сильной одышке при малейшей нагрузке и плюс ко всему этому ярко выраженная ГИПЕРТОНИЯ? А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже "слили" на неэффективное лечение?
Знаете ли вы, что все эти симптомы свидетельствуют о ПОВЫШЕНОМ уровне ХОЛЕСТЕРИНА в вашем организме? А ведь все, что необходимо - это привести холестерин в норму. Ведь правильней лечить не симптомы заболевания, а само заболевания! Согласны?














