ماذا تعني قراءات تخطيط القلب؟ مخطط القلب للقلب - طبيعي، تفسير، علامات الاضطرابات
أمراض القلب
الفصل 5. تحليل مخطط كهربية القلب

الخامس.اضطرابات التوصيل.كتلة الفرع الأمامي لفرع الحزمة اليسرى، كتلة الفرع الخلفي لفرع الحزمة اليسرى، كتلة كاملة لفرع الحزمة اليسرى، كتلة فرع الحزمة اليمنى، كتلة AV من الدرجة الثانية وكتلة AV كاملة.
ز.عدم انتظام ضربات القلبانظر الفصل. 4.
السادس.اضطرابات المنحل بالكهرباء
أ.نقص بوتاسيوم الدم.إطالة الفاصل الزمني PQ. اتساع مجمع QRS (نادر). موجة U واضحة، موجة T مقلوبة ومسطحة، انخفاض مقطع ST، إطالة طفيفة للفاصل الزمني QT.
ب.فرط بوتاسيوم الدم
وزن خفيف(5.5 × 6.5 مكافئ/لتر). موجة T متناظرة ذات ذروة طويلة، مما يؤدي إلى تقصير فترة QT.
معتدل(6.5 × 8.0 مكافئ / لتر). انخفاض سعة الموجة P؛ إطالة الفاصل الزمني PQ. اتساع مجمع QRS، وانخفاض سعة موجة R. انخفاض أو ارتفاع الجزء ST. خارج الانقباض البطيني.
ثقيل(911 ميجا مكافئ / لتر). غياب الموجة P. توسيع مجمع QRS (حتى المجمعات الجيبية). بطء أو تسارع الإيقاع البطيني البطيني، عدم انتظام دقات القلب البطيني، الرجفان البطيني، توقف الانقباض.
في.نقص كلس الدم.إطالة فترة QT (بسبب إطالة مقطع ST).
ز.فرط كالسيوم الدم.تقصير فترة QT (بسبب تقصير مقطع ST).
سابعا.تأثير المخدرات
أ.جليكوسيدات القلب
تأثير علاجي.إطالة الفاصل الزمني PQ. الاكتئاب المائل للجزء ST، وتقصير الفاصل الزمني QT، والتغيرات في موجة T (مسطحة، مقلوبة، ثنائية الطور)، وضوحا موجة U. انخفاض معدل ضربات القلب مع الرجفان الأذيني.
تأثير سام.خارج الانقباض البطيني، كتلة AV، عدم انتظام دقات القلب الأذيني مع كتلة AV، تسارع إيقاع العقدي AV، كتلة الجيبية الأذينية، عدم انتظام دقات القلب البطيني، عدم انتظام دقات القلب البطيني ثنائي الاتجاه، الرجفان البطيني.
أ.تمدد عضلة القلب.علامات تضخم الأذين الأيسر وأحياناً الأيمن. سعة منخفضة للموجات، منحنى الاحتشاء الزائف، حصار فرع الحزمة اليسرى، الفرع الأمامي لفرع الحزمة اليسرى. تغييرات غير محددة في الجزء ST والموجة T. انقباض البطين الخارجي والرجفان الأذيني.
ب.عضلة القلب الضخامي.علامات تضخم الأذين الأيسر وأحياناً الأيمن. علامات تضخم البطين الأيسر، موجات Q المرضية، منحنى الاحتشاء الكاذب. تغييرات غير محددة في مقطع ST وموجات T. مع تضخم قمي للبطين الأيسر، موجات T سلبية عملاقة في الخيوط السابقة للبرد الأيسر. اضطرابات الإيقاع فوق البطيني والبطيني.
في.الداء النشواني في القلب.سعة منخفضة للموجات، منحنى الاحتشاء الزائف. الرجفان الأذيني، كتلة AV، عدم انتظام ضربات القلب البطيني، خلل في العقدة الجيبية.
ز.اعتلال عضلي دوشين.تقصير الفاصل الزمني PQ. موجة R عالية في الخيوط V 1، V 2؛ موجة Q عميقة في الخيوط V 5، V 6. عدم انتظام دقات القلب الجيبي، خارج الانقباض الأذيني والبطين، عدم انتظام دقات القلب فوق البطيني.
د.تضيق تاجي.علامات تضخم الأذين الأيسر. ويلاحظ تضخم البطين الأيمن وانحراف المحور الكهربائي للقلب إلى اليمين. في كثير من الأحيان الرجفان الأذيني.
ه.هبوط الصمام التاجي.تكون موجات T مسطحة أو سلبية، خاصة في الرصاص III؛ انخفاض مقطع ST، وإطالة طفيفة في فترة QT. خارج الانقباض البطيني والأذيني، عدم انتظام دقات القلب فوق البطيني، عدم انتظام دقات القلب البطيني، وأحيانا الرجفان الأذيني.
و.التهاب التامور.انخفاض مقطع PQ، خاصة في الخيوط II، aVF، V 2 V 6. ارتفاع منتشر لقطعة ST مع التحدب لأعلى في الاتجاهات I، II، aVF، V 3 V 6. في بعض الأحيان يكون هناك انخفاض في مقطع ST في الرصاص aVR (في حالات نادرة، في الخيوط aVL، V 1، V 2). عدم انتظام دقات القلب الجيبي، واضطرابات الإيقاع الأذيني. تمر تغييرات تخطيط القلب بأربع مراحل:
ارتفاع الجزء ST، موجة T طبيعية؛
ينحدر الجزء ST إلى الخط المتساوي، وتنخفض سعة الموجة T؛
مقطع ST على الخط المتساوي، موجة T مقلوبة؛
قطعة ST على الخط المتساوي، موجة T عادية.
ز.انصباب التامور كبير.سعة الموجة منخفضة، وتناوب مجمع QRS. علامة المرضية كاملة البدائل الكهربائية (P، QRS، T).
و.القلب الأيمن.الموجة P سلبية في الرصاص I. يتم قلب مجمع QRS في الاتجاه I، R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ل.عيب الحاجز الأذيني.علامات تضخم الأذين الأيمن، وفي كثير من الأحيان الأذين الأيسر؛ إطالة الفاصل الزمني PQ. RSR" في الرصاص V 1؛ ينحرف المحور الكهربائي للقلب إلى اليمين مع عيب في نوع الفوهة الثانية، إلى اليسار مع عيب في نوع الفوهة الأولية. موجة T مقلوبة في الخيوط V 1، V 2. في بعض الأحيان الرجفان الأذيني.
ل.تضيق الشريان الرئوي.علامات تضخم الأذين الأيمن. تضخم البطين الأيمن مع موجة R عالية في الخيوط V 1، V 2؛ انحراف المحور الكهربائي للقلب إلى اليمين. موجة T مقلوبة في الخيوط V 1، V 2.
م.متلازمة العقدة الجيبية المريضة.بطء القلب الجيبي، كتلة الجيبي الأذيني، كتلة AV، توقف الجيوب الأنفية، متلازمة بطء القلب - عدم انتظام دقات القلب، عدم انتظام دقات القلب فوق البطيني، الرجفان الأذيني / الرفرفة، عدم انتظام دقات القلب البطيني.
تاسعا.أمراض أخرى
أ.مرض الانسداد الرئوي المزمن.علامات تضخم الأذين الأيمن. انحراف المحور الكهربائي للقلب إلى اليمين، إزاحة المنطقة الانتقالية إلى اليمين، علامات تضخم البطين الأيمن، انخفاض سعة الموجات. تخطيط القلب من النوع S I S II S III. انقلاب موجة T في الخيوط V 1، V 2. عدم انتظام دقات القلب الجيبي، إيقاع العقدي الأذيني البطيني، اضطرابات التوصيل، بما في ذلك كتلة الأذينية البطينية، تباطؤ التوصيل داخل البطينات، كتلة فرع الحزمة.
ب.تيلا.متلازمة S I Q III T III، علامات الحمل الزائد للبطين الأيمن، الحصار الكامل أو غير الكامل لفرع الحزمة اليمنى، إزاحة المحور الكهربائي للقلب إلى اليمين. انقلاب موجة T في الخيوط V 1، V 2؛ تغييرات غير محددة في الجزء ST والموجة T. عدم انتظام دقات القلب الجيبي، وأحيانا اضطرابات الإيقاع الأذيني.
في.نزيف تحت العنكبوتية وآفات الجهاز العصبي المركزي الأخرى.في بعض الأحيان - موجة مرضية Q. موجة T عالية واسعة إيجابية أو سلبية عميقة، ارتفاع أو انخفاض في مقطع ST، موجة U واضحة، إطالة واضحة للفاصل الزمني QT. بطء القلب الجيبي، عدم انتظام دقات القلب الجيبي، إيقاع عقدي AV، خارج الانقباض البطيني، عدم انتظام دقات القلب البطيني.
ز.قصور الغدة الدرقية.إطالة الفاصل الزمني PQ. السعة المنخفضة لمجمع QRS. موجة T بالارض.بطء القلب الجيبي.
د.نموذج الإبلاغ الموحد.إطالة مقطع ST (بسبب نقص كلس الدم)، موجات T الطويلة المتناظرة (بسبب فرط بوتاسيوم الدم).
ه.انخفاض حرارة الجسم.إطالة الفاصل الزمني PQ. شق في الجزء النهائي من مجمع QRS (موجة أوزبورن انظر). إطالة فترة QT، انقلاب موجة T. بطء القلب الجيبي، الرجفان الأذيني، إيقاع العقدي AV، عدم انتظام دقات القلب البطيني.
السابق .يتم وصف الأنواع الرئيسية لأجهزة تنظيم ضربات القلب من خلال رمز مكون من ثلاثة أحرف: الحرف الأول يشير إلى غرفة القلب التي يتم تنظيم ضربات القلب بها (أ) أالأذين الثلاثي، V الخامسالبطين البطيني، د دفي كل من الأذين والبطين)، الحرف الثاني الذي يتم إدراك نشاط الغرفة فيه (A، V أو D)، الحرف الثالث يشير إلى نوع الاستجابة للنشاط المدرك (I أناحجب المنع، T تإطلاق التزوير، د دكلاهما). وهكذا، في وضع VVI، يوجد كل من أقطاب التحفيز والاستشعار في البطين، وعندما يحدث نشاط البطين التلقائي، يتم حظر تحفيزه. في وضع DDD، يوجد قطبان كهربائيان (التحفيز والاستشعار) في كل من الأذين والبطين. نوع الاستجابة D يعني أنه عند حدوث نشاط أذيني تلقائي، سيتم حظر تحفيزه، وبعد فترة زمنية مبرمجة (فاصل AV) سيتم إصدار حافز إلى البطين؛ عندما يحدث نشاط البطين التلقائي، على العكس من ذلك، سيتم حظر التحفيز البطيني، وسيبدأ التحفيز الأذيني بعد الفاصل الزمني VA المبرمج. الأوضاع النموذجية لجهاز تنظيم ضربات القلب ذو الحجرة الواحدة VVI وAAI. الأوضاع النموذجية لجهاز تنظيم ضربات القلب ثنائي الغرفة DVI وDDD. الحرف الرابع ر ( ريعني التكيف مع الطعام أن جهاز تنظيم ضربات القلب قادر على زيادة معدل السرعة استجابة للتغيرات في النشاط البدني أو المعلمات الفسيولوجية المعتمدة على الحمل (على سبيل المثال، فترة QT، ودرجة الحرارة).
أ.المبادئ العامة لتفسير تخطيط القلب
تقييم طبيعة الإيقاع (الإيقاع الخاص مع التنشيط الدوري للمنشط أو المفروض).
تحديد الغرفة (الغرف) التي يتم تحفيزها.
تحديد نشاط الغرفة (الغرف) التي ينظر إليها المحفز.
تحديد فترات تنظيم ضربات القلب المبرمجة (فواصل VA، VV، AV) من القطع الأثرية سرعة الأذين (A) والبطين (V).
تحديد وضع EX. يجب أن نتذكر أن علامات تخطيط القلب لجهاز تنظيم ضربات القلب من غرفة واحدة لا تستبعد إمكانية وجود أقطاب كهربائية في غرفتين: وبالتالي، يمكن ملاحظة تقلصات البطينين المحفزة مع كل من جهاز تنظيم ضربات القلب ذو الحجرة الواحدة والغرفة المزدوجة، حيث يتبع التحفيز البطيني فترة زمنية معينة بعد الموجة P (وضع DDD).
إزالة مخالفات الفرض والكشف:
أ. اضطرابات الفرض: هناك آثار تحفيزية لا تتبعها مجمعات إزالة الاستقطاب في الغرفة المقابلة؛
ب. اضطرابات الكشف: هناك خلل في السرعة يجب حجبه من أجل الكشف الطبيعي عن إزالة الاستقطاب الأذيني أو البطيني.
ب.أوضاع EX الفردية
AAI.إذا أصبح تردد الإيقاع الطبيعي أقل من تردد جهاز تنظيم ضربات القلب المبرمج، يبدأ التحفيز الأذيني بفاصل AA ثابت. عند حدوث زوال الاستقطاب الأذيني التلقائي (والكشف الطبيعي عنه)، تتم إعادة ضبط عداد وقت جهاز تنظيم ضربات القلب. إذا لم يتكرر زوال الاستقطاب الأذيني التلقائي بعد فترة AA المحددة، يتم بدء تنظيم السرعة الأذينية.
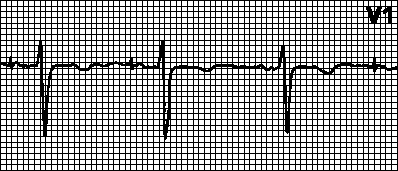
فيفي.عند حدوث زوال الاستقطاب البطيني التلقائي (والكشف الطبيعي عنه)، تتم إعادة ضبط عداد وقت جهاز تنظيم ضربات القلب. إذا لم يتكرر زوال الاستقطاب البطيني التلقائي، بعد فترة VV محددة مسبقًا، يتم بدء تنظيم السرعة البطينية؛ وبخلاف ذلك، تتم إعادة ضبط عداد الوقت مرة أخرى وتبدأ الدورة بأكملها من جديد. في أجهزة تنظيم ضربات القلب التكيفية VVIR، يزداد تردد الإيقاع مع زيادة مستوى النشاط البدني (حتى حد أعلى معين لمعدل ضربات القلب).
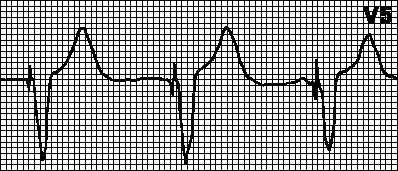
د.د.د.إذا أصبح المعدل الداخلي أقل من معدل جهاز تنظيم ضربات القلب المبرمج، يتم بدء تنظيم السرعة الأذينية (A) والبطينية (V) على فترات زمنية محددة بين النبضتين A وV (الفاصل AV) وبين النبضة V والنبضة A اللاحقة (الفاصل VA ). عند حدوث زوال الاستقطاب البطيني التلقائي أو المستحث (والكشف الطبيعي عنه)، تتم إعادة ضبط عداد وقت جهاز تنظيم ضربات القلب ويبدأ الفاصل الزمني VA في العد. إذا حدث زوال الاستقطاب الأذيني التلقائي خلال هذه الفترة، فسيتم حظر السرعة الأذينية؛ وإلا يتم إصدار نبضة أذينية. عند حدوث زوال الاستقطاب الأذيني التلقائي أو المستحث (والكشف الطبيعي عنه)، تتم إعادة ضبط عداد وقت جهاز تنظيم ضربات القلب ويبدأ الفاصل الزمني AV في العد. إذا حدث زوال الاستقطاب البطيني التلقائي خلال هذه الفترة، يتم حظر نظم البطين. خلاف ذلك، يتم إصدار دفعة البطين.

في.خلل في تنظيم ضربات القلب وعدم انتظام ضربات القلب
مخالفة الفرض.لا يتبع قطعة التحفيز مركب إزالة الاستقطاب، على الرغم من أن عضلة القلب ليست في مرحلة المقاومة. الأسباب: إزاحة القطب المحفز، ثقب القلب، زيادة عتبة التحفيز (أثناء احتشاء عضلة القلب، تناول الفليكاينيد، فرط بوتاسيوم الدم)، تلف القطب أو انتهاك عزله، اضطرابات في توليد النبض (بعد إزالة الرجفان أو بسبب استنفاد مصدر الطاقة )، بالإضافة إلى ضبط معلمات جهاز تنظيم ضربات القلب بشكل غير صحيح.

فشل الكشف.لا تتم إعادة ضبط عداد وقت جهاز تنظيم ضربات القلب عند حدوث إزالة الاستقطاب الخاصة به أو المفروضة على الغرفة المقابلة، مما يؤدي إلى حدوث إيقاع غير صحيح (يتم فرض الإيقاع المفروض من تلقاء نفسه). الأسباب: انخفاض سعة الإشارة المتصورة (خاصة مع انقباض البطين)، وضبط حساسية جهاز تنظيم ضربات القلب بشكل غير صحيح، وكذلك الأسباب المذكورة أعلاه (انظر). في كثير من الأحيان يكفي إعادة برمجة حساسية جهاز تنظيم ضربات القلب.
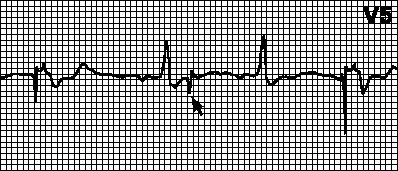
فرط الحساسية لجهاز تنظيم ضربات القلب.عند النقطة الزمنية المتوقعة (بعد مرور الفاصل الزمني المناسب)، لا يحدث أي تحفيز. يتم تفسير موجات T (موجات P، والقدرات العضلية) بشكل خاطئ على أنها موجات R ويتم إعادة ضبط مؤقت جهاز تنظيم ضربات القلب. إذا تم الكشف عن موجة T بشكل غير صحيح، يبدأ الفاصل الزمني VA في العد منها. وفي هذه الحالة، يجب إعادة برمجة فترة الكشف عن الحساسية أو المقاومة. يمكنك أيضًا ضبط الفاصل الزمني VA للبدء من الموجة T.
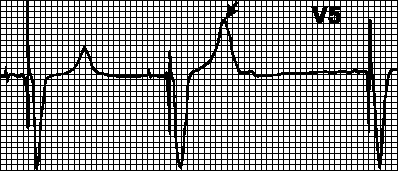
الحظر عن طريق إمكانات عضلية.قد يتم إساءة تفسير القدرات العضلية الناشئة عن حركات الذراع على أنها إمكانات من عضلة القلب وتحفيز الكتلة. وفي هذه الحالة تختلف الفترات الفاصلة بين المجمعات المفروضة، ويصبح الإيقاع غير صحيح. في أغلب الأحيان، تحدث مثل هذه الاضطرابات عند استخدام أجهزة تنظيم ضربات القلب أحادية القطب.

عدم انتظام دقات القلب الدائرية.إيقاع مفروض مع أقصى تردد لجهاز تنظيم ضربات القلب. يحدث عندما يتم استشعار الإثارة الأذينية الرجعية بعد تحفيز البطين بواسطة القطب الأذيني ويؤدي إلى تحفيز البطين. وهذا أمر نموذجي لجهاز تنظيم ضربات القلب المكون من غرفتين مع الكشف عن الإثارة الأذينية. في مثل هذه الحالات، قد يكون كافيًا زيادة فترة مقاومة الكشف.

عدم انتظام دقات القلب الناجم عن عدم انتظام دقات القلب الأذيني.إيقاع مفروض مع أقصى تردد لجهاز تنظيم ضربات القلب. يتم ملاحظة حدوث عدم انتظام دقات القلب الأذيني (على سبيل المثال، الرجفان الأذيني) في المرضى الذين يعانون من جهاز تنظيم ضربات القلب المزدوج. يتم استشعار زوال الاستقطاب الأذيني المتكرر بواسطة جهاز تنظيم ضربات القلب ويؤدي إلى تحفيز نظم البطين. في مثل هذه الحالات، يتحولون إلى وضع VVI ويزيلون عدم انتظام ضربات القلب.
يعرض أي مخطط كهربية القلب عمل القلب (إمكاناته الكهربائية أثناء الانقباضات والارتخاء) في 12 منحنيًا مسجلة في 12 سلكًا. وتختلف هذه المنحنيات عن بعضها البعض لأنها تظهر مرور نبضة كهربائية عبر أجزاء مختلفة من القلب، على سبيل المثال، الأول هو السطح الأمامي للقلب، والثالث هو السطح الخلفي. لتسجيل مخطط كهربية القلب (ECG) المكون من 12 سلكًا، يتم ربط أقطاب كهربائية خاصة بجسم المريض في أماكن محددة وبتسلسل معين.
كيفية فك مخطط القلب القلب: المبادئ العامة
العناصر الرئيسية لمنحنى تخطيط كهربية القلب هي:
تحليل تخطيط القلب
بعد حصوله على مخطط كهربية القلب بين يديه، يبدأ الطبيب بتقييمه بالتسلسل التالي:
- يحدد ما إذا كان القلب ينقبض بشكل إيقاعي، أي ما إذا كان الإيقاع صحيحًا. للقيام بذلك، قم بقياس الفواصل الزمنية بين موجات R؛ يجب أن تكون هي نفسها في كل مكان؛ إذا لم يكن الأمر كذلك، فهذا بالفعل إيقاع غير صحيح.
- يحسب معدل انقباض القلب (HR). ويمكن القيام بذلك بسهولة عن طريق معرفة سرعة تسجيل تخطيط القلب وحساب عدد الخلايا المليمترية بين موجات R المجاورة. وفي العادة، يجب ألا يتجاوز معدل ضربات القلب 60-90 نبضة. في دقيقة.
- بناءً على علامات محددة (الموجة P بشكل أساسي)، يتم تحديد مصدر الإثارة في القلب. عادة، هذه هي العقدة الجيوب الأنفية، أي في الشخص السليم، يعتبر إيقاع الجيوب الأنفية طبيعيا. تشير الإيقاعات الأذينية والأذينية البطينية والبطينية إلى علم الأمراض.
- يقيم الموصلية القلبية حسب مدة الموجات والقطاعات. كل واحد منهم لديه مؤشراته المعيارية الخاصة.
- يحدد المحور الكهربائي للقلب (EOS). يتميز الأشخاص النحيفون جدًا بوضعية عمودية أكثر لـ EOS، بينما يميل الأشخاص الذين يعانون من زيادة الوزن إلى اتخاذ وضعية أفقية أكثر. مع علم الأمراض، يتحول المحور بشكل حاد إلى اليمين أو اليسار.
- يحلل الأسنان والقطاعات والفواصل الزمنية بالتفصيل. يقوم الطبيب بتدوين مدتها في مخطط القلب يدويًا في ثوانٍ (هذه مجموعة غير مفهومة من الحروف والأرقام اللاتينية في مخطط كهربية القلب). يقوم جهاز تخطيط كهربية القلب الحديث تلقائيًا بتحليل هذه المؤشرات وتقديم نتائج القياس على الفور، مما يبسط عمل الطبيب.
- يعطي الاستنتاج. إنه يشير بالضرورة إلى صحة الإيقاع، ومصدر الإثارة، ومعدل ضربات القلب، ويميز EOS، ويحدد أيضًا متلازمات مرضية محددة (اضطرابات الإيقاع، واضطرابات التوصيل، ووجود الحمل الزائد لأجزاء معينة من القلب وتلف عضلة القلب)، إذا أي.
أمثلة على تقارير تخطيط كهربية القلب
في الشخص السليم، قد يبدو استنتاج تخطيط القلب على النحو التالي: إيقاع الجيوب الأنفية بمعدل 70 نبضة. في الدقيقة EOS في وضع طبيعي، ولم يتم اكتشاف أي تغييرات مرضية.
أيضًا، بالنسبة لبعض الأشخاص، يمكن اعتبار عدم انتظام دقات القلب الجيبي (تسارع معدل ضربات القلب) أو بطء القلب (تباطؤ معدل ضربات القلب) متغيرًا طبيعيًا. في كبار السن، في كثير من الأحيان قد يشير الاستنتاج إلى وجود تغيرات معتدلة منتشرة أو استقلابية في عضلة القلب. هذه الحالات ليست حرجة، وبعد تلقي العلاج المناسب وتصحيح النظام الغذائي للمريض، غالبًا ما تختفي دائمًا.
بالإضافة إلى ذلك، قد يشير الاستنتاج إلى تغيير غير محدد في الفاصل الزمني ST-T. وهذا يعني أن التغييرات ليست إرشادية ولا يمكن تحديد سببها بواسطة تخطيط كهربية القلب (ECG) وحده. حالة أخرى شائعة إلى حد ما يمكن تشخيصها باستخدام مخطط القلب هي انتهاك عمليات إعادة الاستقطاب، أي انتهاك لاستعادة عضلة القلب البطينية بعد الإثارة. يمكن أن يكون سبب هذا التغيير أمراض القلب الحادة والالتهابات المزمنة وعدم التوازن الهرموني وأسباب أخرى سيبحث عنها الطبيب لاحقًا.
تعتبر الاستنتاجات التي تحتوي على بيانات حول وجود نقص تروية عضلة القلب وتضخم القلب واضطرابات الإيقاع والتوصيل غير مواتية من الناحية الإنذارية.
تفسير تخطيط القلب عند الأطفال
المبدأ الكامل لفك رموز مخططات القلب هو نفسه عند البالغين، ولكن بسبب الخصائص الفسيولوجية والتشريحية لقلب الأطفال، هناك اختلافات في تفسير المؤشرات العادية. يتعلق هذا في المقام الأول بمعدل ضربات القلب، لأنه عند الأطفال دون سن 5 سنوات يمكن أن يتجاوز 100 نبضة. في دقيقة.
أيضًا، قد يعاني الأطفال من عدم انتظام ضربات القلب أو الجيوب الأنفية أو الجهاز التنفسي (زيادة معدل ضربات القلب أثناء الاستنشاق وانخفاض أثناء الزفير) دون أي أمراض. بالإضافة إلى ذلك، تختلف خصائص بعض الموجات والفترات عن تلك الموجودة في البالغين. على سبيل المثال، قد يكون لدى الطفل حصار غير كامل لجزء من نظام التوصيل للقلب - فرع الحزمة الأيمن. يأخذ أطباء قلب الأطفال كل هذه الميزات في الاعتبار عند التوصل إلى استنتاج بناءً على مخطط كهربية القلب.
ملامح تخطيط القلب أثناء الحمل
يمر جسد المرأة الحامل بعمليات تكيف مختلفة مع الوضع الجديد. تحدث أيضًا تغييرات معينة في نظام القلب والأوعية الدموية، لذلك قد يختلف مخطط كهربية القلب للأمهات الحوامل قليلاً عن نتائج دراسة قلب شخص بالغ سليم. بادئ ذي بدء، في المراحل اللاحقة، هناك انحراف أفقي طفيف لـ EOS، ناتج عن تغيير في الموضع النسبي للأعضاء الداخلية والرحم المتنامي.
بالإضافة إلى ذلك، قد تعاني الأمهات الحوامل من عدم انتظام دقات القلب الجيبي الطفيف وعلامات الحمل الزائد في أجزاء معينة من القلب. ترتبط هذه التغييرات بزيادة حجم الدم في الجسم وتختفي عادة بعد الولادة. ومع ذلك، لا يمكن ترك اكتشافهم دون فحص مفصل وفحص أكثر تعمقا للمرأة.
تفسير تخطيط القلب، المؤشرات العادية
إن فك تشفير مخطط كهربية القلب (ECG) هو عمل طبيب واسع المعرفة. تقوم طريقة التشخيص الوظيفي هذه بتقييم:
- معدل ضربات القلب - حالة مولدات النبضات الكهربائية وحالة نظام القلب الذي ينقل هذه النبضات
- حالة عضلة القلب نفسها (عضلة القلب). وجود أو عدم وجود التهاب، تلف، سماكة، جوع الأكسجين، عدم توازن المنحل بالكهرباء
ومع ذلك، غالبًا ما يتمكن المرضى المعاصرون من الوصول إلى وثائقهم الطبية، ولا سيما أفلام تخطيط كهربية القلب التي تُكتب عليها التقارير الطبية. ومع تنوعها، يمكن لهذه التسجيلات أن تدفع حتى الشخص الأكثر توازنًا والجهلة إلى اضطراب الهلع. بعد كل شيء، غالبًا ما لا يعرف المريض على وجه اليقين مدى خطورة ما هو مكتوب على ظهر فيلم تخطيط القلب على يد أخصائي التشخيص الوظيفي، ولا يزال أمامه عدة أيام قبل موعد مع المعالج أو طبيب القلب .
لتقليل شدة الانفعالات، نحذر القراء على الفور من أنه في حالة عدم وجود تشخيص خطير واحد (احتشاء عضلة القلب، واضطرابات الإيقاع الحادة)، لن يسمح طبيب التشخيص الوظيفي للمريض بمغادرة المكتب، ولكن على الأقل، سيرسله لإجراء فحص طبي. التشاور مع زميل متخصص هناك. وعن بقية "الأسرار المفتوحة" في هذا المقال. في جميع الحالات غير الواضحة للتغيرات المرضية في مخطط كهربية القلب، يتم وصف مراقبة تخطيط كهربية القلب، والمراقبة على مدار 24 ساعة (هولتر)، وتنظير القلب ECHO (الموجات فوق الصوتية للقلب) واختبارات الإجهاد (جهاز المشي، وقياس أداء الدراجة).
الأرقام والحروف اللاتينية في تفسير تخطيط القلب

PQ- (0.12-0.2 ثانية) – زمن التوصيل الأذيني البطيني. في أغلب الأحيان يطول على خلفية حصار AV. تقصير في متلازمات CLC و WPW.
P - (0.1 ثانية) ارتفاع 0.25-2.5 ملم يصف الانقباضات الأذينية. قد يشير إلى تضخمهم. 
QRS – (0.06-0.1 ثانية) – المركب البطيني
QT – (لا يزيد عن 0.45 ثانية) يطول مع جوع الأكسجين (نقص تروية عضلة القلب، الاحتشاء) والتهديد باضطرابات الإيقاع.
RR - المسافة بين قمم المجمعات البطينية تعكس انتظام تقلصات القلب وتجعل من الممكن حساب معدل ضربات القلب.
يتم عرض تفسير مخطط كهربية القلب عند الأطفال في الشكل 3
خيارات وصف معدل ضربات القلب
إيقاع الجيوب الأنفية
هذا هو النقش الأكثر شيوعًا الموجود على مخطط كهربية القلب. وإذا لم تتم إضافة أي شيء آخر وتمت الإشارة إلى التردد (HR) من 60 إلى 90 نبضة في الدقيقة (على سبيل المثال، HR 68`) - فهذا هو الخيار الأفضل، مما يشير إلى أن القلب يعمل مثل الساعة. هذا هو الإيقاع الذي تحدده العقدة الجيبية (جهاز تنظيم ضربات القلب الرئيسي الذي يولد نبضات كهربائية تتسبب في انقباض القلب). في الوقت نفسه، يشير إيقاع الجيوب الأنفية إلى الرفاهية، سواء في حالة هذه العقدة أو في صحة نظام التوصيل في القلب. إن عدم وجود سجلات أخرى ينفي حدوث تغيرات مرضية في عضلة القلب ويعني أن مخطط كهربية القلب طبيعي. بالإضافة إلى الإيقاع الجيبي، قد يكون هناك أذيني، أو أذيني بطيني، أو بطين، مما يشير إلى أن الإيقاع يتم ضبطه بواسطة خلايا في هذه الأجزاء من القلب ويعتبر مرضيًا.
وهذا هو البديل الطبيعي لدى الشباب والأطفال. هذا هو الإيقاع الذي تترك فيه النبضات العقدة الجيبية، لكن الفترات الفاصلة بين انقباضات القلب مختلفة. قد يكون هذا بسبب التغيرات الفسيولوجية (عدم انتظام ضربات القلب في الجهاز التنفسي، عندما تتباطأ تقلصات القلب أثناء الزفير). ما يقرب من 30٪ من حالات عدم انتظام ضربات القلب الجيبي تتطلب مراقبة من قبل طبيب القلب، لأنها معرضة لخطر الإصابة باضطرابات إيقاع أكثر خطورة. هذه هي عدم انتظام ضربات القلب بعد الحمى الروماتيزمية. على خلفية التهاب عضلة القلب أو بعده، على خلفية الأمراض المعدية وعيوب القلب والأشخاص الذين لديهم تاريخ عائلي من عدم انتظام ضربات القلب.
هذه هي الانقباضات الإيقاعية للقلب بتردد أقل من 50 في الدقيقة. في الأشخاص الأصحاء، يحدث بطء القلب، على سبيل المثال، أثناء النوم. يحدث بطء القلب أيضًا في كثير من الأحيان عند الرياضيين المحترفين. قد يشير بطء القلب المرضي إلى متلازمة الجيوب الأنفية المريضة. في هذه الحالة، يكون بطء القلب أكثر وضوحًا (معدل ضربات القلب من 45 إلى 35 نبضة في الدقيقة في المتوسط) ويتم ملاحظته في أي وقت من اليوم. عندما يسبب بطء القلب توقفا مؤقتا في انقباضات القلب لمدة تصل إلى 3 ثوان خلال النهار وحوالي 5 ثوان ليلا، يؤدي إلى اضطرابات في إمداد الأنسجة بالأكسجين ويتجلى، على سبيل المثال، بالإغماء، ويستطب إجراء عملية لتثبيت القلب جهاز تنظيم ضربات القلب، الذي يحل محل العقدة الجيبية، ويفرض إيقاعًا طبيعيًا للانقباضات على القلب.
عدم انتظام دقات القلب الجيبي
معدل ضربات القلب أكثر من 90 في الدقيقة ينقسم إلى فسيولوجي ومرضي. في الأشخاص الأصحاء، يكون عدم انتظام دقات القلب الجيبي مصحوبًا بالإجهاد الجسدي والعاطفي، وشرب القهوة، وأحيانًا الشاي القوي أو الكحول (خاصة مشروبات الطاقة). إنه قصير الأجل وبعد نوبة عدم انتظام دقات القلب، يعود معدل ضربات القلب إلى طبيعته خلال فترة زمنية قصيرة بعد إيقاف الحمل. مع عدم انتظام دقات القلب المرضي، نبضات القلب تزعج المريض أثناء الراحة. أسبابه هي الحمى، والالتهابات، وفقدان الدم، والجفاف، والتسمم الدرقي، وفقر الدم، واعتلال عضلة القلب. يتم علاج المرض الأساسي. لا يتم إيقاف عدم انتظام دقات القلب الجيبي إلا في حالة الإصابة بنوبة قلبية أو متلازمة الشريان التاجي الحادة.
خارج الانقباض
هذه هي اضطرابات الإيقاع التي تسبب فيها البؤر خارج الإيقاع الجيبي انقباضات غير عادية للقلب، وبعدها يكون هناك توقف يبلغ ضعف طوله، يسمى توقفًا تعويضيًا. بشكل عام، يرى المريض أن نبضات القلب غير منتظمة، سريعة أو بطيئة، وفي بعض الأحيان فوضوية. الشيء الأكثر إثارة للقلق هو الانخفاضات في معدل ضربات القلب. قد تكون هناك أحاسيس غير سارة في الصدر على شكل ارتعاش ووخز ومشاعر خوف وفراغ في المعدة.
ليست كل الانقباضات الخارجية خطرة على الصحة. معظمها لا يؤدي إلى اضطرابات كبيرة في الدورة الدموية ولا يهدد الحياة أو الصحة. يمكن أن تكون وظيفية (على خلفية نوبات الهلع، وعصاب القلب، والاختلالات الهرمونية)، والعضوية (مع مرض القلب الإقفاري، وعيوب القلب، وضمور عضلة القلب أو اعتلال القلب، والتهاب عضلة القلب). يمكن أن يؤدي التسمم وجراحة القلب أيضًا إلى حدوث ذلك. اعتمادًا على مكان حدوث الانقباضات الخارجية ، يتم تقسيمها إلى أذيني وبطيني وبطيني (ينشأ في العقدة الواقعة على الحدود بين الأذينين والبطينين).
- غالبًا ما تكون الانقباضات المفردة نادرة (أقل من 5 في الساعة). وهي عادة ما تكون وظيفية ولا تتداخل مع تدفق الدم الطبيعي.
- يصاحب الانقباضات الخارجية المقترنة، اثنتان في المرة الواحدة، عدد معين من الانقباضات الطبيعية. غالبًا ما تشير اضطرابات الإيقاع هذه إلى علم الأمراض وتتطلب مزيدًا من الفحص (مراقبة هولتر).
- تعد حساسية النظم أنواعًا أكثر تعقيدًا من الانقباضات الخارجية. إذا كانت كل انقباضة ثانية عبارة عن انقباض خارج الرحم، فهذه هي عضلة القلب الكبيرة، وإذا كانت كل انقباضة ثالثة هي انقباض ثلاثي، فإن كل رابعة هي عضلة رباعية.
من المعتاد تقسيم الانقباضات البطينية إلى خمس فئات (حسب لون). يتم تقييمها أثناء المراقبة اليومية لتخطيط كهربية القلب (ECG)، نظرًا لأن قراءات تخطيط كهربية القلب (ECG) المنتظم في بضع دقائق قد لا تظهر أي شيء.
- الفئة 1 - انقباضات خارجية نادرة مفردة بتردد يصل إلى 60 في الساعة، تنبثق من بؤرة واحدة (أحادية)
- 2- كثرة التكرارات المفردة أكثر من 5 في الدقيقة
- 3 – متعدد الأشكال (بأشكال مختلفة) متكرر (من بؤر مختلفة)
- 4أ – مقترن، 4ب – مجموعة (ثلاثي الغضروف)، نوبات من عدم انتظام دقات القلب الانتيابي
- 5- الانقباضات الخارجية المبكرة
كلما ارتفعت الطبقة، زادت خطورة الانتهاكات، على الرغم من أن الفئتين 3 و 4 لا تتطلبان دائمًا علاجًا دوائيًا. بشكل عام، إذا كان هناك أقل من 200 انقباض بطين خارجي في اليوم، فيجب تصنيفها على أنها وظيفية ولا داعي للقلق بشأنها. في الحالات الأكثر تكرارًا، تتم الإشارة إلى ECHO CS، وفي بعض الأحيان تتم الإشارة إلى التصوير بالرنين المغناطيسي للقلب. لا يتم علاج الانقباض الخارجي، بل المرض الذي يؤدي إليه.
عدم انتظام دقات القلب الانتيابي
بشكل عام، النوبة هي هجوم. يمكن أن تستمر الزيادة الانتيابية في الإيقاع من عدة دقائق إلى عدة أيام. في هذه الحالة، ستكون الفترات الفاصلة بين انقباضات القلب هي نفسها، وسيزيد الإيقاع أكثر من 100 في الدقيقة (في المتوسط من 120 إلى 250). هناك أشكال فوق البطينية والبطينية من عدم انتظام دقات القلب. يعتمد هذا المرض على الدورة الدموية غير الطبيعية للنبضات الكهربائية في نظام التوصيل للقلب. يمكن علاج هذا المرض. العلاجات المنزلية لتخفيف الهجوم:
- أحبس أنفاسك
- زيادة السعال القسري
- غمر الوجه في الماء البارد
متلازمة WPW
متلازمة وولف باركنسون وايت هي نوع من عدم انتظام دقات القلب فوق البطيني الانتيابي. سميت على اسم المؤلفين الذين وصفوها. يعتمد ظهور عدم انتظام دقات القلب على وجود حزمة عصبية إضافية بين الأذينين والبطينين، والتي يمر من خلالها نبض أسرع من جهاز تنظيم ضربات القلب الرئيسي.
ونتيجة لذلك، يحدث تقلص غير عادي في عضلة القلب. تتطلب المتلازمة علاجًا محافظًا أو جراحيًا (في حالة عدم فعالية أو عدم تحمل الأقراص المضادة لاضطراب النظم، أثناء نوبات الرجفان الأذيني، ومع عيوب القلب المصاحبة).
CLC – متلازمة (كليرك ليفي كريستسكو)
يشبه في آلية WPW ويتميز بإثارة البطينين في وقت مبكر عن المعتاد بسبب الحزمة الإضافية التي ينتقل عبرها النبض العصبي. تتجلى المتلازمة الخلقية من خلال نوبات ضربات القلب السريعة.
رجفان أذيني
يمكن أن يكون على شكل هجوم أو بشكل دائم. يتجلى في شكل الرفرفة الأذينية أو الرجفان.
رجفان أذيني
رجفان أذيني
عند الخفقان، ينقبض القلب بشكل غير منتظم تمامًا (الفترات الفاصلة بين الانقباضات ذات فترات مختلفة جدًا). ويفسر ذلك حقيقة أن الإيقاع لا يتم ضبطه بواسطة العقدة الجيبية، ولكن بواسطة خلايا الأذينين الأخرى.
التردد الناتج هو من 350 إلى 700 نبضة في الدقيقة. ببساطة لا يوجد انقباض كامل للأذينين، إذ أن تقلص الألياف العضلية لا يملأ البطينين بالدم بشكل فعال.
ونتيجة لذلك، يتدهور إنتاج القلب من الدم، وتعاني الأعضاء والأنسجة من نقص الأكسجين. اسم آخر للرجفان الأذيني هو الرجفان الأذيني. لا تصل جميع الانقباضات الأذينية إلى بطينات القلب، وبالتالي فإن معدل ضربات القلب (والنبض) سيكون إما أقل من الطبيعي (انقباض بطيء بتردد أقل من 60)، أو طبيعي (انقباض طبيعي من 60 إلى 90)، أو أعلى من الطبيعي (انقباض سريع أكثر من 90 نبضة في الدقيقة).
من الصعب تفويت نوبة الرجفان الأذيني.
- وعادة ما يبدأ بنبض قوي للقلب.
- يتطور كسلسلة من نبضات القلب غير المنتظمة تمامًا بتردد مرتفع أو طبيعي.
- وتصاحب الحالة الضعف والتعرق والدوخة.
- الخوف من الموت واضح جداً.
- قد يكون هناك ضيق في التنفس، والإثارة العامة.
- في بعض الأحيان يكون هناك فقدان للوعي.
- وينتهي الهجوم بتطبيع الإيقاع والرغبة في التبول، حيث يتم إطلاق كمية كبيرة من البول.
لإيقاف النوبة، يستخدمون أساليب منعكسة، أو أدوية على شكل أقراص أو حقن، أو يلجأون إلى تقويم نظم القلب (تحفيز القلب باستخدام مزيل الرجفان الكهربائي). إذا لم يتم القضاء على نوبة الرجفان الأذيني في غضون يومين، فإن مخاطر حدوث مضاعفات التخثر (الانسداد الرئوي، والسكتة الدماغية) تزداد.
مع شكل ثابت من وميض نبضات القلب (عندما لا يتم استعادة الإيقاع سواء على خلفية الأدوية أو على خلفية التحفيز الكهربائي للقلب)، يصبحون رفيقًا أكثر دراية للمرضى ولا يشعرون به إلا أثناء انقباض السرعة (سريع وغير منتظم نبضات القلب). تتمثل المهمة الرئيسية عند اكتشاف علامات الانقباض السريع لشكل دائم من الرجفان الأذيني على مخطط كهربية القلب في إبطاء الإيقاع حتى الانقباض الطبيعي دون محاولة جعله إيقاعيًا.
أمثلة على التسجيلات على أفلام تخطيط القلب:
- الرجفان الأذيني، متغير سرعة الانقباض، معدل ضربات القلب 160 ب.
- الرجفان الأذيني، المتغير الانقباضي الطبيعي، معدل ضربات القلب 64 ب'.
يمكن أن يتطور الرجفان الأذيني أثناء مرض القلب التاجي، على خلفية التسمم الدرقي، وعيوب القلب العضوية، ومرض السكري، ومتلازمة الجيوب الأنفية المريضة، والتسمم (في أغلب الأحيان بالكحول).
الرجفان الأذيني
وهي انقباضات منتظمة متكررة (أكثر من 200 في الدقيقة) للأذينين، كما أنها انقباضات منتظمة في البطينين ولكنها أقل تواتراً. بشكل عام، الرفرفة أكثر شيوعًا في الشكل الحاد ويتم تحملها بشكل أفضل من الرجفة، نظرًا لأن اضطرابات الدورة الدموية أقل وضوحًا. يتطور الرفرفة عندما:
- أمراض القلب العضوية (اعتلال عضلة القلب، قصور القلب)
- بعد جراحة القلب
- على خلفية أمراض الانسداد الرئوي
- في الأشخاص الأصحاء لا يحدث هذا أبدًا
سريريا، تتجلى الرفرفة في إيقاع ضربات القلب والنبض السريع، وتورم أوردة الرقبة، وضيق التنفس، والتعرق والضعف.
اضطرابات التوصيل
عادة، بعد أن تشكلت في العقدة الجيبية، تنتقل الإثارة الكهربائية عبر نظام التوصيل، مما يؤدي إلى تأخير فسيولوجي لجزء من الثانية في العقدة الأذينية البطينية. في طريقه، يحفز الدافع الأذينين والبطينين، اللذين يضخان الدم، على الانقباض. إذا تأخر النبض في أي جزء من نظام التوصيل لفترة أطول من الوقت المحدد، فسوف يأتي الإثارة إلى الأقسام الأساسية لاحقًا، وبالتالي سيتم انتهاك عمل الضخ الطبيعي لعضلة القلب. تسمى اضطرابات التوصيل بالحصار. يمكن أن تحدث كاضطرابات وظيفية، ولكنها في أغلب الأحيان تكون نتيجة للتسمم بالمخدرات أو الكحول وأمراض القلب العضوية. اعتمادا على المستوى الذي تنشأ فيه، يتم تمييز عدة أنواع.
الحصار الجيبي الأذيني
عندما يكون خروج دفعة من العقدة الجيبية صعبا. في جوهرها، يؤدي هذا إلى متلازمة الجيوب الأنفية المريضة، وتباطؤ الانقباضات إلى بطء القلب الشديد، وضعف تدفق الدم إلى المحيط، وضيق في التنفس، والضعف، والدوخة وفقدان الوعي. الدرجة الثانية من هذا الحصار تسمى متلازمة سامويلوف-فينكباخ.
الإحصار الأذيني البطيني (كتلة AV)
هذا تأخير في الإثارة في العقدة الأذينية البطينية أطول من 0.09 ثانية الموصوفة. هناك ثلاث درجات لهذا النوع من الحصار. كلما ارتفعت الدرجة، قل انقباض البطينين، وأصبحت اضطرابات الدورة الدموية أكثر خطورة.
- في الأول، يسمح التأخير لكل انقباض أذيني بالحفاظ على عدد مناسب من انقباضات البطين.
- الدرجة الثانية تترك بعض الانقباضات الأذينية دون انقباضات بطينية. يتم وصفه، اعتمادًا على إطالة فترة PQ وفقدان المجمعات البطينية، باسم Mobitz 1 أو 2 أو 3.
- وتسمى الدرجة الثالثة أيضًا بالحصار المستعرض الكامل. يبدأ الأذينان والبطينان في الانقباض دون ترابط.
وفي هذه الحالة لا يتوقف البطينان لأنهما يطيعان أجهزة تنظيم ضربات القلب القادمة من الأجزاء الأساسية للقلب. إذا كانت الدرجة الأولى من الحصار لا يمكن أن تظهر بأي شكل من الأشكال ولا يمكن اكتشافها إلا باستخدام مخطط كهربية القلب، فإن الدرجة الثانية تتميز بالفعل بإحساس السكتة القلبية الدورية والضعف والتعب. مع الحصار الكامل، تضاف أعراض الدماغ إلى المظاهر (الدوخة، البقع في العينين). قد تتطور نوبات مورغاني-آدامز-ستوكس (عندما يخرج البطينان من جميع أجهزة تنظيم ضربات القلب) مع فقدان الوعي وحتى التشنجات.
ضعف التوصيل داخل البطينين
في البطينين، تنتشر الإشارة الكهربائية إلى خلايا العضلات من خلال عناصر نظام التوصيل مثل جذع الحزمة وأرجلها (اليسار واليمين) وفروع الساقين. يمكن أن يحدث الحصار على أي من هذه المستويات، وهو ما ينعكس أيضًا في مخطط كهربية القلب. في هذه الحالة، بدلا من أن يتم تغطيته في وقت واحد بالإثارة، يتأخر أحد البطينين، لأن الإشارة إليه تتجاوز المنطقة المسدودة.
وبالإضافة إلى مكان المنشأ، يتم التمييز بين الحصار الكامل أو غير الكامل، وكذلك الحصار الدائم وغير الدائم. تتشابه أسباب الكتل داخل البطينات مع اضطرابات التوصيل الأخرى (أمراض القلب الإقفارية، والتهاب عضلة القلب والتهاب الشغاف، واعتلال عضلة القلب، وعيوب القلب، وارتفاع ضغط الدم الشرياني، والتليف، وأورام القلب). ويتأثر أيضًا استخدام الأدوية المضادة لالتهاب المفاصل، وزيادة البوتاسيوم في بلازما الدم، والحماض، وجوع الأكسجين.
- الأكثر شيوعًا هو حصار الفرع الأمامي العلوي لفرع الحزمة اليسرى (ALBBB).
- في المركز الثاني كتلة الساق اليمنى (RBBB). عادة لا يصاحب هذا الحصار أمراض القلب.
- يعد إحصار فرع الحزمة اليسرى أكثر شيوعًا لآفات عضلة القلب. وفي هذه الحالة، يكون الحصار الكامل (PBBB) أسوأ من الحصار غير الكامل (LBBB). في بعض الأحيان يجب تمييزه عن متلازمة WPW.
- يمكن أن يحدث حصار الفرع الخلفي السفلي من فرع الحزمة اليسرى عند الأفراد ذوي الصدر الضيق والممدود أو المشوه. من بين الحالات المرضية، يكون الحمل الزائد للبطين الأيمن أكثر شيوعًا (مع الانسداد الرئوي أو عيوب القلب).
الصورة السريرية للحصار على مستويات حزمته غير واضحة. تأتي صورة أمراض القلب الأساسية أولاً.
- متلازمة بيلي عبارة عن كتلة مكونة من حزمتين (من فرع الحزمة اليمنى والفرع الخلفي من فرع الحزمة اليسرى).
تضخم عضلة القلب
في حالة الحمل الزائد المزمن (الضغط والحجم)، تبدأ عضلة القلب في التكاثف في مناطق معينة، وتبدأ غرف القلب في التمدد. في مخطط كهربية القلب، عادة ما توصف هذه التغييرات بأنها تضخم.
- يعد تضخم البطين الأيسر (LVH) نموذجيًا لارتفاع ضغط الدم الشرياني واعتلال عضلة القلب وعدد من عيوب القلب. ولكن حتى في الحالات الطبيعية، قد يعاني الرياضيون والمرضى الذين يعانون من السمنة المفرطة والأشخاص الذين يمارسون عملاً بدنيًا ثقيلًا من علامات تضخم البطين الأيسر.
- تضخم البطين الأيمن هو علامة لا شك فيها على زيادة الضغط في نظام تدفق الدم الرئوي. يؤدي القلب الرئوي المزمن، وأمراض الانسداد الرئوي، والعيوب القلبية (تضيق الرئة، رباعية فالو، عيب الحاجز البطيني) إلى الإصابة بالـ RVH.
- تضخم الأذين الأيسر (LAH) - مع تضيق أو قصور التاجي والأبهر، وارتفاع ضغط الدم، واعتلال عضلة القلب، بعد التهاب عضلة القلب.
- تضخم الأذين الأيمن (RAH) – مع القلب الرئوي، وعيوب الصمام ثلاثي الشرفات، وتشوهات الصدر، والأمراض الرئوية، والانصمام الرئوي.
- العلامات غير المباشرة لتضخم البطين هي انحراف المحور الكهربائي للقلب (EOC) إلى اليمين أو اليسار. النوع الأيسر من EOS هو انحرافه إلى اليسار، أي LVH، والنوع الأيمن هو RVH.
- الحمل الزائد الانقباضي هو أيضًا دليل على تضخم القلب. وفي حالات أقل شيوعًا، يكون هذا دليلًا على نقص التروية (في وجود ألم الذبحة الصدرية).
التغيرات في انقباض عضلة القلب والتغذية
متلازمة عودة الاستقطاب البطيني المبكر
في أغلب الأحيان، يكون هذا هو البديل من القاعدة، خاصة بالنسبة للرياضيين والأشخاص الذين يعانون من ارتفاع وزن الجسم الخلقي. يرتبط أحيانًا بتضخم عضلة القلب. يشير إلى خصوصيات مرور الشوارد (البوتاسيوم) عبر أغشية الخلايا القلبية وخصائص البروتينات التي تُبنى منها الأغشية. ويعتبر عامل خطر للسكتة القلبية المفاجئة، لكنه لا يقدم نتائج سريرية وفي أغلب الأحيان يبقى دون عواقب.
تغيرات منتشرة معتدلة أو شديدة في عضلة القلب
وهذا دليل على سوء تغذية عضلة القلب نتيجة الحثل أو الالتهاب (التهاب عضلة القلب) أو تصلب القلب. أيضًا، تصاحب التغيرات المنتشرة القابلة للعكس اضطرابات في توازن الماء والكهارل (مع القيء أو الإسهال)، وتناول الأدوية (مدرات البول)، والنشاط البدني المكثف.
هذه علامة على تدهور تغذية عضلة القلب دون تجويع شديد للأكسجين، على سبيل المثال، في حالة حدوث اضطرابات في توازن الشوارد الكهربائية أو على خلفية حالات خلل الهرمونات.
نقص التروية الحاد، التغيرات الإقفارية، تغيرات موجة T، اكتئاب ST، انخفاض T
يصف هذا التغيرات القابلة للعكس المرتبطة بتجويع الأكسجين في عضلة القلب (نقص التروية). يمكن أن تكون هذه إما ذبحة صدرية مستقرة أو متلازمة الشريان التاجي الحادة غير المستقرة. بالإضافة إلى وجود التغييرات نفسها، يتم أيضًا وصف موقعها (على سبيل المثال، نقص تروية تحت الشغاف). السمة المميزة لهذه التغييرات هي قابليتها للعكس. على أية حال، تتطلب مثل هذه التغييرات مقارنة مخطط كهربية القلب هذا بالأفلام القديمة، وفي حالة الاشتباه في نوبة قلبية، يتم إجراء اختبارات التروبونين السريعة لتلف عضلة القلب أو تصوير الأوعية التاجية. اعتمادًا على نوع مرض القلب التاجي، يتم اختيار العلاج المضاد لنقص تروية القلب.
نوبة قلبية متقدمة
وعادة ما يتم وصفه:
- على مراحل. حاد (حتى 3 أيام)، حاد (حتى 3 أسابيع)، تحت حاد (حتى 3 أشهر)، ندبي (طوال الحياة بعد نوبة قلبية)
- بالصوت. عبر جداري (بؤري كبير)، تحت الشغاف (بؤري صغير)
- حسب مكان النوبات القلبية. هناك الحاجز الأمامي والأمامي، القاعدي، الجانبي، السفلي (الحجابي الخلفي)، القمي الدائري، الخلفي القاعدي والبطين الأيمن.
مجموعة كاملة من المتلازمات والتغيرات المحددة في تخطيط القلب، والفرق في المؤشرات للبالغين والأطفال، ووفرة الأسباب التي تؤدي إلى نفس النوع من تغييرات تخطيط القلب لا تسمح لغير المتخصصين بتفسير حتى الاستنتاج النهائي لطبيب التشخيص الوظيفي . من الحكمة جدًا، بعد الحصول على نتيجة تخطيط كهربية القلب، زيارة طبيب القلب في الوقت المناسب والحصول على توصيات مختصة لمزيد من التشخيص أو العلاج لمشكلتك، مما يقلل بشكل كبير من مخاطر حالات القلب الطارئة.
كيفية فك مؤشرات تخطيط القلب للقلب؟
إن دراسة تخطيط كهربية القلب هي الطريقة الأبسط، ولكنها غنية بالمعلومات لدراسة عمل قلب المريض. نتيجة هذا الإجراء هي تخطيط القلب. تحتوي الخطوط غير المفهومة الموجودة على قطعة من الورق على الكثير من المعلومات حول حالة وعمل العضو الرئيسي في جسم الإنسان. فك تشفير مؤشرات تخطيط القلب بسيط للغاية. الشيء الرئيسي هو معرفة بعض أسرار وميزات هذا الإجراء، وكذلك معايير جميع المؤشرات. 
يتم تسجيل 12 منحنيًا بالضبط على مخطط كهربية القلب.يتحدث كل واحد منهم عن عمل كل جزء محدد من القلب. لذا، فإن المنحنى الأول هو السطح الأمامي لعضلة القلب، والخط الثالث هو سطحها الخلفي. لتسجيل مخطط القلب لجميع الخيوط الـ 12، يتم توصيل أقطاب كهربائية بجسم المريض. يقوم المتخصص بذلك بشكل متسلسل، ويقوم بتثبيتها في أماكن محددة.
مبادئ فك التشفير
يحتوي كل منحنى على الرسم البياني لمخطط القلب على عناصره الخاصة:
- الأسنان، وهي عبارة عن تحدبات موجهة للأسفل أو للأعلى. تم تحديدها جميعًا بأحرف كبيرة لاتينية. "P" يوضح عمل الأذينين في القلب. "T" هو القدرات التصالحية لعضلة القلب.
- تمثل المقاطع المسافة بين عدة أسنان صاعدة أو هابطة تقع في المنطقة المجاورة. يهتم الأطباء بشكل خاص بمؤشرات قطاعات مثل ST، وكذلك PQ.
- الفاصل الزمني عبارة عن فجوة تتضمن قطعة وسنًا.
يُظهر كل عنصر محدد في مخطط كهربية القلب عملية محددة تحدث مباشرة في القلب. وفقًا للعرض والارتفاع والمعلمات الأخرى، يستطيع الطبيب فك تشفير البيانات المستلمة بشكل صحيح.

كيف يتم تحليل النتائج؟
بمجرد أن يضع الأخصائي يديه على مخطط كهربية القلب، يبدأ تفسيره. يتم ذلك بتسلسل صارم معين:
- يتم تحديد الإيقاع الصحيح من خلال الفترات الفاصلة بين موجات "R". يجب أن يكونوا متساوين. خلاف ذلك، يمكننا أن نستنتج أن إيقاع القلب غير صحيح.
- باستخدام تخطيط القلب يمكنك تحديد معدل ضربات القلب. للقيام بذلك، عليك أن تعرف السرعة التي تم بها تسجيل المؤشرات. بالإضافة إلى ذلك، ستحتاج أيضًا إلى حساب عدد الخلايا بين الموجتين "R". القاعدة هي من 60 إلى 90 نبضة في الدقيقة.
- يتم تحديد مصدر الإثارة في عضلة القلب من خلال عدد من العلامات المحددة. سيتم الكشف عن ذلك، من بين أمور أخرى، من خلال تقييم معلمات الموجة "P". القاعدة تشير إلى أن المصدر هو العقدة الجيبية. ولذلك، فإن الشخص السليم لديه دائما إيقاع الجيوب الأنفية. إذا لوحظ إيقاع البطين أو الأذيني أو أي إيقاع آخر، فهذا يدل على وجود علم الأمراض.
- يقوم الأخصائي بتقييم موصلية القلب. يحدث هذا بناءً على مدة كل قطعة وسن.
- المحور الكهربائي للقلب، إذا تحول بشكل حاد إلى اليسار أو اليمين، قد يشير أيضًا إلى وجود مشاكل في نظام القلب والأوعية الدموية.
- يتم تحليل كل سن وفاصل وقطعة بشكل فردي وبالتفصيل. توفر أجهزة تخطيط القلب الحديثة مؤشرات لجميع القياسات تلقائيًا على الفور. وهذا يبسط عمل الطبيب إلى حد كبير.
- وأخيرا، يتوصل المتخصص إلى نتيجة. إنه يشير إلى فك تشفير مخطط القلب. إذا تم اكتشاف أي متلازمات مرضية، فيجب الإشارة إليها هناك.

القيم الطبيعية للبالغين
يتم تحديد معيار جميع مؤشرات مخطط القلب من خلال تحليل موضع الأسنان. لكن إيقاع القلب يقاس دائما بالمسافة بين أعلى الأسنان "R" - "R". عادة يجب أن يكونوا متساوين. لا يمكن أن يكون الحد الأقصى للفرق أكثر من 10٪. خلاف ذلك، لن يكون هذا هو المعيار الذي يجب أن يكون في حدود 60-80 نبضة في الدقيقة. إذا كان إيقاع الجيوب الأنفية أكثر تواترا، فإن المريض يعاني من عدم انتظام دقات القلب. على العكس من ذلك، يشير الإيقاع الجيبي البطيء إلى مرض يسمى بطء القلب.
ستخبرك فترات P-QRS-T بمرور النبضة مباشرة عبر جميع أجزاء القلب. القاعدة هي مؤشر من 120 إلى 200 مللي ثانية. على الرسم البياني يبدو وكأنه 3-5 مربعات.
ومن خلال قياس العرض من الموجة Q إلى الموجة S، يمكنك الحصول على فكرة عن إثارة بطينات القلب. إذا كان هذا هو المعيار، فسيكون العرض 60-100 مللي ثانية.
يمكن تحديد مدة انقباض البطين عن طريق قياس فترة QT. المعيار هو 390-450 مللي ثانية. إذا كان أطول قليلا، فيمكن إجراء التشخيص: الروماتيزم، نقص التروية، تصلب الشرايين. إذا تم تقصير الفاصل الزمني، يمكننا أن نتحدث عن فرط كالسيوم الدم.

ماذا تعني الأسنان؟
عند تفسير تخطيط القلب، من الضروري مراقبة ارتفاع جميع الأسنان. قد يشير إلى وجود أمراض القلب الخطيرة:
- موجة Q هي مؤشر على إثارة الحاجز القلبي الأيسر. القاعدة هي ربع طول موجة R. إذا تم تجاوزه، هناك احتمال لأمراض عضلة القلب النخرية.
- تعد الموجة S مؤشرا على إثارة تلك الأقسام الموجودة في الطبقات القاعدية للبطينين. المعيار في هذه الحالة هو ارتفاع 20 ملم. إذا كان هناك انحرافات، فهذا يشير إلى مرض نقص تروية الدم.
- تشير موجة R في مخطط كهربية القلب إلى نشاط جدران جميع بطينات القلب. يتم تسجيله في جميع منحنيات تخطيط القلب. إذا لم يكن هناك نشاط في مكان ما، فمن المنطقي أن نشك في تضخم البطين.
- تظهر موجة T في الخطين I و II، حسب اتجاهها للأعلى. ولكن في منحنى VR يكون دائمًا سلبيًا. عندما تكون موجة T في مخطط كهربية القلب مرتفعة جدًا وحادة، يشتبه الطبيب في فرط بوتاسيوم الدم. إذا كانت طويلة ومسطحة، فهناك خطر الإصابة بنقص بوتاسيوم الدم.

قراءات مخطط كهربية القلب الطبيعية للأطفال
في مرحلة الطفولة، قد يختلف معيار مؤشرات تخطيط القلب قليلاً عن خصائص الشخص البالغ:
- يبلغ معدل ضربات القلب لدى الأطفال أقل من 3 سنوات حوالي 110 نبضة في الدقيقة، وفي سن 3-5 سنوات - 100 نبضة. هذا الرقم أقل بالفعل عند المراهقين - 60-90 نبضة.
- القراءة الطبيعية لـ QRS هي 0.6-0.1 ثانية.
- يجب ألا تكون الموجة P عادةً أطول من 0.1 ثانية.
- يجب أن يبقى المحور الكهربائي للقلب عند الأطفال دون أي تغييرات.
- الإيقاع هو الجيوب الأنفية فقط.
- في مخطط كهربية القلب، قد يتجاوز الفاصل الزمني Q-T e 0.4 ثانية، ويجب أن يكون الفاصل الزمني P-Q 0.2 ثانية.
يتم التعبير عن معدل ضربات القلب الجيبي في فك تشفير مخطط القلب كدالة لمعدل ضربات القلب والتنفس. وهذا يعني أن عضلة القلب تنقبض بشكل طبيعي. في هذه الحالة، يكون النبض 60-80 نبضة في الدقيقة.
لماذا تختلف المؤشرات؟
غالبًا ما يواجه المرضى موقفًا تختلف فيه قراءات تخطيط القلب لديهم. ما علاقة هذا؟ للحصول على نتائج أكثر دقة، هناك العديد من العوامل التي يجب أخذها في الاعتبار:
- قد تكون التشوهات عند تسجيل مخطط القلب بسبب مشاكل فنية. على سبيل المثال، إذا لم يتم دمج النتائج بشكل صحيح. والعديد من الأرقام الرومانية تبدو متشابهة سواء كانت مقلوبة أو مقلوبة رأسًا على عقب. يحدث أن يتم قطع الرسم البياني بشكل غير صحيح أو فقدان السن الأول أو الأخير.
- التحضير الأولي لهذا الإجراء مهم. في يوم تخطيط كهربية القلب، لا ينبغي أن تتناول وجبة إفطار ثقيلة، ويُنصح بالتخلي عنها تمامًا. سيكون عليك التوقف عن شرب السوائل، بما في ذلك القهوة والشاي. بعد كل شيء، فإنها تحفز معدل ضربات القلب. وبناء على ذلك، فإن المؤشرات النهائية مشوهة. من الأفضل أن تستحم أولاً، لكنك لا تحتاج إلى وضع أي منتجات للجسم. وأخيرا، تحتاج إلى الاسترخاء قدر الإمكان أثناء العملية.
- لا يمكن استبعاد الوضع غير الصحيح للأقطاب الكهربائية.
أفضل طريقة لفحص قلبك هي باستخدام مخطط كهربية القلب. سيساعدك على تنفيذ الإجراء بشكل صحيح ودقيق قدر الإمكان. ولتأكيد التشخيص الذي تشير إليه نتائج تخطيط القلب، سيصف الطبيب دائمًا اختبارات إضافية.
تعد أمراض الجهاز القلبي الوعائي واحدة من أكثر المشاكل شيوعًا التي تصيب الأشخاص من جميع الأعمار. العلاج في الوقت المناسب وتشخيص الدورة الدموية يمكن أن يقلل بشكل كبير من خطر الإصابة بأمراض خطيرة.
اليوم، الطريقة الأكثر فعالية والتي يمكن الوصول إليها بسهولة لدراسة وظائف القلب هي مخطط كهربية القلب.
عند دراسة نتائج فحص المريض، يهتم الأطباء بمكونات تخطيط القلب مثل:
- أسنان؛
- فترات؛
- شرائح.
ولا يتم تقييم وجودهم أو غيابهم فحسب، بل يتم أيضًا تقييم طولهم ومدتهم وموقعهم واتجاههم وتسلسلهم.
هناك معلمات عادية صارمة لكل سطر على شريط تخطيط القلب، أدنى انحراف قد يشير إلى الانتهاكاتفي عمل القلب.
تحليل مخطط القلب
يتم فحص وقياس مجموعة خطوط تخطيط القلب بالكامل رياضيًا، وبعد ذلك يمكن للطبيب تحديد بعض معلمات عمل عضلة القلب ونظام التوصيل الخاص بها: إيقاع القلب، معدل ضربات القلب، جهاز تنظيم ضربات القلب، الموصلية، المحور الكهربائي للقلب.
اليوم، تتم دراسة جميع هذه المؤشرات بواسطة تخطيط كهربية القلب عالي الدقة.
إيقاع الجيوب الأنفية للقلب
هذه معلمة تعكس إيقاع تقلصات القلب التي تحدث تحت تأثير العقدة الجيبية (طبيعية). يُظهر تماسك عمل جميع أجزاء القلب وتسلسل عمليات التوتر والاسترخاء في عضلة القلب.
الإيقاع جدا يمكن التعرف عليها بسهولة من خلال أطول موجات R: إذا كانت المسافة بينهما هي نفسها طوال التسجيل بأكمله أو انحرفت بما لا يزيد عن 10٪، فإن المريض لا يعاني من عدم انتظام ضربات القلب.
معدل ضربات القلب
يمكن تحديد عدد الضربات في الدقيقة ليس فقط عن طريق حساب النبض، ولكن أيضًا عن طريق تخطيط القلب. للقيام بذلك، تحتاج إلى معرفة السرعة التي تم بها تسجيل مخطط كهربية القلب (عادة 25 أو 50 أو 100 ملم/ ثانية)، بالإضافة إلى المسافة بين أعلى الأسنان (من قمة إلى أخرى).
ضرب مدة التسجيل بواحد ملم طول الجزء R-Rيمكنك الحصول على معدل ضربات القلب. تتراوح مؤشراته عادة من 60 إلى 80 نبضة في الدقيقة.

مصدر الإثارة
تم تصميم الجهاز العصبي اللاإرادي للقلب بحيث تعتمد عملية الانقباض على تراكم الخلايا العصبية في إحدى مناطق القلب. عادة، هذه هي العقدة الجيبية، التي تنتشر منها النبضات في جميع أنحاء الجهاز العصبي للقلب.
في بعض الحالات، يمكن أن تتولى عقد أخرى (الأذينية والبطينية والأذينية البطينية) دور جهاز تنظيم ضربات القلب. يمكن تحديد ذلك عن طريق الفحص الموجة P غير واضحة، وتقع فوق خط العزل مباشرة.

يمكنك قراءة معلومات مفصلة وشاملة عن أعراض تصلب القلب القلبي.
التوصيل
هذا معيار يوضح عملية انتقال النبضات. عادة، يتم نقل النبضات بشكل تسلسلي من جهاز تنظيم ضربات القلب إلى آخر، دون تغيير الترتيب.
المحور الكهربائي
مؤشر يعتمد على عملية الإثارة البطينية. رياضي تحليل موجات Q وR وS في الاتجاهين I وIIIيسمح للمرء بحساب ناقل معين ناتج عن الإثارة. وهذا ضروري لتحديد عمل فروع حزمته.
يتم تقدير زاوية ميل محور القلب الناتجة بقيمتها: 50-70 درجة عادية، 70-90 درجة انحراف إلى اليمين، 50-0 درجة انحراف إلى اليسار.
في الحالات التي يكون فيها الميل أكثر من 90 درجة أو أكثر من -30 درجة، يكون هناك خلل خطير في حزمته.
الأسنان والشرائح والفواصل
الموجات هي أقسام من مخطط كهربية القلب (ECG) تقع فوق الخط المعزول، ومعناها كما يلي:
- ص– يعكس عمليات انقباض واسترخاء الأذينين.
- س، س– تعكس عمليات إثارة الحاجز بين البطينات.
- ر– عملية إثارة البطينين.
- ت- عملية استرخاء البطينين.
الفواصل الزمنية هي أقسام تخطيط القلب الموجودة على العزل.
- PQ- يعكس زمن انتشار النبضة من الأذينين إلى البطينين.
المقاطع هي أقسام من مخطط كهربية القلب (ECG)، بما في ذلك الفاصل الزمني والموجة.
- QRST– مدة انقباض البطين .
- شارع– وقت الإثارة الكاملة للبطينين.
- TP- زمن الانبساط الكهربائي للقلب.

عادي للرجال والنساء
يتم عرض تفسير تخطيط القلب للقلب والمؤشرات الطبيعية لدى البالغين في هذا الجدول:

نتائج الطفولة الصحية
تفسير نتائج قياسات تخطيط القلب عند الأطفال ومعيارها في هذا الجدول:

تشخيصات خطيرة
ما هي الحالات الخطيرة التي يمكن تحديدها من خلال قراءات تخطيط القلب أثناء الترجمة الفورية؟
خارج الانقباض
هذه الظاهرة تتميز بعدم انتظام ضربات القلب. يشعر الشخص بزيادة مؤقتة في وتيرة الانقباض يتبعها توقف مؤقت. ويرتبط بتنشيط أجهزة تنظيم ضربات القلب الأخرى، والتي، إلى جانب العقدة الجيبية، ترسل وابلًا إضافيًا من النبضات، مما يؤدي إلى انكماش غير عادي.
إذا لم تظهر Extrasystoles أكثر من 5 مرات في الساعة، فلا يمكن أن تسبب ضررا كبيرا للصحة.
عدم انتظام ضربات القلب
تتميز تغيير في دورية إيقاع الجيوب الأنفيةعندما تصل النبضات إلى ترددات مختلفة. 30٪ فقط من حالات عدم انتظام ضربات القلب هذه تتطلب العلاج، لأن يمكن أن تثير أمراض أكثر خطورة.
وفي حالات أخرى قد يكون هذا مظهرا من مظاهر النشاط البدني، والتغيرات في المستويات الهرمونية، نتيجة لحمى سابقة ولا تهدد الصحة.

بطء القلب
يحدث عندما تضعف العقدة الجيبية، وتصبح غير قادرة على توليد نبضات بالتردد المناسب، ونتيجة لذلك يتباطأ معدل ضربات القلب، حتى 30-45 نبضة في الدقيقة.
عدم انتظام دقات القلب
الظاهرة المعاكسة، تتميز بزيادة معدل ضربات القلب أكثر من 90 نبضة في الدقيقة.في بعض الحالات، يحدث عدم انتظام دقات القلب المؤقت تحت تأثير المجهود البدني الشديد والإجهاد العاطفي، وكذلك أثناء الأمراض المرتبطة بارتفاع درجة الحرارة.

اضطراب التوصيل
بالإضافة إلى العقدة الجيبية، هناك أجهزة تنظيم ضربات القلب الأساسية الأخرى من الدرجة الثانية والثالثة. عادةً، يقومون بتوصيل النبضات من جهاز تنظيم ضربات القلب من الدرجة الأولى. ولكن إذا ضعفت وظائفها، فقد يشعر الشخص الضعف والدوخةبسبب اكتئاب القلب.
ومن الممكن أيضًا خفض ضغط الدم، لأن... سوف ينقبض البطينان بشكل أقل تكرارًا أو بشكل غير منتظم.
هناك العديد من العوامل التي يمكن أن تؤدي إلى اضطرابات في عمل عضلة القلب نفسها. تتطور الأورام، وتتعطل تغذية العضلات، وتتعطل عمليات إزالة الاستقطاب. تتطلب معظم هذه الأمراض علاجًا جديًا.
لماذا قد تكون هناك اختلافات في الأداء
في بعض الحالات، عند إعادة تحليل مخطط كهربية القلب، يتم الكشف عن الانحرافات عن النتائج التي تم الحصول عليها مسبقًا. مع ما يمكن توصيله؟
- أوقات مختلفة من اليوم. عادة، يوصى بإجراء تخطيط كهربية القلب في الصباح أو بعد الظهر، عندما لا يتعرض الجسم بعد لعوامل التوتر.
- الأحمال. من المهم جدًا أن يكون المريض هادئًا عند تسجيل تخطيط كهربية القلب. يمكن أن يؤدي إطلاق الهرمونات إلى زيادة معدل ضربات القلب وتشويه المؤشرات. بالإضافة إلى ذلك، لا ينصح أيضا بالانخراط في العمل البدني الثقيل قبل الفحص.
- يتناول الطعام. تؤثر العمليات الهضمية على الدورة الدموية، ويمكن أن يؤثر الكحول والتبغ والكافيين على معدل ضربات القلب وضغط الدم.
- أقطاب كهربائية. يمكن أن يؤدي التطبيق غير الصحيح أو الإزاحة العرضية إلى تغيير المؤشرات بشكل خطير. لذلك، من المهم عدم التحرك أثناء التسجيل وتقليل شحوم الجلد في المنطقة التي يتم فيها تطبيق الأقطاب الكهربائية (استخدام الكريمات ومنتجات الجلد الأخرى قبل الفحص غير مرغوب فيه إلى حد كبير).
- خلفية. في بعض الأحيان يمكن أن تؤثر الأجهزة الدخيلة على عمل مخطط كهربية القلب.

تقنيات الفحص الإضافية
هولتر
طريقة دراسة طويلة الأمد لوظيفة القلبهذا ممكن بفضل جهاز تسجيل محمول صغير الحجم قادر على تسجيل النتائج على فيلم مغناطيسي. تعتبر هذه الطريقة جيدة بشكل خاص عندما يكون من الضروري دراسة الأمراض التي تحدث بشكل دوري وتكرارها ووقت ظهورها.

جهاز المشي
على عكس تخطيط كهربية القلب التقليدي، الذي يتم تسجيله أثناء الراحة، تعتمد هذه الطريقة على تحليل النتائج بعد النشاط البدني. في أغلب الأحيان، يتم استخدامه لتقييم مخاطر الأمراض المحتملة التي لم يتم اكتشافها على مخطط كهربية القلب القياسي، وكذلك عند وصف دورة إعادة التأهيل للمرضى الذين عانوا من نوبة قلبية.
تخطيط صوتي للقلب
 يسمح تحليل أصوات القلب والنفخات.وترتبط مدتها وتكرارها ووقت حدوثها بمراحل نشاط القلب، مما يجعل من الممكن تقييم عمل الصمامات ومخاطر الإصابة بالتهاب القلب الداخلي والروماتيزمي.
يسمح تحليل أصوات القلب والنفخات.وترتبط مدتها وتكرارها ووقت حدوثها بمراحل نشاط القلب، مما يجعل من الممكن تقييم عمل الصمامات ومخاطر الإصابة بالتهاب القلب الداخلي والروماتيزمي.
تخطيط القلب القياسي هو تمثيل رسومي لعمل جميع أجزاء القلب. هناك العديد من العوامل التي يمكن أن تؤثر على دقتها، لذلك وينبغي اتباع توصيات الطبيب.
يكشف الفحص عن معظم أمراض الجهاز القلبي الوعائي، ولكن قد تكون هناك حاجة إلى اختبارات إضافية للحصول على تشخيص دقيق.
أخيرًا، نقترح مشاهدة دورة فيديو حول فك التشفير "يمكن للجميع إجراء تخطيط القلب":
يستخدم مخطط كهربية القلب مستشعرًا لتسجيل وتسجيل معلمات نشاط القلب، والتي تتم طباعتها على ورق خاص. إنها تبدو وكأنها خطوط عمودية (أسنان)، يتم أخذ ارتفاعها وموقعها بالنسبة لمحور القلب في الاعتبار عند فك تشفير النمط. إذا كان مخطط كهربية القلب طبيعيًا، فإن النبضات تكون واضحة، حتى الخطوط التي تتبع في فترة زمنية معينة بتسلسل صارم.
تتكون دراسة تخطيط القلب من المؤشرات التالية:
- الموجة R. المسؤولة عن انقباضات الأذينين الأيسر والأيمن.
- الفاصل الزمني P-Q (R) هو المسافة بين موجة R ومركب QRS (بداية موجة Q أو R). يُظهر مدة مرور النبضة عبر البطينين، وحزمته والعقدة الأذينية البطينية عائدة إلى البطينين.
- مجمع QRST يساوي انقباض البطينين (لحظة تقلص العضلات). تنتشر موجة الإثارة على فترات مختلفة في اتجاهات مختلفة، لتشكل موجات Q، R، S.
- الموجة Q. تظهر بداية انتشار النبضة على طول الحاجز بين البطينين.
- تعكس الموجة S. نهاية توزيع الإثارة عبر الحاجز بين البطينين.
- الموجة R. تتوافق مع توزيع النبضات على طول عضلة القلب في البطين الأيمن والأيسر.
- قطعة (ص) ST. هذا هو مسار الاندفاع من نقطة نهاية الموجة S (في غيابها، الموجة R) إلى بداية الموجة T.
- الموجة T. تُظهر عملية إعادة استقطاب عضلة القلب البطينية (رفع مجمع المعدة في مقطع ST).
يناقش الفيديو العناصر الرئيسية التي يتكون منها مخطط كهربية القلب. منقول من قناة ميدفورس.
كيفية فك مخطط القلب
- العمر والجنس.
- تتكون الخلايا الموجودة على الورق من خطوط أفقية وعمودية بها خلايا كبيرة وصغيرة. الأفقية هي المسؤولة عن التردد (الوقت)، والرأسية هي الجهد. المربع الكبير يساوي 25 مربعًا صغيرًا، طول كل ضلع منه 1 ملم و0.04 ثانية. المربع الكبير يتوافق مع 5 مم و 0.2 ثانية، و 1 سم من الخط العمودي هو 1 ملي فولت من الجهد.
- يمكن تحديد المحور التشريحي للقلب باستخدام ناقل الاتجاه لموجات Q، R، S. عادة، يجب أن يتم الدفع عبر البطينين إلى اليسار والأسفل بزاوية 30-70 درجة.
- تعتمد قراءة الأسنان على ناقل توزيع موجة الإثارة على المحور. تختلف السعة باختلاف الخيوط، وقد يكون جزء من النمط مفقودًا. يعتبر الاتجاه الصعودي من العزلة إيجابيا، إلى الأسفل - سلبي.
- المحاور الكهربائية للأقطاب Ι، ΙΙ، ΙΙΙ لها مواقع مختلفة بالنسبة لمحور القلب، وتظهر بشكل مماثل بسعات مختلفة. تُظهر الخيوط AVR وAVF وAVL الفرق في الجهد بين الأطراف (مع القطب الموجب) ومتوسط جهد الطرفين الآخرين (مع القطب السالب). يتم توجيه محور AVR من الأسفل إلى الأعلى وإلى اليمين، وبالتالي فإن معظم الأسنان لها سعة سلبية. يسير سلك AVL بشكل عمودي على المحور الكهربائي للقلب (EOS)، وبالتالي فإن إجمالي مركب QRS يقترب من الصفر.
قد يشير التداخل والاهتزازات المسننة (تردد يصل إلى 50 هرتز) المعروضة في الصورة إلى ما يلي:
- الهزات العضلية (اهتزازات صغيرة بسعات مختلفة) ؛
- قشعريرة.
- ضعف الاتصال بين الجلد والقطب الكهربائي.
- عطل واحد أو أكثر من الأسلاك.
- التدخل من الأجهزة الكهربائية المنزلية.
يتم تسجيل نبضات القلب باستخدام الأقطاب الكهربائية التي تربط مخطط كهربية القلب بأطراف الإنسان والصدر.
المسارات التي تتبعها التصريفات (الموصلات) لها التسميات التالية:
- AVL (التناظرية الأولى)؛
- AVF (التناظرية للثالث)؛
- AVR (عرض مرآة للعملاء المتوقعين).
تسميات خيوط الصدر:
الأسنان والشرائح والفواصل
يمكنك تفسير معنى المؤشرات بشكل مستقل باستخدام معايير تخطيط القلب لكل منها:
- يجب أن يكون للموجة P. قيمة موجبة في الخيوط Ι-ΙΙ وتكون ثنائية الطور في V1.
- الفاصل الزمني PQ. يساوي مجموع وقت انقباض الأذينين القلبيين وتوصيلهما عبر العقدة الأذينية البطينية.
- يجب أن تأتي موجة Q قبل R وتكون قيمتها سالبة. في المقصورات Ι وAVL وV5 وV6 يمكن أن تكون موجودة بطول لا يزيد عن 2 مم. يجب أن يكون وجوده في الرصاص ΙΙΙ مؤقتًا ويختفي بعد نفس عميق.
- مجمع QRS. يتم حسابه بواسطة الخلايا: العرض الطبيعي هو 2-2.5 خلية، والفاصل الزمني هو 5، والسعة في المنطقة الصدرية هي 10 مربعات صغيرة.
- الجزء S-T. لتحديد القيمة، تحتاج إلى حساب عدد الخلايا من النقطة J. عادة، هناك 1.5 (60 مللي ثانية).
- يجب أن تتزامن الموجة T مع اتجاه QRS. لها قيمة سالبة في الخيوط: ΙΙΙ، AVL، V1 والمعيارية الإيجابية - Ι، ΙΙ، V3-V6.
- موجة U. إذا تم عرض هذا المؤشر على الورق، فمن الممكن أن يحدث على مقربة من الموجة T ويندمج معها. يبلغ ارتفاعه 10% من T في الأقسام V2-V3 ويشير إلى وجود بطء القلب.
كيفية حساب معدل ضربات القلب
يبدو مخطط حساب معدل ضربات القلب كما يلي:
- تحديد موجات R الطويلة على صورة تخطيط القلب.
- أوجد المربعات الكبيرة بين القمم R هو معدل ضربات القلب.
- احسب باستخدام الصيغة: معدل ضربات القلب = 300/عدد المربعات.
على سبيل المثال، هناك 5 مربعات بين القمم. معدل ضربات القلب = 300/5 = 60 نبضة / دقيقة.
معرض الصور
تدوين لفك الدراسة تظهر الصورة الإيقاع الجيبي الطبيعي للقلب. رجفان أذيني طريقة تحديد معدل ضربات القلب تظهر الصورة تشخيص مرض القلب التاجي احتشاء عضلة القلب على مخطط القلب الكهربائي
ما هو تخطيط القلب غير الطبيعي
مخطط كهربية القلب غير الطبيعي هو انحراف لنتائج الاختبار عن القاعدة. ووظيفة الطبيب في هذه الحالة هي تحديد مستوى خطورة الشذوذات في محضر الدراسة.
قد تشير نتائج تخطيط القلب غير الطبيعية إلى المشاكل التالية:
- تغير ملحوظ في شكل وحجم القلب أو أحد جدرانه؛
- خلل في الشوارد (الكالسيوم والبوتاسيوم والمغنيسيوم)؛
- إقفار؛
- نوبة قلبية؛
- تغيير في الإيقاع الطبيعي.
- الآثار الجانبية للأدوية التي يتم تناولها.
كيف يبدو تخطيط القلب بشكل طبيعي ومع علم الأمراض؟
يتم عرض معلمات مخطط كهربية القلب لدى الرجال والنساء البالغين في الجدول وتبدو كما يلي:
| معلمات تخطيط القلب | معيار | انحراف | السبب المحتمل للانحراف |
| المسافة R-R-R | تباعد متساوي بين الأسنان | مسافة غير متساوية |
|
| معدل ضربات القلب | 60-90 نبضة / دقيقة في حالة الراحة | أقل من 60 أو أعلى من 90 نبضة/دقيقة أثناء الراحة |
|
| الانقباض الأذيني - موجة R | موجه للأعلى، يشبه القوس ظاهريًا. الارتفاع حوالي 2 ملم. قد لا يكون موجودًا في ΙΙΙ، AVL، V1. |
|
|
| الفاصل الزمني PQ | خط مستقيم بين أسنان P-Q بفاصل 0.1-0.2 ثانية. |
|
|
| مجمع QRS | الطول 0.1 ثانية - 5 مم، ثم موجة T وخط مستقيم. |
|
|
| موجة س | غائبة أو موجهة نحو الأسفل بعمق يساوي 1/4 من الموجة R | العمق و/أو العرض يتجاوز المعدل الطبيعي |
|
| موجة R | الارتفاع 10-15 ملم، متجهاً نحو الأعلى. حاضر في جميع الخيوط. |
|
|
| موجة S | العمق 2-5 ملم، نهاية حادة تشير إلى الأسفل. |
| تضخم البطين الايسر. |
| شريحة S-T | يتزامن مع المسافة بين الأسنان S-T. | أي انحراف في الخط الأفقي أكبر من 2 مم. |
|
| موجة T | يصل ارتفاع القوس إلى نصف موجة R أو يتزامن (في الجزء V1). الاتجاه - لأعلى. |
|
|
ما نوع مخطط القلب الذي يجب أن يمتلكه الشخص السليم؟
مؤشرات مخطط القلب الجيد لشخص بالغ:
يقارن الفيديو مخطط القلب لشخص سليم ومريض ويقدم التفسير الصحيح للبيانات التي تم الحصول عليها. مأخوذ من قناة "حياة مريض ارتفاع ضغط الدم".
المؤشرات عند البالغين
مثال على تخطيط القلب الطبيعي لدى البالغين:
المؤشرات عند الأطفال
معلمات مخطط كهربية القلب عند الأطفال:
اضطرابات الإيقاع أثناء تفسير تخطيط القلب
يمكن ملاحظة اضطرابات ضربات القلب لدى الأشخاص الأصحاء وهي متغير طبيعي. أكثر أنواع عدم انتظام ضربات القلب وانحراف نظام التوصيل شيوعًا. في عملية تفسير البيانات التي تم الحصول عليها، من المهم أن تأخذ في الاعتبار جميع مؤشرات مخطط القلب الكهربائي، وليس كل على حدة.
عدم انتظام ضربات القلب
يمكن أن تكون اضطرابات ضربات القلب:
- عدم انتظام ضربات القلب الجيبي. تختلف التقلبات في سعة RR في حدود 10%.
- بطء القلب الجيبي. PQ = 12 ثانية، معدل ضربات القلب أقل من 60 نبضة / دقيقة.
- عدم انتظام دقات القلب. معدل ضربات القلب لدى المراهقين أكثر من 200 نبضة / دقيقة، عند البالغين أكثر من 100-180. أثناء عدم انتظام دقات القلب البطيني، يكون مؤشر QRS أعلى من 0.12 ثانية، في حين أن عدم انتظام دقات القلب الجيبي أعلى قليلاً من المعدل الطبيعي.
- انقباضات خارجية. يجوز الانقباض غير العادي للقلب في حالات معزولة.
- عدم انتظام دقات القلب الانتيابي. زيادة معدل ضربات القلب إلى 220 في الدقيقة. أثناء النوبة، يكون هناك اندماج بين QRS وP. ويتراوح النطاق بين R وP من الإيقاع التالي
- رجفان أذيني. تقلص الأذين هو 350-700 في الدقيقة، تقلص البطين 100-180 في الدقيقة، P غائب، تقلبات على طول isoline.
- الرجفان الأذيني. يبلغ معدل الانقباض الأذيني 250-350 في الدقيقة، وتصبح تقلصات المعدة أقل تواتراً. موجات سن المنشار في الأقسام ΙΙ-ΙΙΙ وV1.
انحراف موقف EOS
يمكن الإشارة إلى المشاكل الصحية من خلال التحول في ناقل EOS:
- الانحراف إلى اليمين أكثر من 90 درجة. بالاشتراك مع زيادة ارتفاع S على R، فإنه يشير إلى أمراض البطين الأيمن وكتلة حزمته.
- الانحراف إلى اليسار بمقدار 30-90 درجة. مع نسبة مرضية لارتفاعات S و R - تضخم البطين الأيسر، كتلة فرع الحزمة.
يمكن أن تشير الانحرافات في موضع EOS إلى الأمراض التالية:
- نوبة قلبية؛
- وذمة رئوية؛
- مرض الانسداد الرئوي المزمن (مرض الانسداد الرئوي المزمن).
انتهاك نظام التوصيل
قد يتضمن استنتاج تخطيط القلب (ECG) أمراض وظيفة التوصيل التالية:
- كتلة AV من الدرجة الأولى - المسافة بين موجتي P وQ تتجاوز الفاصل الزمني البالغ 0.2 ثانية، ويبدو تسلسل المسار كما يلي - P-Q-R-S؛
- كتلة AV من الدرجة الثانية - PQ يزيح QRS (نوع Mobitz 1) أو يقع QRS على طول PQ (نوع Mobitz 2) ؛
- إحصار AV كامل - تكرار انقباضات الأذينين أكبر من انقباضات البطينين، PP=RR، وطول PQ مختلف.
أمراض القلب المختارة
قد يُظهر التفسير التفصيلي لمخطط القلب الكهربائي الحالات المرضية التالية:
| مرض | المظاهر على تخطيط القلب |
| اعتلال عضلة القلب |
|
| تضيق تاجي |
|
| هبوط الصمام التاجي |
|
| الانسداد الرئوي المزمن |
|
| تلف الجهاز العصبي المركزي |
|
| قصور الغدة الدرقية |
|
فيديو
تناقش دورة الفيديو "يمكن للجميع إجراء تخطيط كهربية القلب" اضطرابات ضربات القلب. منقول من قناة ميدفورس.
يواجه ممثلو كلا الجنسين وفي أي فئة عمرية جميع أنواع أمراض الجهاز القلبي الوعائي. التشخيص في الوقت المناسب يسهل إلى حد كبير اختيار العلاج المناسب وعملية استقرار حالة المرضى.
لسنوات عديدة، ظل مخطط كهربية القلب هو الطريقة الأكثر سهولة للوصول، ولكن في نفس الوقت طريقة مفيدة للغاية لفحص القلب. يتضمن تنفيذ هذا الإجراء تسجيل النبضات الكهربائية للقلب وتسجيلها بيانياً على شكل أسنان على فيلم ورقي خاص. البيانات التي تم الحصول عليها تجعل من الممكن ليس فقط تقييم انتقال النبضات الكهربائية في القلب، ولكن أيضًا تشخيص المشكلات في بنية عضلة القلب.
يسمح لك مخطط كهربية القلب بالتشخيص من الحالات المرضية البسيطة إلى الحالات المرضية الحرجة للقلب. ومع ذلك، بدون تدريب مهني خاص، لن يتمكن الشخص من فك رموز مخطط كهربية القلب بشكل كامل. على الرغم من أنه يستطيع استخلاص استنتاجات معينة، إلا أنه يعرف كيف يبدو تخطيط كهربية القلب الطبيعي.
العناصر الأساسية لتخطيط القلب
يتم تسجيل القدرات الحيوية للقلب عن طريق تثبيت أقطاب تخطيط كهربية القلب على الأطراف العلوية والسفلية، وكذلك على الصدر الأيسر. وبالتالي، من الممكن جمع جميع اتجاهات التوليد الكهربائي في جسم الإنسان. يتم وضع أقطاب التسجيل على أجزاء مختلفة من الجسم وهذا ما يؤثر على الأسلاك. فهي قياسية، أحادية القطب والصدر.
يعتمد تفسير مخطط كهربية القلب لدى البالغين على دراسة جميع القمم الإيجابية والسلبية لمخطط القلب ومدتها وتجاورها وغيرها من المعالم. في هذه العملية، يتم تحليل العناصر الأساسية التالية لتخطيط القلب:
- استجابة القلب للانقباضات على شكل قمم (أسنان)؛
- العزلات بين اثنين من الأسنان المجاورة (أجزاء)؛
- مجمع الأسنان + قطعة (فواصل).
بعد مرور نبضة كهربائية من خلال نظام توصيل القلب، يتم عرض صعود وهبوط خط المنحنى على مخطط القلب، والذي تم تحديده بأحرف كبيرة من الأبجدية اللاتينية - P، Q، R، S و T. تحدث الموجة P عندما يتم إثارة الأذينين، ويميز مجمع QRS إثارة بطينات عضلة القلب، وتشير الموجة T إلى عملية انقراض الإثارة واستعادة الحالة الأصلية.
يتم قياس الفاصل الزمني في مخطط كهربية القلب بالثواني. يشير إلى مرور دفعة عبر أجزاء معينة من القلب. لأغراض التشخيص، يتم إيلاء اهتمام خاص للفاصل الزمني PQ (يميز وقت الإثارة في البطينين) وQT (ليس له قيم ثابتة ويعتمد على معدل ضربات القلب).
مقطع تخطيط القلب (ECG) هو جزء من الخط المعزول الموجود بين قمتين متجاورتين. في إجراء التشخيص، تكون شرائح PQ (الوقت من نهاية الموجة P إلى بداية الموجة Q) وشرائح ST (الموجودة عادةً على خط الجهد الكهربي أو تنحرف قليلاً عنه) مفيدة. قد لا يحتوي تقرير الطبيب أيضًا على أحرف كبيرة فحسب، بل أيضًا على أحرف صغيرة من الأبجدية اللاتينية. وهي مخصصة أيضًا للإشارة إلى العناصر الرئيسية، ولكن فقط عندما لا يتجاوز طول الذروة 5 مم.
إذا تم تسجيل مخطط كهربية القلب بسرعة 50 مم/ثانية، فإن كل خلية صغيرة (1 مم) على الشريط تساوي 0.02 ثانية.
للحصول على معلومات أكثر دقة حول حالة عضلة القلب، يمكن استخدام خيوط Neb الإضافية
خطة فك التشفير
يجب أن يتضمن فك تشفير مخطط القلب القلب المعلمات التالية:
- الاتجاه الكلي للنبض الكهربائي.
- خصائص إيقاع القلب وانتشار النبضات.
- تواتر وانتظام تقلصات القلب.
- تعريف مولد النبض الكهربائي.
- سعة الموجة P، والفاصل الزمني PQ، ومجمع QRST؛
- RST isoline ومعلمات الموجة T؛
- معلمات الفاصل الزمني كيو تي.
أثناء فحص الأشخاص الذين يعانون من مشاكل في القلب والأوعية الدموية، يمكن تحديد الأمراض التالية: بطء القلب، عدم انتظام دقات القلب، عدم انتظام ضربات القلب، الحصار، الزائد في البطينين أو الأذينين، والأضرار التي لحقت بنية عضلة القلب نفسها.
يجب أن يشير وصف استنتاج تخطيط القلب (ECG) إلى المعلمات التالية:
- إيقاع تقلصات القلب.
- تقدير المسافات بين القمم.
- عدد تقلصات القلب لكل وحدة زمنية؛
- موضع EOS (أفقي/عمودي).
مثال على الاستنتاج: "إيقاع الجيوب الأنفية مع 65 نبضة في الدقيقة. EOS في وضع طبيعي. لم يتم العثور على أي تشوهات مرضية." ولكن ربما في الختام، ليس كل شيء على ما يرام: "إيقاع الجيوب الأنفية مع عدم انتظام دقات القلب الواضح (100 تقلصات). الاستقطاب المفاجئ فوق البطيني وانقباض القلب أو غرفه الفردية. الحصار غير الكامل لـ PNPG. هناك اضطراب استقلابي معتدل في عضلة القلب.
في بداية كل شريط مخطط كهربية القلب، يجب أن تكون هناك إشارة معايرة، والتي عند تطبيقها على جهد قياسي قدره 1 ميلي فولت، يجب أن تعطي انحرافًا قدره 10 ملم. إذا كان مفقودا، فإن تسجيل تخطيط القلب يعتبر غير صحيح.

كقاعدة عامة، في مخطط كهربية القلب، يتم تخصيص منطقة محددة لكل سلك (12 قطعة).
إيقاع الانقباضات
جهاز تنظيم ضربات القلب الرئيسي من الدرجة الأولى هو العقدة الجيبية أو عقدة Keith-Fluck. ولكن في عدد من الحالات المرضية، تفقد العقدة الجيبية وظيفتها ثم تبدأ الهياكل الأساسية في استبدالها.
الخيارات الممكنة لإيقاعات تخطيط كهربية القلب:
- مع إيقاع الجيوب الأنفية على مخطط القلب (قطب الساق اليسرى (+) وقطب اليد اليمنى (-)، يسبق كل مركب QRS موجة P تصعد من الإيزولين. سعة جميع القمم هي نفسها.
- يحدث الإيقاع الأذيني عندما تضعف وظيفة العقدة الجيبية وتبدأ النبضات في الانطلاق من مراكز الأذينين السفلية. لا تزال موجة P تحدث قبل كل مركب QRS، ولكن في الخيوط ذات الأقطاب الكهربائية المتصلة بالساق اليسرى (+) والذراع الأيمن (-) تنخفض من خط الأساس.
- إيقاع الاتصال الأذيني البطيني. تنتشر النبضات في هذه الحالة بشكل تراجعي إلى الأذينين ومن ثم إلى البطينين. يتميز هذا الإيقاع بالغياب التام لموجات P في مخططات القلب أو أنها تظهر بعد مجمع QRS.
- يتميز الإيقاع البطيني (غير البطيني) بوجود مجمعات QRS المتوسعة والمشوهة. لا توجد أيضًا علاقة كلاسيكية بين موجات P ومجمع QRS. في هذه الحالة، يمكن تخفيض معدل ضربات القلب إلى 40.
إذا أصبح أي هيكل آخر هو جهاز تنظيم ضربات القلب، فإن النبضات الكهربائية للقلب، والتي تكون دورية، تصبح مشوشة، وعلى هذه الخلفية يحدث عدم انتظام ضربات القلب.
تكرار الإيقاع عدة مرات
تكرار معدل ضربات القلب هو مؤشر تخطيط القلب الذي يتم تقييمه من خلال مقارنة مدة الموجة والمقطع المعقد (R-R) بين عدة دورات متتالية. يبدو الإيقاع المنتظم على مخطط القلب على هذا النحو - خلال التسجيل بأكمله، تكون القمم لها نفس السعة ويتم توزيعها بالتساوي واحدة تلو الأخرى. يتم تقييم الفجوة بين اثنين من الأسنان الإيجابية للمجمع عن طريق قياس أي فجوات بينهما. ورق الرسم البياني لتخطيط كهربية القلب مفيد جدًا في هذا الشأن.
معدل ضربات القلب
يتم حساب معدل ضربات القلب رياضيا. على شريط مخطط القلب، فإن المربعات الكبيرة بين الارتفاعات والانخفاضات في الخط المنحني تلفت الأنظار بوضوح. يتم عدها وإذا تم التسجيل بسرعة 50 ملم/ثانية فيقسم الرقم 600 على عددها، وإذا كانت السرعة 25 ملم/ثانية يتم استبدال 300 بـ 600.
إذا كان إيقاع القلب غير صحيح بشكل واضح، فمن الضروري حساب الحد الأدنى والحد الأقصى لعدد انقباضات عضلة القلب. للقيام بذلك، يتم أخذ المسافة الأكبر والأصغر بين الأسنان التي تنشأ أثناء إثارة الأذينين كأساس.
مجموع ناقلات EMF
في مخطط كهربية القلب للقلب، يتم تحديد المحور الكهربائي - ∠ α (ألفا) وهو المتجه الكلي للقوة الدافعة الكهربائية (EMF) أو إزالة الاستقطاب البطيني. قد يعكس إجمالي ناقل المجالات الكهرومغناطيسية موقعًا طبيعيًا، أو قد يكون موجودًا عموديًا (في المرضى النحيفين) أو أفقيًا (في المرضى ممتلئين الجسم).
تتراوح EOS ضمن الحدود العادية من +30 درجة إلى +69 درجة، وفي الوضع الرأسي - من +70 درجة إلى +90 درجة، وفي الوضع الأفقي - من 0 درجة إلى +29 درجة. مع انحراف كبير للمحور إلى اليمين، يتم ملاحظة المؤشرات من +91 درجة إلى +180 درجة. مع تحول واضح إلى اليسار - من 0 درجة إلى -90 درجة. ستؤدي الزيادة المستمرة في ضغط الدم إلى تحويل إجمالي ناقل المجالات الكهرومغناطيسية إلى اليمين، ومع حصار القلب، يمكن ملاحظة التحول في الجانبين الأيمن والأيسر.

يوضح الجدول معيار تخطيط القلب عند البالغين
المعايير الأساسية للقاعدة
إذا كان تفسير تخطيط القلب عند البالغين طبيعيًا، فقد يشير الاستنتاج إلى ما يلي:
- الفاصل الزمني من بداية الموجة P إلى بداية مجمع QRS البطيني هو 0.12 ثانية.
- مدة الإثارة داخل البطين (مجمع QRS) هي 0.06 ثانية.
- المسافة من بداية مجمع QRS إلى نهاية الموجة T هي 0.31 ثانية.
- التردد المستقر لانقباضات عضلة القلب (فاصل RR) هو 0.6.
- ينبض القلب بمعدل 75 نبضة في 60 ثانية.
- إيقاع القلب الطبيعي (يتم إنشاء الدافع من العقدة الجيبية).
- Normogram (الموضع الطبيعي لـ EOS).
يتضمن تخطيط كهربية القلب للشخص السليم المعايير التالية: معدل ضربات القلب الجيبي، ومعدل ضربات القلب أعلى من 60، ولكن أقل من 90 نبضة في 60 ثانية، ذروة P هي 0.1 ثانية، الفاصل الزمني PQ في حدود 0.12-0.2 ثانية، مقطع RS-T على خط العزل، الفاصل الزمني QT لا يتجاوز 0.4 ثانية.
لا تختلف معايير تخطيط القلب عند الأطفال عمليا عن البالغين. ومع ذلك، في المرضى الصغار، بسبب عامل فسيولوجي، يكون معدل ضربات القلب أعلى منه في المرضى الأكبر سنا. عند الأطفال الذين تقل أعمارهم عن 3 سنوات، يمكن للقلب أن ينبض بما يصل إلى 100-110 نبضة في الدقيقة، وهو أمر طبيعي تمامًا. وبالفعل في سن 3 إلى 5 سنوات، ينخفض \u200b\u200bهذا الرقم بمقدار 10 وحدات. مع تقدمك في السن، ينخفض معدل ضربات قلبك ولا يختلف عند المراهقين عن البالغين.
مراحل فك التشفير
ستساعد مثل هذه الإجراءات في تحديد ما إذا كان تخطيط كهربية القلب طبيعيًا أم لا. قم بتوسيع الشريط باستخدام تسجيل تخطيط القلب (ECG) وابدأ في دراسة الرسوم البيانية بعناية. إنها تمثل عدة خطوط أفقية متوازية ذات أسنان إيجابية وسلبية. في بعض الأماكن، في لحظة انقطاع التسجيل، لا توجد أسنان في بعض الفواصل الزمنية.
يتم إجراء مخطط القلب في مسارات مختلفة، بحيث يكون لكل مقطع جديد تصنيفه الخاص (I، II، III، AVL، VI). من الضروري العثور على الرصاص الذي يتم فيه تثبيت القطب الموجب على الساق اليسرى، والقطب السالب على اليد اليمنى وأعلى قمة فيه، ثم قياس الفترات بينهما واشتقاق القيمة المتوسطة للمؤشر. سيكون هذا الرقم مفيدًا في حساب معدل ضربات القلب خلال 60 ثانية.
يجب إجراء الحسابات مع الأخذ في الاعتبار أبعاد ورقة الرسم البياني (خلية واحدة كبيرة = 5 مم، خلية واحدة صغيرة أو نقطة = 1 مم). لتحديد خصائص التكرارات المتعددة لانقباضات القلب، ينبغي تقييم الفجوات بين موجات R (متطابقة أو مختلفة تمامًا). ثم يجب عليك تقييم وقياس جميع مجمعات الأسنان والقطاعات الموجودة في مخطط القلب بشكل متسلسل.
ولفهم ما إذا كانت تتوافق مع القاعدة، يمكنك استخدام جداول تشخيصية خاصة. ومع ذلك، يجب أن نتذكر أن الشخص الذي ليس لديه تعليم خاص يمكنه فقط تقييم العناصر الفردية لمخطط القلب بشكل تقريبي، واستخدام الجداول للتحقق من امتثالها للمعايير. لكن لا يمكن إلا للأخصائي المعتمد في مجال أمراض القلب التوصل إلى استنتاجات نهائية بناءً على مخطط كهربية القلب ووصف العلاج المناسب.














