ما هو الورم، أنواع الورم. الأورام: أنواعها، تطورها، علاجها
نمو الورميحدث نتيجة لزيادة حجم الأنسجة السرطانية. تطوير عملية الورمبسبب الخلايا المتحولة الخاصة بها يتم تنفيذها فقط نتيجة لتشكيل موقع مرضي أولي لطفرة الأنسجة السليمة. ارتفاع ورم سرطانيتتميز بالميزات التالية:
- النمو غير المنضبط. تثبت العديد من الدراسات أنه كلما كانت العناصر المكونة للورم أقل تمايزًا، كلما زاد نمو الورم بشكل أسرع.
- نمو غير نمطي. الخلايا السرطانيةفي عملية التنمية يمكن أن تخترق الأجهزة المجاورةوالأنظمة. في بعض الحالات، لوحظ تنكس الأورام في الأنسجة القريبة.
نمط نمو الورم
السرطانوتنقسم إلى مجموعتين رئيسيتين:
يبلغ معدل البقاء النسبي لمدة 5 سنوات لسرطان الرحم في ليتوانيا 77.9%، وسرطان عنق الرحم - 61.4%، وسرطان الفرج - 52.1%، وسرطان المبيض - 39%. في هذه الحالة نحن تبدو جيدة جدا. وفي الوقت نفسه، وفقا لمؤلف المراجعة، تندب الذكور، وسرطان البروستاتا، واستخدام الاختبار الحديث على نطاق واسع في كثير من الناس الدول الغربيةوعلى الرغم من زيادة حالات الإصابة بسرطان البروستاتا، فقد تحسنت. هذا أدى إلى أكثرحالات الكشف المبكر.
لقد تبين أن تحليل نتائج البقاء على قيد الحياة من السرطان في ليتوانيا يؤدي إلى تحسين البقاء على قيد الحياة. العوامل الرئيسية هي وجود جديد طرق فعالةالعلاج والتحسين التشخيص المبكربسبب الجديد طرق التشخيص. إن خطر تفشي السرطان المتعدد لدى النساء أعلى في معدلات البقاء على قيد الحياة بالنسبة للنساء والمرضى الأصغر سنا وسكان المناطق الحضرية. وقال الباحثون إن معدلات بقاء النساء على قيد الحياة أفضل أيضًا بالنسبة للدول الأوروبية الأخرى.
- ، حيث تعتبر العزلة النسبية لعملية الأورام نموذجية. يتطور الورم داخل كبسولة خاصة و التأثير السلبيله تأثير على الجسم بسبب ضغط الهياكل المجاورة. من الأنسجة القريبة تخترق بنية الورم الأوعية الدمويةالتي تغذي الأنسجة المتحورة.
- . نمو السرطانفي مثل هذه الحالات، يكون ذو طبيعة تسللية، حيث لا توجد حدود واضحة بين الأنسجة السليمة والمرضية. إذا كانت العمليات الحميدة تتميز بالتقدم البطيء للمرض، إذن الأنسجة الخبيثةتزداد كتلتها بسرعة كبيرة ، وتتغلغل بنشاط في الأعضاء المجاورة. يتميز هذا النوع من النمو أيضًا بالتكوين المبكر للنقائل التي تنتشر عبر الدورة الدموية والجهاز اللمفاوي.
أسباب نمو الورم
للإجابة على السؤال " كيفية إبطاء نمو الورم؟ بحاجة إلى فهم أسباب محتملةتطور السرطان.
- نظرية تهيج الأنسجة المزمنة:
تعتمد هذه النظرية على حقائق مثبتة تجريبياً حول حدوث الورم في أماكن الإصابة المتكررة أو تهيج سطح الجسم. كما أن استنتاج هذا التدريس هو تكوين الأورام الخبيثة في الأورام الحليمية والتقرحات والآفات الكيسية.
- النظرية الكيميائية لتكوين الأورام:
ووفقا للنظرية المسببة للسرطان، يتم تحفيز تكوين الأورام السرطانية عن طريق التأثيرات السامة لبعض أنواعها المواد الكيميائية(الأسبستوس والزرنيخ والمواد الكيميائية الصناعية). تميل المواد المسرطنة أيضًا إلى التراكم جسم الإنسانوعندما تنخفض القدرات الوقائية، فإنها يمكن أن تثير نمو الورم.
- الطبيعة الفيروسية لتطور الأورام:
من وجهة نظر علماء الفيروسات، يمكن لبعض الكائنات الحية الدقيقة أن تسبب طفرات خلوية، والتي تعتبر السبب الرئيسي لتكوين السرطان. ومن الأمثلة على هذا التأثير ما ثبت علميا من حدوث سرطان عنق الرحم لدى النساء المصابات بسلالة معينة من عدوى فيروس الهربس.
- النظرية المناعية:
في مؤخرايشير المزيد والمزيد من الخبراء إلى الدور الهام لانخفاض قدرات الجسم الوقائية في عمليات التنكس الخبيث لأنسجة الجسم. تخضع جميع الخلايا البشرية لطفرات الحمض النووي بشكل دوري مع مرور الوقت، ولكنها سليمة الجهاز المناعييراقب هذه العمليات باستمرار، وإذا لزم الأمر، يحيد بشكل مستقل البؤر المرضية. يمكن أن يؤدي انخفاض المناعة غير المحددة إلى فقدان السيطرة، ونتيجة لذلك، تكوين السرطان.
أنواع نمو الورم
- يتضمن النمو الموسع لعلم الأورام تكوين ورم من الخلايا السرطانية الخاصة بالفرد. يتمتع هذا الورم بقوام كثيف ويشكل تدريجيًا كبسولة خاصة أثناء عملية النمو، مما يجعل من السهل إزالته.
- ويلاحظ في الغالب نمو بديل المرحلة الأوليةتكوين السرطان، عندما تتحول الأنسجة السليمة إلى أنسجة مرضية أثناء الطفرة.
- تسلل نمط نمو الورملوحظ عندما نمو خبيثأطباء الأورام، حيث ينمو النسيج السرطاني إلى الأنسجة السليمة المجاورة.
أنواع نمو الورم
- يتميز النوع الداخلي لنمو الورم الخبيث بنمو الأنسجة المرضية في بنية جدار العضو. يصعب تشخيص مثل هذا الورم السرطاني بصريًا حتى مع وجود تلف كبير في الأعضاء.
- نمو خارجي. الأنسجة المرضيةمع هذا النوع من السرطان ترتفع فوق سطح العضو، مما قد يؤدي إلى انسداد كامل في تجويف المعدة أو المريء أو القصبات الهوائية.
كيفية وقف نمو الورم؟
بغرض وقف نمو الورم,يستخدم الطب التقليدي العلاج الإشعاعي، والذي يتضمن التعرض لأشعة سينية شديدة النشاط، مما يتسبب في موت الخلايا السرطانية. غالبًا ما يستخدم العلاج الكيميائي أيضًا لتحقيق الاستقرار في عملية السرطان. عوامل تثبيط الخلاياو لدي تأثير نظاميبسبب تحييد العناصر السرطانية الموجودة فيها المرحلة النشطةنمو.
معظم على نحو فعالعلاجات الآفات السرطانية تكون جراحية. خلال تدخل جراحيكقاعدة عامة، تخضع الأنسجة المتحورة والغدد الليمفاوية الإقليمية وجزء صغير من الأنسجة السليمة القريبة للاستئصال.
يتم ملاحظة أفضل نتائج العلاج مع العلاج الأورام الخبيثةعلى المراحل الأولىتطوير.
معلومات عامة
ورم، ورم، ورم أرومي(من اليونانية بلاستو- تنبت) - عملية مرضيةتتميز بانتشار (نمو) الخلايا غير المنضبط. في هذه الحالة، تحدث الاضطرابات في نمو الخلايا وتمايزها بسبب التغيرات في أجهزتها الوراثية. واثق من نفسه،أو النمو غير المنضبط- الخاصية الرئيسية الأولى للورم. تكتسب الخلايا السرطانية خصائص خاصة تميزها عن الخلايا الطبيعية. عدم نمطية الخلية,والتي تتعلق ببنيته، واستقلابه، ووظيفته، وتركيبه المستضدي، والتكاثر والتمايز، هي الخاصية الرئيسية الثانية للورم. يسمى اكتساب الخلية السرطانية لخصائص جديدة غير متأصلة في الخلية الطبيعية فقد التمايز الخلوي (من اليونانية آنا- بادئة تدل على الفعل المعاكس، و plasis- التعليم) أو تخشب (من اليونانية كاتا- بادئة تشير إلى الحركة من الأعلى إلى الأسفل، و plasis- تعليم).
المصطلحان "anaplasia" و"cataplasia" غامضان. يُفهم Anaplasia على أنه اختلال تمايز الخلايا واكتسابها للخصائص الجنينية. الخامس السنوات الاخيرةتم انتقاد هذا المفهوم، حيث تم إنشاء تنظيم عالي البنية التحتية للخلايا السرطانية وقدرتها على التمايز المحدد. يعكس مصطلح "التخشب" اكتساب الخلية السرطانية لخصائص خاصة فقط، وهو مقبول أكثر في الأدب الحديث.
يمكن أن يحدث الورم في أي نسيج، أي عضو، ويتم ملاحظته في البشر وفي العديد من الحيوانات والنباتات.
بيانات علم الأوبئة تشير أمراض الأورام إلى معدلات مختلفة من المراضة والوفيات الناجمة عن الأورام الخبيثة في دول مختلفة. اعتماد حدوث الأورام على العوامل الطبيعية، العوامل البيولوجيةوظروف البيئة الاجتماعية وأسلوب الحياة والعادات اليومية لفئات معينة من السكان. ووفقا لمنظمة الصحة العالمية، فإن ما يصل إلى 90% من الأورام ترتبط بالتعرض لعوامل خارجية.
وفق إحصائيات، ويتزايد عدد مرضى السرطان والوفيات منه في جميع دول العالم. ويفسر ذلك تدهور البيئة البشرية وتحسين التشخيص أمراض الأورام، نظام راسخ لتسجيل المرضى الذين يعانون من الأورام الخبيثة، وهو زيادة نسبية في عدد كبار السن وكبار السن.
يبلغ عدد حالات السرطان الجديدة المسجلة في العالم كل عام حوالي 5.9 مليون حالة. ويبلغ معدل الوفيات المكثفة بسبب الأورام الخبيثة في الدول المتقدمة 182 لكل 100 ألف، وفي الدول النامية - 65 لكل 100 ألف. ويبلغ عدد الوفيات في العالم سنويا من سرطان المعدة 575000 من سرطان الرئة- 600000، من سرطان الثدي - 250000. تختلف معدلات الإصابة بالمرض والوفيات بسبب الأورام في العالم بشكل كبير. تم تسجيل أعلى معدل للإصابة بالسرطان - من 242.3 إلى 361.1 لكل 100.000 - في عدد من مناطق إيطاليا وفرنسا والدنمارك والولايات المتحدة الأمريكية والبرازيل.
وفي أوروبا، يؤدي سرطان الرئة وسرطان المعدة إلى الإصابة بالأمراض والوفيات. في الولايات المتحدة، في هيكل المراضة لدى الرجال، يحتل سرطان الرئة والبروستاتا والقولون والمستقيم الأماكن الأولى، عند النساء - سرطان الثدي، وسرطان القولون والمستقيم، وأورام الرحم. في آسيا وأفريقيا، نسبة كبيرة من الأورام هي سرطان الغدد الليمفاوية الخبيثة، وسرطان الكبد وسرطان البلعوم الأنفي.
في اتحاد الجمهوريات الاشتراكية السوفياتية، بلغ العدد المطلق للمرضى الذين يعانون من الأورام الخبيثة في عام 1986 641000 (191.0 لكل 100000 نسمة). ومن بين 544200 حالة، كان 18% مصابين بسرطان المعدة، و14.3% بسرطان الرئة، و11.3% بسرطان الجلد، و7.4% بسرطان الثدي. ومن بين 371.200 حالة وفاة، كان 23.7% منهم مصابين بسرطان المعدة، و18.5% بسرطان الرئة، و5.4% بسرطان الثدي.
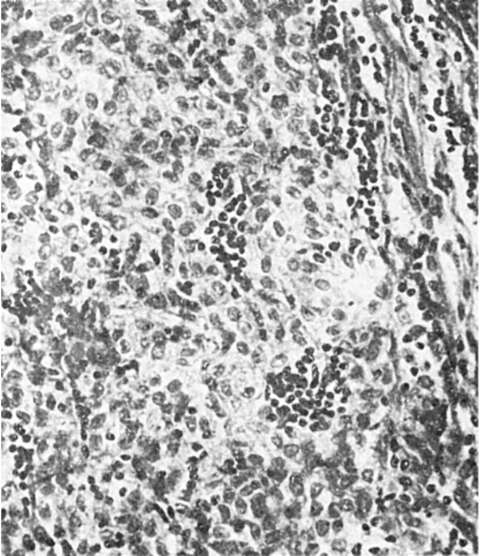
أبحاث الأورام علم الأورام (من اليونانية oncos- ورم). التشريح المرضييحل المشكلات النظرية والعملية (التشخيصية): يعطي وصفًا لبنية الأورام، ويدرس أسباب حدوثها، وتكوين الأنسجة والتشكل، ويحدد النظام (التصنيف) للأورام، ويتعامل مع تشخيصها أثناء الحياة وبعد الوفاة، ويضع أسس التشخيص. درجة الورم الخبيث. كلها تستخدم لهذه الأغراض الأساليب الحديثةعلم الأنسجة وعلم الخلايا (الشكل 93).
أرز. 93.خلايا غير نمطية، ورم سرطاني مثقوب
هيكل الورم، ملامح الخلية السرطانية
مظهر الأورام متنوعة. قد يكون على شكل عقدة، أو غطاء فطر، أو يشبه القرنبيط. يمكن أن يكون سطحه أملسًا أو درنيًا أو حليميًا. قد يكون الورم موجودا في
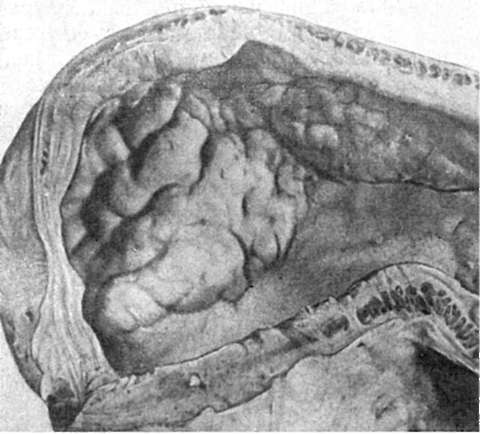 أرز. 94.نمو منتشر للورم الخبيث (السرطان) في جدار المعدة
أرز. 94.نمو منتشر للورم الخبيث (السرطان) في جدار المعدة
أكثر سمكا من العضو أو على سطحه. في بعض الحالات، يتخلل العضو بشكل منتشر (الشكل 94) ومن ثم لا يتم تحديد حدوده، وفي حالات أخرى يقع على سطح العضو (الغشاء المخاطي) في شكل ورم (الشكل 95). في الأعضاء المدمجة، يمكن أن يبرز الورم فوق السطح، وينبت ويدمر الكبسولة، ويؤدي إلى تآكل (تآكل) الأوعية الدموية، مما يؤدي إلى نزيف داخلي. وغالبا ما يتعرض للنخر والتقرح (قرحة السرطان).في أحد الأقسام، يبدو الورم كنسيج متجانس، عادة ما يكون أبيض-رمادي أو رمادي-وردي، ويشبه أحيانًا لحم السمك. في بعض الأحيان يتم تلون أنسجة الورم بسبب وجود نزيف وبؤر نخر. قد يكون للورم أيضًا بنية ليفية. في بعض الأعضاء (على سبيل المثال، في المبيضين) يكون للورم بنية كيسية.
أبعاد وتختلف الأورام باختلاف سرعة ومدة نموها وأصلها وموقعها؛ تناسق يعتمد على غلبة الحمة أو السدى في الورم: في الحالة الأولى يكون ناعمًا وفي الحالة الثانية يكون كثيفًا.
التغييرات الثانوية في الأورام يتم تمثيلها بؤر النخر والنزيف والالتهابات والمخاط ورواسب الجير (التحجر). في بعض الأحيان تحدث هذه التغييرات بسبب الاستخدام علاج إشعاعيوالعلاج الكيميائي.
البنية المجهرية الأورام متنوعة للغاية. ومع ذلك، فإن جميع الأورام لها بعض السمات الهيكلية المشتركة: يتكون الورم من لحمة وسدى، ويمكن أن تختلف نسبهما بشكل كبير.
حمة الأورام تشكل الخلايا التي تتميز هذا النوعالأورام، فهي تحدد خصوصيتها المورفولوجية. سدى يتكون الورم من النسيج الضام للعضو الذي تطور فيه ومن خلايا الورم نفسه.
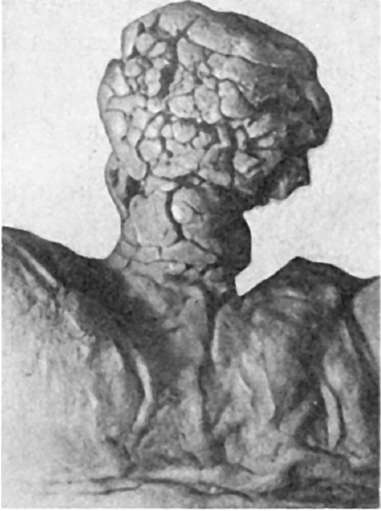 أرز. 95.ورم على ساق في شكل ورم
أرز. 95.ورم على ساق في شكل ورم
توجد الأورام بين الحمة والسدى اتصالات معقدة، وخصائص حمة الورم تحدد إلى حد كبير طبيعة سدىها. مع نمو الخلايا السرطانية، فإنها تحفز تكاثر الخلايا الليفية وتخليق مكوناتها اللحمية. يتم تحديد قدرة الخلايا السرطانية هذه إلى حد كبير من خلال خصائصها الوراثية، ويتم التعبير عنها بشكل غير متساو في الأورام ذات الهياكل النسيجية المختلفة، وهو ما يفسر العدد المختلف للهياكل الليفية في سدى الأورام المختلفة. لا تحفز الخلايا البرانشيمية الورمية نشاط الخلايا الليفية فحسب، بل يمكنها أيضًا إنتاج مادة انسجة بين الخلايا، أو مصفوفة خارج الخلية (على سبيل المثال، الأغشية القاعدية من النوع الرابع من الكولاجين). بالإضافة إلى ذلك، تنتج الخلايا السرطانية مادة بروتينية محددة - الأنجيوجينين، والتي تحت تأثيرها تتشكل الشعيرات الدموية في سدى الورم.
تشبه معظم الأورام عضوًا في البنية، أي. يتم التعبير عن الحمة والسدى بدرجات متفاوتة. تسمى هذه الأورام عضوي.في بعض الأورام، خاصة غير المتمايزة، تسود الحمة، وتكون السدى ضعيفة التطور وتتكون فقط من أوعية وشعيرات دموية ذات جدران رقيقة. تسمى هذه الأورام نسجي.وعادة ما تنمو بسرعة وتتعرض للنخر مبكرًا. في بعض الحالات، تهيمن السدى على الورم، مع وجود عدد قليل جدًا من الخلايا البارنشيمية. على سبيل المثال سيكون سرطان ليفي،أو Skirr.
تسمى الأورام التي يتوافق هيكلها مع بنية العضو (النسيج) الذي تتطور فيه متماثل.متى البنية الخلويةتختلف الأورام عن بنية العضو (النسيج) الذي تنشأ فيه، كما يتحدثون الأورام غير المتجانسة.أورام متجانسة - ناضجة، متباينة، غير متجانسة - غير ناضجة، سيئة أو غير متمايزة. الأورام الناشئة عن اليوتوبيا غير المتجانسة، أي. تسمى النزوح الجنيني منتبذ(على سبيل المثال، ورم من أنسجة العظامفي جدار الرحم أو الرئة).
اللانمطية المورفولوجية يمكن أن تكون الأورام نسيجية أو خلوية.
عدم نمطية الأنسجةتتميز بخلل في علاقات الأنسجة المميزة هذه الهيئة. نحن نتحدث عن انتهاك شكل وحجم الهياكل الظهارية، والعلاقة بين الحمة والسدى في الأورام الظهارية (خاصة الغدية)؛ حول السماكة المختلفة للهياكل الليفية (النسيج الضام، العضلات الملساء، إلخ)، وحول موقعها الفوضوي في الأورام ذات الأصل الوسيطي. يعتبر عدم نمطية الأنسجة أكثر شيوعًا بالنسبة للأورام الحميدة الناضجة.
عدم النمطية الخلويةعلى المستوى الضوئي البصري يتم التعبير عنه في تعدد الأشكال أو، على العكس من ذلك، أحادية الشكل للخلايا والنوى والنواة، فرط التصبغ النووي (الشكل 96)، تعدد الصيغ الصبغية، والتغيرات في مؤشر السيتوبلازم النووي لصالح النوى بسبب تضخمها، وظهور العديد من الانقسامات.
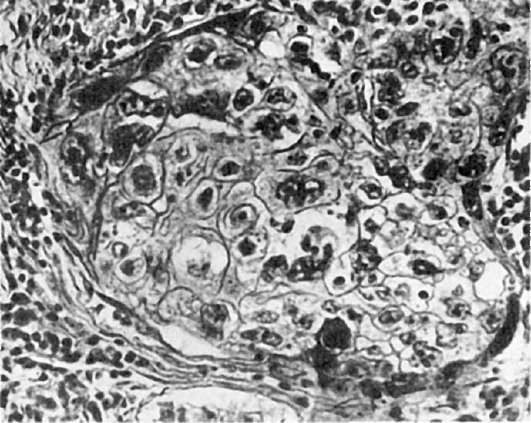 أرز. 96.عدم النمطية الخلوية وتعدد أشكال الورم
أرز. 96.عدم النمطية الخلوية وتعدد أشكال الورم
يمكن التعبير عن اللانمطية الخلوية في درجات متفاوته. في بعض الأحيان يكون الأمر مهمًا جدًا لدرجة أن الخلايا السرطانية مظهرتختلف عن خلايا النسيج أو العضو الأصلي. عندما يصل التصلب المورفولوجي إلى درجة قصوى، يتم تبسيط بنية الورم ويصبح أحادي الشكل. في هذا الصدد، فإن الأورام الكشمية لمختلف الأعضاء متشابهة جدًا مع بعضها البعض.
من المظاهر المهمة لعدم النمطية المورفولوجية للخلية السرطانية أمراض الانقسام. لقد ثبت أن إنتاج الكيلونات، التي تنظم في الظروف العادية النشاط الانقسامي للخلايا وتعمل كمثبطات، يضعف في الخلايا السرطانية. انقسام الخلية. تؤكد أمراض الانقسام الفتيلي في الخلايا السرطانية تأثير العوامل المسرطنة على الجهاز الوراثي للخلية، والذي يحدد النمو غير المنظم للورم.
يعتبر عدم النمطية الخلوية من سمات الأورام الخبيثة غير الناضجة.
عدم نمطية البنى التحتية،يتم اكتشافه أثناء الفحص المجهري الإلكتروني، ويتم التعبير عنه في زيادة عدد الريبوسومات المرتبطة ليس فقط بأغشية الشبكة الإندوبلازمية، ولكن أيضًا الكذب بحرية على شكل وريدات وسلاسل، في تغيرات في شكل وحجم وموقع الميتوكوندريا (الشكل 97)، وظهور الميتوكوندريا غير الطبيعية. يتم تخفيف عدم التجانس الوظيفي للميتوكوندريا إلى حد كبير عن طريق الميتوكوندريا ذات نشاط أوكسيديز السيتوكروم المنخفض أو السلبي. السيتوبلازم قليل والنواة كبيرة مع ترتيب منتشر أو هامشي للكروماتين. يتم الكشف عن العديد من الاتصالات الغشائية للنواة والميتوكوندريا والشبكة الإندوبلازمية، والتي تكون ملحوظة للغاية في الخلية الطبيعية.
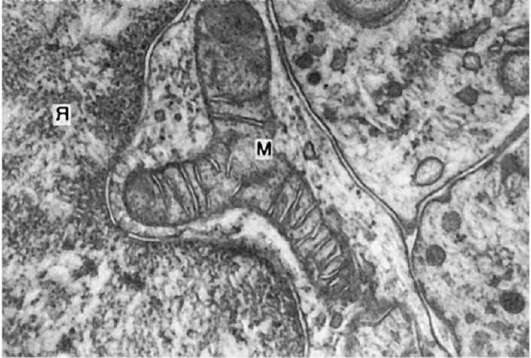 أرز. 97.عدم النمطية البنية التحتية للخلية السرطانية. م - الميتوكوندريا، أنا - النواة. x30,000
أرز. 97.عدم النمطية البنية التحتية للخلية السرطانية. م - الميتوكوندريا، أنا - النواة. x30,000
نادرًا. الخلايا الهجينة هي أيضًا تعبير عن عدم نمطية الخلايا على مستوى البنية التحتية (الشكل 98). قد تشمل الخلايا غير المتمايزة غير النمطية الخلايا الجذعية، والخلايا شبه الجذعية، والخلايا السلفية.
لا يكشف الفحص المجهري الإلكتروني عن عدم النمطية البنية التحتية فحسب، بل يكشف أيضًا تمايز محدد للخلايا السرطانية ،والتي يمكن التعبير عنها بدرجات متفاوتة - عالية ومتوسطة ومنخفضة.
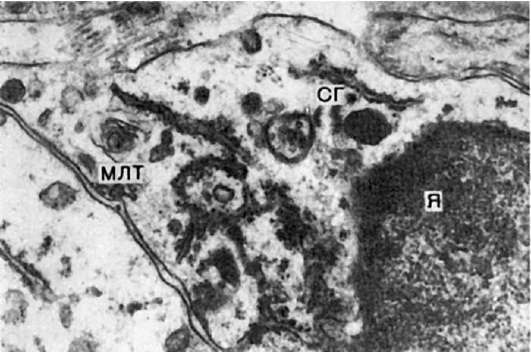 أرز. 98.خلية هجينة (سرطان الرئة). هناك علامات على وجود خلية الغدد الصماء (الحبيبات الإفرازية - SG) والخلايا الرئوية من النوع الثاني (الأجسام متعددة الصفائح الأسموفيلية - MLT). أنا جوهر. ×12500
أرز. 98.خلية هجينة (سرطان الرئة). هناك علامات على وجود خلية الغدد الصماء (الحبيبات الإفرازية - SG) والخلايا الرئوية من النوع الثاني (الأجسام متعددة الصفائح الأسموفيلية - MLT). أنا جوهر. ×12500
في درجة عالية عند التمايز في الورم، يتم العثور على عدة أنواع مختلفة من الخلايا السرطانية (على سبيل المثال، في السرطان أورام الرئةالخلايا الرئوية من النوع الأول والثاني، الخلايا الهدبية أو المخاطية). في درجة معتدلة يتم الكشف عن التمايز من خلال أحد أنواع الخلايا السرطانية أو الخلايا الهجينة (على سبيل المثال، في ورم سرطان الرئة توجد خلايا رئوية فقط أو خلايا مخاطية فقط، وفي بعض الأحيان خلايا هجينة لها خصائص البنية التحتية لكل من الخلية الرئوية والخلية المخاطية - انظر الشكل 98). في درجة منخفضة تمايز الورم، تم العثور على علامات البنية التحتية الفردية للتمايز في عدد قليل من الخلايا.
مجموعة الخلايا السرطانية المتمايزة التي تم اكتشافها أثناء الفحص المجهري الإلكتروني هي أيضًا غير متجانسة من حيث شدة علامات البنية التحتية المحددة - علامات التمايز: بعض الخلايا السرطانية لا تختلف عن العناصر الطبيعية من نفس النوع، والبعض الآخر لديه فقط بعض العلامات المحددة التي تسمح بذلك لنا أن نتحدث عن كون الخلايا السرطانية خلايا لنوع معين.
يعد تحديد درجة تمايز الخلايا السرطانية عن طريق الفحص المجهري الإلكتروني أمرًا مهمًا للتشخيص التفريقي للأورام. يشير تحليل البنية التحتية للخلايا السرطانية إلى أنه في الورم غير الناضج بدرجة عالية من الورم الخبيث، تسود الخلايا غير المتمايزة مثل الخلايا الجذعية وشبه الجذعية والسلف. تشير الزيادة في محتوى الخلايا المتمايزة في الورم، وكذلك درجة تمايزها، إلى زيادة في نضج الورم وانخفاض في درجة خباثةه.
اللانمطية البيوكيميائيةيتم التعبير عن أنسجة الورم من خلال عدد من السمات الأيضية التي تميزها عن الأنسجة الطبيعية. لقد وجد (Shapot V.S., 1977) أن طيف الخصائص البيوكيميائية لكل ورم فريد من نوعه ويتضمن مجموعات مختلفة من الانحرافات عن القاعدة. مثل هذا التباين للورم الخبيث أمر طبيعي.
أنسجة الورم غنية بالكوليسترول والجليكوجين والأحماض النووية. في أنسجة الورم، تسود عمليات تحلل السكر على العمليات المؤكسدة، وهناك عدد قليل من أنظمة الإنزيمات الهوائية، أي. أكاسيد السيتوكروم والكاتالاز. ويصاحب تحلل السكر الشديد تراكم حمض اللاكتيك في الأنسجة. تعزز خصوصية استقلاب الورم تشابهه مع الأنسجة الجنينية، حيث تسود أيضًا ظواهر تحلل السكر اللاهوائي.
تتم تغطية قضايا تنسج الورم الكيميائي الحيوي بمزيد من التفصيل في سياق علم وظائف الأعضاء المرضي.
اللانمطية النسيجية الكيميائية(Kraevsky N.A.، Raikhlin N.T.، 1967) يعكس إلى حد ما الخصائص البيوكيميائية للورم. ويتميز بالتغيرات في استقلاب البروتينات في الخلية السرطانية، وعلى وجه الخصوص، مجموعاتها الوظيفية (سولفيدريل وثاني كبريتيد)، وتراكم البروتينات النووية، والجليكوجين، والدهون، والجليكوزامينوجليكان والتغيرات في عمليات الأكسدة والاختزال. في خلايا الأورام المختلفة، صورة غير متجانسة للكيمياء النسيجية
التغيرات، وكل ورم فريد من نوعه من الناحية الكيميائية النسيجية، وكذلك من الناحية الكيميائية الحيوية. بالنسبة لعدد من الأورام، تم تحديد إنزيمات محددة (علامات إنزيمية)؛ "ملف الانزيم" سمة من هذا النوع من الورم.
وهكذا، تم العثور على نشاط مرتفع لحمض الفوسفاتيز والإستراز ونوكلياز X غير النوعي، وهي إنزيمات مميزة لظهارة هذا العضو بشكل طبيعي، في خلايا سرطان البروستاتا. في سرطان الخلايا الكبديةوعلى النقيض من الخلايا الصفراوية، تم الكشف عن أمينوببتيداز. في أورام الجزء الخارجي من البنكرياس، على عكس أورام جزره، يظل نشاط الإيستريز مرتفعًا. أظهرت دراسة كيميائية نسيجية كمية أن أشكال سرطان الرئة والمعدة والثدي المتمايزة نسجيًا وواضحًا تختلف عن بعضها البعض في نشاط عدد من الإنزيمات (الإنزيمات المؤكسدة).
اللانمطية المستضديةيتجلى الورم في احتوائه على عدد من المستضدات الفريدة له. ضمن مستضدات الورم التمييز (Abelev G.I.، 1974): مستضدات الأورام الفيروسية. مستضدات الأورام التي تسببها المواد المسرطنة. مستضدات من نوع الزرع؛ المستضدات الجنينية. مستضدات غير متجانسة.
مستضدات الأورام الفيروسيةيتم تحديدها بواسطة الجينوم الفيروسي للفيروسات التي تحتوي على DNA و RNA، ولكنها تنتمي إلى الخلية السرطانية. هذه هي مستضدات الغشاء النووي التي تشبه أي أورام يسببها هذا الفيروس. مستضدات الأورام التي تسببها المواد المسرطنةفردية فيما يتعلق بحاملي الورم وطبيعته. مستضدات من النوع المزروعوجدت في الأورام الناجمة عن فيروسات الورم (سرطان الدم، سرطان الثدي، وما إلى ذلك). المستضدات الجنينية- مستضدات الورم الخاصة بالمراحل الجنينية لتطور الجسم وتغيب في فترة ما بعد الولادة. وتشمل هذه: بروتين 1-fetoprotein، الموجود في أغلب الأحيان في خلايا سرطان الكبد وسرطان الخصية الجنيني؛ بروتين 2-fetoprotein، تم اكتشافه عند الأطفال المصابين بالورم الأرومي العصبي وسرطان الغدد الليمفاوية الخبيث؛ المستضد السرطاني المضغي، الموجود في سرطان الأمعاء أو البنكرياس. يتم اكتشاف المستضدات الجنينية ليس فقط في الورم، ولكن أيضًا في دم المرضى. مستضدات غير متجانسة- مستضدات خاصة بالعضو لا تتوافق مع العضو الذي يتطور فيه الورم (على سبيل المثال، ظهور مستضد معين في الكلى في سرطان الكبد أو، على العكس من ذلك، مستضد الكبد في سرطان الكلى). بالإضافة إلى المستضدات غير النمطية، تحتوي الخلايا السرطانية أيضًا على مستضدات نموذجية خاصة بالأنواع، ومستضدات خاصة بالأعضاء، ومستضدات أخرى.
في الأورام الخبيثة غير المتمايزة يحدث تبسيط المستضدات,والذي، مثل ظهور المستضدات الجنينية، هو انعكاس لتخشب الخلية السرطانية. يخدم الكشف عن المستضدات النموذجية وغير النمطية في الورم باستخدام الطرق الكيميائية المناعية (بما في ذلك استخدام الأجسام المضادة وحيدة النسيلة) تشخيص متباينوتحديد تكوين الورم.
الخصائص الفنية تعتمد الخلايا السرطانية، التي تعكس خصوصية الأنسجة والأعضاء، على درجة التنسج المورفولوجي والكيميائي الحيوي (النسيجي الكيميائي). أكثر تمايزاً
تحتفظ الأورام بالخصائص الوظيفية لخلايا الأنسجة الأصلية. على سبيل المثال، تفرز الأورام التي تنشأ من خلايا جزيرة البنكرياس الأنسولين؛ تفرز أورام الغدد الكظرية والفص الأمامي للغدة النخامية كمية كبيرة من الهرمونات المقابلة وتعطي متلازمات سريرية مميزة تجعل من الممكن اقتراح آفة ورم في هذه الغدد الصماء. تفرز الأورام من خلايا الكبد البيليروبين وغالباً ما تكون ملونة اللون الاخضر. قد تفقد الخلايا السرطانية سيئة التمايز وغير المتمايزة القدرة على أداء وظيفة الأنسجة الأصلية (العضو)، بينما يستمر تكوين المخاط أحيانًا في الخلايا السرطانية الكشمية الشديدة (على سبيل المثال، المعدة).
في الختام، يمكننا تسليط الضوء على الخصائص المظهرية الرئيسية للخلية السرطانية الخبيثة: الخلية السرطانية أكثر أو أقل عدوانية (نمو متسلل)، غير تواصلية (فقدان الاتصالات بين الخلايا، إطلاق الخلية من المجمعات، وما إلى ذلك)، ولكنها غير قابلة للتواصل تمامًا. -واثق من نفسه. يمكن أن يصل إلى درجات متفاوتة، وحتى عالية، من التمايز، ويعمل بانحرافات مختلفة، وأحيانًا ضئيلة، عن القاعدة.
نمو الورم
يعتمد على درجة التمايز هناك ثلاثة أنواع من نمو الورم: توسعي، بديلي، ومتسلل (غزوي).
في نمو واسع النطاقينمو الورم "خارجًا عن نفسه"، مما يدفع الأنسجة المحيطة بعيدًا. العناصر متني من الأنسجة المحيطة بالورم ضمور، يتطور انهيار اللحمية ويحيط الورم، كما كانت، بواسطة كبسولة (كبسولة كاذبة). نمو الورم المتوسع بطيء وهو نموذجي للأورام الناضجة والحميدة. ومع ذلك، فإن بعض الأورام الخبيثة (سرطان الكلى، وسرطان الغدة الدرقية، والورم الليفي، وما إلى ذلك) يمكن أن تنمو على نطاق واسع.
نمو بديليحدث الورم بسبب التحول الورمي للخلايا الطبيعية إلى خلايا ورم، وهو ما يتم ملاحظته في مجال الورم (انظر. تشكل الأورام).
في النمو التسلل (الغازية).تنمو الخلايا السرطانية في الأنسجة المحيطة وتدمرها (النمو المدمر).يحدث الغزو عادةً في الاتجاه الأقل مقاومة على طول فجوات الأنسجة، وعلى طول الألياف العصبية والأوعية الدموية واللمفاوية. تقوم مجمعات الخلايا السرطانية بتدمير جدران الأوعية الدموية، وتخترق تدفق الدم والليمفاوية، وتنمو لتصبح نسيجًا ضامًا فضفاضًا. إذا كانت هناك كبسولة عضوية وغشاء وأنسجة كثيفة أخرى على طول طريق غزو الورم، فإن الخلايا السرطانية تنتشر أولاً على طول سطحها، ثم تنمو عبر الكبسولة والأغشية، وتخترق عمق العضو (الشكل 99). حدود الورم أثناء نموه المتسلل ليست محددة بوضوح. نمو الورم المتسلل سريع وهو سمة من سمات الأورام الخبيثة غير الناضجة.
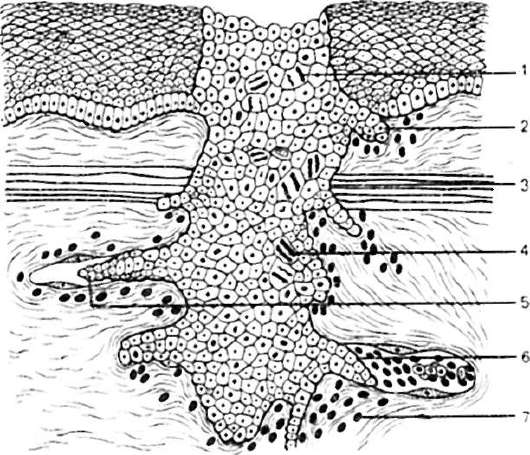 أرز. 99.تمثيل تخطيطي للنمو المتسلل (الغازي) للورم السرطاني:
أرز. 99.تمثيل تخطيطي للنمو المتسلل (الغازي) للورم السرطاني:
1 - اللانمطية وتعدد أشكال الخلايا. 2 - النمو التسلل. 3 - إنبات الأنسجة الكامنة. 4 - الانقسامات غير النمطية. 5 - دخول الأوعية اللمفاوية - الانبثاث اللمفاوي. 6 - دخول الأوعية الدموية - الانبثاث الدموي. 7- التهاب محيط البؤرة
تجاه تجويف العضو المجوف يمكن أن يكون نمو الورم داخليًا أو خارجيًا. نمو داخلي- تسلل نمو الورم إلى عمق جدار العضو. في هذه الحالة، ورم من سطح الغشاء المخاطي (على سبيل المثال، المعدة، مثانةوالقصبات الهوائية والأمعاء) يمكن أن تكون غير مرئية تقريبًا؛ يُظهر جزء من الجدار أنه قد نما مع ورم. نمو خارجي- نمو توسعي للورم في تجويف العضو (على سبيل المثال، المعدة والمثانة والقصبات الهوائية والأمعاء). يمكن للورم أن يملأ جزءًا كبيرًا من التجويف، ويتصل بالجدار بساقه.
يعتمد على عدد بؤر الحدوث تتحدث عن الأورام أحادي المركز(تفشي واحد) و متعدد المراكز(آفات متعددة) نمو.
الأورام الحميدة والخبيثة
اعتمادا على الخصائص السريرية والمورفولوجية للسلوك، يتم تقسيم الأورام إلى: 1) حميدة. 2) خبيثة. 3) الأورام ذات النمو المدمر محليا.
حميدة،أو ناضجة، والأورامتتكون من خلايا متباينة جدًا بحيث يمكن دائمًا تحديد الأنسجة التي تنمو منها (أورام متماثلة).يتميز الورم بعدم نمطية الأنسجة والنمو المتوسع والبطيء. عادة لا يكون للورم تأثير عام على الجسم، وكقاعدة عامة، لا ينتشر. بسبب
خاصية التوطين (الدماغ والحبل الشوكي) اورام حميدةيمكن أن تكون خطيرة في بعض الأحيان. يمكن للأورام الحميدة تصبح خبيثة (من اللات. خبيثة- خبيثة) أي. تصبح خبيثة.
خبيثة،أو أورام غير ناضجةتتكون من خلايا سيئة أو غير متمايزة. يفقدون تشابههم مع الأنسجة (العضو) التي تنشأ منها (الأورام غير المتجانسة).تتميز بعدم النمطية الخلوية والتسلل و نمو سريعالأورام. هناك أورام متمايزة (عالية ومتوسطة وضعيفة التمايز) - أقل خبيثة وغير متمايزة - أورام خبيثة أكثر. تحديد درجة التمايز، وبالتالي درجة الورم الخبيث، له أهمية كبيرة النذير معنى.
الأورام الخبيثة تنتشر، تتكرر، ليس فقط المحلية، ولكن أيضا التأثير العامعلى الجسم.
ورم خبيث يتجلى في حقيقة أن الخلايا السرطانية تدخل الدم والأوعية الليمفاوية، وتشكل الصمات الورمية، ويتم نقلها عن طريق الدم والتدفق الليمفاوي من العقدة الرئيسية، ويتم الاحتفاظ بها في الشعيرات الدموية للأعضاء أو في الغدد الليمفاوية وتتكاثر هناك. هذه هي الطريقة التي تنشأ الانبثاث،أو العقد الورمية الثانوية (الابنة) ،في الكبد، الرئتين، الدماغ، العقد الليمفاويةوغيرها من الأجهزة. لا يمكن تقليل تكوين النقائل إلى انسداد ميكانيكي للشعيرات الدموية عن طريق الصمات الورمية. تعتبر خصائص الخلايا السرطانية مهمة في تطورها، ويتم التعبير عنها في وجود أنماط ظاهرية للخلايا "عالية الانتشار" وأنماط ظاهرية "للخلايا غير النقيلية" في نفس الورم. "لاختيار" عضو ما أثناء النقيلة، تستخدم الخلايا السرطانية نظامًا مستقبليًا، يساعدها في التعرف على "الألفة الخاصة بالعضو" للدم أو السرير اللمفاوي أثناء الدورة الدموية.
يمكن أن تكون النقائل دموية، ليمفاوية، مزروعة ومختلطة. وتتميز بعض الأورام الخبيثة (مثل الأورام اللحمية). الانبثاث الدموي ،للآخرين (على سبيل المثال، السرطان) - لمفاوي.عن زرع (الاتصال) الانبثاثيقولون عندما تنتشر الخلايا على طول الأغشية المصلية المجاورة لعقدة الورم.
في كثير من الأحيان، في النقائل، يكون للورم نفس البنية الموجودة في العقدة الرئيسية. يمكن للخلايا النقيلية أن تنتج نفس الإفرازات والهرمونات التي تنتجها خلايا العقدة الورمية الرئيسية. ومع ذلك، قد تصبح الخلايا السرطانية في النقائل أكثر نضجًا، أو على العكس من ذلك، تكتسب درجة أكبر من التدمم مقارنة بعقدة الورم الأولية. في مثل هذه الحالات، يكون من الصعب جدًا تحديد طبيعة وتوطين عقدة الورم الأولية بناءً على التركيب النسيجي للورم النقيلي. غالبًا ما تحدث النقائل التغييرات الثانوية(نخر، نزيف، الخ). تنمو العقد النقيلية، كقاعدة عامة، بشكل أسرع من عقدة الورم الرئيسية، وبالتالي غالبًا ما تكون أكبر منها.
قد يختلف الوقت اللازم لتطور ورم خبيث. في بعض الحالات، تظهر النقائل بسرعة كبيرة بعد ظهورها
في حالة عدم وجود العقدة الأولية، في حالات أخرى تتطور بعد عدة سنوات من حدوثها. من الممكن حدوث ما يسمى بالنقائل الكامنة المتأخرة أو الخاملة، والتي تحدث بعد عدة (7-10) سنوات من الإزالة الجذرية لعقدة الورم الأولية. هذا النوع من النقائل هو سمة خاصة لسرطان الثدي.
تكرار الورم - ظهوره في نفس المكان بعده استئصال جراحيأو العلاج الإشعاعي. يتطور الورم من الخلايا السرطانية الفردية المتبقية في مجال الورم. يمكن أن تحدث انتكاسات الورم أيضًا من النقائل اللمفاوية القريبة التي لم تتم إزالتها أثناء الجراحة.
تأثير يمكن أن تكون الأورام في الجسم محلية أو عامة. النفوذ المحلي يعتمد الورم على طبيعته: فالورم الحميد يضغط فقط على الأنسجة المحيطة والأعضاء المجاورة، أما الورم الخبيث فيدمرها، مما يؤدي إلى عواقب وخيمة. عام تأثير على الجسم نموذجي بشكل خاص للأورام الخبيثة. يتم التعبير عنها في الاضطرابات الأيضية، وتطوير دنف (سرطان دنف).
الأورام ذات النمو المدمر محلياتحتل موقعًا متوسطًا بين الحميدة والخبيثة: فهي تظهر عليها علامات النمو المتسلل، ولكنها لا تنتشر.
تشكل الأورام
تشكل الأوراميمكن تقسيمها إلى مرحلة تغيرات الورم ومرحلة تكوين الورم ونموه.
تغييرات بريتومورفي الغالبية العظمى من الحالات، يسبق تطور الورم، لكن احتمالية الإصابة بورم خبيث ممكنة أيضًا من جديد،"مباشرة" دون أي تغييرات سابقة للورم.
يعد تحديد التغيرات السابقة للورم أمرًا في غاية الأهمية، لأنه يسمح لنا بتحديد مجموعات من " ارتفاع الخطر» فيما يتعلق بتطور الأورام من مختلف المواضع، لمنع حدوث الورم وإجراء تشخيص مبكر له.
من بين التغيرات الطفيفة، يميز علماء التشكل ما يسمى تغييرات الخلفية، يتجلى في الحثل والضمور والتصلب وتضخم الحؤول وخلل التنسج. تعتبر بؤر تضخم، الحؤول وخلل التنسج في الواقع سرطانية.من بينها، تم إيلاء أهمية أكبر مؤخرا النمو الشاذ.
تنقسم الحالات السابقة للتسرطن إلى حالات سابقة للتسرطن إلزامية واختيارية. إلزام ما قبل التسرطن ،أولئك. غالبًا ما يرتبط السرطان، الذي يؤدي دائمًا تقريبًا إلى تطور السرطان، باستعداد وراثي. هذه هي داء السلائل الخلقي في القولون، وجفاف الجلد المصطبغ، والورم الليفي العصبي (مرض ريكلينغهاوزن)، والورم الأرومي العصبي في شبكية العين، وما إلى ذلك. مُسرطن اختياريتشمل عمليات فرط التنسج وخلل التنسج، بالإضافة إلى بعض خلل التنسج. وبالإضافة إلى ذلك، هناك ما يسمى الفترة الكامنة للسرطان،أولئك. فترة وجود ما قبل
السرطان قبل أن يتطور السرطان. بالنسبة للأورام ذات التوطين المختلفة، يكون الأمر مختلفًا ويتم حسابه أحيانًا لسنوات عديدة (حتى 30-40 عامًا). ينطبق مفهوم "الفترة الكامنة للسرطان" فقط على الحالات التي تسبق الإصابة بالسرطان.
تكوين الورم أو أن انتقال تغيرات الورم إلى ورم لم تتم دراسته بشكل كافٍ. استنادا إلى البيانات التجريبية، يمكننا أن نفترض النمط التالي لتطور الورم: أ) تعطيل عملية التجدد؛ ب) التغيرات الطفيفة التي تتميز بتضخم وخلل التنسج. ج) الأورام الخبيثة في الخلايا المتكاثرة التي تحدث على مراحل؛ د) ظهور جرثومة الورم. ه) تطور الورم. هذا المخطط قريب من مخطط L.M. شاباد.
في الآونة الأخيرة، انتشرت على نطاق واسع نظرية "مجال الورم"، التي أنشأها ويليس (1953) والتي كشفت عن الطبيعة المرحلية لتطور الورم. ووفقا لهذه النظرية، تظهر نقاط نمو متعددة في التكاثرات البؤرية للأعضاء، والتي تشكل "مجال الورم". علاوة على ذلك، يحدث تحول الورم (الخبيث) من البؤر المتكاثرة بالتتابع من المركز إلى المحيط حتى تندمج بؤر الورم الخبيث في عقدة ورم واحدة؛ ومع ذلك، فإن النمو المتعدد الأولي ممكن أيضًا. كما يمكن أن نرى، تنص نظرية ويليس على نموها التقريبي أثناء تكوين الورم، أي. تحويل الخلايا غير الورمية إلى خلايا ورميّة وتكاثر هذه الأخيرة. وبعد «استنفاذ حقل الورم»، ينمو الورم «من نفسه». هذه النظرية قابلة للنقاش.
في تكوين الورم، ليس هناك شك في دور اختلال العلاقة بين الظهارة و النسيج الضام. ف.ج. أظهر جارشين (1939) أن نمو الظهارة يتحدد من خلال الحالة الهيكلية والوظيفية للنسيج الضام الأساسي. في الحالة الطبيعية، لا تنمو الظهارة أبدًا إلى نسيج ضام ناضج، ولكنها تنتشر على طوله فقط. ويلاحظ نمو الظهارة في الأنسجة الأساسية في حالة الانفصال في الظهارة - نظام النسيج الضام.
نسج الأورام
تكوين الورم- هذا هو تحديد أصل أنسجته.
إن تحديد نشوء الورم له أهمية عملية كبيرة ليس فقط للتشخيص المورفولوجي الصحيح للورم، ولكن أيضًا لاختيار العلاج المعقول ووصفه. من المعروف أن الأورام ذات الأصل النسيجي المختلف تظهر حساسية غير متساوية للعلاج الإشعاعي والأدوية الكيميائية.
تكوين الأنسجة الورمية والبنية النسيجية للورم هي مفاهيم غامضة. وفقًا للبنية النسيجية، قد يكون الورم قريبًا من نسيج أو آخر، على الرغم من أنه لا يرتبط نسجيًا بهذا النسيج. ويفسر ذلك إمكانية التباين الشديد في بنية الخلية أثناء تكوين الورم، مما يعكس التصلب المورفولوجي.
يتم تحديد تكوين الورم من خلال الدراسة المورفولوجية لبنية ومقارنة الخلايا السرطانية مع مراحل مختلفة من التطور الجيني لخلايا العضو أو الأنسجة التي تتطور فيها.
لقد ذهب هذا الورم. في الأورام المبنية من خلايا متمايزة، يتم تكوين الأنسجة بسهولة نسبية، حيث تظل خلايا الورم مشابهة جدًا لخلايا الأنسجة أو العضو الذي ينشأ منه الورم. في الأورام المصنوعة من خلايا غير متمايزة فقدت تشابهها مع خلايا الأنسجة والأعضاء الأصلية، يكون من الصعب جدًا، بل وفي بعض الأحيان من المستحيل إنشاء الأنسجة. ولذلك، لا تزال هناك أورام مجهولة التكوين النسيجي، على الرغم من أن عدد هذه الأورام آخذ في التناقص بفضل استخدام أساليب البحث الجديدة. استنادا إلى البيانات المجهرية الإلكترونية ودراسات زراعة الأنسجة، فقد تبين أن خلايا الجسم أثناء تحول الورم لا تفقد الخصائص المحددة التي تطورت في التطور والتطور.
عادة، يحدث الورم في تلك المناطق من الأنسجة والأعضاء حيث يحدث تكاثر الخلايا بشكل مكثف أثناء التجدد - فيما يسمى مراكز النمو التكاثري.هنا، توجد خلايا أقل تمايزًا (عناصر متعلق بالصرف المالي - الخلايا الجذعية، وشبه الجذعية، والانفجارات، والخلايا السلفية) وفي كثير من الأحيان تظهر الظروف لتطوير خلل التنسج الخلوي مع التحول اللاحق إلى ورم. يتم ملاحظة هذه المراكز في الأنسجة المحيطة بالأوعية الدموية، في المنطقة القاعدية للظهارة الحرشفية الطبقية، في خبايا الأغشية المخاطية. قد يكون مصدر الورم مناطق الحؤول الظهارية. في بعض الأحيان ينشأ الورم من الأنسجة البدائية أو ديستوبيا الأنسجة التي انفصلت أثناء التطور الجنيني.
اعتمادًا على أصلها من مشتقات الطبقات الجرثومية المختلفة، يتم تقسيم الأورام إلى إندو-، إكتو-و الأديم المتوسط.وتسمى الأورام التي تتكون من مشتقات طبقتين أو ثلاث طبقات جرثومية مختلطوتنتمي إلى مجموعة الأورام المسخية والأورام المسخية (من اليونانية. teratos- وحش). عندما تحدث الأورام، فإنها تستمر قانون إنتاجية الأنسجة المحددة،أولئك. يتطور الورم الظهاري فقط من الظهارة، ورم عضلي - من العضلات الملساء أو المخططة، ورم عصبي - من خلايا مختلفة في الجهاز العصبي، ورم عظمي - من أنسجة العظام، إلخ.
تطور الورم
في عام 1969، قام L. Foulds، بناءً على بيانات الأورام التجريبية، بإنشاء نظرية تطور الورم. وفقا لهذه النظرية، يعتبر الورم بمثابة تكوين يتقدم باستمرار من خلال مراحل مختلفة نوعيا، والتي يقصد بها التغيرات الموروثة ذات الطبيعة التي لا رجعة فيها لواحدة أو أكثر من العلامات الواضحة. يتم اكتساب خصائص الورم على مراحل، نتيجة لاستبدال مجموعة من الخلايا بأخرى، من خلال اختيار مستنسخات الخلايا أو تحور الخلايا السرطانية. وهذا يخلق الأساس لزيادة استقلالية الخلية والحد الأقصى من القدرة على التكيف مع البيئة.
وفقًا لنظرية تطور الورم، يمكن أن يختلف توقيت المراحل والخصائص الفردية التي تميز الورم الخبيث بشكل كبير، وتظهر بشكل مستقل عن بعضها البعض وتخلق مجموعات مختلفة من الخصائص (تطور مستقل لأعراض الورم المختلفة).الأورام من نفس النوع لا تحقق النتيجة النهائية بنفس الطريقة: بعض الأورام تكتسب خصائصها النهائية فورًا (المسار المباشر)، والبعض الآخر - بعد المرور بسلسلة من المراحل الوسيطة (المسار غير المباشر) - أثناء التقدم، يتم تحديد مسار بديل للتنمية.وفي الوقت نفسه، تطور الورم على طول مسار التقدم لا يمكن أبدا اعتبارها كاملة.
وفقا لنظرية تطور الورم، تمثل الأورام الحميدة إحدى مراحل التقدم، والتي لا تتحقق دائما على شكل ورم خبيث. ولذلك تنقسم الأورام الحميدة إلى أورام ذات عالي و الحد الأدنى من المخاطر خباثة. يساعد استقلال تطور ميزات الورم المختلفة في تفسير ذلك عدم القدرة على التنبؤ سلوك الورم، على سبيل المثال وجود نقائل في ورم حميد نسيجيًا مع نمو غازي. ويترتب على ذلك أنه في بعض الحالات، مع بعض الأورام، قد يظهر استقلال نسبي لخصائص الورم مثل عدم النمطية الخلوية والنمو الغازي والقدرة على الانتشار. لكن هذه ليست القاعدة بالنسبة لمعظم الأورام الخبيثة. إن موقف فولدز بشأن التطور المستقل لأعراض الورم المختلفة ليس له ما يبرره دائمًا. على سبيل المثال، كقاعدة عامة، هناك علاقة بين مستوى تمايز الورم الخبيث وسلوكه السريري. وهذا هو الأساس للتنبؤ بمسار الورم بناءً على بعض السمات المورفولوجية.
استجابة الجسم المناعية للورم
يحدث كلا شكلي الاستجابة المناعية لمستضدات الخلايا السرطانية (مستضدات الورم): الخلطيةمع ظهور الأجسام المضادة و الخلويةمع تراكم الخلايا اللمفاوية التائية القاتلة الحساسة ضد الخلايا السرطانية. لا تحمي الأجسام المضادة للورم الجسم من الورم فحسب، بل يمكنها أيضًا تعزيز تطوره، ولها تأثير معزز (التعزيز- ظاهرة). الخلايا الليمفاوية والبلاعم، عند ملامستها للخلايا السرطانية، يمكن أن يكون لها تأثير حال للخلايا أو سام للخلايا عليها. بالإضافة إلى ذلك، فإن البلاعم والعدلات قادرة على التسبب في تأثير تثبيط الخلايا، ونتيجة لذلك يتم تقليل تخليق الحمض النووي والنشاط الانقسامي في الخلايا السرطانية. وبالتالي، مضاد للورم الدفاع المناعيمشابه مناعة الزرع.
من الناحية المورفولوجية، يتم التعبير عن مظاهر رد الفعل المناعي لمستضدات الورم في التراكم في سدى الورم وخاصة على طول محيطه الخلايا ذات الكفاءة المناعية: الخلايا اللمفاوية التائية والبائية، وخلايا البلازما، والبلاعم. وتظهر الملاحظات السريرية والمورفولوجية
ويبدو أنه في الحالات التي تكون فيها سدى الورم غنية بالخلايا ذات الكفاءة المناعية، يلاحظ تطور بطيء نسبيًا للورم. تنمو الأورام التي تفتقر إلى الخلايا ذات الكفاءة المناعية في السدى بسرعة وتنتشر مبكرًا.
في المراحل المبكرة من تطور الورم، حتى قبل حدوث النقائل في الغدد الليمفاوية المجاورة للورم، يتم ملاحظة العلامات التحفيز المستضدي.تتجلى في تضخم الجريبات اللمفاوية مع زيادة في حجم مراكزها التناسلية، وتضخم العناصر الشبكية والنسيجية على طول الجيوب الأنفية (ما يسمى كثرة المنسجات الجيوب الأنفية)والتي تعتبر تعبيرا عن الحماية المضادة للأورام وكعلامة إنذار مواتية في حالة عدم وجود نقائل الورم.
هناك أدلة على مشاركة الغدة الصعترية في الحماية ضد الأورام: فهي تقوم بالمراقبة المناعية، مما يضمن القضاء على الخلايا السرطانية. تم إثبات اعتماد تواتر تطور الورم لدى البشر على حالة هذه الغدة إحصائيًا - زيادة الأورام عند إزالة الغدة الصعترية، وكذلك زيادة انقلابها المرتبط بالعمر.
الاستجابة المناعية للأورام المفلس. من بين أسباب هذا الفشل ما يلي (Petrov R.V.، 1982): 1) تأثير الأجسام المضادة المضادة للورم المنتشرة والتي تعزز نمو الورم (وفقًا لنوع تأثير التعزيز)؛ 2) حصار مستقبلات "مضادة للورم" محددة على سطح الخلايا الليمفاوية بواسطة مستضدات الورم المنتشرة في الدم. لا يمكن استبعاد تأثير التحمل المناعي، والتأثير المثبط للمناعة للورم نفسه، وعدم التوازن بين سرعة الاستجابة المناعية ونمو الورم، و"عدم الاستجابة" المحدد وراثيًا لبعض مستضدات الورم، وعدم كفاية المراقبة المناعية بواسطة الغدة الصعترية.
مسببات الأورام (النشأة السببية)
يمكن اختزال كل تنوع وجهات النظر حول المسببات في أربع نظريات رئيسية: 1) الوراثية الفيروسية، 2) الفيزيائية والكيميائية، 3) خلل التنسج، 4) متعددة الأسباب.
1. النظرية الوراثية الفيروسية يعين دورًا حاسمًا في تطور الأورام للفيروسات المسرطنة. يكمن جوهر النظرية الوراثية الفيروسية (Zilber L.A., 1968) في فكرة تكامل جينومات الفيروس والخلية الطبيعية، أي. في الجمعية حمض نوويفيروس ذو جهاز وراثي للخلية التي ستتحول إلى خلية ورم. يمكن أن تحتوي الفيروسات المسرطنة على الحمض النووي الريبوزي (DNA) والحمض النووي الريبوزي (RNAviruses). من بين الفيروسات الخارجية (التي تحتوي على الحمض النووي والحمض النووي الريبوزي) فيروس إبشتاين بار الشبيه بالهربس (تطور سرطان الغدد الليمفاوية في بوركيت)، وفيروس الهربس (سرطان عنق الرحم)، وفيروس التهاب الكبد B (سرطان الكبد) وبعض الفيروسات الأخرى مهمة في المسببات. من الأورام البشرية. جنبا إلى جنب مع تلك الخارجية، تم اكتشاف الأورام الذاتية المنشأ.
2. النظرية الفيزيائية والكيميائية ويخفف سبب الورم إلى تأثيرات المواد الفيزيائية والكيميائية المختلفة. وقد لوحظ منذ سنوات عديدة أن السرطان يحدث تحت تأثير المهيجات المختلفة. أدت مثل هذه الملاحظات إلى قيام R. Virchow في عام 1885 بإنشاء "نظرية التهيج" لشرح أسباب السرطان. في الأساس، تعد النظرية الفيزيائية والكيميائية بمثابة تطوير إضافي لنظرية فيرشو مع عدد من الإضافات والتغييرات. حاليا، مجموعة كبيرة من الأورام التي تنتمي إلى ما يسمى احترافيسرطان. هذا هو سرطان الرئة نتيجة ملئها بالغبار الذي يحتوي على مواد مسرطنة (في مناجم الكوبالت)، وسرطان الجلد في أيدي أطباء الأشعة، عند الأشخاص الذين يعملون في إنتاج البارافين، وسرطان المثانة عند العاملين في أصباغ الأنيلين. تم إثبات التأثير الذي لا شك فيه للتدخين على الإصابة بسرطان الرئة. هناك أدلة لا تقبل الجدل على أهمية النظائر المشعة في حدوث الأورام.
ونتيجة لذلك، قد يرتبط تطور الورم في كثير من الحالات بالتعرض للإشعاع المواد المسببة للسرطان(المواد المسرطنة). انتباه خاصجذب المواد الكيميائية المسببة للسرطان، من بينها الأكثر نشاطًا الهيدروكربونات العطرية متعددة الحلقات والأمينات والأميدات العطرية ومركبات النيترو والأوفلاتوكسينات ونفايات النباتات والفطريات الأخرى. قد تكون المواد الكيميائية المسرطنة ذات أصل داخلي (Shabad L.M., 1969). ضمن ذاتية النمو المواد الكيميائية المسرطنة، دور مستقلبات التربتوفان والتيروزين كبير. لقد ثبت أن المواد الكيميائية المسرطنة تعمل على الجهاز الوراثي للخلية. إنها تسبب عددًا من التغييرات النوعية في جينوم الخلايا المستهدفة (الطفرات النقطية، والانتقالات، وما إلى ذلك)، مما يؤدي إلى تحويل الجينات الورمية الأولية الخلوية إلى جينات نشطة.
المسرطنة. هذا الأخير من خلال منتجاتها - البروتينات الورمية، يحول الخلية إلى خلية ورم.
المتعلقة بالسرطان الكيميائي التسرطن الهرموني.لقد ثبت أن الاختلالات الهرمونية تلعب دورًا في حدوث وتحفيز نمو الورم. يعتبر عدم توازن الهرمونات الاستوائية بمثابة محفز للتسرطن. تعتبر المشاركة في هذه العملية رائعة بشكل خاص لهرمون الاستروجين، الذي له تأثير مباشر على العضو المستهدف ويقوم بالتنظيم الهرموني للعمليات التكاثرية في الجسم.
3. نظرية خلل التنسج (التفكك- التطور الشرير) أنشأه يو كونهايم (1839-1884). وفقا لهذه النظرية، تنشأ الأورام من نزوح أنسجة الخلايا الجنينية والأنسجة المشوهة تحت تأثير عدد من العوامل المثيرة. يمكن لهذه النظرية أن تفسر حدوث عدد قليل من الأورام.
لا يمكن اعتبار مسألة آلية انتقال الخلية الطبيعية إلى خلية ورمية محلولة، ومع ذلك في معرفة هذا السؤال بالذات يكمن الحل لمشكلة تطور الورم برمتها. من المحتمل أن تنشأ الخلية السرطانية نتيجة للطفرة، أي. التحول المفاجئ للجينوم، ولكن التغيرات في جينوم الخلية أثناء عملية الورم الخبيث يمكن أن تحدث أيضًا على مراحل، وتمتد بمرور الوقت (تحول الورم).
تصنيف ومورفولوجية الأورام
تم بناء تصنيف الأورام مبدأ ما بعد النسيجي مع الأخذ بعين الاعتبار وجودهم البنية المورفولوجية، التوطين، السمات الهيكلية في الأعضاء الفردية (خصوصية العضو)، الحميدة أو الخبيثة. تم اقتراح هذا التصنيف كتصنيف دولي من قبل لجنة تسميات الأورام التابعة للجمعية الدولية لمكافحة السرطان. وبحسب هذا التصنيف يتم التمييز بين 7 مجموعات من الأورام، ويبلغ عددها الإجمالي أكثر من 200 صنف.
1. الأورام الظهارية بدون توطين محدد (عضو غير محدد).
ثانيا. أورام الغدد الخارجية والغدد الصماء، وكذلك الأنسجة الظهارية (خاصة بالأعضاء).
ثالثا. أورام اللحمة المتوسطة.
رابعا. أورام الأنسجة المكونة للميلانين.
V. أورام الجهاز العصبي والسحايا.
السادس. أورام الجهاز الدموي.
سابعا. ورم مسخي.
تجدر الإشارة إلى أن تقسيم الأورام الظهارية، وفقًا للتصنيف، إلى خاص بالأعضاء وغير محدد بالأعضاء ليس له ما يبرره حاليًا، حيث تم العثور على علامات خاصة بالأعضاء لمعظم الأورام الظهارية. وهذا له أهمية كبيرة في التشخيص المورفولوجي للأورام.
فيما يلي وصف لأبرز ممثلي الأورام في كل مجموعة.
تتطور الأورام من هذا النوع من ظهارة حرشفية أو غدية لا تؤدي أي شيء وظيفة محددة. هذه هي البشرة، ظهارة تجويف الفم، المريء، بطانة الرحم، المسالك البوليةإلخ.
وتنقسم أورام هذه المجموعة إلى حميدة وخبيثة، وترد أنواعها في الجدول. 6.
الجدول 6.الأورام الظهارية دون توطين محدد
مصدر الورم | اورام حميدة | الأورام الخبيثة |
ظهارة مسطحة وانتقالية | الورم الحليمي | "السرطان في مكانه"، سرطان غدي؛ سرطانة حرشفية الخلايامع التقرن، دون التقرن |
الظهارة المنشورية والغدية | الورم الحميد: عنيبية، أنبوبي، تربيقي، حليمي، ورم غدي ليفي، ورم غدي | "السرطان في مكانه"، سرطان غدي؛ سرطان الغشاء المخاطي (الغرواني). |
الخلايا الجذعية و الخلايا السلفية ظهارة | السرطان: صلب، خلية صغيرة، ليفي، نخاعي |
اورام حميدة
تشمل الأورام الظهارية الحميدة في هذه المجموعة الورم الحليمي والورم الغدي.
الورم الحليمي(من اللات. حليمة- الحليمة) - ورم من الظهارة المسطحة أو الانتقالية (الشكل 100). لها شكل كروي، كثيف أو ناعم، ذو مظهر حليمي على السطح (مثل قرنبيطأو التوت)، ويتراوح حجمها من حبوب الدخن إلى البازلاء الكبيرة؛ تقع فوق سطح الجلد أو الغشاء المخاطي على قاعدة واسعة أو ضيقة. يتكون الورم من خلايا تنمو تغطية الظهارةفيزداد عدد طبقاته. في الورم الحليمي الجلدي، يمكن ملاحظة التقرن بكثافة متفاوتة. يتم التعبير عن السدى جيدًا وتنمو مع الظهارة. في الورم الحليمي، يتم الحفاظ على قطبية ترتيب الخلايا والتعقيد والغشاء الخاص بها. قماش
![]() أرز. 100.الورم الحليمي
أرز. 100.الورم الحليمي
يتم تمثيل عدم النمطية بالتطور غير المتكافئ للظهارة والسدى والتكوين المفرط للأوعية الدموية الصغيرة.
يحدث الورم الحليمي على الجلد، وكذلك على الأغشية المخاطية المبطنة بظهارة حرشفية انتقالية أو غير كيراتينية (الغشاء المخاطي للفم، الحقيقي الأحبال الصوتية، الحوض الكلوي، الحالب، المثانة).
عند الإصابة، يتم تدمير الورم الحليمي بسهولة والتهابه، وقد يسبب نزيفًا في المثانة. بعد الإزالة، نادرا ما تتكرر الأورام الحليمية، وأحيانا (مع تهيج مستمر) تصبح خبيثة.
الورم الحميد(من اليونانية عدن- حديد، أوتا- ورم) - ورم في الأعضاء الغدية والأغشية المخاطية المبطنة بظهارة منشورية. يبدو وكأنه عقدة محددة بشكل جيد ذات اتساق ناعم، والأنسجة بيضاء وردية عند قطعها، وأحيانا يتم العثور على الخراجات في الورم. تختلف الأحجام - من بضعة ملليمترات إلى عشرات السنتيمترات.
تبرز الأورام الغدية للأغشية المخاطية فوق سطحها على شكل ورم. يطلق عليهم الأورام الحميدة (الغدية).
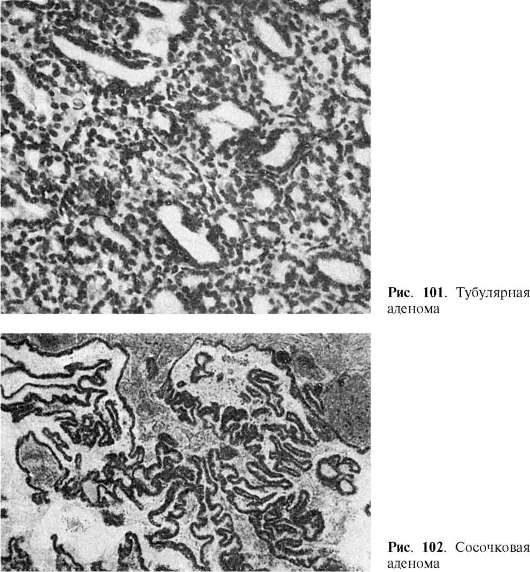
يمتلك الورم الحميد بنية عضوانية ويتكون من خلايا ظهارية منشورية أو مكعبة تشكل تكوينات غدية، وأحيانًا مع نتوءات حليمية. يمكن أن تكون العلاقة بين الهياكل الغدية وسدى الورم مختلفة: إذا كان الأخير هو السائد على الحمة الغدية، فإنهم يتحدثون عن ورم غدي ليفي.تظل الظهارة معقدة وقطبية، وتقع على غشائها الخاص. تشبه خلايا الورم الحميد خلايا الأنسجة الأصلية من النواحي المورفولوجية والوظيفية. اعتمادًا على السمات الهيكلية، بالإضافة إلى الورم الغدي الليفي والورم الغدي، يتم تمييزها: عنيبية، تتطور من الحمة السنخية للغدد (الورم الحميد السنخي) ؛ أنبوبي(الشكل 101)، ينمو من قنوات الهياكل الغدية؛ تربيقي,وجود هيكل شعاع، و حليمي(الشكل 102)، ويمثلها نمو حليمي في التكوينات الكيسية (ورم غدي كيسي).الورم الحميد يمكن أن يتطور إلى سرطان.
 الأورام الخبيثة
الأورام الخبيثة
يتم تصنيف الأورام الخبيثة التي تنشأ من خلايا ظهارية ضعيفة التمايز أو غير متمايزة على أنها سرطان. عادة ما يكون للورم شكل عقدة ناعمة أو كثيفة، وحدودها غير واضحة، وفي بعض الأحيان تندمج مع الأنسجة المحيطة. يتم كشط سائل عكر من السطح الأبيض لقطع الورم - عصير جراد البحر.سرطان الأغشية المخاطية والجلد يتقرح مبكرا. المجهرية التالية أشكال السرطان: "السرطان في مكانه" (سرطان في الموقع)؛ 1shoskokletochny (e1tidermal) مع التقرن وبدون التقرن. سرطان غدي (غدي) ؛ مخاطي (غرواني) ؛ صلبة (تربيقية) ؛ خلية صغيرة ليفي (scirh) ؛ النخاع (الغدية).
"السرطان في مكانه"أو سرطان في الموقع(سرطان داخل الظهارة، غير غازي) - شكل من أشكال السرطان بدون نمو غازي (ارتشاح)، ولكن مع عدم النمطية الواضحة والانتشار الخلايا الظهاريةمع الانقسامات غير النمطية (الشكل 103). وينبغي التمييز بين هذا النوع من السرطان وخلل التنسج الشديد. يحدث نمو الورم داخل الطبقة الظهارية، دون الانتقال إلى الأنسجة الأساسية. لكن السرطان غير الغزوي ما هو إلا مرحلة من مراحل نمو الورم، وبمرور الوقت، يصبح متسللًا (غزويًا).
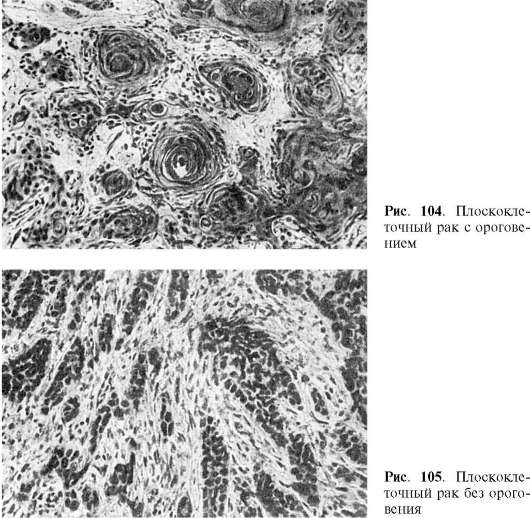
سرطان الخلايا الحرشفية (البشرة).يتطور في الجلد والأغشية المخاطية المغطاة بظهارة مسطحة أو انتقالية (تجويف الفم، المريء، عنق الرحم، المهبل، إلخ). في الأغشية المخاطية المغطاة بظهارة منشورية، يتطور سرطان الخلايا الحرشفية فقط بعد الحؤول الظهاري السابق. يتكون الورم من خيوط من الخلايا الظهارية غير النمطية التي تنمو في الأنسجة الأساسية وتدمرها وتشكل مجموعات متداخلة فيها. يمكن أن تحتفظ الخلايا السرطانية بالقدرة على الكيراتين، ثم تظهر تكوينات تشبه اللؤلؤ (لؤلؤ السرطان).مع انخفاض درجة تمايز الخلايا، لا يحدث التقرن السرطاني. في هذا الصدد، قد يكون سرطان الخلايا الحرشفية الكيراتينية وغير الكيراتينية(الشكل 104، 105).
سرطان غدي (سرطان غدي)يتطور من الظهارة المنشورية للأغشية المخاطية وظهارة الغدد. لذلك فهو موجود في الأغشية المخاطية وفي الأعضاء الغدية. يحتوي هذا الورم الغدي على بنية مشابهة للورم الغدي، ولكن على عكس الورم الغدي، يُظهر السرطان الغدي عدم نمطية الخلايا الظهارية: فهي أشكال مختلفة، النوى مفرطة الكروم. تشكل الخلايا السرطانية تكوينات غدية أشكال متعددةوالكميات التي تنمو في الأنسجة المحيطة بها تدمرها ويضيع غشاءها القاعدي. يميز خيارات السرطانات الغدية: عنيبية- مع غلبة الإصابة بالورم
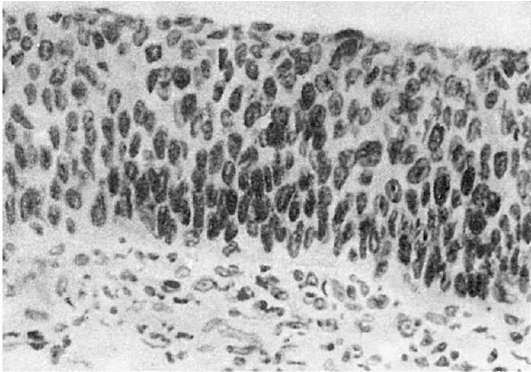 أرز. 103.السرطان في مكانه (سرطان في الموقع)
أرز. 103.السرطان في مكانه (سرطان في الموقع)
 هياكل نارني أنبوبي- مع غلبة التكوينات الأنبوبية. حليمي،ويمثلها نمو حليمي غير نمطي. يمكن أن يكون للسرطان الغدي درجات متفاوتة من التمايز.
هياكل نارني أنبوبي- مع غلبة التكوينات الأنبوبية. حليمي،ويمثلها نمو حليمي غير نمطي. يمكن أن يكون للسرطان الغدي درجات متفاوتة من التمايز.
سرطان الغشاء المخاطي (الغرواني).- السرطان الغدي، الذي تظهر على خلاياه علامات عدم النمطية المورفولوجية والوظيفية (تكوين مخاط منحرف). تنتج الخلايا السرطانية كميات هائلة من المخاط وتموت فيه.
يتميز الورم بمظهر كتلة مخاطية أو غروانية توجد فيها خلايا غير نمطية (الشكل 106). السرطان المخاطي (الغرواني) هو أحد أشكال السرطان غير المتمايز.
سرطان صلب(من اللات. سوليدوس- مفرد، كثيف) - شكل من أشكال السرطان غير المتمايز مع عدم النمطية الواضحة. يتم ترتيب الخلايا السرطانية في trabeculae (سرطان التربيق) ،مفصولة بطبقات من النسيج الضام. الانقسامات متكررة جدًا في الخلايا السرطانية. ينمو السرطان الصلب بسرعة وينتشر مبكرًا.
 أرز. 106.سرطان الغشاء المخاطي (الغرواني).
أرز. 106.سرطان الغشاء المخاطي (الغرواني).
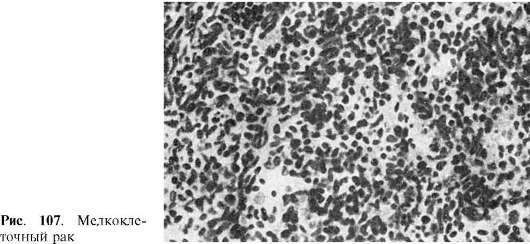
سرطان الخلايا الصغيرة- شكل من أشكال السرطان غير المتمايز، والذي يتكون من خلايا أحادية الشكل تشبه الخلايا الليمفاوية والتي لا تشكل أي هياكل؛ السدى هزيلة للغاية (الشكل 107). هناك العديد من الانقسامات في الورم، وغالباً ما تتم ملاحظة التغيرات النخرية. النمو سريع، وتحدث النقائل في وقت مبكر. في بعض الحالات، لا يمكن تحديد تكوين الورم، ثم يتحدثون عن سرطان غير مصنف.
سرطان ليفي،أو Skirr(من اليونانية sciros- كثيف)، هو شكل من أشكال السرطان غير المتمايز، والذي يتمثل في خلايا مفرطة الكروم غير نمطية للغاية تقع بين طبقات وخيوط النسيج الضام الليفي الخشن. السمة الرئيسية لهذا النوع من السرطان هي الهيمنة الواضحة للسدى على الحمة. الورم خبيث للغاية وغالبًا ما تحدث النقائل المبكرة.
سرطان النخاع (الغدي).- شكل من أشكال السرطان غير المتمايز. السمة الرئيسية لها هي هيمنة الحمة على السدى، والتي
 السرب صغير جدًا. الورم ناعم ولونه أبيض وردي ويشبه أنسجة المخ (سرطان الدماغ).ويمثلها طبقات من الخلايا الظهارية غير النمطية وتحتوي على العديد من الانقسامات. ينمو بسرعة ويتعرض للنخر مبكرًا؛ يعطي النقائل المبكرة والمتعددة. بالإضافة إلى تلك الموصوفة، هناك مختلط
أشكال السرطان التي تتكون من أساسيات نوعين من الظهارة (الحرشفية والأسطوانية) تسمى جراد البحر ثنائي الشكل.
السرب صغير جدًا. الورم ناعم ولونه أبيض وردي ويشبه أنسجة المخ (سرطان الدماغ).ويمثلها طبقات من الخلايا الظهارية غير النمطية وتحتوي على العديد من الانقسامات. ينمو بسرعة ويتعرض للنخر مبكرًا؛ يعطي النقائل المبكرة والمتعددة. بالإضافة إلى تلك الموصوفة، هناك مختلط
أشكال السرطان التي تتكون من أساسيات نوعين من الظهارة (الحرشفية والأسطوانية) تسمى جراد البحر ثنائي الشكل.
أورام الغدد الخارجية والغدد الصماء وكذلك الأنسجة الظهارية
تتميز هذه الأورام بحقيقة أنها تتطور من خلايا عضو معين وتحتفظ بالسمات المورفولوجية، ولكن في بعض الأحيان أيضًا الوظيفية المتأصلة في هذا العضو. تم العثور عليها في كل من الغدد خارجية الإفراز والأغطية الظهارية وفي الغدد الصماء.
وترد أنواع هذه الأورام في الجدول. 7.
الجدول 7.أورام الغدد خارجية الإفراز والأغطية الظهارية
مصدر الورم | اورام حميدة | الأورام الخبيثة |
الكبد خلايا الكبد | الورم الحميد (ورم الكبد) | سرطانة الخلايا الكبدية |
الكلى ظهارة أنبوبية أنسجة ما بعد الكلية | الورم الحميد | سرطان الخلايا الكلوية |
صدر ظهارة الحويصلات الهوائية والقنوات الإخراجية بشرة الحلمة والهالة. ظهارة الأقنية | ورم غدي ليفي (حول محيط القناة، داخل القناة) | "سرطان مفصص في الموقع"، "سرطان في الموقع" الأقنوي مرض باجيت (السرطان) |
رَحِم غشاء المشيماء | الخلد المائي | الخلد المائي المدمر (الخبيث) ؛ ورم الظهارة المشيمية (السرطان المشيمي) |
جلد ظهارة قنوات الغدد العرقية ظهارة الأقسام الإفرازية للغدد العرقية ظهارة بصيلات الشعر ظهارة أقسام مختلفةالزوائد الجلدية | الورم الغدي الكهفي ورم غدي عرقي ورم الظهارة المشعرة | السرطان السرطان سرطان الخلايا القاعدية |
الكبد
الورم الحميد في الخلايا الكبدية (الورم الغدي الكبدي)- ورم حميد يتكون من خلايا الكبد التي تشكل الترابيق. يحدث في شكل عقدة واحدة أو أكثر.
سرطان الخلايا الكبدية (الخلايا الكبدية).يمكن تمثيله بواحد عقدة كبيرة، تغطي تقريبًا كامل فص الكبد (الشكل الضخم)، أو عدة عقد معزولة (الشكل العقدي) أو عقيدات منتشرة في أنسجة الكبد (الشكل المنتشر). يتكون الورم من خلايا كبدية غير نمطية تشكل نبيبات أو عنيبات أو تربيقات (سرطان أنبوبي، عنيبي، تربيقي، صلب). السدى هزيلة ولها أوعية دموية رقيقة الجدران.
الكلى
ل حميدة تشمل الأورام الأورام الغدية، خبيثة - أنواع مختلفة من سرطان الخلايا الكلوية.
من بين أورام الكلى، يتم تمييز الخلايا المظلمة (القاعدية)، والخلية الصافية (فرط الكلية) والخلايا الحمضية.
الورم الحميد ذو الخلايا المظلمة (القاعدية).قد يكون له هيكل الورم الحميد الأنبوبي الصلب أو ورم المثانة. وفي بعض الأحيان يصل إلى حجم الكلية نفسها. ورم غدي ذو خلية واضحة (فرط الكلية).عادة لا أحجام كبيرة، محاطة بكبسولة في القسم اللون الأصفروأحيانا مع نزيف. مبنية من خلايا كبيرة متعددة الأشكال وغنية بالدهون. الورم الحميد الحمضي- ورم نادر يصل إلى أحجام كبيرة وله بنية أنبوبية أو صلبة أو حليمية. الخلايا السرطانية متعددة الأضلاع، خفيفة، ذات حبيبات محبة للحموضة.
سرطان الخلايا الكلوية (فرط الكلية).لديه عدة متغيرات: خلية واضحة (فرط الكلية)، خلية حبيبية. غدي (سرطان غدي كلوي) ؛ تشبه الساركوما (الخلية المغزلية ومتعددة الأشكال) ؛ سرطان الخلايا المختلطة. يمكن أن يكون لكل نوع من أنواع سرطان الكلى (ما عدا السرطان الشبيه بالسرطان) درجة مختلفة من التمايز. الأكثر شيوعًا هي المتغيرات الخلوية والغدية الواضحة.
سرطان الخلايا الواضحة (فرط الكلية).- الاكثر انتشارا ورم خبيثكلية ويمثلها عقدة من الأنسجة الرخوة والمتنوعة، التي تتكون من خلايا خفيفة متعددة الأضلاع ومتعددة الأشكال تحتوي على الدهون مع العديد من الانقسامات. تشكل الخلايا السرطانية الحويصلات الهوائية والفصيصات، والهياكل الغدية والحليمية، مفصولة بسدى ضئيل مع الأوعية الجيبية. النخر والنزف نموذجيان. ومن المميز أن الورم يغزو الحوض وينمو عبر الأوردة ("جلطات الدم السرطانية"). تحدث النقائل الدموية في وقت مبكر في الرئتين والعظام والكبد والكلية المقابلة.
سرطان الغدد (السرطان الغدي الكلوي)لديه مظهر عقدة التلون الناعمة. يتكون الورم من هياكل أنبوبية وحليمية. خلاياها غير نمطية، مع نوى مفرطة الكروم. يغزو السرطان أنسجة الكلى ويعطي نقائل دموية.
الورم الأرومي الكلوي (ورم الكلية الجنيني، سرطان الكلى الجنيني، ورم ويلمز)- ورم خبيث؛ الأكثر شيوعا عند الأطفال (انظر أمراض الطفولة).
صدر
أورام الثدي متنوعة للغاية وغالبًا ما تتطور على خلفية خلل التنسج الحميد غير الهرموني.
وتشمل الأورام الحميدة ورم غدي ليفي, والتي لها مظهر وحدة مغلفة ذات اتساق كثيف. يعتبر انتشار الحويصلات الهوائية والقنوات داخل الفصوص أمرًا مميزًا. يمكن أن ينمو النسيج الضام على القنوات داخل الفصوص (ورم غدي ليفي محيط بالحلق- أرز. 108) أو تنمو فيها (ورم غدي ليفي داخل القناة- انظر الشكل. 108). نادرا ما وجدت ورم على شكل ورقة (phylloid).
تشمل أنواع سرطان الثدي السرطان الفصيصي غير المتسلل والسرطان داخل القناة، ومرض باجيت.
سرطان مفصص غير ارتشاحي (سرطان مفصص في الموقع)ينشأ متعدد المراكز، لديه صلب و غدي الخيارات (الشكل 109). يتطور في فصيص غير متغير أو على خلفية خلل التنسج الحميد غير الهرموني. وقد يتطور إلى شكل غازي من السرطان.
سرطان الأقنية غير المتسلل (سرطان الأقنية في الموقع)يمكن أن يكون حليميًا ويشبه حب الشباب ومصفوي الشكل. سرطان حليمي ينمو، ويملأ تجويف القنوات المتوسعة، ولا يتجاوز حدودها. سرطان حب الشباب يحدث متعدد المراكز، ولكنه عادة ما يقتصر على جزء واحد من الغدة. النمو داخل القناة للظهارة الكشمية (الشكل 110) يخضع للنخر. يتم عصر هذه الكتل الورمية النخرية، والمتكلسة أحيانًا
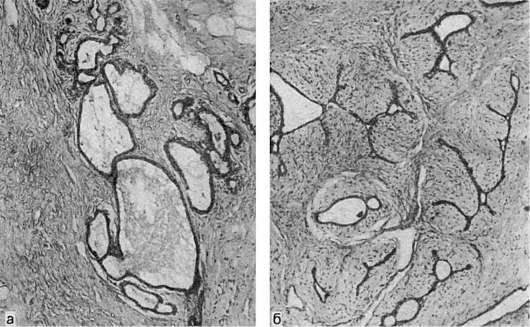 أرز. 108.الورم الغدي الليفي في الثدي:
أرز. 108.الورم الغدي الليفي في الثدي:
أ - محيط بالحلق. ب - داخل القناة
وعند القطع يظهر من القنوات على شكل سدادات متفتتة بيضاء اللون (ولهذا السبب يسمى السرطان الشبيه بحب الشباب). يصبح السرطان داخل القناة غازيًا. سرطان الكريبوز من الناحية النسيجية، يبدو شكل الشبكة بسبب تكوين فجوات في موقع الخلايا الميتة.
مرض باجيتتتميز الغدة الثديية بثلاث علامات: آفات أكزيمائية في الحلمة والهالة. وجود خلايا خفيفة كبيرة في بشرة الحلمة والهالة. آفة سرطانية في القناة الثديية. في البشرة السميكة والمرتخية إلى حد ما، توجد خلايا ورم خفيفة غريبة تسمى الخلايا باجيت. إنها تفتقر إلى الجسور بين الخلايا وتقع في الأجزاء الوسطى من الطبقة الجرثومية للبشرة، ولكن يمكنها أيضًا الوصول إلى الطبقة القرنية. لا تغزو خلايا باجيت الأدمة أبدًا. يتطور السرطان من ظهارة القنوات الكبيرة والصغيرة على حد سواء، وله بنية مقصية أو حب الشباب أو السرطان المصفوي الشكل.
هناك رأي (Golovin D.I.، 1981) مفاده أن مرض باجيت لا يتطور من بؤرة صغيرة واحدة من الخلايا، ولكن متعدد المراكز، في مجال ورم كبير، يتكون من ثلاثة أقسام: بشرة الحلمة والهالة، وأفواه القنوات الكبيرة و القنوات الصغيرة العميقة للغدة الثديية. يتجلى تطور الورم من خلال النمو البديل والمشاركة المتتابعة للهياكل الظهارية الجديدة في هذه العملية. ووفقا لهذا الرأي، فإن خلايا باجيت عبارة عن عناصر ظهارية متغيرة وخبيثة في الطبقة الجرثومية.
![]() أرز. 109.سرطان الثدي مفصص
أرز. 109.سرطان الثدي مفصص
 أرز. 110.سرطان الثدي الأقنوي
أرز. 110.سرطان الثدي الأقنوي
رَحِم
الأورام الظهارية في الرحم هي الشامة المائية المدمرة (الخبيثة) والورم الظهاري المشيمي (سرطان المشيمة).
الخلد المائي المدمر (الخبيث).تتميز بنمو الزغابات المشيمية في أوردة الرحم والحوض. تظهر البؤر الثانوية لنمو الورم في الرحم والأعضاء الأخرى (المهبل والرئتين). الزغبات المشيمية صغيرة الحجم، وتسود الخلايا المخلوية في الأرومة الغاذية المتكاثرة. يتحول الخلد المائي المدمر إلى ورم ظهاري مشيمي في نصف الحالات.
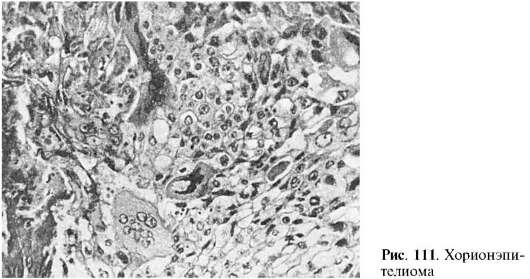
ورم الظهارة المشيمية (السرطان المشيمي)- ورم الأرومة الغاذية الخبيث الذي يتطور من بقايا المشيمة بعد الإجهاض، والحمل البوقي، والولادة، وخاصة في كثير من الأحيان أثناء الخلد المائي المدمر. الورم له مظهر عقدة إسفنجية متنوعة في عضل الرحم. في السابق، كان يسمى هذا الورم بالورم الساقطي، حيث كان من المفترض أنه يتطور من الأنسجة الساقطة للرحم الحامل. في عام 1886، اكتشف عالم الأمراض في موسكو م.ن. أثبت نيكيفوروف وأخصائي علم الأمراض السويسري مارشاند في نفس الوقت تقريبًا أن الورم يتطور من ظهارة الزغب المشيمي، أي. الجنين وليس الأم. تم تسمية الورم باسم ورم الظهارة المشيمية. وهو يتألف من عناصر الأرومة الغاذية الخلوية والمخلوية (الشكل 111): خلايا لانغانس الظهارية الخفيفة، والتي يوجد من بينها العديد من الخلايا المخلوية المظلمة العملاقة المقسمة والمتعددة الأشكال. لا يوجد سدى في الورم، والأوعية تبدو وكأنها تجاويف مبطنة بالخلايا السرطانية، وبالتالي فإن النزيف متكرر. تخترق الخلايا السرطانية الدم بسهولة وتعطي نقائل دموية، إلى الرئتين في المقام الأول. ورم الظهارة المشيمية نشط هرمونيًا: ويصاحب تطوره إطلاق هرمون موجهة الغدد التناسلية الموجود في البول. في حالات نادرة جدًا، يمكن أن يكون ورم الظهارة المشيمية من أصل ماسخ، وهو ما يفسر تطوره لدى النساء في المبيض وفي الرجال في الخصية والمنصف وجدار المثانة. وتسمى هذه الأورام المشيمية الظهارية خارج الرحم.
 جلد
جلد
أورام الجلد كثيرة جدًا وتنشأ من البشرة ومن الزوائد الجلدية: العرق و الغدد الدهنيةغدد بصيلات الشعر. تنقسم هذه الأورام إلى أورام حميدة ذات نمو مدمر محليًا وأورام خبيثة. وأهمها الورم الغدي الكهفي، والورم الغدي العرقي، والورم الظهاري المشعري، وسرطان الخلايا القاعدية (الورم القاعدي).
الورم الغدي الكهفي- ورم حميد في ظهارة قنوات الغدة العرقية. يميز حليميو شكل أنبوبي.الأول يتميز بتكوين حليمات مغطاة بظهارة مزدوجة الطبقات، والثاني - أنابيب تقع بشكل عشوائي، ومبطنة أيضًا بظهارة مزدوجة الطبقات. ورم غدي عرقي- ورم حميد في الظهارة الإفرازية للغدد العرقية مع نتوءات حليمية للظهارة. ورم الظهارة المشعرة- ورم حميد في بصيلات الشعر أو عناصرها الجنينية. تتميز ببصيلات الشعر المشوهة والخراجات الظهارية الحرشفية المملوءة بمادة قرنية.
سرطان الخلايا القاعدية (سرطان الخلايا القاعدية)- يتكرر الورم ذو النمو المدمر المحلي، لكنه لا ينتشر؛ موضعي في أغلب الأحيان على الرقبة أو الوجه. يبدو وكأنه لوحة أو قرحة عميقة (قرحة القوارض).الورم غالبا ما يكون متعددا. تتكون من خلايا صغيرة مستديرة أو بيضاوية أو مغزلية الشكل ذات حافة ضيقة من السيتوبلازم القاعدي (الخلايا الداكنة)، تذكرنا بالخلايا القاعدية للبشرة، ولكنها تفتقر إلى الجسور بين الخلايا. تترتب الخلايا في حبال أو أعشاش قد تظهر فيها تكوينات تشبه الزوائد الجلدية. الورم القاعدي هو أحد أورام الجلد الأكثر شيوعًا.
من بين الأورام الخبيثة التي تتطور من الزوائد الجلدية هناك سرطان الغدة العرقية، وسرطان الغدة الدهنيةو سرطان بصيلات الشعر.هذه الأورام نادرة.
نهاية الجدول. 8
مصدر الورم | اورام حميدة | الأورام الخبيثة |
الخصيتين |
||
الخلايا الجنسية | ورم منوي |
|
الخلايا الغدية (خلايا لايديغ) | ورم خلايا لايديغ | |
الخلايا الداعمة (خلايا سيرتولي) | ورم خلايا سيرتولي | |
غدة درقية |
||
الخلايا أ و ب | الورم الحميد الجريبي | سرطان الجريبي. سرطان حليمي. سرطان غير متمايز |
الخلايا ج | الورم الحميد صلب | سرطان صلب مع الداء النشواني اللحمي (النخاعي سرطان) |
الغدة الدرقية |
||
الخلايا الرئيسية | الورم الحميد | سرطان |
الغدد الكظرية |
||
الخلايا القشرية | أورام قشر الكظر | سرطان قشرة الكظر |
خلايا النخاع | ورم القواتم | ورم القواتم الخبيث (ورم القواتم) |
الغدة الزعترية |
||
الخلايا الظهارية | تيموما (الخلية القشرية، الخلية النخاعية المختلطة، الورم الحبيبي) |
|
سرطان |
||
الغدة النخامية | الورم الحميد: كاره للون، اليوزيني، قاعدي | سرطان |
الغدة الصنوبرية | الورم الصنوبري | |
البنكرياس |
||
خلايا β | β-Insuloma | |
خلايا ألفا | α-Insuloma | ورم الأنسولين الخبيث |
خلايا G | G-Insuloma | |
الجهاز الهضمي |
||
خلايا إنتروكرومافين | سرطاني | سرطاني خبيث |
المبايض
تتنوع أورام المبيض، وتنقسم، حسب أصلها، إلى أورام ظهارية وأورام انسجة الحبل الجنسي وأورام الخلايا الجرثومية. يمكن أن تكون حميدة أو خبيثة. وفيما يلي وصف لبعض هذه الأورام.
ورم غدي كيسي خطير- ورم ظهاري حميد في المبيض، وغالباً ما يكون من جانب واحد. وهو عبارة عن كيس، أحيانًا يكون كبيرًا الحجم، ذو سطح أملس. في الجزء الذي يكون لونه أبيض، يتكون من كيس واحد أو أكثر مملوء السوائل المصلية. تصطف الأكياس بظهارة غير متجانسة (أحيانًا تشبه ظهارة البوق أو عنق الرحم) مع نمو حليمي. في هذه الحالات يتحدثون عن ورم غدي كيسي حليمي.
ورم غدي كيسي موسيني (ورم المثانة المخاطي الكاذب)- ورم ظهاري حميد، أحادي أو متعدد الخلايا، وعادة ما يكون من جانب واحد. ويمكن أن تصل إلى أحجام وأوزان كبيرة جدًا (تصل إلى 30 كجم). تصطف الأكياس مع ظهارة منشورية طويلة، تشبه ظهارة الأمعاء والمخاط المنفصل (المخاطي)؛ من الممكن تكوين نتوءات ظهارية حليمية في تجويف الكيس (ورم غدي كيسي مخاطي حليمي). وفي بعض الحالات، يتمزق جدار الكيس المخاطي، وتصب محتوياته في تجويف البطن، ويتطور ورم عضلي كاذب الصفاقي.في هذه الحالة، من الممكن زرع الخلايا الكيسية على طول الصفاق. الخامس تجويف البطنيتراكم عدد كبير منالمخاط الذي تفرزه الخلايا.
سرطان المثانة المصلي- ورم خبيث ظهاري، وهو أحد أشكال مشتركةسرطان المبيض. يسود النمو الحليمي للظهارة الكشمية، وغالبًا ما تظهر بؤر بنية صلبة أو غدية. تنمو الخلايا السرطانية في جدار الكيس، وتنتشر على سطحه وتنتقل إلى الصفاق.
سرطان الكيس الكاذب (سرطان الكيس الكاذب)- ورم مخاطي خبيث في المبيضين (الشكل 112). يتكون من طبقات متعددة الطبقات من الخلايا غير النمطية، والتي يتم تقليل وظيفة تكوين المخاط فيها؛ تشكل الخلايا هياكل غدية وصلبة ومصفوية الشكل. نخر أنسجة الورم هو سمة مميزة.
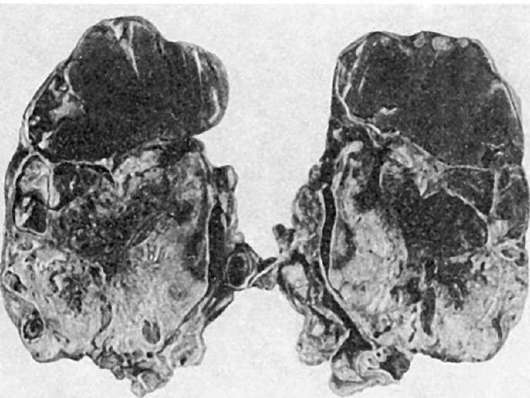 أرز. 112.كيس المبيض الكاذب مع تطور السرطان
أرز. 112.كيس المبيض الكاذب مع تطور السرطان
تيكوما- ورم حميد في سدى الحبل الجنسي في المبيض. غالبًا ما يكون من جانب واحد ويصل إلى أحجام كبيرة وكثيفة وأصفر اللون. لوحظ في كثير من الأحيان فوق سن 50 عامًا. قد يكون الورم غير نشط هرمونيًا، وفي هذه الحالة يشبه الورم الليفي في البنية ويتكون من حزم متشابكة من الخلايا ذات الشكل المغزلي. في حالة الغيبوبة النشطة هرمونيًا، تتراكم الدهون في الخلايا السرطانية وتصبح مستديرة وفاتحة اللون وتشبه الظهارة. وهي تقع بشكل منتشر أو في أعشاش. تظهر شبكة متطورة من الشعيرات الدموية بين الخلايا السرطانية. تتجلى الغيبوبة النشطة هرمونيًا التي تنتج هرمون الاستروجين عند الفتيات النضج المبكرفي الشابات - اضطراب الدورة الشهرية، في كبار السن - نزف الرحم (غير منتظم نزيف الرحم). من الممكن حدوث تضخم وتحول ساقطي في الغشاء المخاطي للرحم. ثيكوما خبيثة- ورم نادر، يتميز بعدم النمطية الخلوية، مبني من خلايا مستديرة ومغزلية الشكل ومتعددة الأشكال، تذكرنا بالخلايا الساركومية. النشاط الهرموني نادر.
ورم الخلايا الحبيبية (الورم الجريبي)- ورم حميد في الحبل الجنسي للمبيض، غالبًا ما يكون من جانب واحد، وهو عقدة ذات سطح متعرج، رمادي-أصفر في القسم، مع بؤر النزف. مصدر نمو الورم- الورم الحبيبي. العنصر الرئيسي للورم هو خلايا مستديرة صغيرة ذات نواة قاعدية وحافة رقيقة من السيتوبلازم. تشكل الخلايا هياكل تربيقية أو غدية. هذا ورم نشط هرمونيًا، يوجد في الدم والبول محتوى عاليهرمون الاستروجين. يتجلى التأثير الهرموني في الشعرانية (زيادة نمو الشعر)، والبلوغ المبكر، وانقطاع الطمث، وتضخم بطانة الرحم الغدي الكيسي. ورم الخلايا الحبيبية الخبيث (السرطان)تحتفظ بالقدرة على إنتاج هرمون الاستروجين، ولكن الخلايا تفقد أحادية الشكل وتصبح متعددة الأشكال. يقابل مجموع(ثنائي الشكل) أورام الخلايا الحبيبية الخبيثة.
ورم خلل الانتصاب- ورم الخلايا الجرثومية الخبيث في المبيض. وهو نادر عند الفتيات والنساء، ويتطور أحيانًا على خلفية مرحلة الطفولة. لديها مظهر عقدة كبيرة كثيفة إلى حد ما، تحدث في كثير من الأحيان في مبيض واحد؛ في القسم يكون لونه رمادي مع وجود مناطق نزف. تتألف من خلايا كبيرة ذات نواة مركزية؛ فهي تشكل تراكمات سنخية، محددة بطبقات من النسيج الضام تحتوي على العديد من الخلايا الليمفاوية. ينتشر الورم في وقت مبكر إلى الغدد الليمفاوية. ويعتقد أن الورم يتشكل من الخلايا الجرثومية للغدد التناسلية الذكرية، ويشبه تركيبها النسيجي الورم المنوي الخصوي.
الخصيتين
أورام الخصية نادرة نسبيًا، ولكنها شديدة التنوع اعتمادًا على طبيعة جرثومة الأنسجة التي تتطور منها. يوجد في الخصية ما يلي: أورام الخلايا الجرثومية التي تنشأ
من الخلايا الجرثومية غير الناضجة. أورام من خلايا سدى الغدد التناسلية. الأورام الناشئة في وقت واحد من الخلايا الجرثومية وخلايا سدى الغدد التناسلية. أورام من أغشية الخصية ومن أنسجة الزوائد.
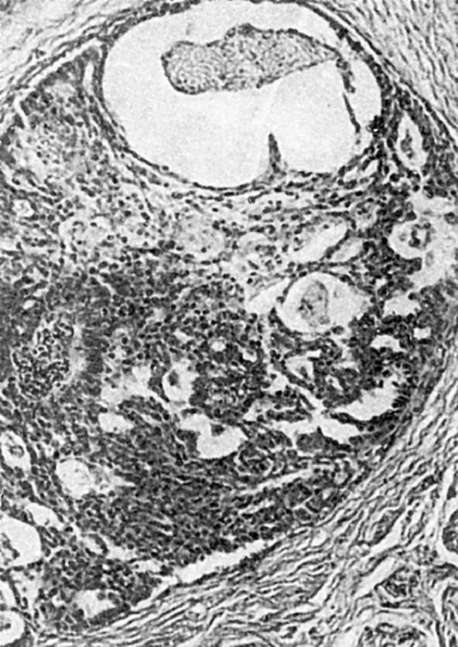
الورم المنوي (ديسجرمينوما)- ورم الخلايا الجرثومية الخبيثة وهو ورم الخصية الأكثر شيوعاً. يتم ملاحظته في سن 40-50 عامًا، غالبًا مع الخصية الخفية. يتكون من عقدة واحدة أو أكثر من الأنسجة البيضاء المرنة مع بؤر النخر. يتم تمثيلها بواسطة مجموعة (خيوط وطبقات) من الخلايا الضوئية المستديرة والكبيرة المحتوية على الجليكوجين. في النواة، يتم توزيع الكروماتين بشكل غير متساو، وهناك العديد من الانقسامات غير النمطية. تتكون السدى من نسيج ضام ليفي دقيق مع ارتشاح واسع النطاق للخلايا الليمفاوية وخلايا البلازما وأحيانًا الحمضات (الشكل 113). تظهر النقائل الأولى في الغدد الليمفاوية المحيطة بالأبهر والحرقفي، والنقائل الدموية - في الرئتين والكبد والكلى والجنب.
ورم الغدد التناسليةقد تنشأ من الخلايا الغدية (خلايا لايديغ) وتسمى أورام خلايا لايديغ،أو ورم ليديجوما، وهو ورم من الخلايا السانتية (خلايا سيرتولي). ورم خلايا سيرتولي.كلا النوعين من الأورام نادران ولهما مسار حميد. يسبب ورم خلايا لايديغ البلوغ المبكر عند الأطفال والتثدي عند البالغين. يتجلى ورم خلايا سيرتولي في شكل تأنيث، التثدي.
غدة درقية
تتنوع أورام الغدة الدرقية، إذ يمكن أن تكون كل خلية من خلاياها (A وB وC) مصدرًا للتطور. حميدة (ورم غدي) و خبيث (سرطان) الأورام.
الأورام الغديةالغدة الدرقية متنوعة. الورم الحميد الجريبييتطور من الخلايا A وB، المشابهة في البنية الغدة الدرقية، يتكون من بصيلات صغيرة (ميكروجريبي) وأكبر (كبيرة الجريبيات). الورم الحميد الصلبينشأ من خلايا C التي تفرز الكالسيتونين. تكون الخلايا السرطانية كبيرة الحجم، ذات سيتوبلازم أوكسيفيلي خفيف، وتنمو بين حشوات غروية مملوءة.
 أرز. 113.ورم منوي
أرز. 113.ورم منوي
رمز البصيلات. في الحالات التي تظهر فيها التكوينات الكيسية ذات الهياكل الحليمية المتفرعة في الورم، يتحدثون عنها الورم الحميد الحليميالغدة الدرقية. وجود الهياكل الحليمية في الورم الحميد - علامة غير مواتيةفيما يتعلق بالورم الخبيث.
سرطان الغدة الدرقيةيتطور في أغلب الأحيان من ورم غدي سابق. من الناحية النسيجية، يتم تمثيله بعدة أنواع.
سرطان الجريبيينشأ على أساس الورم الحميد الجريبي. ويمثلها خلايا جريبية غير نمطية تنمو في كبسولة وجدران الأوعية الدموية. غالبًا ما تحدث النقائل العظمية الدموية. أحد المتغيرات لهذا الورم هو تكاثر ستروما لانغانس،حيث لا يوجد عدم نمطية خلوية واضحة، ولكن هناك ميل إلى تسلل النمو والانبثاث. سرطان الجريبي من خلايا لديه مسار والتشخيص مواتية نسبيا، تحدث الانبثاث في مواعيد متأخرةالأمراض. السرطان من خلايا ب وهو يتقدم ببطء، لكن إنذاره أقل مواتاة، حيث تظهر النقائل في وقت مبكر في الرئتين والعظام.
سرطان حليميوهو يحتل المرتبة الأولى من حيث التردد بين جميع الأورام الخبيثة في الغدة الدرقية. يتكون من تجاويف ذات أحجام مختلفة، مبطنة بظهارة غير نمطية ومليئة بالحليمات المنبثقة من جدار الكيس؛ في بعض الأماكن، تنمو الحليمات داخل جدار التجاويف ومحفظة الورم. أحد الأصناف سرطان حليمي، يتطور من الخلايا A، هو سرطانة صغيرة تصلب،أو سرطان صغير في الكرش ،اكتشف بالصدفة أثناء الفحص المجهري.
سرطان صلب (نخاعي) مع الداء النشواني اللحمييرتبط من الناحية النسيجية بالخلايا C، وهو ما يثبت وجود الكالسيتونين في الورم وتشابه البنية التحتية للخلايا السرطانية مع الخلايا C. في سدى الورم، تم الكشف عن الأميلويد، الذي يتكون من الخلايا السرطانية (APUD اميلويد).
سرطان غير متمايزيتطور بشكل رئيسي عند كبار السن، وفي كثير من الأحيان عند النساء. بنيت من أعشاش وخلايا مرتبة بشكل عشوائي مقاسات مختلفة، وأحياناً صغيرة جداً (سرطان الخلايا الصغيرة)أو عملاق (سرطان الخلايا العملاقة).
الغدة الدرقية
ورم حميد - الورم الحميدالغدد جارات الدرق - تتطور من الخلايا الرئيسية. تشكل الخلايا غير النمطية ذات النوى المفرطة اللون أسيني وتربيق وخراجات ذات نمو حليمي. يكون الورم نشطًا هرمونيًا، ويصاحبه فرط نشاط جارات الدرق، وهو ما يكمن وراءه الحثل العظمي الليفي(سم. أمراض الجهاز العضلي الهيكلي).
سرطان الغدة الجار درقيةإنه نادر وليس له أي سمات مورفولوجية محددة.
الغدد الكظرية
تتطور أورام الغدة الكظرية النشطة بالهرمونات من خلايا القشرة أو النخاع. يمكن أن تكون حميدة أو خبيثة.
حميدة أورام قشرة الغدة الكظرية هي أورام قشرية الكظر، والتي يمكن أن يكون لها بنية مختلفة. ورم غدي قشر الكظر ذو الخلايا الواضحة،مفردة أو متعددة، مبنية من خلايا كبيرة تحتوي على السيتوبلازم الخفيف الذي يحتوي على الدهون. يتجلى في فرط الألدوستيرونية (متلازمة كون)، لذلك يسمى هذا الورم الحميد أيضًا الألدوستيروما.
الورم الحميد بقشر الكظر ذو الخلايا المظلمةيتكون من خلايا داكنة صغيرة تحتوي على الليبوفوسسين وتشكل حبالًا مفاغرة. يظهر النشاط الاندروجيني (الأندروستيروما)،علامات الرجولة (الرجولة، من اللات. فير- رجل)، في كثير من الأحيان - متلازمة كوشينغ. الورم الحميد لقشر الكظر المختلط,تتكون من خلايا فاتحة ومظلمة، وتظهر على شكل فرط الكورتيزول (متلازمة كوشينغ)، ولهذا السبب تسمى الكورتيكوستيروما. الورم الحميد في الخلايا الكبيبيةمبنية من خلايا رغوية لا تحتوي على دهون. هيكلها يشبه المنطقة الكبيبية للغدة الكظرية. الاعراض المتلازمةيرتبط بالإنتاج الزائد للكورتيكويدات المعدنية.
ورم خبيث في القشرة الغدد الكظرية - سرطان قشرة الكظر.لديها هيكل متعدد الأشكال. تتميز بالنمو الغازية، ورم خبيث دموي في الغالب. نادرا ما يشاهد.
ورم حميد في المخ تسمى الغدد الكظرية ورم القواتم (من اليونانية. phaios- الظلام و صفاء- التلوين). ورم القواتم- ورم نشط هرمونيًا، عادة ما يكون أحادي الجانب أو رمادي-أحمر أو اللون البني. تتكون من خلايا متعددة الأشكال ذات السيتوبلازم الخفيف (خلايا أنسجة الكرومافين)، والتي تفرز كمية كبيرة من الكاتيكولامينات، مما يسبب زيادة ضغط الدموعدد من الاضطرابات الأخرى.
ورم خبيث في المخ الغدد الكظرية - ورم القواتم الخبيث (ورم القواتم الأرومي الخبيث)- تتميز بعدم النمطية الخلوية الواضحة، وهي نادرة للغاية.
الغدة الصعترية (الغدة الصعترية)
أورام الغدة الصعترية - الغدة الصعترية - تتطور من الخلايا الظهارية القشرية والنخاعية. فهي حميدة وخبيثة. وهي تبدو وكأنها عقدة واحدة أو عدة عقد مغلفة، ويمكن أن تنمو الأعضاء المنصف الأمامي. المسار السريري بدون أعراض أو مع مظاهر ضغط الأعضاء المحيطة، وكذلك أمراض المناعة الذاتية (الوهن العضلي الوبيل، الذئبة الحمامية الجهازية، التهاب المفاصل الروماتويدي، إلخ) أو متلازمات نقص المناعة.
اعتمادا على درجة تسلل أنسجة الورم عن طريق الخلايا اللمفاوية التائية، يتم استئصال الغدة الصعترية الحد الأدنى والمعتدلو كمية كبيرةالخلايا الليمفاوية.
شكليا هناك 4 أنواع من الغدة الصعترية (Mulleg-Hermelink H.، 1986). ورم الغدة الصعترية في الخلايا القشريةيتطور من الظهارة القشرية، وكذلك من خلايا الأجسام الصعترية، وهو مبني من خلايا كبيرة متعددة الأضلاع ذات نوى خفيفة مدورة. غالبًا ما يكون الورم خبيثًا (الشكل 114).
 أرز. 114.ورم ثيموما الخلايا القشرية الخبيث الحد الأدنى للكميةالخلايا الليمفاوية
أرز. 114.ورم ثيموما الخلايا القشرية الخبيث الحد الأدنى للكميةالخلايا الليمفاوية
ورم الغدة الصعترية الخلية النخاعيةيأتي من ظهارة النخاع، ويمكن أن يتكون من خلايا مستطيلة ذات نوى بيضاوية داكنة تشكل أعشاشًا وأحبالًا (الورم التوتي ذو الخلية المغزلية).الورم عادة ما يكون حميدا.
ورم الغدة الصعترية المختلط الخلاياتتميز بمزيج من الخصائص المورفولوجية للنوعين السابقين.
ورم ثيموما حبيبيتوجد بين الخلايا السرطانية خلايا ظهارية متعددة النوى غير نمطية، تشبه خلايا بيريزوفسكي-ستيرنبرغ في الورم الحبيبي اللمفي. بالنسبة للأورام الخبيثة في الغدة الصعترية، المبنية من خلايا غير نمطية تشبه الظهارة الحرشفية أو الغدية، فإنها تتحدث على التوالي عن سرطانة حرشفية الخلاياأو سرطان الغدة الصعترية.الغدة النخامية
شكليا يميز كاره للون اليوزينيو الورم الحميد القاعدي.قد يكون لديهم نشاط هرموني ويصاحبهم تطور متلازمة مميزة.
من بين أورام الغدة النخامية النشطة هرمونيًا: موجه جسديا(الورم الحميد اليوزيني) ؛ البرولاكتين(الورم الحميد أو الورم الحميد اليوزيني) ؛ ورم غدي من الخلايا المفرزة لـ ACTH ورم غدي من الخلايا التي تفرز هرمون الغدة الدرقية(الورم الحميد أو الورم الحميد القاعدي) ؛ ورم غدي من الخلايا المفرزة للهرمونات المحفزة للجريب(ورم غدي كاره للون) وهو نادر للغاية (في الخصيان).
يقابل خبيثة نظائرها (سرطان) أورام الغدة النخامية.
الغدة الصنوبرية
ورم عضوي محدد في الغدة الصنوبرية - الورم الصنوبري- مبني من الظهارة الغدية والدبقية العصبية. يسبب التمثيل الغذائي و الاضطرابات الهرمونية. نادرا ما يشاهد.
البنكرياس
تنتمي أورام الجهاز الجزري للبنكرياس إلى أورام نظام APUD، أو أبودومام.
تسمى الأورام الغدية لخلايا الجزيرة الأورام الأنسولينية.فهي نشطة هرمونيا. هناك ثلاثة أنواع من الأورام الأنسولينية: 1) الورم العضلي الناتج عن خلايا بيتا التي تنتج الأنسولين (الورم الأنسوليني بيتا)؛ 2) إنتاج الأنسولين من خلايا ألفا
الجلوكاجون (α-insuloma) ؛ 3) الورم الأنسوليني الناتج عن الخلايا G التي تصنع الغاسترين (الورم الأنسوليني G). يتجلى ورم β-insuloma من خلال فرط الأنسولين ونقص السكر في الدم، و α-insuloma من خلال ارتفاع السكر في الدم الانتيابي أو المستمر، و G-insuloma من خلال تطور تقرحات في المعدة و الاثنا عشري (الورم الأنسوليني التقرحي)،وهو جوهر متلازمة زولينجر إليسون.
تسمى المتغيرات الخبيثة بالأنسولين الأورام الأنسولينية الخبيثة.يمكنهم الحفاظ على نشاطهم الهرموني.
الجهاز الهضمي
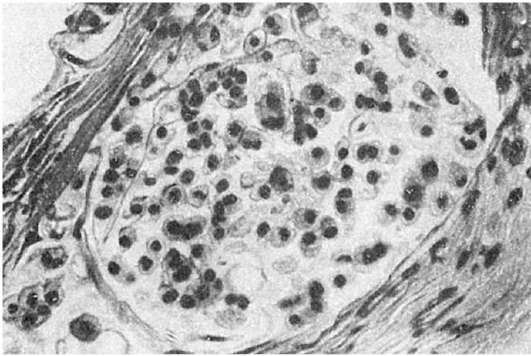
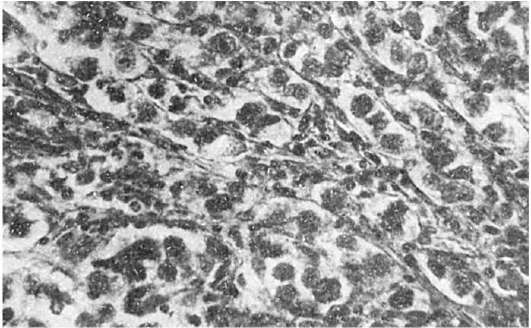
يحدث نوع من الورم في الغشاء المخاطي للمعدة والأمعاء - سرطاني,الذي يتطور من خلايا كولتشيتسكي المعوية. تمثل هذه الخلايا نظام APUD، وبالتالي يتم تصنيف السرطانات على أنها خلايا apudom. في كثير من الأحيان تتأثر مختلف الإداراتالأمعاء (الملحق)، في كثير من الأحيان - المعدة. عادة ما يكون الورم صغير الحجم، أصفر في القسم، ويتكون من أعشاش وخيوط من الخلايا متعددة الأضلاع، مفصولة بطبقات من النسيج الضام (الشكل 115). تحتوي الخلايا على دهون ثنائية الانكسار، بالإضافة إلى حبيبات السيروتونين، وبالتالي تنتج تفاعلات الكرومافين والأرجنتافين. قد يكون مصحوبًا بالسرطان متلازمة اللارسينويد(ارتفاع ضغط الدم، تلف القلب، الخ). في حالات نادرة، يمكن أن يتحول السرطان إلى ورم خبيث - سرطاني خبيثوإعطاء الانبثاث.
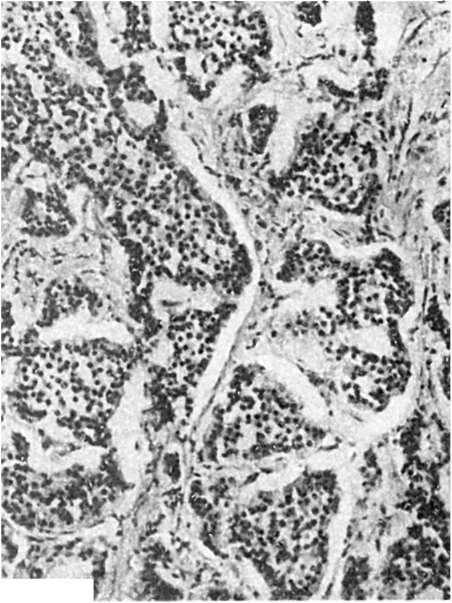 أرز. 115.سرطاني
أرز. 115.سرطاني
أورام اللحمة المتوسطة
في عملية تكوين الجنين، يؤدي اللحمة المتوسطة إلى ظهور النسيج الضام والأوعية الدموية والعضلات وأنسجة الجهاز العضلي الهيكلي والأغشية المصلية ونظام المكونة للدم. في ظل ظروف معينة، يمكن لجميع مشتقاته أن تكون بمثابة مصدر لنمو الورم. يمكن أن تتطور الأورام الوسيطة من الأنسجة الضامة (الليفية) والدهنية والعضلية والأنسجة المكونة للدم والأنسجة الدهنية. أوعية لمفاويةوالأنسجة الزليلية والظهارية والعظمية. يمكن أن تكون حميدة أو خبيثة. وترد في الجدول الأنواع الرئيسية لهذه المجموعة من الأورام. 9.
الجدول 9.أورام اللحمة المتوسطة
مصدر الورم | اورام حميدة | الأورام الخبيثة |
النسيج الضام (الليفي). | الورم الليفي: كثيف، ناعم، رباطي | الساركوما الليفية: متباينة وغير متمايزة |
الأنسجة الدهنية | الورم الشحمي هيبرنوما | ساركومة شحمية ورم خبيث خبيث |
عضلة | الورم العضلي الأملس ورم الخلايا الحبيبية | الساركوما العضلية الملساء: ورم الخلايا الحبيبية الخبيث |
الأوعية الدموية | ورم وعائي: شعري، وريدي، كهفي. ورم وعائي دموي حميد ورم كبي (ورم وعائي كبي) | الساركوما الوعائية: ورم بطاني وعائي خبيث، ورم وعائي دموي خبيث |
أوعية لمفاوية | ورم وعائي لمفي | الساركوما اللمفية (الورم البطاني الوعائي اللمفي الخبيث) |
الأغشية الزليلية | ورم زليلي حميد | ورم زليلي خبيث |
الأنسجة الظهارية | ورم الظهارة المتوسطة الخبيث |
|
عظم | ورم عظمي، ورم أرومي عظمي حميد، ورم أرومي غضروفي حميد | الساركوما العظمية |
اورام حميدة
تتنوع أنواع أورام اللحمة المتوسطة الحميدة (انظر الجدول 9).
الورم الليفي- ورم في النسيج الضام (الليفي). وعادة ما يتم تمثيله بعقدة من النسيج الضام المتمايز، وتقع حزم الألياف والأوعية في اتجاهات مختلفة (الشكل 116). هناك نوعان من الأورام الليفية: كثيفمع غلبة حزم الكولاجين على الخلايا و ناعم،تتكون من نسيج ضام فضفاض مع عدد كبيرالخلايا مثل الخلايا الليفية والخلايا الليفية.
توطين الورم متنوع للغاية. وهو أكثر شيوعًا في الجلد والرحم والغدة الثديية والأعضاء الأخرى. على الجلد، يجلس الورم الليفي أحيانًا على ساق. عندما تكون الأورام الليفية موضعية في قاعدة الجمجمة، في القناة الشوكية أو في الحجاج، يمكن أن تسبب عواقب وخيمة.
ديسمويد- نوع غريب من الورم الليفي، غالبًا ما يكون موضعيًا في الجدار الأمامي للبطن. بنيت مثل ورم ليفي كثيف،
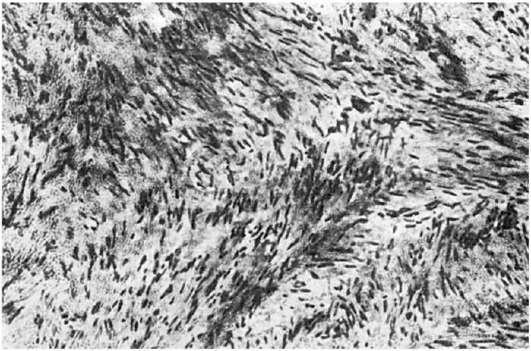 أرز. 116.الورم الليفي
أرز. 116.الورم الليفي
ولكن غالبا ما يظهر ميلا نحو تسلل النمو. بعد الإزالة يتكرر في بعض الأحيان. ويحدث بشكل رئيسي عند النساء، ويزداد نمو الورم أثناء الحمل.
ورم ليفي جلدي (ورم المنسجات)- ورم على شكل عقدة صغيرة، لونها أصفر أو بني عند قطعها؛ يحدث في كثير من الأحيان على جلد الساقين. يتكون من العديد من الشعيرات الدموية، يوجد بينها نسيج ضام على شكل هياكل إيقاعية تحتوي على خلايا مثل الخلايا الليفية والخلايا المنسجات - البلاعم والخلايا الليفية. تتميز بخلايا عملاقة كبيرة ومتعددة النوى تحتوي على الدهون والهيموسيديرين (خلايا توتون).
الورم الشحمي- أورام مفردة أو متعددة في الأنسجة الدهنية. لها مظهر العقدة (العقد)، المبنية من فصيصات دهنية ذات شكل غير منتظم وأحجام غير متساوية. وجدت أينما كان هناك الأنسجة الدهنية. في بعض الأحيان، لا يكون للورم الشحمي حدود واضحة ويتسلل إلى النسيج الضام بين العضلات، مما يسبب ضمور العضلات (حقن عضلينايا، أو الورم الشحمي المتسلل).
السبات- نوع نادر من الورم الدهون البني. لها مظهر عقدة ذات بنية مفصصة. يتكون من خلايا وفصيصات تتكون من خلايا مستديرة أو متعددة الأضلاع ذات سيتوبلازم حبيبي أو رغوي بسبب وجود فجوات دهنية (خلايا دهنية متعددة الخلايا).
الورم العضلي الأملس- ورم في العضلات الملساء. عناقيد ناعمة خلايا العضلاتتقع السدى بشكل عشوائي، وتتكون من طبقات من النسيج الضام التي يمر فيها الدم والأوعية اللمفاوية. إذا كانت السدى مفرطة النمو، يتم استدعاء الورم الأورام الليفية.يمكن أن يصل الورم العضلي الأملس إلى أحجام كبيرة، خاصة في الرحم (الشكل 117). في كثير من الأحيان هناك تغييرات ثانوية في شكل نخر، وتشكيل الكيس، والهيالين.
ورم عضلي مخطط- ورم من خلايا العضلات المخططة التي تشبه ألياف العضلات الجنينية والأرومات العضلية. يحدث غالبًا بسبب اضطرابات نمو الأنسجة ويقترن بأعراض أخرى.
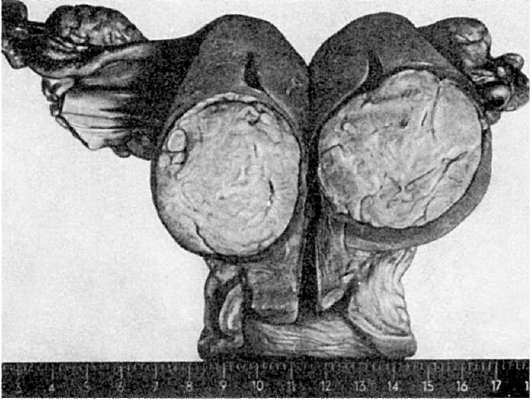 أرز. 117.عقيدة الأورام الليفية في الرحم (في القسم)
أرز. 117.عقيدة الأورام الليفية في الرحم (في القسم)
كامي التنمية (انظر أمراض الطفولة).وينطبق هذا، على سبيل المثال، على الأورام العضلية المخططة في عضلة القلب، والتي تنشأ عادة من اضطرابات نمو الدماغ (ما يسمى بالتصلب الحدبي).
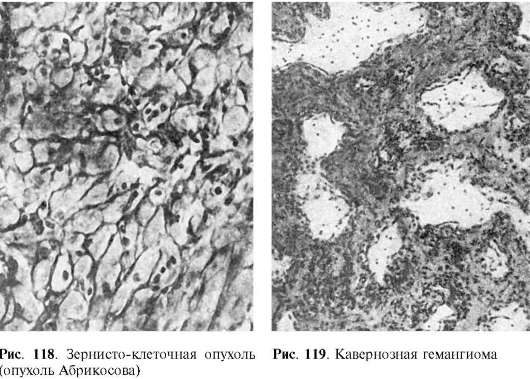
ورم الخلايا الحبيبية(ورم أبريكوسوف) عادة ما يكون صغير الحجم، وله محفظة، ويتموضع في اللسان، والجلد، والمريء. وهو يتألف من خلايا مستديرة الشكل ذات موقع مضغوط، السيتوبلازم منها ذو حبيبات دقيقة ولا يحتوي على دهون (الشكل 118). منظمة العفو الدولية. أبريكوسوف، الذي وصف هذا الورم لأول مرة (1925)، يعتقد أنه يتطور من الخلايا العضلية (ورم عضلي من الخلايا العضلية). ومع ذلك، في السنوات الأخيرة، تم التعبير عن رأي حول أصله المنسجات أو العصبي.
ورم وعائي- مفهوم جماعي يشمل الأورام ذات الطبيعة خلل التنسج والورم الأرومي. هناك الأورام الوعائية الشعرية والوريدية والكهفية والورم الوعائي الحميد. ورم وعائي شعريموضعية في الجلد والأغشية المخاطية الجهاز الهضمي، الكبد؛ لوحظ في كثير من الأحيان عند الأطفال. يتم تمثيلها بعقدة حمراء أو مزرقة ذات سطح أملس أو درن أو حليمي. يتكون من أوعية شعرية متفرعة ذات تجويف ضيق؛ تتميز بتعدد نوى الخلايا البطانية. السدى فضفاضة أو ليفية. ورم وعائي وريديله مظهر العقدة، ويتكون من تجاويف الأوعية الدموية، والتي تحتوي جدرانها على حزم من العضلات الملساء وتشبه الأوردة. ورم وعائي كهفيتوجد في الكبد والجلد والعظام الإسفنجية والعضلات والجهاز الهضمي والدماغ. لها مظهر عقدة إسفنجية حمراء وزرقاء، محددة جيدًا عن الأنسجة المحيطة. وتتكون من تجاويف كبيرة ذات جدران رقيقة وعائية (تجاويف) مبطنة بالخلايا البطانية ومليئة بالدم السائل أو المتخثر (الشكل 119). ورم وعائي حميد- ورم وعائي مع توطين سائد في الجلد والطبقات العضلية في الأطراف. بنيت من الفوضى
 تقع الشعيرات الدموية محاطة بأغطية من البيريسيتس المتكاثرة. توجد بين الخلايا شبكة غنية من الألياف المحبة للجيروسكوب.
تقع الشعيرات الدموية محاطة بأغطية من البيريسيتس المتكاثرة. توجد بين الخلايا شبكة غنية من الألياف المحبة للجيروسكوب.
الورم الكبيبي(الورم الوعائي الكبي) موضعي في جلد اليدين والقدمين، وخاصة على الأصابع؛ يتكون من أوعية تشبه الشق مبطنة بالبطانة ومحاطة بطبقات من الخلايا الظهارية (الكبية)؛ الورم غني بالأعصاب.
ورم وعائي لمفييتطور من الأوعية اللمفاوية التي تنمو في اتجاهات مختلفة وتشكل عقدة أو سماكة منتشرة للعضو (في اللسان - ضخامة اللسان,في الشفة - ماكروشيليا).يُظهر قسم من الورم تجاويف بأحجام مختلفة مملوءة باللمف.
ورم زليلي حميدينشأ من العناصر الزليلية لأغماد الأوتار والأوتار. وهي مبنية من خلايا كبيرة متعددة الأشكال تقع على شكل الحويصلات الهوائية وخلايا عملاقة متعددة النوى (الورم العملاق).توجد بين الخلايا حزم من الأنسجة الضامة، غالبًا ما تكون أليافًا زجاجية؛ هناك عدد قليل من السفن. توجد خلايا الورم الأصفر أحيانًا في الجزء المركزي من الورم.
ورم الظهارة المتوسطة الحميد- ورم الأنسجة الظهارية. يتم تقديمه عادةً على شكل عقدة كثيفة في الأغشية المصلية (غشاء الجنب) ويشبه في بنيته الورم الليفي (ورم الظهارة المتوسطة الليفي).
من بين أورام العظام هناك تكوين العظامو الأورام الغضروفية، ورم الخلايا العملاقةو أورام نخاع العظم.
الأورام الحميدة المكونة للعظام هي ورم العظام والورم الأرومي العظمي الحميد، والأورام المكونة للغضروف هي
ورم غضروفي ورم أرومي غضروفي حميد. يمكن أن يتطور الورم العظمي في كل من العظام الأنبوبية والإسفنجية؛ في أغلب الأحيان في عظام الجمجمة. يحدث ورم عظمي خارج العظم في اللسان والثدي. يميز إسفنجيو ورم عظمي مدمج. ورم عظمي إسفنجيمبنية من حزم عظمية تقع بشكل عشوائي، والتي ينمو فيها النسيج الضام الليفي؛ ورم عظمي مدمجعبارة عن مجموعة من الأنسجة العظمية خالية من البنية العظمية المعتادة.
ورم أرومي عظمي حميديتكون من عوارض عظمية صغيرة مفاغرة وعظام متكلسة جزئيا (ورم عظمي عظمي) ،يوجد بينها العديد من الأوعية والأنسجة الليفية الخلوية ذات الخلايا العظمية متعددة النوى.
ورم غضروفي- ورم ينشأ من الغضروف الزجاجي. إنه كثيف، وعند قطعه يبدو مثل الغضروف الزجاجي. مصنوعة من خلايا ناضجة مرتبة عشوائيًا من الغضروف الزجاجي، ومحاطة بالمادة الأرضية، ويمكن أن تصل إلى أحجام كبيرة. التوطين الأكثر شيوعًا هو عظام اليدين والقدمين والفقرات والقص والحوض. إذا كان الورم موضعيًا في الأجزاء الطرفية من العظم، فإنه يسمى ورم غضروفي,في الأجزاء الوسطى من العظم - ورم غضروفي.
ورم أرومي غضروفي حميديختلف عن الورم الغضروفي في أنه يحتوي على أرومات غضروفية والمادة الخلالية الغضروفية. يكون رد فعل الخلايا العظمية أكثر وضوحًا.
ورم الخلايا العملاقة- سم. أمراض نظام الأسنان وأعضاء تجويف الفم.
الأورام الخبيثة
تتكون أورام اللحمة المتوسطة الخبيثة من خلايا غير ناضجة مشتقة من اللحمة المتوسطة (انظر الجدول 9). وتتميز بعدم النمطية الخلوية، والتي يتم التعبير عنها أحيانًا إلى حد أنه من المستحيل تحديد الأصل الحقيقي للورم.
في مثل هذه الحالات، تكون الكيمياء النسيجية وعلم المناعة والمجهر الإلكتروني وزراعة الأنسجة مفيدة.
يُطلق على الورم اللحمي المتوسط الخبيث مصطلح "ساركوما" (من الكلمة اليونانية. ساركوس- لحمة). عند تقطيعه يشبه لحم السمك. عادة ما تنتشر الساركوما عن طريق الدم.
الساركوما الليفية- ورم خبيث في النسيج الضام الليفي، يوجد في أغلب الأحيان على الكتف والفخذ. في بعض الحالات، يتم تحديدها وتبدو وكأنها عقدة، وفي حالات أخرى يتم مسح حدودها، ويتسلل الورم إلى الأنسجة الرخوة. يتكون من خلايا غير ناضجة تشبه الخلايا الليفية وألياف الكولاجين. اعتمادًا على درجة النضج والعلاقة بين العناصر الخلوية والليفية للورم، يتم تمييز الأورام الليفية المتمايزة وضعيفة التمايز. الساركوما الليفية المتمايزةلديه بنية ليفية خلوية (ساركوما الخلايا الليفية- أرز. 120)، ويسود المكون الليفي على المكون الخلوي. ساركوما ليفية متباينة بشكل سيئيتكون من خلايا متعددة الأشكال غير ناضجة مع وفرة من الانقسامات (ساركوما الخلية- انظر الشكل. 120) وهو أكثر وضوحا
 أرز. 120.الساركوما الليفية:
أرز. 120.الساركوما الليفية:
أ - متباينة (ساركوما الخلايا الليفية) ؛ ب - ضعيف التمايز (ساركوما خلوية)
الورم الخبيث وفي كثير من الأحيان يعطي الانبثاث. الأورام اللحمية للخلايا المستديرة أو متعددة الأشكال قد يكون لها تكوين نسجي غير واضح، ثم تشير إلى ورم غير مصنف.
ورم ليفي جلدي حدبي (ورم المنسجات الخبيث)يختلف عن الورم الليفي الجلدي (ورم المنسجات) في وفرة الخلايا الشبيهة بالخلايا الليفية ذات الانقسامات. ويتميز بنمو تسلل بطيء، وانتكاسات، ولكن نادرا ما تنتج النقائل.
الساركوما الشحمية (الورم الشحمي الشحمي)- ورم خبيث في الأنسجة الدهنية. وهو نادر نسبيًا، ويصل إلى أحجام كبيرة، وله سطح دهني على القطع. مصنوعة من الخلايا الشحمية بدرجات متفاوتة من النضج والخلايا الدهنية. هناك عدة أنواع من الساركوما الشحمية: في الغالب متباينة للغاية؛ في الغالب النخامية (الجنينية) ؛ في الغالب خلية مستديرة. في الغالب الخلوية متعددة الأشكال.
الساركوما الشحمية تنمو ببطء نسبيا و لفترة طويلةلا ينتشر.
ورم خبيث خبيثويتميز عن الورم السباتي بتعدد أشكال الخلايا الشديدة، والتي توجد من بينها خلايا عملاقة.
ورم خبيث- ورم خبيث في خلايا العضلات الملساء (الورم العضلي الأملس الخبيث).وهو يختلف عن الورم العضلي الأملس من خلال عدم النمطية الخلوية والأنسجةية الواضحة، وعدد كبير من الخلايا ذات الانقسامات النموذجية وغير النمطية. في بعض الأحيان يصل اللانمطية إلى درجة أنه من المستحيل تحديد تكوين الورم.
ساركومة عضلية مخططة- ورم خبيث في العضلات المخططة (ورم عضلي خبيث).الهيكل متعدد الأشكال للغاية، وتفقد الخلايا تشابهها مع العضلات المخططة. ومع ذلك، فإن تحديد الخلايا الفردية ذات التصدعات المتقاطعة، وكذلك نتائج الدراسات الكيميائية المناعية باستخدام مصل معين، يجعل من الممكن التحقق من الورم.
ورم الخلايا الحبيبية الخبيث- نظير خبيث للأورام الليفية من الخلايا العضلية أو ورم أبريكوسوف (الورم الأرومي العضلي الخبيث)،نادر للغاية. وهو مشابه للورم العضلي المخطط الخبيث ويحتوي على خلايا غير نمطيةمع السيتوبلازم الحبيبي.
ساركوما وعائية- ورم خبيث من أصل وعائي غني بالخلايا غير النمطية ذات الطبيعة البطانية أو المحيطة بالخلايا (الشكل 121). في الحالة الأولى نتحدث عنها ورم بطاني وعائي خبيث ،في الثانية - حول ورم وعائي دموي خبيث.الورم خبيث للغاية وينتشر مبكرًا.
ساركوما لمفيةيحدث على خلفية تضخم الغدد الليمفاوية المزمن ويمثله الشقوق اللمفاوية مع الخلايا البطانية غير النمطية المتكاثرة (الورم البطاني الليمفاوي الخبيث).
الساركوما الزليلية (الورم الزليلي الخبيث)لوحظ في المفاصل الكبيرة. لها هيكل متعدد الأشكال. في بعض الحالات، تسود الخلايا الخفيفة متعددة الأشكال والتكوينات الغدية الظهارية الكاذبة والخراجات. وفي حالات أخرى، خلايا غير نمطية تشبه الخلايا الليفية وألياف الكولاجين، بالإضافة إلى هياكل تشبه الأوتار.
ورم الظهارة المتوسطة الخبيثيتطور في الصفاق، في كثير من الأحيان - في غشاء الجنب والغشاء القلبي. تتكون من خلايا كبيرة غير نمطية ذات سيتوبلازم مفرغ، وغالبًا ما توجد هياكل أنبوبية وحليمية (ورم الظهارة المتوسطة الظهارية).
الساركوما العظمية (الساركوما العظمية)- ورم خبيث في العظام. مصنوعة من أنسجة عظمية، غنية بخلايا غير نمطية للغاية -
 كامي من النوع العظمي مع عدد كبير من الانقسامات، وكذلك العظام البدائية. اعتمادا على غلبة تكوين العظام أو تدمير العظام، هناك عظميةو شكل عظميساركوما عظمية.
كامي من النوع العظمي مع عدد كبير من الانقسامات، وكذلك العظام البدائية. اعتمادا على غلبة تكوين العظام أو تدمير العظام، هناك عظميةو شكل عظميساركوما عظمية.
ساركومة غضروفيةيتميز بتعدد أشكال الخلايا ذات الانقسام غير النمطي، وهو نوع غضروفي من المادة الخلالية مع بؤر تكوين العظم، وتكوين المخاط، والنخر. تتميز بالنمو البطيء والانتشارات المتأخرة.
أورام الأنسجة المكونة للميلانين
يمكن أن تكون الخلايا المكونة للميلانين ذات الأصل العصبي (الخلايا الصباغية) مصدرًا لتكوينات شبيهة بالورم تسمى الشامات والأورام الحقيقية - الأورام الميلانينية.
نيفيتوجد في الجلد، غالباً على الوجه، والجسم على شكل تكوينات منتفخة داكنة اللون. هناك عدة أنواع من الشامات، ومن أهمها: الحدي؛ داخل الأدمة. معقدة (مختلطة) ؛ شبه ظهاري، أو خلية مغزلية (حدث)؛ أزرق. وحمة حدوديةممثلة بأعشاش خلايا الوحمة على حدود البشرة والأدمة. وحمة داخل الأدمة،النوع الأكثر شيوعًا، يتكون من أعشاش وخيوط من خلايا الوحمة الموجودة فقط في الأدمة. تحتوي خلايا نيفوس على الكثير من الميلانين. غالبًا ما يتم العثور على خلايا وحمة عملاقة متعددة النوى. وحمة معقدةلديه ميزات كل من الشريط الحدودي وداخل الأدمة (وحمة مختلطة). وحمة ظهارية (خلية مغزلية).وجدت على الوجه بشكل رئيسي عند الأطفال (وحمة الأحداث) ،يتكون من خلايا مغزلية وخلايا ظهارية مع السيتوبلازم الخفيف. من الخصائص المميزة الخلايا العملاقة متعددة النوى، التي تذكرنا بخلايا بيروجوف-لانجانس أو خلايا توتون. يوجد القليل من الميلانين في الخلايا أو لا يوجد على الإطلاق. تشكل خلايا الوحمة أعشاشًا على حدود البشرة وفي سمك الأدمة. وحمة زرقاءيحدث عند الأشخاص الذين تتراوح أعمارهم بين 30-40 سنة في الأدمة، وفي كثير من الأحيان في منطقة الأرداف والأطراف. وهي تبدو على شكل عقيدة ذات لون مزرق، وتتكون من خلايا صباغية متكاثرة يمكن أن تنمو لتصبح الأنسجة تحت الجلد. من حيث البنية، تكون الوحمة الزرقاء قريبة من سرطان الجلد، ولكنها ورم حميد ونادرًا ما تنتكس.
سرطان الجلد(الورم الأرومي الميلانيني، الورم الميلانيني الخبيث) هو ورم خبيث من الأنسجة المكونة للميلانين، وهو أحد أكثر الأورام الخبيثة مع ميل واضح للانتشار. يتطور في الجلد والغشاء الصباغي للعين والسحايا ونخاع الغدة الكظرية ونادراً ما يتطور في الأغشية المخاطية. من الممكن أن يتطور سرطان الجلد من وحمة. تتمركز معظم الأورام الميلانينية في جلد الوجه والأطراف والجذع. قد يظهر الورم الميلانيني على شكل بقعة بنية اللون مع بقع وردية وسوداء. (الورم الميلانيني السطحي المنتشر)،عقيدات أو لوحة ناعمة باللون الأزرق والأسود (شكل عقيدي من سرطان الجلد).وتتكون من شكل مغزلي أو
 أرز. 122.سرطان الجلد
أرز. 122.سرطان الجلد
الخلايا الليمفاوية القبيحة (الشكل 122). في السيتوبلازم في معظمها، تم العثور على الميلانين الأصفر والبني. في بعض الأحيان يجتمعون الأورام الميلانينية غير المصطبغة.يحتوي الورم على العديد من الانقسامات، وهناك مناطق نزفية ونخرية. عندما يتفكك الورم، يتم إطلاق كمية كبيرة من الميلانين والبروميلانين في الدم، والتي يمكن أن تكون مصحوبة بميلانين الدم وبيلة الميلانين. يُنتج الورم الميلانيني مبكرًا نقائل دموية ولمفاوية.
أورام الجهاز العصبي متنوعة للغاية، لأنها تنشأ من عناصر مختلفة من الجهاز العصبي: المركزية، اللاإرادية، الطرفية، وكذلك العناصر الوسيطة التي يتكون منها هذا النظام. قد يكونون أكثر أو أقل نضجًا، أي. حميدة و خبيثة. ومع ذلك، نظرًا لكونها موضعية في الدماغ أو الحبل الشوكي، فهي دائمًا ما تكون خبيثة، لأنها حتى مع النمو البطيء فإنها تضغط على المراكز الحيوية وتسبب تعطيل وظائفها. تنقسم أورام الجهاز العصبي المركزي إلى أورام الجلد العصبي والأوعية الدموية السحائية (الجدول 10).
الجدول 10.أورام الجهاز العصبي والسحايا
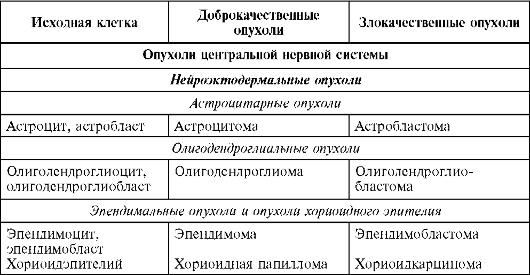
 أورام الجلد العصبية
أورام الجلد العصبية
أورام الجلد العصبي (الظهاري العصبي).الرأس و الحبل الشوكيبنيت من مشتقات الأديم العصبي. هم أكثر عرضة من أورام الأعضاء الأخرى لأن يكونوا من أصل خلل التنسج، أي. تتطور من التراكمات المتبقية للخلايا الأولية للعناصر الناضجة في الجهاز العصبي المركزي، وفي بعض الأحيان يتم تحديد هويتها النسيجية بصعوبة كبيرة. في كثير من الأحيان، يتوافق التركيب الخلوي للأورام مع مراحل معينة من تطور العناصر العصبية والدبقية في الجهاز العصبي. تشمل أورام الجلد العصبي ما يلي: قليلة التغصن. الأورام الظهارية البطانية والمشيمية. العصبية. ضعيفة التمايز وجنينية (انظر الجدول 10). تنتشر أورام الجلد العصبي الخبيثة، كقاعدة عامة، داخل تجويف الجمجمة ونادرًا ما تصل إلى الأعضاء الداخلية.
الأورام النجمية
الأورام النجمية(الأورام الدبقية) تنقسم إلى حميدة - ورم نجمي وخبيث - ورم أرومي نجمي (ورم نجمي خبيث).
ورم نجمي- أكثر الأورام الحميدة في الجلد العصبي شيوعًا، وتتطور من الخلايا النجمية. لوحظ في سن مبكرة، وأحياناً عند الأطفال؛ موضعية في جميع أجزاء الدماغ. يبلغ قطر الورم 5-10 سم، ولا يتم تحديده دائمًا بشكل واضح من أنسجة المخ المحيطة به، وله مظهر موحد في القسم، ويتم العثور على الخراجات في بعض الأحيان. الورم ضعيف في الأوعية الدموية وينمو ببطء.
هناك ثلاثة أنواع نسيجية من الأورام النجمية: الليفي، والبروتوبلازمي، والبروتوبلازمي الليفي (مختلط). ورم نجمي ليفيغنية بالألياف الدبقية المرتبة على شكل خطوط متوازية
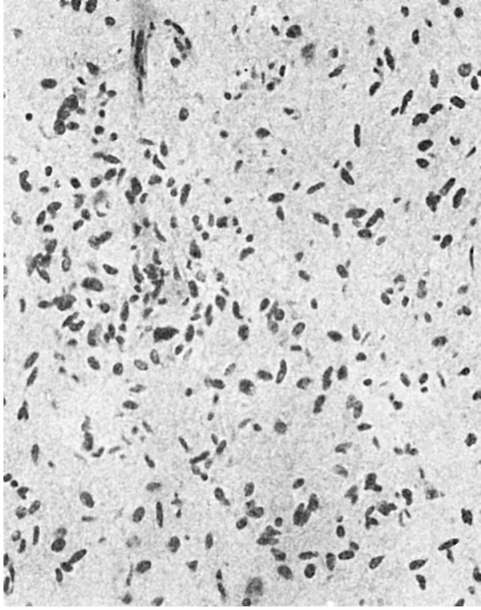 أرز. 123.ورم نجمي
أرز. 123.ورم نجمي
حزم، تحتوي على عدد قليل من الخلايا مثل الخلايا النجمية (الشكل 123). ورم نجمي بروتوبلازميتتكون من خلايا معالجة ذات أحجام مختلفة، تشبه الخلايا النجمية، وتشكل العمليات ضفائر كثيفة. ورم نجمي ليفي بروتوبلازمي (مختلط).تتميز بترتيب موحد للخلايا النجمية والعمليات الدبقية.
ورم أرومي نجمي(الورم النجمي الخبيث) يتميز بتعدد الأشكال الخلوية، والنمو السريع، والنخر، والانتشار على طول مسارات السائل النخاعي. نادرا ما يشاهد.
أورام قليلة التغصن
ضمن أورام قليلة التغصنهناك حميدة - ورم دبقي قليل التغصن ورم خبيث - ورم أرومي دبقي قليل التغصن. ورم الدبقيات قليلة التغصنلديه مظهر تركيز الأنسجة الرمادية الوردية المتجانسة. تتكون من خلايا صغيرة مستديرة أو مغزلية الشكل، وتتميز بوجود أكياس صغيرة وترسبات كلسية. ورم أرومي دبقي قليل التغصن (ورم دبقي قليل التغصن)تتميز بتعدد الأشكال الخلوية، ووفرة الانقسامات المرضية، وظهور بؤر النخر.
الأورام الظهارية البطانية والمشيميةمن بين هذه الأورام، الورم البطاني العصبي والورم الحليمي المشيمي حميدان، والورم الأرومي البطاني العصبي والسرطان المشيمي خبيثان.
ورم بطاني عصبي- ورم دبقي مرتبط بالبطانية العصبية لبطينات الدماغ. يبدو وكأنه عقدة داخل أو خارج البطين، وغالبا مع الخراجات
وبؤر النخر. تعتبر تراكمات الخلايا أحادية أو ثنائية القطب حول الأوعية الدموية (الوريدات الكاذبة) والتجاويف المبطنة بالظهارة (الوريدات الحقيقية) نموذجية.
ورم أرومي بطاني عصبي- البديل الخبيث للورم البطاني العصبي (الورم البطاني العصبي الخبيث).يتميز بعدم النمطية الخلوية الواضحة. في البالغين قد يشبه الورم الأرومي الدبقي، وفي الأطفال قد يشبه الورم الأرومي النخاعي. ينمو بسرعة، ويتسلل إلى الأنسجة المحيطة وينتشر عبر نظام السائل النخاعي.
الورم الحليمي المشيموي (الورم الحليمي المشيمي)- ورم حليمي من الظهارة الضفيرة المشيميةمخ يبدو وكأنه عقدة زغبية في تجويف البطينين في الدماغ (الشكل 124) ، ويتكون من زيادات زغبية عديدة من الخلايا الظهارية المكعبة أو المنشورية.
سرطان المشيمية (الورم الحليمي المشيمي الخبيث)له مظهر العقدة، ويقع في البطينين، ويتصل بالضفيرة المشيمية. مصنوعة من الخلايا الغطائية الكشمية للضفيرة المشيمية (السرطان الحليمي). نادرا ما يشاهد.
الأورام العصبية
ل الأورام العصبيةتشمل الورم العصبي العقدي (الورم العقدي العصبي)، والورم الأرومي العقدي العصبي (الورم العقدي العصبي الخبيث) والورم الأرومي العصبي.
ورم عصبي عقدي (ورم عقدي عصبي)- ورم حميد نادر، موضعي في منطقة الجزء السفلي من البطين الثالث، في كثير من الأحيان - في نصفي الكرة المخية. تتكون مجموعاتها من خلايا عقدية ناضجة، ويتم فصل مجموعاتها عن طريق حزم من السدى الدبقية.
ورم أرومي عصبي عقدي- التناظرية الخبيثة للورم العقدي العصبي (ورم العقدة العصبية الخبيث)- ورم نادر للغاية في الجهاز العصبي المركزي. يختلف في تعدد الأشكال الخلوي، على غرار الورم الدبقي الخبيث.
ورم أرومي عصبي- ورم دماغي نادر وخبيث للغاية يصيب الأطفال. تتكون من خلايا كبيرة ذات نواة حويصلية والعديد من الانقسامات؛ تنمو الخلايا على شكل مخلوي، مع العديد من الأوعية ذات الجدران الرقيقة.
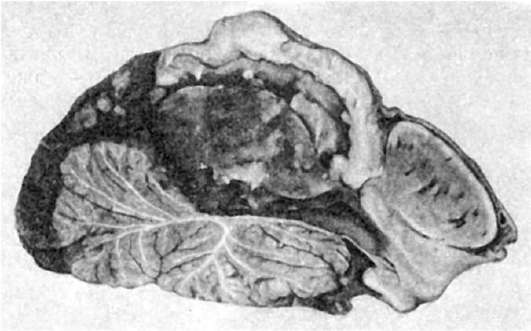 أرز. 124.الورم الحليمي المشيمي
أرز. 124.الورم الحليمي المشيمي
الأورام الجنينية سيئة التمايز
وتشمل هذه الورم الأرومي النخاعي والورم الأرومي الدبقي. ورم أرومي نخاعي- ورم يتكون من الخلايا غير الناضجة - الأرومات النخاعية، وبالتالي يتميز بشكل خاص بالأورام الخبيثة؛ موقعه الأكثر شيوعًا هو الدودية المخيخية. يحدث بشكل رئيسي عند الأطفال (انظر. أمراض الطفولة).
ورم أرومي دبقي- ورم خبيث، وهو ثاني أكثر ورم في الدماغ شيوعاً بعد الورم النجمي. يحدث في كثير من الأحيان في سن 40-60 سنة. موضعي في المادة البيضاء في أي جزء من الدماغ. له قوام ناعم ومظهر متنوع على القسم بسبب وجود بؤر النخر والنزيف. حدودها غير واضحة. وهي مبنية من خلايا ذات أحجام مختلفة، تختلف في أشكال النوى المختلفة وحجمها ومحتوى الكروماتين. هناك الكثير من الجليكوجين في الخلايا. تكون الانقسامات المرضية متكررة: ينمو الورم بسرعة ويمكن أن يؤدي إلى وفاة المريض في غضون عدة أشهر. تتطور النقائل داخل الدماغ فقط.
الأورام السحائية الوعائية
تنشأ الأورام من أغشية الدماغ والأنسجة المرتبطة به. وأكثرها شيوعًا هو الورم السحائي والساركوما السحائية.
الورم السحائي- ورم حميد يتكون من خلايا الأم الحنون. في الحالات التي يتم فيها بناء الورم السحائي من البطانة العنكبوتية - الخلايا الغلافية للغشاء العنكبوتي، فإنهم يتحدثون عن ورم بطاني عنكبوتي.يتميز الورم بمظهر عقدة كثيفة مرتبطة بالسحايا الصلبة والناعمة في كثير من الأحيان (الشكل 125) ؛ مبنية من خلايا تشبه الخلايا البطانية، متجاورة بشكل وثيق مع بعضها البعض وتشكل مجموعات متداخلة. غالبًا ما تشكل الخلايا مركزية متناهية الصغر
 أرز. 125.الورم السحائي
أرز. 125.الورم السحائي
الهياكل (الورم البطاني العنكبوتي السحائي) ؛يمكن أن يترسب الجير في هذه الهياكل مما يؤدي إلى تكوين ما يسمى أجسام البساموما.يمكن بناء الورم السحائي من حزم من الخلايا وألياف الأنسجة الضامة - ورم بطاني عنكبوتي ليفي.
الساركوما السحائية- نظير خبيث للورم السحائي. من الناحية النسيجية، فإنه يشبه الساركوما الليفية، وساركوما الخلايا متعددة الأشكال، والساركوما السحائية المنتشرة.
أورام الجهاز العصبي اللاإراديتتطور من نضج مختلف للخلايا العقدية (الودي، الأرومات الودية، الخلايا العصبية العقدية) للعقد الودية، وكذلك من خلايا المستقتلات العقدية غير الكرومافينية (الكبيبة)، المرتبطة وراثيًا بالعقدة الودية. الجهاز العصبي. وتشمل هذه الأورام الحميدة - ورم عصبي عقدي، ورم مستقتمات العقدة العصبية الحميد غير الكرومافيني (الورم الكبيبي، ورم كيميائي) والأورام الخبيثة - ورم أرومي عصبي عقدي، ورم أرومي وودي (ورم ورم عصبي ورم عصبي ورم عصبي خبيث غير كرومافيني (ورم كيميائي). وقد تم وصف العديد من هذه الأورام سابقًا.
ورم المستقتمات الحميد غير الكرومافيني (الورم الكيميائي)بواسطة الخصائص المورفولوجيةتشبه أورام الجهاز APUD (الأورام أبودوما)، وهي قادرة على تصنيع السيروتونين، وبشكل أقل شيوعًا، ACTH. يمكن أن يصل الورم إلى أحجام كبيرة، خاصة تلك الموجودة خلف الصفاق. وأكثر ما يميزها هو البنية السنخية أو التربيقية، رقم ضخمالأوعية من النوع الجيبية.
ورم جنيب العقدة العصبية غير الكرومافيني الخبيث (الورم الكيميائي)،وهو أمر نادر، ويتميز بتعدد الأشكال الخلوية، والنمو المتسلل والورم اللمفاوي. الورم الأرومي الودي (الورم الودي)- ورم خبيث للغاية، يوجد عادة عند الأطفال الصغار (انظر. أمراض الطفولة).
أورام الجهاز العصبي المحيطيتنشأ من أغلفة الأعصاب. وتشمل هذه الأورام الحميدة - الورم العصبي الليفي (الورم الشفاني)، والورم الليفي العصبي، وكذلك الورم العصبي الليفي (مرض ريكلينغهاوزن) والأورام الخبيثة - الورم الشفاني الخبيث، أو الساركوما العصبية.
الورم العصبي (الورم الشفاني)مبنية من خلايا تشبه المغزل ولها نوى على شكل قضيب. تشكل الخلايا والألياف حزمًا تشكل هياكل إيقاعية أو "حواجز": أقسام متناوبة من النوى المتوازية (حواجز نووية، أجسام فيروكاي) مع أقسام تتكون من ألياف (الشكل 126). الورم العصبي الليفي- ورم مرتبط بأغماد الأعصاب. يتكون من النسيج الضام مع خليط الخلايا العصبيةوالجسيمات والألياف. الورم العصبي الليفي (مرض ريكلينغهاوزن)- أمراض جهازية، يتميز بتطور الأورام الليفية العصبية المتعددة، والتي غالبا ما يتم دمجها مع مختلف
العيوب التنموية. هناك أشكال محيطية ومركزية من الورم العصبي الليفي.
الورم العصبي الخبيث (الساركوما العصبية)- ورم نادر. ويتميز بتعدد الأشكال الخلوية الحادة وعدم النمطية، ووجود سيمبلاست متعددة النوى وهياكل "الحاجز".
أورام الجهاز الدموي
أورام الجهاز الدمويمقسمة على النظامية، أو سرطان الدم، و إقليمي، أو الأورام اللمفاوية الخبيثة (سم. أمراض الدم).
ورم مسخي
ورم مسخي(من اليونانية تيراتوس -الوحش والتشوه) يتطور
التربة هي انفصال أحد القسيمات المتفجرة للبيضة وقد تتكون من نسيج واحد أو أكثر. الأورام المسخية هي أورام ناضجة وحميدة، ولكنها يمكن أن تصبح خبيثة، ثم يتطور ورم خبيث - ورم أرومي مسخي(سم. أمراض الطفولة).














